P-24 - DESCIFRANDO EL RIESGO TUMORAL: SUPERVIVENCIA Y RECIDIVA TRAS LOBECTOMÍA VS. SEGMENTECTOMÍA EN EL CARCINOMA PULMONAR
Hospital de la Santa Creu i Sant Pau, Barcelona.
Objetivos: Nuestro objetivo fue evaluar el impacto pronóstico de tres factores clave: el Standardized Uptake Value (SUV) ≥ 2,5, el spread through air spaces (STAS) y el grado histológico del tumor sobre la supervivencia y la recidiva en pacientes sometidos a resección quirúrgica por carcinoma pulmonar no célula pequeña (CPNCP). Estos factores fueron seleccionados en base a la evidencia que los asocia con peores resultados oncológicos.
Métodos: Se realizó un análisis retrospectivo de pacientes con tumores ≤ 3 cm y cN0 que fueron sometidos a una segmentectomía anatómica (grupo SA) o a una lobectomía (grupo L). Las variables analizadas fueron: demográficas, patológicas y oncológicas. Se realizó un estudio de la supervivencia global (SG), la supervivencia libre de recidiva local (SLRL) y la supervivencia libre de recidiva a distancia (SLRD). Las variables continuas se expresaron en media ± desviación estándar y las categóricas con frecuencias absolutas y porcentajes. Se utilizó para el cálculo de supervivencia el test de Kaplan-Meier.
Resultados: Entre agosto de 2015 y diciembre de 2022 se incluyeron 233 pacientes (62% hombres; edad media de 69 años). Se observó un SUV ≥ 2,5 en 165 pacientes (71%). Los procedimientos quirúrgicos incluyeron 85 segmentectomías (36,5%) y 148 lobectomías (63,5%), con adenocarcinoma en el 61% de los casos. La presencia de STAS se identificó en 29 pacientes (12%), y el 83% se encontraba en estadio patológico I. Los pacientes con SUV ≥ 2,5 presentaron una peor SLRL en ambos grupos (SA y L), aunque la diferencia no fue estadísticamente significativa (p = 0,11 y p = 0,17, respectivamente). La presencia de STAS se asoció con una peor SLRL en ambos grupos, aunque las diferencias no fueron estadísticamente significativas (p = 0,67 y p = 0,50, respectivamente). El grado histológico pobremente diferenciado afectó significativamente la SG en ambos grupos (p = 0,040). En el grupo SA, la pobre diferenciación tumoral también se asoció con una SLRL y SLRD significativamente peores. (p = 0,012 y p = 0,035, respectivamente) (fig.).
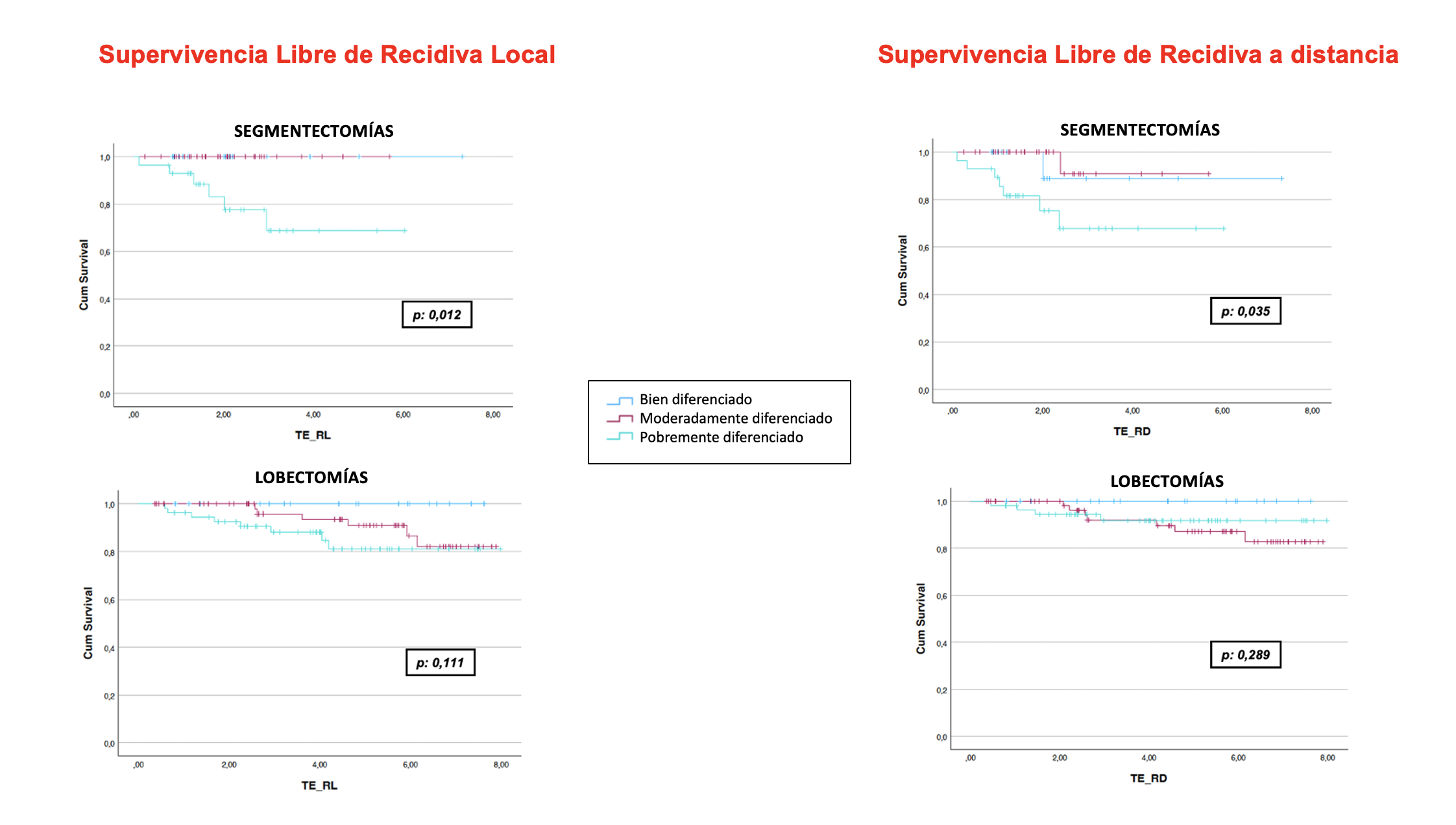
Conclusiones: Tanto para la lobectomía como para la segmentectomía, un grado histológico pobremente diferenciado impactó negativamente en el pronóstico. Además, la segmentectomía se asoció con un mayor riesgo de recurrencia en este subgrupo de tumores pobremente diferenciados. Por lo tanto, la lobectomía debe considerarse caso por caso en pacientes con tumores con este grado de diferenciación para optimizar los resultados oncológicos.







