P-03 - ANÁLISIS DE RESULTADOS DE TRASPLANTES DE PULMÓN REALIZADOS EN ESTADO DE URGENCIA NACIONAL
Hospital Universitario 12 de Octubre, Madrid.
Objetivos: Comparar los resultados obtenidos en cuanto a morbilidad posoperatoria y supervivencia a corto y medio plazo en trasplantes pulmonares (TxP) realizados en urgencia versus aquellos realizados en situación electiva.
Métodos: Se realizó un estudio retrospectivo utilizando una base de datos prospectiva, que incluyó todos los trasplantes realizados en nuestro centro entre enero 2009 y diciembre 2023. Se analizaron características sobre donantes y receptores, procedimientos de trasplante y los resultados posoperatorios de ambos grupos y se compararon entre sí.
Resultados: En el período analizado, se realizaron 469 TxP, de los cuales 86 (18,33%) fueron en urgencia. Los receptores fueron mayormente menores de 65 años (98,84 vs. 90,86%, p = 0,012), con diagnóstico más frecuente de enfermedad restrictiva (41,86 vs. 41,25%, p < 0,001) seguida de enfermedad vascular que en el grupo control no resultó tan prevalente (27,91 vs 9,40%, p < 0,001). El Lung Allocation Score (LAS) fue significativamente más alto en el grupo de trasplantes en urgencia (mediana 38,16 [34,01-43,18] vs. 34,46 [32,55-37,90] p < 0,001), aunque con una menor necesidad de incorporación de dispositivos de asistencia previa (77,91 vs. 99,74%, p < 0,001). Los donantes fueron mayormente varones y discretamente más añosos que en el grupo control (mediana 57 [43,00-63,00] vs. 54 [41,00-64,00], p = 0,49) y en su mayoría con diagnóstico de muerte encefálica en ambos grupos. Se observó mayor necesidad de CEC intraoperatoria (67,44 vs. 29,50%, p < 0,001), de ECMO como puente al trasplante (22,09 vs. 0,26%, p < 0,001) y en postrasplante (12,94 vs. 4,56%, p = 0,004) e incidencia de fracaso renal agudo en el grupo a estudio (33,73 vs. 19,84%, p = 0,006). Sin embargo, no hubo diferencias significativas en cuanto a la incidencia de disfunción primaria del injerto, necesidad de reintubación, reintervención o de realización de traqueotomía. La mediana de días de ingreso (10 [6,00-20,00] vs. 6 [4,00-12,00], p < 0,001) y de días de ventilación mecánica (4 [2,00-10,00] vs. 2 [1,00-5,00], p < 0,001) fue mayor en el grupo a estudio, aunque la mortalidad a 30 y 90 días no fue significativamente diferente en ambos grupos. La supervivencia a 1 y 3 años entre ambas cohortes fue similar (91,7 vs. 85,2% y 79,9 vs. 73,9%, p de log-rank 1,2).
|
Variables relativas al donante, receptor, intra y posoperatorio del grupo de estudio (TxP en Urgencia) y del grupo control |
|||
|
|
TxP en urgencia |
Valor p |
|
|
|
Sí |
No |
|
|
Edad receptor (%) |
0,012 |
||
|
< 65 |
85 (98,84%) |
348 (90,86%) |
|
|
> 65 |
1 (1,16%) |
35 (9,14%) |
|
|
Sexo receptor (%) |
0,82 |
||
|
Varón |
53 (61,63%) |
231 (60,31%) |
|
|
Mujer |
33 (38,37%) |
152 (39,69%) |
|
|
Grupo diagnóstico (%) |
< 0,001 |
||
|
Enf. obstructiva |
12 (13,95%) |
153 (39,95%) |
|
|
Enf. restrictiva |
36 (41,86%) |
158 (41,25%) |
|
|
Enf. supurativa |
10 (11,63%) |
31 (8,09%) |
|
|
Enf. vascular |
24 (27,91%) |
36 (9,40%) |
|
|
Otros |
4 (4,65%) |
5 (1,31%) |
|
|
IMC receptor |
23,67 (20,00-27,34) |
24,62 (21,78-27,34) |
0,19 |
|
TLC real (L) |
3,70 (2,20-5,68) |
5,21 (3,15-7,28) |
< 0,001 |
|
TLC predicha (L) |
6,01 (4,75-6,88) |
5,79 (4,76-6,63) |
0,32 |
|
Test de la marcha |
276,00 (240,00-380,00 |
307,00 (225,00-380,50) |
0,34 |
|
LAS Score |
38,16 (34,01-43,18) |
34,46 (32,55-37,90) |
< 0,001 |
|
Tipo de trasplante (%): |
< 0,01 |
||
|
Unilateral |
6 (6,98%) |
99 (25,85%) |
|
|
Bilateral |
80 (93,02%) |
284 (74,15%) |
|
|
Asistencia previa (%): |
< 0,001 |
||
|
No |
67 (77,91%) |
382 (99,74%) |
|
|
Sí |
19 (22,09%) |
1 (0,26%) |
|
|
Tipo de asistencia previa (%): |
0,21 |
||
|
ECMO V-V |
13 (68,42%) |
0 (0,00%) |
|
|
ECMO V-A |
2 (10,53%) |
0 (0,00%) |
|
|
ECMO VAV |
4 (21,05%) |
1 (100,00%) |
|
|
Edad donante |
57,00 (43,00-63,00) |
54,00 (41,00-64,00) |
0,49 |
|
Sexo donante (%): |
0,93 |
||
|
Varón |
46 (56,10%) |
214 (56,61%) |
|
|
Mujer |
36 (43,90%) |
164 (43,39%) |
|
|
IMC donante |
25,89 (23,88-27,68) |
25,33 (23,15-27,64) |
0,24 |
|
Tipo de donante (%): |
0,14 |
||
|
Muerte encefálica |
77 (92,77%) |
325 (85,53%) |
|
|
Asistolia II |
0 (0,00%) |
10 (2,63%) |
|
|
Asistolia III |
6 (7,23%) |
45 (11,84%) |
|
|
VM donante (horas) |
24,00 (24,00-48,00) |
24,00 (24,00-48,00) |
0,42 |
|
Necesidad de CEC (%): |
< 0,001 |
||
|
No |
28 (32,56%) |
270 (70,50%) |
|
|
Sí |
58 (67,44%) |
113 (29,50%) |
|
|
Tiempo de CEC (%) |
264,00 (209,50-310,50) |
240,00 (170,00-280,00) |
0,023 |
|
DPI (%): |
0,95 |
||
|
No |
68 (81,93%) |
302 (81,62%) |
|
|
Sí |
15 (18,07%) |
68 (18,38%) |
|
|
Tipo de DPI (%): |
0,66 |
||
|
Grado 0 |
1 (7,14%) |
1 (1,47%) |
|
|
Grado 1 |
2 (14,29%) |
11 (16,18%) |
|
|
Grado 2 |
2 (14,29%) |
11 (16,18%) |
|
|
Grado 3 |
9 (64,29%) |
45 (66,18%) |
|
|
Reintubación (%): |
0,84 |
||
|
No |
74 (87,06%) |
326 (87,87%) |
|
|
Sí |
11 (12,94%) |
45 (12,13%) |
|
|
Traqueotomía (%): |
0,071 |
||
|
No |
62 (73,81%) |
309 (82,40%) |
|
|
Sí |
22 (26,19%) |
66 (17,60%) |
|
|
Dispositivos de membrana extracorpórea posoperatorio (%): |
0,004 |
||
|
No |
74 (87,06%) |
356 (95,44%) |
|
|
Sí |
11 (12,94%) |
17 (4,56%) |
|
|
Ventilación mecánica (días) |
4,00 (2,00-10,00) |
2,00 (1,00-5,00) |
< 0,001 |
|
Días de ventilación mecánica: |
< 0,001 |
||
|
< 3 días |
39 (46,43%) |
252 (68,11%) |
|
|
> 3 días |
45 (53,57%) |
118 (31,89%) |
|
|
Reintervención (%): |
0,054 |
||
|
No |
71 (84,52%) |
342 (91,44%) |
|
|
Sí |
13 (15,48%) |
32 (8,56%) |
|
|
Fracaso renal agudo (%): |
0,006 |
||
|
No |
55 (66,27%) |
295 (80,16%) |
|
|
Sí |
28 (33,73%) |
73 (19,84%) |
|
|
Días de ingreso |
10,00 (6,00-20,00) |
6,00 (4,00-12,00) |
< 0,001 |
|
Mortalidad 30 días (%) |
0,24 |
||
|
No |
85 (98,84%) |
369 (96,34%) |
|
|
Sí |
1 (1,16%) |
14 (3,66%) |
|
|
Mortalidad 90 días (%) |
0,14 |
||
|
No |
83 (96,51%) |
352 (91,91%) |
|
|
Sí |
3 (3,49%) |
31 (8,09%) |
|
|
Mortalidad intrahospitalaria (%) |
0,25 |
||
|
No |
84 (97,67%) |
363 (94,78%) |
|
|
Sí |
2 (2,33%) |
20 (5,22%) |
|
|
CEC: circulación extracorpórea; DPI: disfunción primaria del injerto; ECMO: extracorporeal membrane oxygenation. |
|||
Figura 1. Supervivencia a medio plazo comparada en ambos grupos de pacientes.
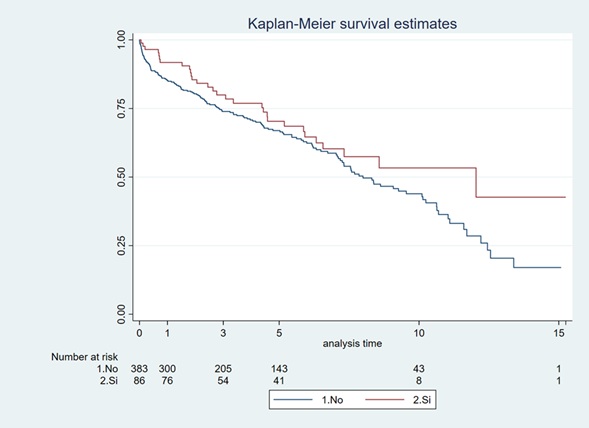
Conclusiones: Aunque en nuestra experiencia el trasplante de pulmón en situación de urgencia resultó en un aumento de necesidad de soporte posoperatorio, esto no se tradujo en una mayor mortalidad precoz. Además, se obtuvieron resultados similares en cuanto a supervivencia a medio plazo a pesar de mayor gravedad en el estado del receptor.







