Editado por:
Jesús Morán Barrios
Editor Asociado de EDUCACIÓN MÉDICA sección "Aula de Educación Médica". Presidente de Honor Sociedad Española de Formación Sanitaria Especializada, SEFSE-AReDA
Jesús Millán Núñez-Cortés
Editor de EDUCACIÓN MÉDICA. Director de la Cátedra de Educación Médica Fundación Lilly-Universidad Complutense de Madrid
Última actualización: Diciembre 2024
Más datosEste estudio trata inicialmente de clarificar los aspectos y componentes de una comunicación médico-paciente «centrada en la persona-paciente» y definir los valores éticos de esta práctica. A partir de ahí aborda la inextricable interfaz existente entre comunicación (relación) y ética, y resalta cómo esta unión comunicación-ética se manifiesta en la práctica clínica habitual del médico, en sus acciones, a través de las actitudes y los hábitos del profesional (el carácter). Lo anterior revelará la necesidad ineludible de educar a nuestros estudiantes de medicina en valores y en habilidades para poder realizar una auténtica y eficaz «atención centrada en la persona-paciente». Esto a su vez mostrará cómo este tipo de educación repercute en la persona-médico moldeando su carácter.
This study initially seeks to clarify features and components of a “person-patient centred” physician-patient communication, and define the ethical values of this kind of practice. The study addresses the inextricable interface between communication (relationship) and ethics, and it also highlights how this communication-ethics link is reflected in usual physician practice, in their actions, through their attitudes and habits (the character). This will reveal the inescapable need to educate our medical students in values and skills, in order to be able to perform a genuine and effective “patient-centered care.” This, in turn, will show how this type of medical education reverberates on the person-doctor by moulding their character.
El día está sumamente cargado de pacientes, como es habitual en una consulta de atención primaria. Y lo peor, siento un agobio excesivo nada más comenzar.
Este paciente lo he visto hace poco y creo que estaba con todas las actividades médicas al día, pero no estoy del todo seguro. ¿Cambio de pantalla para confirmar sus datos, con el poco tiempo que tengo?
Ahora entra en consulta esta chica asustada con una lesión en genitales. ¿Qué debo decirle para evitar que se encuentre incómoda durante una exploración genital?
Acaba de entrar una mujer de 60 años con una prescripción de antirresortivos para la osteoporosis. ¿Qué debo decirle ante mi falta de acuerdo con el tratamiento que le ha mandado el otro especialista?
La jornada continúa. No sé qué pasa, que hoy han venido todos los lentos. Esta buena mujer, con todos sus problemas crónicos y, además, apenas puede desplazarse con esas rodillas hechas polvo por la artrosis. No para de hablar. Siento que pierdo el tiempo y no tengo claro, nada claro, cuándo debo parar de recoger información y empezar a tomar decisiones.
Adiós al tiempo del café. Encima entra este individuo. Me siento incomodísimo con él. No se fía nada de mí, pero nada. ¿Debería pasárselo a otro médico?
Parece mentira poder aguantar tantas horas de atención directa a la gente. Sin embargo, ahora me empiezo a encontrar mejor que a primera hora de la mañana. Los lunes son mortales. No debería acostarme tan tarde. Una mujer con una cefalea recurrente, más intensa desde hace un mes. Probablemente será su cefalea tensional de siempre, pero… ¿debería levantarme a explorarla sabiendo que con gran seguridad no encontraré nada nuevo?
Ahora sí que hay que ir despacio. Este pobre viene hecho polvo. Sentimientos de tristeza, abatimiento, desesperación, ideas de quitarse la vida… Debería proponerle una consulta urgente a psiquiatría, pues no me queda nada claro el riesgo de suicidio. ¿De qué manera (tono de voz, uso de palabras) debería hacer mi recomendación para asegurarme de que lo entiende sin sentirse forzado?
Esta chica de 25 años con claros problemas en la empresa, que además tiene un padre oncológico, viene a revisión por una baja de larga duración en relación con un problema adaptativo, y sospecho que lo que quiere es «simplemente castigar a la empresa». ¿Debo darle la baja cuando no estoy muy seguro de su incapacidad?
Para completar la jornada viene mi amigo «Hago-lo-que-me-da-la-gana». ¿Cuánto tiempo más he de emplear en trabajar la forma de abordar sus factores de riesgo cardiovasculares ante su actitud pasiva y descomprometida?
Ah, pero aún no había acabado (¡creí que sí, en serio!). Es una paciente que ha forzado una cita ahora, sin patología urgente, para que le haga sus recetas, pues trabaja fuera, está muy ocupada y me dice que no ha podido contactar. Vale.
Clarificación de términos y objetivosEn este artículo, aunque hablaremos de «relación clínica» y «comunicación clínica» como términos intercambiables del tipo de relación (comunicación) que genéricamente se produce en los encuentros médico-paciente, y hablaremos de una «relación centrada en la persona-paciente» como un tipo concreto de comunicación médico-paciente, veremos que cada uno hace énfasis en un aspecto específico del proceso «relacional-comunicativo».
Destacamos con Epstein et al. (2005) la diferenciación entre los términos «atención centrada en la persona-paciente» y «comunicación (relación) centrada en la persona-paciente». El primero haría referencia a un tipo de filosofía moral que prioriza valores clave como la consideración de la perspectiva de los pacientes1,2. El segundo se refiere al conjunto de acciones que tratan de conseguir «centrarse en la persona-paciente». En este artículo nos centraremos primero en clarificar la naturaleza de la relación (comunicación) clínica centrada en la persona-paciente, matizando estos dos componentes, como comunicación entre los clínicos, pacientes y sus familiares que promueve los valores que prioriza el «centrarse en la persona-paciente».
De esta manera, el objetivo principal de nuestro estudio será, por una parte, mostrar la inextricable interfaz existente entre comunicación (relación) y ética, y por otra, resaltar cómo esta unión comunicación-ética se manifiesta en la práctica clínica habitual del médico en sus acciones a través de las actitudes del profesional y de los hábitos que ha desarrollado. Lo anterior revelará la necesidad ineludible de educar a nuestros médicos en valores y en habilidades para poder realizar una auténtica y eficaz «atención centrada en la persona-paciente», lo que a su vez mostrará cómo este tipo de educación repercute en la persona-médico moldeando su carácter.
IntroducciónLa comunicación clínica no es una mera abstracción, sino algo sumamente real, algo que sucede en el tiempo y en el espacio. Tiene un aspecto tangible, empíricamente constatable, constituido por elementos como los gestos o las formas de conversar, y un aspecto intangible, que sucede en el mundo interno de las personas en relación. Todo ello se desarrolla de una forma dinámica, sucediéndose multitud de fenómenos a veces en un lapso de tiempo muy breve.
Por otra parte, desplegar en la práctica clínica una comunicación centrada en la persona-paciente supone desarrollar unas habilidades comunicacionales determinadas (aspecto tangible), a la vez que supone los valores propios de la cultura occidental actual (aspecto intangible) que más arriba señalábamos1,2.
Esta comunicación clínica «centrada en la persona-paciente», realizada desplegando habilidades como la escucha activa, la captación y seguimiento de pistas, evitar interrupciones, hacer más preguntas abiertas y disminuir el enfoque biomédico de la entrevista, contribuye a mejorar la práctica clínica. Mejora la efectividad diagnóstica y terapéutica, especialmente en pacientes crónicos y con cáncer, aumenta el conocimiento y la capacitación del paciente para afrontar sus problemas de salud, incrementa las tasas de adherencia terapéutica y hace que los pacientes se sientan clínicamente mejor y más satisfechos tras las consultas3-6. Repercute también positivamente en la sostenibilidad y rentabilidad del sistema sanitario, con una reducción en el número de pruebas diagnósticas, de las reconsultas por el mismo proceso y de las derivaciones, así como el tiempo dedicado por el profesional al paciente cuando se considera la unidad de medida no una consulta aislada sino el proceso médico en su conjunto4,6,7. También disminuyen el número y el tipo de quejas y demandas a los médicos8, y en estos produce mayor bienestar y menos sensación de desgaste profesional9.
La perspectiva comunicacionalLas teorías de la comunicación proponen dos aspectos fundamentales de la comunicación interpersonal: uno es su dimensión de contenido, que está relacionado con todo lo tangible, y otro la dimensión de relación10, relacionado con lo intangible. La dimensión de contenido tiene que ver con la transmisión de la información entre los participantes, como el lenguaje y la información que transmiten los mensajes. La dimensión de relación hace referencia al modo de estar en relación, algo que alude al elemento intangible, en el que se ponen en juego asuntos tan importantes desde el punto de vista operativo como el sentir confianza, muy ligada a la experiencia de percibir apoyo emocional, o la impresión de consenso o conflicto que los participantes perciben.
Estas dos dimensiones, la de contenido y la de relación, se reflejan también en las dos tendencias en las que se conceptualiza actualmente la «entrevista médica» o relación clínica: una hace hincapié en lo observable, es decir, el desarrollo de determinadas conductas o comportamientos por parte del médico y del paciente; la otra se refiere más a experiencias intangibles, como la reflexión del médico y del paciente, o su auto-conciencia sobre sus procesos mentales y físicos relacionados con la interacción comunicativa11,12. Aunque pueda parecer obvio que las dos tendencias deben estar relacionadas, a menudo se suele enfocar la docencia y la investigación enfatizando un solo componente e ignorando el otro.
El enfoque «conductual» (componente comunicacional) supone hacer énfasis en la enseñanza de habilidades comunicativas. La posibilidad de observar directamente estas «habilidades» facilita la «objetivación» de la comunicación y su entrenamiento. Las habilidades pueden adquirirse, medirse, actualizarse, reponerse y transmitirse. Sin embargo, este concepto de habilidad, que impregna la enseñanza y la investigación en comunicación clínica, no permite entender los múltiples niveles de la experiencia que supone el «estar en relación» (componente relacional), que es el aspecto crucial del fenómeno comunicacional en la clínica13,14. Y a la inversa, sin habilidades comunicativas adecuadas puede ser imposible lograr un modo de estar en relación satisfactorio.
Si en el enfoque conductual el objeto de trabajo es lo observable empíricamente, en el enfoque de «relación» el objeto de trabajo es el mundo interno de los participantes. Este tiene que ver con las sensaciones, pensamientos o deseos, con la percepción de la situación, los valores personales y la visión de las posibilidades que se plantean durante la entrevista. Por ejemplo, la impresión de estar a gusto, de sentirse en conexión, de sentirse en confianza, de estar de acuerdo o en desacuerdo, etc.
La manera de comprobar o desvelar ese mundo interno es compleja. En lo que al profesional se refiere, este lo puede percibir de forma directa e inmediata mediante un ejercicio de atención plena a lo que sucede dentro de uno mismo, desarrollando un elevado nivel de autoconciencia cognitiva y emocional15,16. Sin embargo, el mundo interno del otro no se puede percibir de forma directa e inmediata, sino a través de sus mensajes verbales, paraverbales y no verbales, a veces sumamente sutiles. Esto requiere ampliar el ejercicio de introspección a un ejercicio de «mindfulness», «práctica consciente» o «práctica plena»17 orientado a captar también todo mensaje significativo. Y, sin embargo, esto es insuficiente. Además de observar, hay que dialogar. La mejor manera de verificar o comprobar la índole de esos mensajes para evitar malentendidos es hablar. El diálogo proporciona un conocimiento racional riguroso de lo que sucede en el mundo interno del paciente. Es el denominado «conocimiento por compenetración»18.
Los médicos «conscientes» suelen ser fácilmente identificados por los pacientes y colegas porque se muestran atentos, interesados, dialogantes, sin prejuicios, auténticos, naturales y sin dar la impresión de estar pensando en la estrategia comunicativa más adecuada. En la interacción esto se revela a sus actores como un modo de estar en relación en la que se capta el respeto a la persona que hay delante, una atención e interés por sus experiencias y por sus ideas y temores. McWhinney19 y Farley20 afirman que, por ejemplo, en el caso de la práctica de la medicina de familia, esta tiene que ver sobre todo y principalmente con ese factor de «relación con el paciente», y solo en segundo lugar con el contenido de la atención médica, el motivo de consulta o el tipo de servicios sanitarios que se ofrecen.
Integrando lo tangible e intangible de la comunicación en la práctica: el método clínico centrado en la personaEl método clínico que tradicionalmente han utilizado los médicos se ha construido mediante la observación de las manifestaciones clínicas y de los hallazgos obtenidos mediante la exploración y las pruebas complementarias. Es un método clínico basado en la clasificación de entidades nosológicas o enfermedades, que ofrece al médico una estructura conceptual racional y metódica para hacer diagnósticos en términos de patología. Aunque tiene un enorme poder predictivo, simplifica un proceso complejo y no contempla al paciente como un todo. No nos permite comprender el significado que la dolencia tiene para el paciente o el lugar que esta ocupa en su contexto vital y familiar.
Levenstein y McWhinney21, dos médicos de familia, propusieron lo que ya denominaron «método clínico centrado en el paciente», que, modificando la clásica anamnesis, incorporaba como tarea propia del clínico «la exploración y consideración de la perspectiva del paciente». Se trata de un ejercicio activo por ponerse en el lugar del paciente. Técnicamente, se trata de un ejercicio racional de compenetración con él, orientado a comprender su subjetividad. Para esto se destacaban una serie de tareas y de habilidades comunicativas específicas cuya finalidad principal es la de facilitar la narrativa del paciente. Entre estas tareas sobresalen: evitar interrupciones y redirecciones, el uso de preguntas abiertas y la captación e indagación de pistas psicosociales.
A partir de ahí, se han sucedido numerosas propuestas para incorporar dentro del método clínico, junto a los aspectos biomédicos, la experiencia del paciente y su vivencia de la enfermedad, tratando en la medida de lo posible de estar basado en la evidencia científica22-28. El método clínico centrado en el paciente hace converger dos mentalidades con objetos de trabajo diferentes: la científico-técnica, cuyo objeto de trabajo es todo lo empíricamente constatable, y la humanista, cuyo objeto de trabajo es el mundo interno humano. Al ser objetos de trabajo diferentes, el método de observación y verificación es diferente. Así como una radiografía permite demostrar una neumonía, en el caso de lo subjetivo es la introspección, para el propio mundo interno del médico, y la escucha, interpretación de mensajes y el diálogo, para el mundo interno del paciente, lo que permite comprobar y verificar lo que ahí sucede.
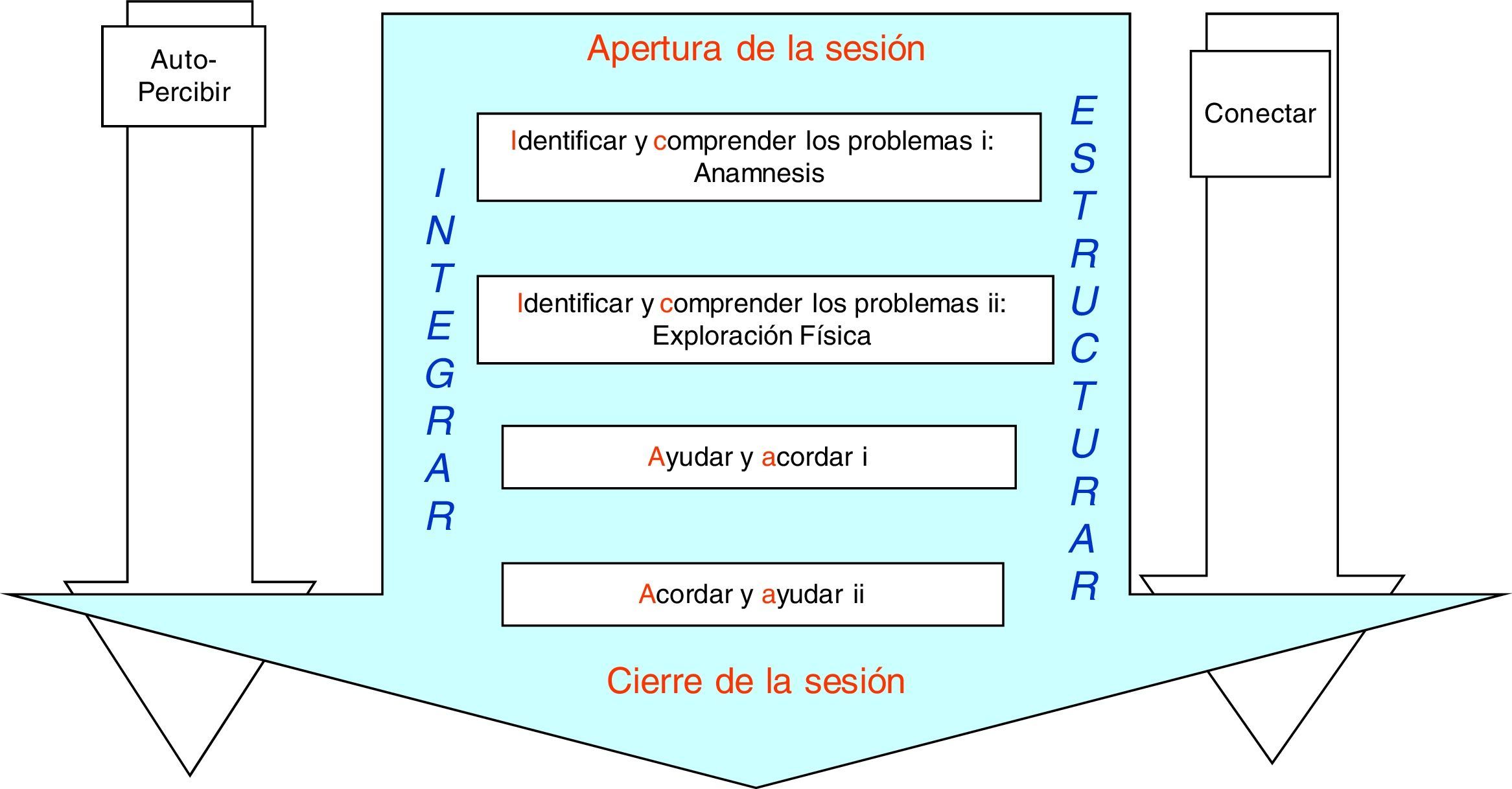
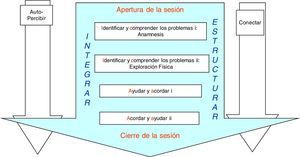
El análisis, la docencia y la investigación del método clínico centrado en el paciente son sumamente complejos. La propuesta hecha por Ruiz Moral28 adaptando los trabajos de Silverman et al.27 presenta una estructura de la entrevista orientada a integrar contenido y forma, lo tangible y lo intangible, en orden a construir una relación clínica efectiva. La figura 1 es una representación gráfica de cómo esto puede hacerse adaptando los esquemas iniciales de Silverman, Kurtz y Draper a la guía de habilidades comunicativas CICAA28.
Según esto, las competencias comunicacionales se organizan en las cuatro tareas básicas: identificar y comprender los problemas (correlacionada con la anamnesis clásica, la exploración de la perspectiva del paciente y la exploración física), y acordar y ayudar (explicar y planificar), enmarcadas entre la apertura y el cierre de la entrevista.
Las tareas enmarcadas en la flecha central del diagrama deberían sucederse de forma secuencial en una entrevista. Además, el diagrama incluye las cuatro tareas que tienen lugar de manera continua a lo largo de la entrevista y que contribuyen a la construcción de la relación con el paciente: la conexión para captar y responder a los mensajes del paciente de forma que se alcance un vínculo, fluidez comunicativa y un grado de compenetración adecuado, la autopercepción para detectar fenómenos internos, la integración de todos los procesos, y la estructuración, que permite alcanzar los objetivos principales de toda entrevista.
Desde este planteamiento se abordan tanto la dimensión de contenido (el lenguaje y la información que transmiten los mensajes) como la dimensión de relación, relativa al modo «estar en relación». Las habilidades autoperceptivas permiten identificar barreras emocionales, posibles sesgos en los procesos de razonamiento clínico o actitudes personales que facilitarán o entorpecerán la comunicación (intangibles). Por otro lado, se incluyen aspectos relacionados con el contenido y el proceso comunicativo (tangibles). Los aspectos de contenido se obtienen a través de la anamnesis tradicional, más una historia clínica orientada a detectar la perspectiva del paciente. Las habilidades de proceso tienen que ver con las formas verbales, no verbales y paraverbales en la que se intercambian los contenidos (tangibles). Entre ellas, la captación y respuesta a pistas, verificación, comprobación e integración de la información vertida por el paciente, reversión de lo comprendido respecto a su situación compartiéndolo de forma clara y adaptada, invitándole a participar y buscando acuerdos. Representan fenómenos que se producen en el mundo interno del clínico, como actitudes de respeto, autenticidad, empatía o escucha activa (intangibles) y que buscan generar un modo de estar en relación funcionalmente eficaz y en el que el paciente se sienta acogido, comprendido y tratado competentemente y, por tanto, seguro y en confianza (intangibles).
La estructura propuesta presenta una serie de ventajas, como son el ordenar la consulta evitando que esta sea caótica perdiéndose aspectos importantes de la misma u orientar el uso de las habilidades comunicativas y evitar que estas se usen al azar. Si el médico no entiende que en la fase de obtención de información es preciso conseguir el punto de vista del paciente sobre su enfermedad, al igual que los aspectos clínicos de la misma, puede entrar en la fase de acordar y ayudar (explicar y planificar) con pocas probabilidades de éxito.
Aprender un listado de habilidades comunicativas no es suficiente; es preciso, además, saber cómo organizarlas dentro de un modelo conceptual que se basa en la evidencia. El aprendizaje de este tipo de habilidades es de tipo experiencial, algo por sí mismo azaroso. Disponer de esta estructura ayuda a colocar cada habilidad en su lugar más adecuado para orientar al alumno sobre dónde se encuentra en un momento dado, qué está tratando de conseguir y cómo mejorar. Esta guía resalta las habilidades que se han demostrado útiles para alcanzar los objetivos de la consulta, pero no revela la forma de ponerlas en práctica. Las habilidades comunicativas son muy personales, en el sentido de que cada alumno debe descubrir su propia forma de aplicarlas, incluso de usarlas en función de su personalidad, creando así su propio repertorio.
La perspectiva bioéticaComo cualquier desarrollo técnico, las habilidades pueden ser éticamente ambiguas, es decir, se pueden emplear bien o mal, para bien o para mal. Por ejemplo, el conocimiento empático con el paciente puede emplearse para evitar que se sienta aislado en su enfermedad, pero también proporciona un poder de manipulación; las habilidades necesarias para llegar a un diagnóstico preciso pueden llevar a un uso exagerado de pruebas complementarias olvidando el bien del paciente; el proceso comunicacional en su conjunto puede ser exageradamente paternalista o, por el contrario, provocar un cierto abandonado del paciente, dejándole a merced de decisiones sumamente difíciles.
Las habilidades permiten realizar ciertas cosas, pero es imprescindible tener claro el rumbo que se quiere seguir al aplicarlas. El análisis o perspectiva bioética permite identificar por anticipado los principales valores y deberes que orientan la acción, evitando ambigüedades morales y proporcionando un hilo conductor a la relación clínica en torno al cual se pueden ir trenzando de una forma proactiva, personal y adaptada a cada paciente todas las tareas planteadas arriba. En definitiva, esta perspectiva marca un «para qué» que permite vertebrar mejor todo lo anterior. Desde ahí, las habilidades permiten adquirir ciertos hábitos profesionales que tienden a configurar el buen resultado de la intervención (el bien del paciente), el carácter del médico (un buen médico) y los indicadores de calidad de la relación clínica (una buena práctica).
¿Cuáles pueden ser las principales tareas éticas que deberían vertebrar las tareas comunicacionales en la relación clínica? Se trata de cursos de acción que se despliegan para desarrollar tres valores fundamentales, que pueden representar, si no su totalidad, al menos una parte muy relevante de lo que es importante en la práctica médica: la solidaridad humana, el saber médico y la confianza. Estos valores son una forma de especificar los cuatro valores básicos de la bioética, formulados en forma de principios: beneficencia, no maleficencia, respeto a las personas y justicia.
Las tareas necesarias para desarrollarlos son a su vez tres intangibles, fáciles de retener y mantener a lo largo de la entrevista tras todos los procesos comunicacionales: conectar (que incluye conectar con uno mismo y con el otro), comprender y deliberar (lo primero incluye la comprensión biopsicosocial y espiritual —valores, preferencias, proyectos— del paciente y lo segundo una reflexión compartida para llegar a acuerdos prudentes) y, finalmente, generar confianza (que supone un estar en relación de forma clínicamente eficaz).
Conectar para plasmar la solidaridad humana. La palabra solidaridad alude a una unión en la que los individuos están unidos para un fin normalmente legítimo29. La solidaridad consiste en tomarse en serio la situación de otros y actuar en su apoyo30. La práctica médica es, por su propia índole y en su mejor versión, un ejercicio activo de solidaridad. Sin embargo, hay distancias que no se acortan solo a base de ideas, sino con emociones, como la compasión. Esta consiste en una cierta conmoción ante la vulnerabilidad del otro, que se revela como algo que le concierne a uno mismo. La compasión nos descubre en una posición de proximidad al otro y en disposición de ayuda. Por tanto, sitúa en una posición idónea para conectar de una forma beneficente. De ahí que la compasión, como forma de solidaridad emocional en la práctica médica, consiste en hacerse cargo del daño actual o potencial del paciente, consintiendo su impacto emocional de un modo médicamente beneficioso para las personas. Exige autopercepción, pues tanto la indiferencia como la sensiblería pueden desmotivar o bloquear respectivamente la acción sanadora. La solidaridad emocional exige comprender la situación del otro y saber gestionar las propias emociones de un modo médicamente eficaz, haciendo que se sienta acompañado, comprendido y liberado del aislamiento. Permitir que fluya la solidaridad emocional es, por tanto, una forma de conectar beneficentemente en la relación clínica.
Comprender y deliberar para conocer verdaderamente la realidad del paciente y encontrar el mejor curso de acción posible. La cuestión clave es qué le sucede a esta persona con estos síntomas y, desde ahí, ver luego cómo puedo ayudarle. Para encontrar una respuesta son esenciales todos los procesos comunicativos. El conocimiento racional de la realidad se construye desde la búsqueda rigurosa de verdades racionales, es decir, de verdades probadas mediante la experiencia. Por tanto, lo que rige todos esos procesos es una voluntad, un deseo de verdad. A la verdad científica se llega por distintos caminos, dependiendo del objeto de trabajo. Si este es algo físico, el camino es el de la constatación o probación de hipótesis nosológicas (por ejemplo, una radiografía me demuestra si la tos es por una neumonía). Si el objeto de trabajo son las vivencias, preferencias, deseos o sentimientos del mundo interno del paciente, el camino es la identificación de mensajes significativos, la elaboración de posibilidades interpretativas y su comprobación mediante el diálogo (por ejemplo, el testimonio del paciente me demuestra que su expresión facial responde a un sentimiento de tristeza y no a otra cosa). Estos procesos de verificación, que se producen en la entrevista clínica, podrán ser utilizados en bien del paciente si alcanzan la verdad, es decir, una adecuación entre la realidad del paciente y lo que pensamos sobre ella. Y la verdad sitúa al clínico en una posición idónea para la ayuda.
La deliberación es «una especie de investigación» en la que «el que delibera mal yerra y el que delibera rectamente acierta»31. En medicina diríamos que una buena deliberación alcanza un juicio clínico de acuerdo con el mejor resultado posible para el paciente, realizándose con un procedimiento correcto y en un tiempo adecuado. El objetivo de la deliberación es conseguir decisiones prudentes, y la prudencia «tiene por objeto lo que es justo, noble y bueno para el hombre» (EN 1143b 20-25). Es un saber que se nutre de lo universal (lo teórico, lo generalizable) y lo particular (los datos del escenario clínico concreto), «porque es práctica y la acción tiene que ver con lo particular» (EN 1141b 15). La deliberación incluye una reflexión compartida sobre los hechos, los valores implicados en la situación y el mejor curso de acción posible para el paciente32. Es liberadora para el paciente, pues le libera de la ignorancia sobre su propia enfermedad, le ayuda a encontrar formas de mejorar respecto a su problema de salud y le proporciona autonomía (libertad) en la toma de decisiones.
Generar confianza, para poder establecer una relación médicamente constructiva. Todo lo anterior puede hacer que la entrevista fluya hacia un determinado modo de estar en relación, que tiene mucho que ver con el tono de la misma, que a su vez determina su calidad y efectividad. En resumen, podría decirse que se trata de avanzar hacia un estar en confianza, es decir, en un estado cognitivo, emocional y físico de cierta certidumbre o seguridad. La confianza depende al menos de tres factores importantes: competencia, transparencia y vínculo33. La competencia tiene que ver con la capacidad del médico para lograr una comprensión de la experiencia y situación del paciente. La transparencia está muy relacionada con la toma de decisiones compartida con el paciente, en la que las emociones pueden también informar la deliberación iluminando aquellas áreas y aspectos que necesitan ser atendidos con más detenimiento, conforme las preferencias se van construyendo obteniéndose e integrándose34. El vínculo es algo que se construye fundamentalmente desde una actitud de solidaridad humana, que permite que fluya la compasión, el compromiso con el otro y la voluntad inequívoca de actuar en su favor.
La interfaz ética-comunicación en la práctica diariaTodo lo que hasta ahora hemos destacado debe ocurrir en el encuentro entre un médico y un paciente. El médico tiene un desafío fundamental y difícil para integrar y aplicar estas perspectivas al objeto de ayudar médicamente al paciente. La realidad de la práctica clínica es compleja, los médicos se enfrentan a una multitud de decisiones cada día. Al comienzo de este artículo hemos querido describir algunas de estas situaciones que en un día de consulta cualquiera un médico de familia puede reconocer como problemáticas para tomar decisiones. Sin embargo, debido a su rapidez muchas de ellas no se hacen completamente conscientes y mucho menos el médico puede explicar por qué las ha tomado, aun cuando, a posteriori, las pueda justificar. Se trata de decisiones que deben tomarse en el seno de un flujo rapidísimo de acontecimientos que se solapan e influyen en la aparición de la siguiente, de tal modo que puede ser imposible atender a todos estos eventos.
Sea como fuere, los médicos deberían poder ejercer un cierto grado de conciencia selectiva con el fin de responder al menos a las decisiones más significativas para las personas, pero también los médicos pueden desarrollar su intuición, un «sexto sentido» que, operando desde niveles no completamente conscientes, les permita detectar en las situaciones clínicas que viven, riesgos y oportunidades que le ayuden a tomar esas decisiones para alcanzar resultados positivos para los pacientes. En realidad esto es lo que ocurre para que la práctica clínica sea mínimamente eficaz y éticamente aceptable. A continuación trataremos de mostrar cómo el médico consigue desarrollar ambas aptitudes, resaltándose en ello cómo opera la interfaz comunicación-ética.
Las decisiones están basadas en juicios a menudo sumamente rápidos, pero también en hábitos de conducta que, a su vez, tienen mucho que ver con el carácter profesional del clínico. Por tanto, vemos dos ejes en los que se asientan esas decisiones: el juicio y el carácter (propio de este son las actitudes y los hábitos).
Las decisiones prudentes basadas en juicios se consiguen mediante la deliberación, que es «una especie de investigación» que requiere tiempo. «El que delibera mal yerra y el que delibera rectamente acierta»31. Hay problemas éticos muy evidentes, que plantean preguntas éticas y exigen una deliberación pausada. Por ejemplo, ¿es correcto éticamente retirar la ventilación asistida a este paciente concreto y en este momento?
Pero parece que la deliberación es útil especialmente en las acciones previsibles, no así en las súbitas: «Las acciones previsibles pueden decidirse por cálculos o razonamiento, pero las súbitas se deciden según carácter» (EN III 1117 20-25a). Siguiendo la distinción de Schön35, la deliberación se equipararía con una «reflexión sobre la acción», mientras que el carácter determina la «reflexión en la acción». Como los hábitos están estrechamente vinculados al carácter, las decisiones basadas en hábitos juegan un papel de primer orden. Las decisiones acertadas tomadas por hábito se consiguen con un carácter o modo de ser profesional médicamente eficaz.
Las habilidades comunicacionales permiten generar o cambiar determinados hábitos profesionales orientados a lograr mayor competencia. A su vez, este tipo de competencia que exige un cambio de hábitos (tangibles) al mismo tiempo requiere de unas determinadas actitudes (intangibles). Si con las habilidades comunicacionales solo cambian los hábitos, tendremos comediantes muy bien entrenados; si, a falta de habilidades comunicativas, se dispone de las actitudes adecuadas, tendremos personas de buena voluntad, pero ineficaces médicamente hablando. Hace falta que cambien ambos para contar con buenos profesionales.
Justificación ética de las habilidades comunicativasLo anterior significa que la formación en habilidades de comunicación requiere inexorablemente complementarse con la justificación ética que estimule actitudes positivas en los alumnos y les permita aplicar esas habilidades con un criterio ético propio y adaptado a cada paciente. Así, una forma de analizar el interfaz entre tareas comunicacionales y ética es ver cuál es la justificación ética de aquellas. En la medida en que las habilidades estén apoyadas en valores, tendrán una categoría de deberes que serán moralmente justificables en la medida en la que sean cauce efectivo para plasmar valores. De ahí que haya que partir de unos valores profesionales sólidos, como los que se han presentado arriba (la solidaridad humana, el saber médico y la confianza), especificación de los cuatro grandes valores que han prevalecido en la bioética desde sus comienzos: beneficencia, no maleficencia, respeto a las personas y justicia.
Por ejemplo, centrándonos en las principales tareas comunicacionales:
- a)
La identificación y comprensión de los problemas es un curso de acción que debe servir para plasmar y desarrollar el valor del saber médico en tanto en cuanto conocimiento. En este caso se trata de un conocimiento sobre el paciente, algo que se apoya en el conocimiento proporcionado por los datos procedentes del paciente y de datos generalizables que permiten establecer hipótesis. Su déficit va a socavar la posibilidad de partir de un punto de referencia sólido para la ayuda.
- b)
Llegar a acuerdos y ayudar es un curso de acción que debe servir para plasmar y desarrollar el carácter prudencial del saber médico, así como la confianza mutua, ya que la deliberación genera transparencia en la relación y contribuye a fortalecer el vínculo médico-paciente.
- c)
La conexión para captar y responder a los mensajes del paciente es un curso de acción que debe servir para plasmar y desarrollar la solidaridad humana (mediante el ejercicio de una solidaridad emocional vinculante y motivadora), el saber médico (en este caso acerca del mundo interno del paciente) y la confianza (mediante el fortalecimiento del vínculo).
- d)
La autopercepción es un curso de acción que debe servir para plasmar y desarrollar el saber médico, pues es una forma de estar actualizado en todo lo que sucede durante la entrevista. Es ahí donde pueden detectarse disonancias cognitivas (dudas de conocimiento), emocionales (malestar), volitivas (dudas a la hora de actuar) o, incluso, espirituales (dudas de conciencia), que permiten identificar lagunas competenciales susceptibles de mejora.
- e)
La integración de todos los procesos, y la estructuración que permite alcanzar los objetivos principales de toda entrevista, son cursos de acción que deben servir para desarrollar los valores de beneficencia, no maleficencia, respeto a las personas y justicia, subyacentes a los anteriormente mencionados (la solidaridad, el saber médico y la confianza).
Otra forma de analizar el interfaz entre comunicación y ética es la de ver qué tipo de problemas morales se pueden plantear durante la entrevista. Este modo es especialmente operativo en la práctica asistencial, pues es útil para encontrar respuestas a las dudas éticas que se van planteando, sobre todo aquellas que, una vez resueltas las lagunas de conocimiento, están relacionadas con el «qué debería hacer», ya sea por un déficit de habilidades (cómo hacer) o por lagunas prudenciales (cómo debo actuar). Los problemas éticos se presentan de varias formas:
- a)
Por un conflicto de valores: dos o más valores chocan, compiten entre sí. Este tipo de conflicto se puede identificar cognitivamente pero, como los valores también se sienten, a menudo el conflicto de valores se puede identificar emocionalmente en forma de malestar.
- b)
Por un conflicto de deberes: en el que hay una dificultad para desarrollar de forma efectiva uno o varios valores. Puede ser debido a la dificultad de encontrar un curso de acción determinado o porque, ante un curso de acción concreto, hay una dificultad para aplicarlo (por ejemplo, ser amable cuando estoy agotado o malhumorado).
- c)
Por una ceguera y/o apatía axiológica, ya que hay valores importantes en riesgo de pasar desapercibidos. Además de hablar de una ceguera axiológica, tal como la denominaron Scheler, Hartmann y Hildebrand, por la cual los seres humanos no ven como valioso aquello que verdaderamente lo es36, quizá debería hablarse también de una apatía axiológica, por la cual los seres humanos padecen una incapacidad para apreciar emocionalmente lo realmente valioso.
Un contexto en el que es especialmente difícil detectar los problemas éticos es en las pequeñas decisiones que se toman día a día. En ellas se pueden producir todos estos tipos de conflictos. La micro-ética, es decir, la reflexión sobre las pequeñas decisiones cotidianas que se toman cada día en la práctica clínica, ha tratado de dar una respuesta. La cuestión es cómo detectar las más significativas para las personas y cómo mejorarlas. Komesaroff describe las preguntas micro-éticas como más agudas y de una «textura más sutil»37. Define la micro-ética como aquella que se ocupa de «lo que ocurre en todas las interacciones entre todos los médicos y todos los pacientes».
De igual modo que en la deliberación se puede acertar o errar, en los hábitos también se puede actuar acertada o erróneamente. Hay hábitos profesionales sanadores y hábitos iatrogénicos. Las cuestiones de micro-ética se imbrican en cada una de las tareas del encuentro clínico (ofrecer información, compromiso emocional, realizar una determinada cirugía, revisar la historia clínica…), pues todas tiene un componente ético. Los médicos toman decisiones continuamente, en cada momento, sobre aspectos como la cantidad de información que deben proporcionar, lo emocionalmente comprometidos que deben mostrarse, o los límites sobre sus conocimientos y habilidades38.
El desarrollo de un carácter profesional adecuado para la mejora de la calidad del acto clínico (es decir, el desarrollo de esas actitudes adecuadas a las que nos referíamos más arriba, complemento indispensable para el desarrollo de los valores clínicos, y que otorgan autenticidad a las acciones clínicamente eficaces de los profesionales con hábitos competentes) implica el desarrollo de la competencia micro-ética.
Desde esta perspectiva se entienden mejor los factores que son necesarios para el desarrollo de esta competencia: la auto-conciencia, las habilidades interpersonales y la voluntad de curar39. La auto-conciencia y las habilidades comunicativas son variantes comunicativas (una interna y la otra externa) y habilidades que puede aprender e incorporar un clínico para conseguir hábitos eficaces. La voluntad de curar tiene mucho que ver con el descubrimiento e incorporación del valor de la solidaridad humana y la capacidad de sentir y practicar la compasión, es decir, la capacidad de hacerse cargo, cargar con y encargarse de la vulnerabilidad de otro ser humano, que determinará la actitud adecuada del profesional para encarar el problema clínico.
Consideraciones acerca de la educación del carácter (educación en valores)Las actitudes pueden y deben ser objeto de la docencia de esta disciplina40. De forma complementaria al enfoque pedagógico clásico, se requiere un enfoque socrático o mayéutico, cuyo objetivo principal no es otro que conseguir hacer aflorar lo mejor que hay en cada estudiante. La profesión exige una cierta forma de vida. Y el cambio que se busca no es sino el compromiso con la excelencia, que, como ya advirtieron los hipocráticos, tiene mucho que ver con la ética. El objetivo de la ética profesional no puede ser otro que éste: la búsqueda de la excelencia (areté en griego, virtus en latín).
Para ello se propone un trabajo en grupos pequeños, interactivos y participativos, con discusión de todo lo expuesto, el uso del debate como método en torno a problemas muy prácticos, relacionados con el análisis y la mejora de la actividad cotidiana; así como un modelo de profesor con un cierto carisma, que no manipula, que no usa el argumento de autoridad, que permite que todo se pueda discutir, que esté abierto al diálogo, que sea respetuoso con los argumentos de los demás y que, en definitiva, no sea dogmático, fundamentalista, autoritario ni histriónico. El trabajo de Chowning et al.41 demuestra cambios significativos en numerosas actitudes en alumnos que han recibido una formación con algunas características como las descritas más arriba, frente a aquellos en los que no ha sido así.
Pero la excelencia también se aprende y se enseña con el ejemplo, con un ejemplo digno de estima. Ese aprendizaje, en su forma más simple, es un ejercicio de mímesis, de imitación. Esto es lo que da lugar al currículo oculto. Así se aprende lo bueno o lo malo, dependiendo del profesor. Pero en su forma racional, más compleja, es un ejercicio crítico de aproximación a patrones o modelos de profesional probados como excelentes. Para su aprendizaje efectivo es posible suscitar una «circularidad positiva»42, trabajando reiteradamente actitudes que modulan acciones, y acciones o conductas habituales que construyen actitudes. Para lo primero es necesario un movimiento de alerta crítica respecto de las propias disposiciones, que alejan de los objetivos buscados en la práctica médica y «tirar de nosotros mismos en sentido contrario»31. Esto quiere decir que en la enseñanza de las habilidades comunicacionales es importante ayudar al estudiante a reconocer y gestionar críticamente las resistencias internas para aplicar determinadas estrategias.
Ese «tirar» también exige darse a sí mismo consignas con las que trabajar día tras día. Como la consigna del estudiante de un instrumento de música, que se propone la máxima expresividad conforme al estilo de la partitura bajo su interpretación. Por ejemplo, en una consulta desbordada de pacientes, quizá con un cansancio acumulado al final de una larga jornada y tras una semana con guardias, tirar de sí mismo hacia la hospitalidad es una forma de ser que se traduce en mínimos gestos que, sin embargo, tienen un impacto significativo en los pacientes y, probablemente, en el resultado final de la consulta.
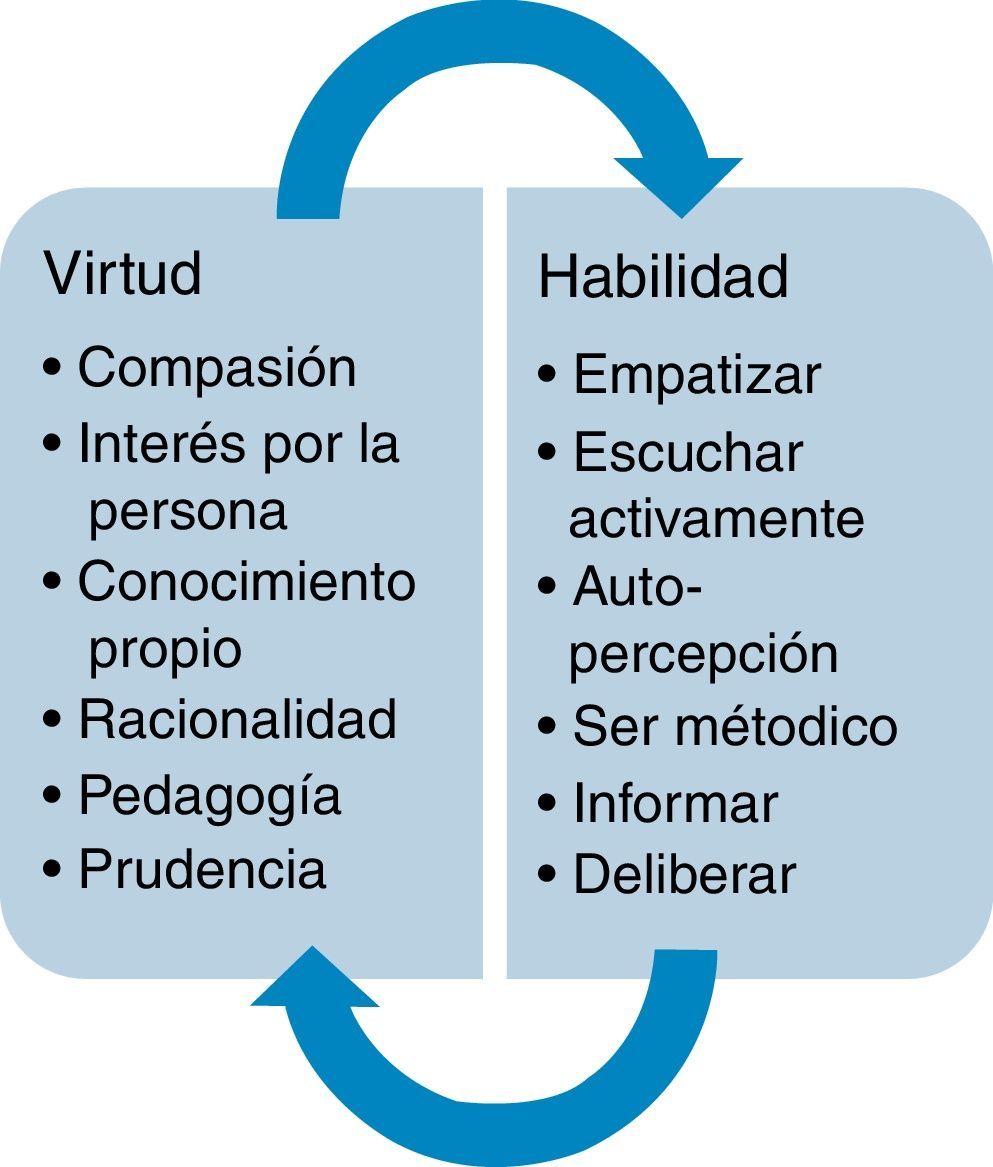
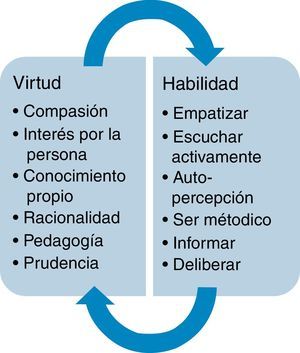
Buscar gestos de hospitalidad no es difícil. Pero a veces ocurre que las actitudes no encuentran con facilidad las acciones necesarias para expresarlas y reforzarlas. Por ejemplo, para lograr la correcta expresividad, nuestro estudiante de violonchelo necesita trabajar en cada ensayo disciplinadamente una determinada forma de agarrar el arco, hasta que el gesto se hace espontáneo y adquiere una facilidad para ello. Nuestro médico necesita, por ejemplo, esforzarse cada día en recibir a cada paciente con una sonrisa aunque se encuentre cansado o el paciente que entre no sea de su agrado43. Las habilidades comunicacionales aportan la competencia técnica necesaria para lograr esa «expresividad», pero deben nutrirse de las actitudes adecuadas (lo que se expresa). En la figura 2 se presenta la relación bidireccional entre virtudes del carácter (competencias que incluyen actitud y hábito) y las habilidades que facilitan su expresión.
Las exigencias de la práctica médica ante la vulnerabilidad y la fragilidad humanas son de tal naturaleza que la profesionalidad, es decir, la búsqueda activa y efectiva de la excelencia, va a tender a configurar un tipo de profesional que necesita no solo hacerse bueno desde un punto de vista científico-técnico, sino también desde el punto de vista personal. Los pacientes lo necesitan. De ahí que en este esbozo se asume que la profesionalidad le va a proporcionar al médico un poder, no solo para hacer buena medicina, sino también de hacerse mejor persona. Aun cuando no sea este el objetivo principal, sino algo secundario.
Escenario clínico (resolución)A pesar de la carga de trabajo he podido anotar algunas dudas que han surgido durante la consulta. Para empezar, me preocupa mi propio agobio. Voy a tener que volver a pasarme al café descafeinado por las mañanas. Pero, además, tengo que volver a la meditación, aunque solo sea oyendo música un rato cada día. Sé que me hace bien pero, entre unas cosas y otras, eso de ponerse a no hacer nada siempre lo dejo para otro momento… Y no puede ser.
¿Cambio de pantalla para confirmar sus datos, con el poco tiempo que tengo? El ordenador va lento, pero si no cambio de pantalla para tener los datos del paciente en cada momento me entra una sensación de chapuza que no puedo con ella. Es cuestión de trabajar a conciencia. Si otros pacientes tienen que esperar, que esperen.
¿Qué debo decirle para evitar que se encuentre incómoda durante una exploración genital? Pues no tengo ni idea. Aquí me falta habilidad, tacto, me bloqueo y soy demasiado bruto. Típico conflicto de deberes. Quiero mantener un respeto a la persona, pero no sé cómo. Preguntaré a mis colegas a ver cómo se las apañan.
¿Qué debo de decirle ante mi falta de acuerdo con el tratamiento que le ha mandado el especialista? Me quema que me utilicen para realizar vales de descuento, es decir, prescripciones de la seguridad social. Pero si encima no estoy de acuerdo… La cuestión comunicativa me la sé (creo). Esto es una cuestión de asertividad, es decir, de ser clarito sin cabrearse. El problema es mi propio malestar, que viene de muy dentro. Y creo que es porque me utilizan como algo que no soy. Así que me voy a ceñir a actuar como médico y punto. No pienso entrar en un tira y afloja de si yo creo o tú crees. No juego a otro juego que actuar como médico. De ahora en adelante tomaré toda la información, pensaré en qué haría yo (independientemente de la demanda de la receta) y se lo cuento. Sin más. Y si no le gusta, mala suerte.
Esta buena mujer, con todos sus problemas crónicos… no tengo claro nada claro cuándo debo parar de recoger información y empezar a tomar decisiones. Aquí me temo que se me está olvidando algo básico, muy básico. Aquí es donde Balint tenía toda la razón. La propia prescripción es el médico. Eso sí, el control del tiempo no puedo perderlo. Me estaba pasando desapercibido el valor que yo mismo tengo como profesional para los pacientes de este tipo. Quizá porque me hace reconocer una importancia que me parece que no merezco, pero bueno. Si a esta mujer le alivia ser escuchada sin más, lo haremos.
No se fía nada de mí, pero nada. ¿Debería pasárselo a otro médico? De momento esto creo que no afecta a mi capacidad de atenderle con objetividad. Me tomaré como un reto lograr su confianza, aunque lo veo bien difícil. Aquí hay un problema de deberes. Tengo claro que la confianza es esencial y tengo que conseguir generarla. Poco nos han enseñado, pero sé que competencia, transparencia y vínculo construyen la confianza. La primera la trabajaré de un modo especial, la segunda también, mediante la deliberación con el paciente y, si es necesario, confrontaré su falta de confianza y le ofreceré cambiar de médico. Lo que más me cuesta es el vínculo, pues no me cae especialmente bien este buen hombre… Pero eso también se puede trabajar.
¿Me debería levantar a explorarla sabiendo que con gran seguridad no encontraré nada nuevo? Conflicto de valores: gestión eficiente del tiempo versus correcta atención al paciente. He descartado patología urgente y la he citado para explorarla con calma otro día.
¿De qué manera (tono de voz, uso de palabras) debería hacer mi recomendación para asegurarme de que lo entiende sin sentirse forzado? Aquí sí que estoy perdido. Creo que he manejado la entrevista con una torpeza sublime. Al final el paciente ha accedido a ir a urgencias, pero me he sentido cual elefante en cristalería. Tengo que ver cómo aprender este tipo de habilidades. Esto es de nuevo un conflicto de deberes. Tengo claro que debo proteger la vida del paciente, pero no sé bien cómo hacerlo. Buscaré un curso de comunicación con pacientes en riesgo de suicidio ¡ya!
¿Debo darle la baja cuando no estoy muy seguro de su incapacidad? No sé dónde está el problema aquí. En realidad me parece bastante claro que se está apoyando en la baja como un medio para resolver un conflicto laboral y que no cumple los criterios para que yo siga utilizando una «prescripción» tan cara. Tampoco me gustaría echarla a los leones, dándole el alta sin más. Por descontado, la relación clínica se iría al traste. Aquí hay un conflicto de valores: seguridad de la paciente, uso racional de recursos, relación clínica… Y no tengo ni idea de cómo enfocarlo, a qué y cómo dar prioridad. Consultaré al Comité de Ética Asistencial.
«Hago-lo-que-me-da-la-gana.» ¿Cuánto tiempo más he de emplear en trabajar la forma de abordar sus factores de riesgo cardiovasculares ante su actitud pasiva y descomprometida? Me sé la teoría (control de factores de riesgo), me sé la práctica (habilidades de entrevista motivacional). No es una laguna de conocimientos. Tampoco de habilidades (no es un conflicto de deberes). Debe ser un conflicto de valores: la eficiencia (tiempo empleado con este paciente) y ser eficaz (beneficencia). El tiempo empleado es inútil con él. Lo reduciré al mínimo, pues otros pacientes lo necesitan, dejando la puerta abierta a que decida un buen día cambiar de postura. Igual tengo que abroncarle un poco, aunque no sea la estrategia motivacional mejor, pero la verdad es que me preocupa. Me pondré muy serio en la próxima entrevista.
Ha forzado una cita ahora, sin patología urgente, para que le haga sus recetas. Claro conflicto de valores con un buen componente emocional (la indignación esta vez me sube por detrás del esternón): respeto a mí mismo y a mi trabajo versus accesibilidad. Hemos negociado pacíficamente (gracias al mindfulness) un plan para evitar esta situación. Ella evita paseos absurdos y yo pérdidas de tiempo también absurdas.
Análisis del escenario clínicoEn cada una de las situaciones ficticias descritas anteriormente, el médico ha resaltado un estado de ánimo de una forma explícita, o un hecho del que es fácil se derive este estado de ánimo concreto y siempre «negativo». Además, se ha destacado ese sentimiento «negativo». Al principio de este apartado este predominio de un «sentimiento desagradable» que parece haber presidido ese día de consulta ha sido definido de manera genérica como «mi propio agobio». Con esto queremos profundizar sobre cuatro aspectos fundamentales que conectan con el hilo argumental que hemos desarrollado en diferentes apartados de este artículo:
- 1.
Nuestro médico toma decisiones no basadas (solo) en «el razonamiento médico», pero muestra sin embargo eficacia y profesionalidad. Cada una de las decisiones principales que el médico haya podido tomar en cada situación descrita no parece ser el resultado tanto de un proceso lógico fruto del conocimiento consciente y de una estrategia de razonamiento también consciente, como de un proceso más bien intuitivo, lo que Schön define como «reflexión en la acción».
La estrategia empleada para la elección de la respuesta más «ventajosa» para este médico en cada situación está en relación con las actitudes que él mismo ha ido desarrollando a lo largo de multitud de contactos con pacientes y de un proceso educativo concreto que relaciona ante esos o parecidos hechos una determinada acción que le lleva a esa situación «más ventajosa» (en relación a alcanzar valor/es concreto/s) y que parece activar en el médico una respuesta rápida, casi automática en algunas situaciones («en la acción»).
Esto no quiere decir que el médico en un momento dado también haya podido darse cuenta de posibles opciones creando supuestos de respuestas y resultados posibles (en un proceso de razonamiento lógico), solo que las opciones son tantas que la complejidad de la situación se le hace inmanejable desde la perspectiva lógica, por lo que generalmente estas se mueven a un nivel inconsciente, sin que él se dé cuenta de este proceso, como antes hemos destacado.
- 2.
Nuestro médico tiene una «sensibilidad emocional» operativa. Ante situaciones como las anteriores, la toma de decisiones, según Damasio44, se produce mediante lo que él llama la teoría del «marcador somático» y que supone que, antes de razonar hacia la solución de un problema, cuando un resultado malo es conectado (aunque sea muy fugazmente) a una determinada opción de respuesta, esta aparece en la mente del médico experimentando un «sentimiento desagradable», lo que funciona como una señal de alarma automática que le dice al médico: «atención al peligro que se avecina si eliges esta opción». También cuando el resultado que se yuxtapone es positivo (marcador somático positivo) la opción se convierte en una guía o incentivo para actuar de una determinada manera.
- 3.
Nuestro médico ha desarrollado un carácter profesional (actitud) en la línea de lo que hoy día consideramos como una práctica clínica éticamente correcta. Según los neurofisiólogos, la mayoría de los «marcadores somáticos» que empleamos para la toma de decisiones se crearon en nuestro cerebro durante el proceso educativo y de socialización, al conectar clases específicas de estímulos con clases específicas de estados somáticos. Se basan en lo que se llaman «emociones secundarias». Esto deja patente la importancia de lo que antes hemos resaltado en el texto sobre la enseñanza de actitudes: que los estudiantes de medicina sean educados para que incorporen y acumulen progresivamente «marcadores somáticos» a través de experiencias «modélicas», generalmente de tipo «imitativo», es decir, bajo el control de un sistema de preferencias interno y bajo la influencia de una serie de circunstancias que incluyan ciertas convenciones profesionales y desde luego ciertas normas éticas. Este conjunto crítico formativo de estímulos se adquiere así con la educación, sobre todo mediante la exposición a patrones o modelos de profesional probados como excelentes, suscitando una «circularidad positiva»42. Se trata de un proceso continuo de aprendizaje acumulativo donde la influencia de las experiencias precoces parece tener más peso: acontecimientos en relación a los cuales se ha de actuar, posibles opciones de acción, posibles resultados futuros de estas acciones y el castigo-recompensa que acompaña a una determinada acción, (acciones o conductas habituales que construyen actitudes) determinando en gran medida el carácter del futuro médico. Aquí se puede ver la importancia del ambiente ético como «marcador de preferencias» (resultados de acción) determinando esa alerta crítica respecto de disposiciones, que pueda alejar de los objetivos buscados en la práctica médica y que promueva ese «tirar de nosotros mismos en sentido contrario» en determinadas situaciones difíciles… Por ejemplo, retomando el ejemplo de Francesc Borrell43 que resaltábamos antes en el texto, ofreciendo esa sonrisa de bienvenida a los últimos pacientes de un día agotador, que hace ver al paciente que ante todas las adversidades el médico con ese gesto hace el esfuerzo de transmitirle su disposición a escucharle y entenderle, demostrándole el respeto que se merece.
- 4.
Nuestro médico tiene altamente desarrolladas sus habilidades comunicativas auto-perceptivas. La monitorización constante que lleva a la detección de marcadores somáticos y a la identificación de su naturaleza es una tarea que representa todo un reto para el profesional, ya que le exige un estado de continua alerta difícil de mantener a lo largo de todas las entrevistas que supone una jornada laboral del médico, pero también a lo largo de una sola entrevista. Desde la perspectiva aquí planteada se distingue bien su carácter meramente utilitarista (herramienta) de esta habilidad comunicativa que exige una sensibilidad ética (actitud). La capacidad auto-perceptiva como tarea comunicativa sirve para desarrollar la capacidad del médico para detectar marcadores somáticos (estados emocionales negativos/positivos) y para identificar el tipo de problema que provoca dicho estado, como pueden ser los déficits y las disonancias cognitivas, las dudas sobre decisiones, las puramente emotivas o, incluso los estados de intranquilidad de conciencia.
Los autores declaran no tener ningún conflicto de intereses.