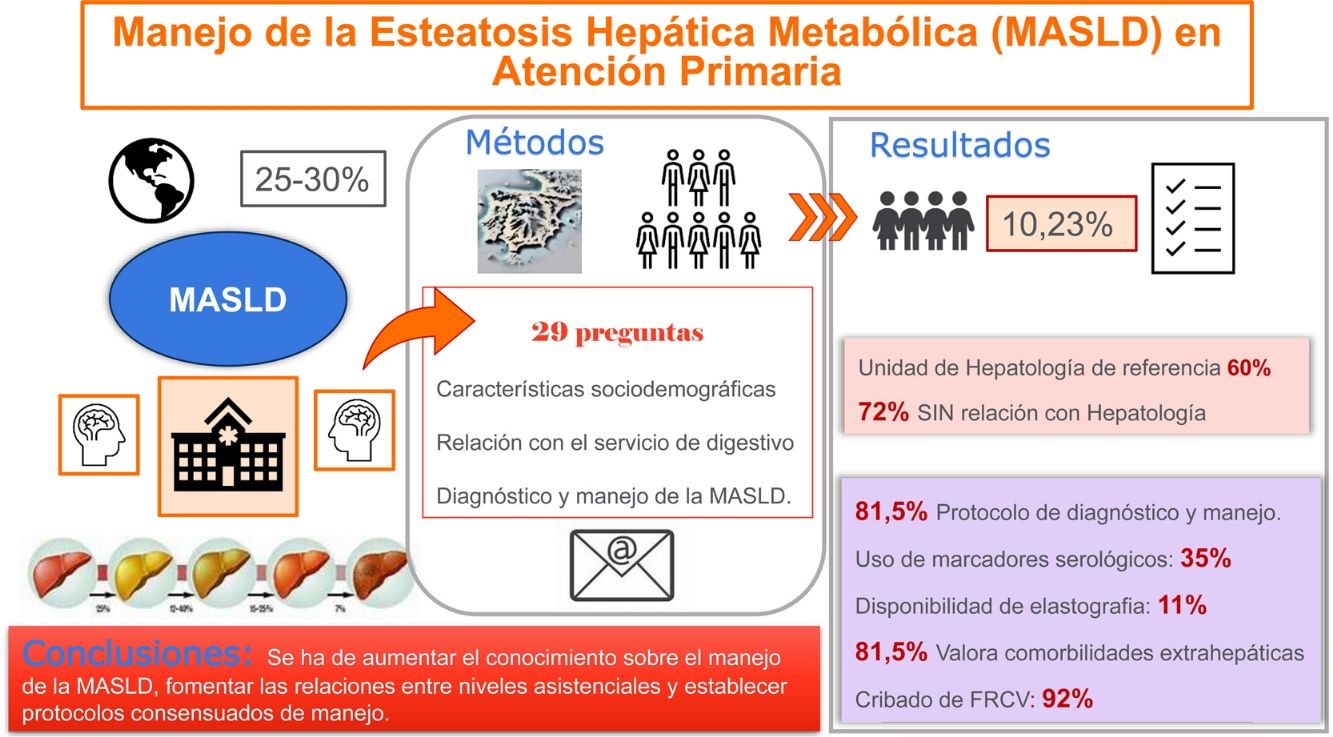
Mejorar el manejo de la esteatosis hepática metabólica (EHMet) en Atención Primaria requiere un buen conocimiento de la enfermedad. Este estudio evaluó el conocimiento de los biomarcadores y comorbilidades asociadas a la enfermedad entre los médicos de Atención Primaria (MAP), los recursos disponibles para el diagnóstico y la relación con los hepatólogos.
Material y métodosEstudio transversal basado en una encuesta anónima enviada por correo electrónico y dirigida a MAP con actividad asistencial en el momento de su distribución. Se excluyeron los profesionales jubilados. El formulario incluía 29 preguntas agrupadas en 3 bloques: 1) características sociodemográficas; 2) grado de conocimiento y manejo de la EHMet, y 3) relación con el servicio de digestivo.
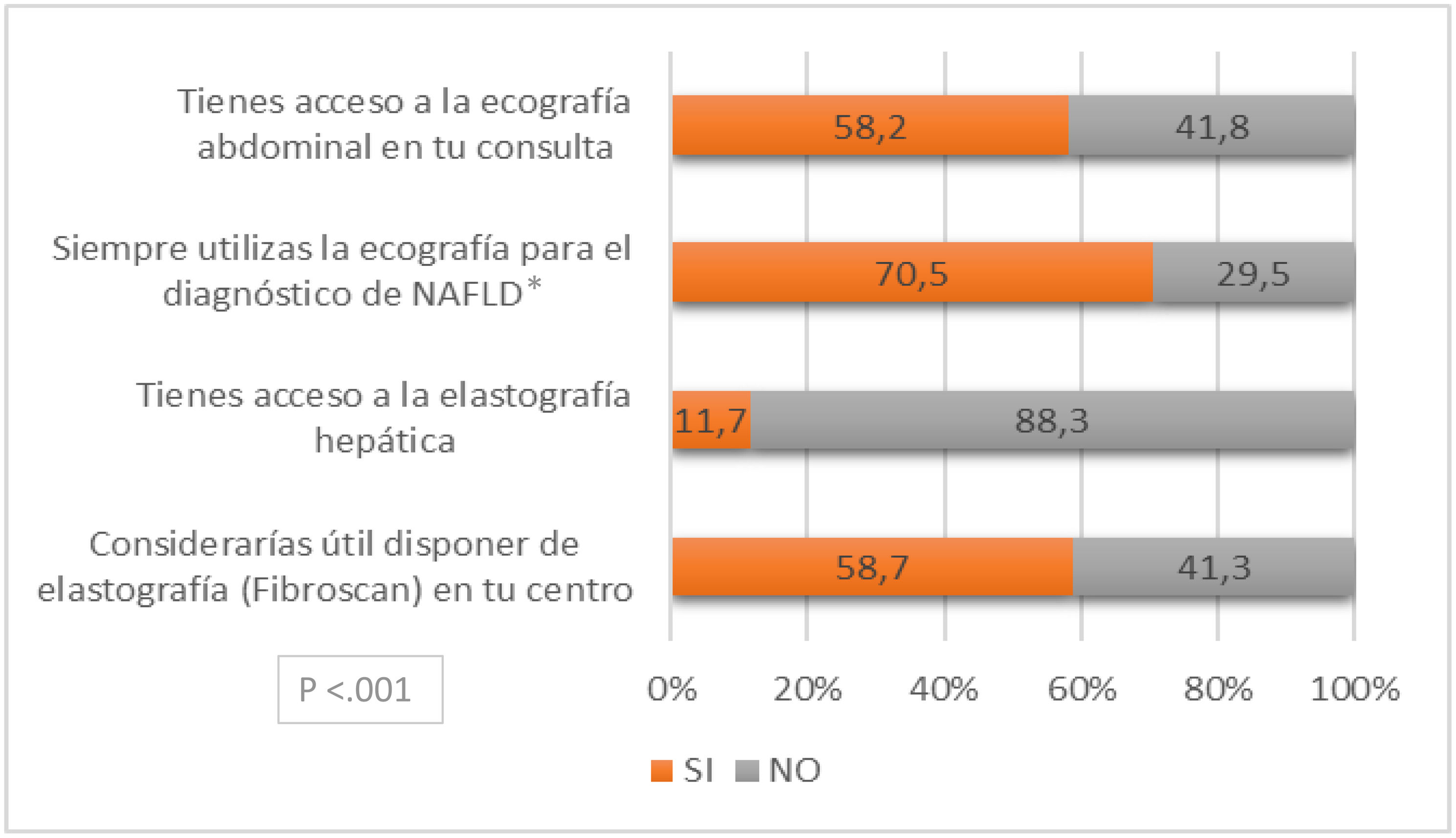
ResultadosSe recibieron 362 respuestas (10,23% de participación). El 64,2% eran mujeres y el grupo más participativo fue el de 50-59 años (29,4%). Cantabria, Cataluña, Andalucía, Castilla-León y Madrid fueron las comunidades con mayor respuesta. El 81,5% de los MAP no dispone de protocolo para el diagnóstico y manejo y, aunque 2tercios conocen el marcador Fib-4, solo la mitad lo usa. Disponer de protocolos aumenta el uso del Fib-4 (OR 4,41; IC del 95%, 1,68-11,53). Un 81,5% valora la presencia de comorbilidades extrahepáticas y el 92% busca activamente factores de riesgo cardiovascular. El 58,7% considera útil la elastografía, pero solo el 11% tiene acceso a ella. El 72% no tiene relación con el especialista, aunque el 60% cuenta con Unidad de Hepatología de referencia.
ConclusionesEs necesario mejorar el conocimiento de la EHMet, fortalecer la relación entre niveles asistenciales y establecer protocolos de manejo consensuados.
Improving the management of metabolic dysfunction-associated steatotic liver disease (MASLD) in Primary Care requires a good knowledge of the disease. This study evaluated the knowledge of biomarkers and comorbidities associated with the disease among Primary Care Physicians (PCPs), the resources available for diagnosis, and the relationship with hepatologists.
Materials and methodsCross-sectional study based on an anonymous email survey sent to PCPs actively practicing at the time of distribution. Retired professionals were excluded. The survey comprised 29 questions grouped into 3sections: 1. Sociodemographic characteristics, 2. Relationship with the gastroenterology department, 3. Diagnosis and management of MAFLD.
ResultsA total of 362 responses were received (10.23% participation). Of the respondents, 64.2% were women, and the most participative age group was 50-59 (29.4%). Cantabria, Catalonia, Andalusia, Castilla-León and Madrid were the regions with the highest response rates. 81.5% of PCPs did not have protocols for diagnosis and management, and while two-thirds were familiar with the Fib-4 marker, only half used it. Having protocols increased the use of Fib-4 (OR 4.41; 95%CI 1.68-11.53). A total of 81.5% recognized the importance of extrahepatic comorbidities, and 92% actively screened for cardiovascular risk factors. Elastography was considered useful by 58.7%, but only 11% had access to it. 72% of PCPs had no relationship with specialists, although 60% had access to a Hepatology Unit.
ConclusionsIt is necessary to improve knowledge of MAFLD, strengthen collaboration between care levels, and establish standardized management protocols.
Artículo
Diríjase al área privada de socios de la web de la SEMERGEN, (https://www.semergen.es/index.php?seccion=biblioteca&subSeccion=revistaSEMERGEN ) y autentifíquese.