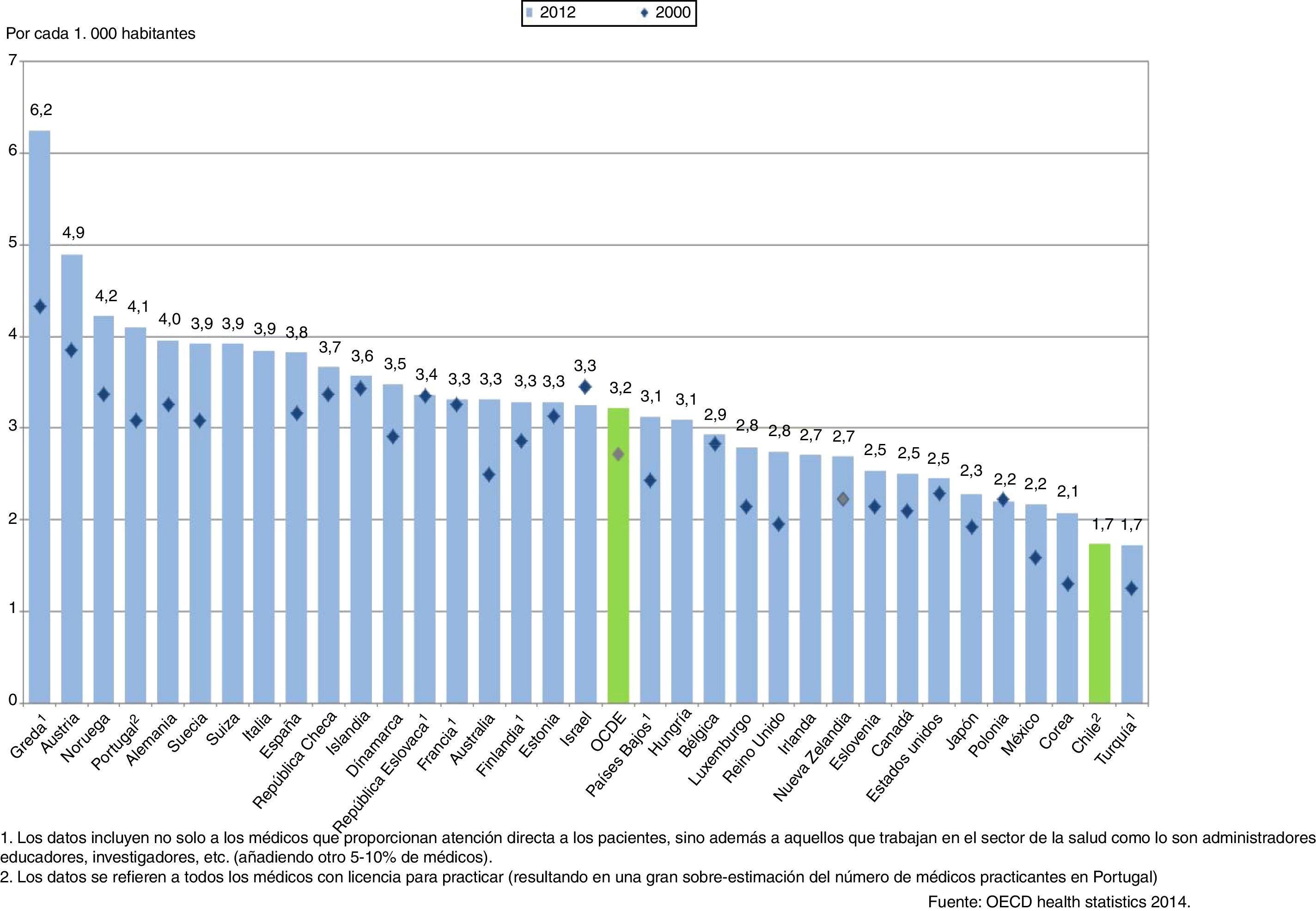
Chile tiene una tasa de médicos de 1,7/1.000 habitantes, menor al promedio de los países de la OCDE (3,2/1.000). Considerando el número de facultades de medicina (22) y de egresados por año (se proyectan para el quinquenio 2015-2020 10.883 nuevos médicos), esta falencia se podrá solucionar en un plazo razonable. Hay en el país facultades de medicina públicas y privadas, con un sistema único de admisión en el que se considera el rendimiento de la etapa escolar, pruebas específicas de selección universitaria y ajustes de acuerdo con el origen del estudiante, con el objeto de mejorar la equidad en el acceso. La acreditación de la carrera de Medicina es obligatoria para todas las universidades y los criterios de titulación son dependientes de cada centro. Hay un examen de habilitación que mide competencias teóricas para los egresados de universidades chilenas y además uno práctico para quienes estudian en el extranjero. El Ministerio de Salud de Chile ha estimado que existe en el país un déficit de especialistas, además de un problema de distribución geográfica de los mismos. Para superar progresivamente esta situación, el Estado ha desarrollado un plan expansivo de programas de especialización, bajo un estricto sistema de acreditación de calidad, tomando en cuenta que los programas de especialización en Chile son universitarios. El Estado financia la mayor parte de los programas de formación de especialistas, exigiendo a los graduados un tiempo de trabajo en la red pública de salud al finalizar sus programas. Cada centro universitario puede a su vez financiar programas propios con períodos de devolución en la misma institución. La acreditación y reacreditación de especialistas dependen de estructuras reguladas por el Estado.
Chile has a physician rate of 1.7/1,000 inhabitants, lower than the average of the OECD countries (3.2/1,000). The country currently has 22 medical schools and more than 10,000 new doctors are expected by 2020. There are public and private medical schools in the country, with a unique system of admission that considers the qualifications of secondary education, specific tests of university selection and adjustments according to the origin of the students, in order to improve equity in access. Accreditation of a medical degree is a requirement for all universities. At the end of the course, there is an habilitation exam that measures theoretical competences for graduates of Chilean universities and also a practical one for those studying abroad. The Ministry of Health of Chile has estimated that there is a shortage of specialists in the country, as well as a problem of geographical distribution. To progressively overcome this situation, the state has developed an expansive plan of specialization programs, under a strict system of quality accreditation, taking into account that the specialization programs in Chile are all dependent on universities. The state supports most specialist training programs, requiring graduates to work in the public health network at the end of their programs. Each university can finance its own programs with repayment periods in the same institution. The accreditation of specialists depends on structures regulated by the state.
Para hablar de formación de médicos en general, y de especialistas en particular, es necesario situarnos en las características del país y en las necesidades de médicos generales y especialistas de acuerdo con su población, su distribución geográfica y la realidad epidemiológica, considerando que Chile adscribe el llamado hecho por la Organización Mundial de la Salud a invertir en personal sanitario para alcanzar cobertura y acceso universal a la salud1.
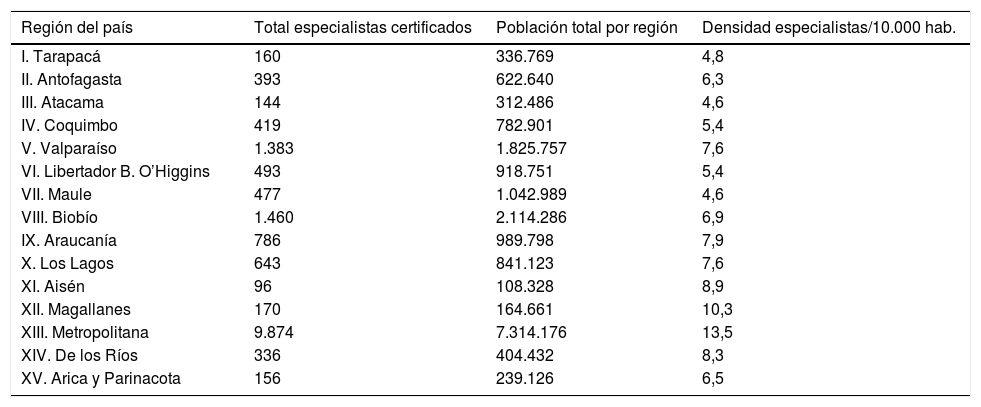
Desde 2010 nuestro país forma parte de la Organización para la Cooperación y el Desarrollo Económico (OCDE), lo que nos permite contar con estándares de comparación a nivel global. La población de Chile en el año 2016 se estima en 18 millones de personas, con un ingreso per cápita de 23.563$ y un gasto en salud del 7,3% del PIB, siendo el promedio de los países de la OCDE de 9,3%. La tasa de mortalidad infantil en Chile es de 7,02/1.000 recién nacidos vivos y la expectativa de vida es de 83 años para las mujeres y 79 años para los hombres, con una tasa de médicos de 1,7/1.000 habitantes, menor que el promedio de los países de la OCDE (3,2/1.000; fig. 1), con mayor densidad de profesionales en la capital del país y en algunas de las grandes ciudades, quedando las ciudades más pequeñas o alejadas en una situación desfavorable. La distribución de los médicos especialistas también es heterogénea en número y distribución regional (tabla 1)2, como también en su distribución entre centros privados o de la red pública, contando estos últimos con un menor número de especialistas.
Distribución de los médicos especialistas por 10.000 habitantes, por cada región de Chile, a diciembre de 2015
| Región del país | Total especialistas certificados | Población total por región | Densidad especialistas/10.000 hab. |
|---|---|---|---|
| I. Tarapacá | 160 | 336.769 | 4,8 |
| II. Antofagasta | 393 | 622.640 | 6,3 |
| III. Atacama | 144 | 312.486 | 4,6 |
| IV. Coquimbo | 419 | 782.901 | 5,4 |
| V. Valparaíso | 1.383 | 1.825.757 | 7,6 |
| VI. Libertador B. O’Higgins | 493 | 918.751 | 5,4 |
| VII. Maule | 477 | 1.042.989 | 4,6 |
| VIII. Biobío | 1.460 | 2.114.286 | 6,9 |
| IX. Araucanía | 786 | 989.798 | 7,9 |
| X. Los Lagos | 643 | 841.123 | 7,6 |
| XI. Aisén | 96 | 108.328 | 8,9 |
| XII. Magallanes | 170 | 164.661 | 10,3 |
| XIII. Metropolitana | 9.874 | 7.314.176 | 13,5 |
| XIV. De los Ríos | 336 | 404.432 | 8,3 |
| XV. Arica y Parinacota | 156 | 239.126 | 6,5 |
Adaptada de Ministerio de Salud de Chile2.
El número de médicos titulados por año en Chile está aumentando sistemáticamente, desde cifras cercanas a 850 egresados/año en 2007 a 2.000 egresados/año en 2015, producto de la creación de nuevas escuelas de medicina a partir de la década de los 90. Se estima que en el año 2020 se incorporarán 10.883 nuevos médicos al sistema de salud, lo que se espera vaya generando, además de una relación médicos/habitantes acorde con el nivel de desarrollo del país, un equilibrio en la distribución geográfica de estos3.
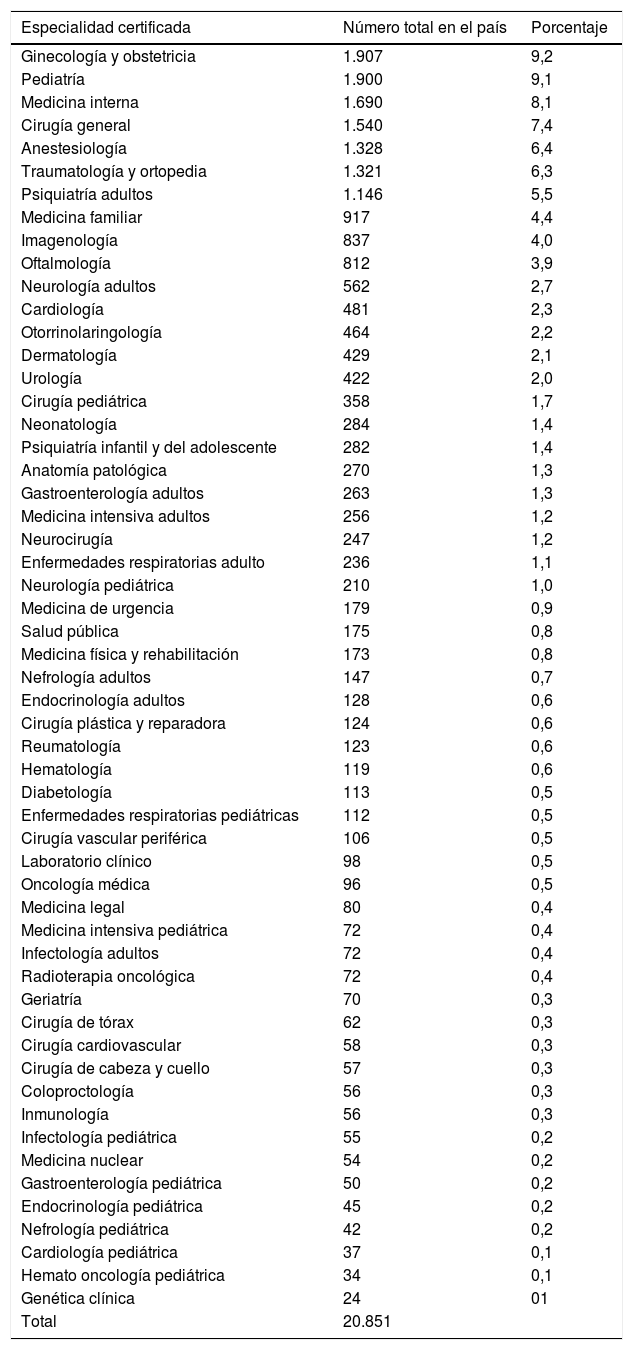
Los médicos con especialidad reconocida e inscrita en la Superintendencia de Salud del país corresponden al 54%, ejerciendo el resto como médicos generales (20.851 especialistas de un total de 38.658 médicos; tabla 2), lo que contrasta con los países pertenecientes a la OCDE, donde-excluyendo los médicos de familia-el 62% es especialista4.
Número y distribución de médicos especialistas en Chile, según el Registro Nacional de la Superintendencia de Salud, a diciembre de 2015 (de acuerdo con la última especialidad inscrita en el sistema)
| Especialidad certificada | Número total en el país | Porcentaje |
|---|---|---|
| Ginecología y obstetricia | 1.907 | 9,2 |
| Pediatría | 1.900 | 9,1 |
| Medicina interna | 1.690 | 8,1 |
| Cirugía general | 1.540 | 7,4 |
| Anestesiología | 1.328 | 6,4 |
| Traumatología y ortopedia | 1.321 | 6,3 |
| Psiquiatría adultos | 1.146 | 5,5 |
| Medicina familiar | 917 | 4,4 |
| Imagenología | 837 | 4,0 |
| Oftalmología | 812 | 3,9 |
| Neurología adultos | 562 | 2,7 |
| Cardiología | 481 | 2,3 |
| Otorrinolaringología | 464 | 2,2 |
| Dermatología | 429 | 2,1 |
| Urología | 422 | 2,0 |
| Cirugía pediátrica | 358 | 1,7 |
| Neonatología | 284 | 1,4 |
| Psiquiatría infantil y del adolescente | 282 | 1,4 |
| Anatomía patológica | 270 | 1,3 |
| Gastroenterología adultos | 263 | 1,3 |
| Medicina intensiva adultos | 256 | 1,2 |
| Neurocirugía | 247 | 1,2 |
| Enfermedades respiratorias adulto | 236 | 1,1 |
| Neurología pediátrica | 210 | 1,0 |
| Medicina de urgencia | 179 | 0,9 |
| Salud pública | 175 | 0,8 |
| Medicina física y rehabilitación | 173 | 0,8 |
| Nefrología adultos | 147 | 0,7 |
| Endocrinología adultos | 128 | 0,6 |
| Cirugía plástica y reparadora | 124 | 0,6 |
| Reumatología | 123 | 0,6 |
| Hematología | 119 | 0,6 |
| Diabetología | 113 | 0,5 |
| Enfermedades respiratorias pediátricas | 112 | 0,5 |
| Cirugía vascular periférica | 106 | 0,5 |
| Laboratorio clínico | 98 | 0,5 |
| Oncología médica | 96 | 0,5 |
| Medicina legal | 80 | 0,4 |
| Medicina intensiva pediátrica | 72 | 0,4 |
| Infectología adultos | 72 | 0,4 |
| Radioterapia oncológica | 72 | 0,4 |
| Geriatría | 70 | 0,3 |
| Cirugía de tórax | 62 | 0,3 |
| Cirugía cardiovascular | 58 | 0,3 |
| Cirugía de cabeza y cuello | 57 | 0,3 |
| Coloproctología | 56 | 0,3 |
| Inmunología | 56 | 0,3 |
| Infectología pediátrica | 55 | 0,2 |
| Medicina nuclear | 54 | 0,2 |
| Gastroenterología pediátrica | 50 | 0,2 |
| Endocrinología pediátrica | 45 | 0,2 |
| Nefrología pediátrica | 42 | 0,2 |
| Cardiología pediátrica | 37 | 0,1 |
| Hemato oncología pediátrica | 34 | 0,1 |
| Genética clínica | 24 | 01 |
| Total | 20.851 |
Adaptada de Ministerio de Salud de Chile2.
Para avanzar en el país hacia una mayor oferta de especialistas, con mayor presencia a nivel de salud pública y con una mejor distribución geográfica, el Estado de Chile ha desarrollado una fuerte inversión en programas de formación, en los esquemas que explicaremos en este artículo, logrando reducir progresivamente la brecha de especialistas a nivel estatal.
Escuelas de medicina en ChileLa primera escuela de medicina en Chile nació en 1833, inicialmente como Escuela de Medicina del Instituto Nacional, y luego, en 1843, como parte de la recién fundada Universidad de Chile. Ochenta años más tarde, en 1924, se creó la Facultad de Medicina de la Universidad de Concepción, primera facultad de medicina fuera de la capital, seguida por la Facultad de Medicina de la Pontificia Universidad Católica de Chile, en 1929, y luego la Facultad de Medicina de la Universidad Austral, en 1954, en la ciudad de Valdivia. Por muchos años, estas fueron las únicas escuelas de medicina del país, hasta que a partir de 1980 se crearon otras facultades públicas derivadas de la separación de las sedes de la Universidad de Chile en regiones, surgiendo, entre otras, la Facultad de Medicina de la Universidad de La Frontera, en la ciudad de Temuco en 1981. En 1988 se dictó una ley que permitió la creación de universidades privadas, surgiendo desde esa fecha un importante número de universidades que dictan la carrera de medicina y otras disciplinas del área de la salud1.
En Chile existen hoy 22 facultades de medicina, de las cuales 20 están integradas en la Asociación de Facultades de Medicina de Chile (ASOFAMECH), organización fundada en 1962 que vela por la calidad de la enseñanza de la medicina en el país, además de preocuparse por plantear al Estado su mirada sobre los modelos educativos y las políticas de educación en Chile. Para integrarse a ASOFAMECH, una facultad de medicina debe tener al menos una generación de médicos egresados y cumplir con los requerimientos de calidad exigidos.
Sistemas de admisión, duración de la carrera, metodología de enseñanza, campos clínicos, ciclos y prácticasEl sistema de admisión a la carrera de medicina incluye un examen que los estudiantes rinden al terminar su formación escolar, denominado Prueba de Selección Universitaria, realizado y gestionado por el Departamento de Evaluación y Medición de Registro Educacional de la Universidad de Chile. Es una prueba escrita, estandarizada, con preguntas de múltiple elección en las diferentes áreas del conocimiento científico y humanista. Se realiza una ponderación entre los puntajes de las áreas consideradas obligatorias de rendir, que son lenguaje y matemáticas, además de 2 pruebas optativas, una de ciencias y otra de historia y ciencias sociales. Eso se pondera con el promedio de notas y el lugar relativo que el alumno obtuvo en la educación secundaria; este último parámetro, de incorporación reciente, busca darle un grado de equidad al sistema, considerando la diferencia de calidad de la educación escolar en Chile. Con las variables anteriores, se establece un ranking de ingreso con el que los estudiantes postulan a las diversas facultades de medicina integrantes de ASOFAMECH y del sistema único de admisión universitaria.
Las facultades de medicina no acreditadas, o aquellas que estando acreditadas no han sido incorporadas al sistema único de admisión, utilizan similares mediciones para seleccionar a sus alumnos, pudiendo incorporar otras variables en la selección.
La duración de la carrera de medicina en Chile es de 7 años, con excepción de la Pontificia Universidad Católica de Chile, que desde 2015 ofrece un programa de 6 años. En la formación de pregrado existe un ciclo de ciencias básicas, luego un ciclo preclínico y finalmente un ciclo clínico. La licenciatura se obtiene al completar los primeros 5 años. Los últimos 2 años son conocidos como el internado, período que corresponde a la práctica profesional. La separación de los ciclos es cada vez menos estricta, incorporándose los estudiantes desde sus primeros meses de estudio a actividades relacionadas con pacientes, con el objetivo de acercarlos precozmente a la práctica clínica y a la problemática psicosocial de las personas, lo que ayudará a evaluar su vocación de servicio y dedicación a la atención de la salud5.
Los campos clínicos son hospitales universitarios, hospitales de la red pública de salud y hospitales privados. Las facultades de medicina que mantienen convenios docentes asistenciales con hospitales públicos deben establecer vínculos profundos que les permitan comprometerse con el desarrollo del establecimiento de salud y la comunidad beneficiaria. Se privilegia la exclusividad del campo clínico con un centro formador, salvo excepciones justificadas. Estos acuerdos se realizan bajo normativas definidas y supervisadas por el Estado.
Las prácticas clínicas comienzan más intensamente en el tercer año de la carrera, con actividad supervisada por el equipo de salud y docentes especialmente dedicados a esta labor. Las facultades extienden la jornada de trabajo de los médicos del hospital o centro de salud para liberar tiempo dedicado a la docencia, pudiendo también tener médicos u otros profesionales de la salud con dedicación completa a la docencia.
En nuestro país, la formación médica responde al modelo de atención hospitalaria, lo que determina que los estudiantes busquen ser especialistas con orientación hospitalaria de forma muy precoz. Dadas las necesidades del país, se está cambiando el modelo de enseñanza para generar mayor interés y las competencias necesarias para responder a los requerimientos de la atención primaria de nuestra población6.
La mayoría de las facultades de medicina en Chile tiene modelos de enseñanza que han migrado de un modelo clásico de enseñanza lectiva a uno basado en perfiles de competencias, acorde con la tendencia mundial en educación médica.
Estructura curricular, exámenes, títulos y validaciónExiste libertad para el desarrollo curricular de las escuelas de medicina, con requerimientos de calidad definidos para poder acceder a la acreditación de una facultad. Estos requisitos están dados por aspectos académicos, administrativos, financieros, de calidad y cantidad del cuerpo docente, convenios con los campos clínicos y capacidad de cumplir los compromisos que se generan en cada evaluación de los organismos que velan por la calidad de la educación médica en Chile.
El título de Médico Cirujano es dado por la universidad que dicta la carrera y reconocido por el Estado, si la entidad se encuentra acreditada. Al completar la formación de pregrado y recibir el título, existe un examen común habilitante, llamado Examen Único Nacional de Conocimientos de Medicina (EUNACOM). Este examen está regulado por ley y fue encargado por el Ministerio de Salud a ASOFAMECH en agosto de 2009. Los decanos de las facultades de medicina pertenecientes a ASOFAMECH delegan el diseño y la administración del examen a un director, que cuenta con un equipo de trabajo y con la asesoría de un Consejo de directores y de un Consejo estadístico. Las decisiones que afectan el contenido del EUNACOM, tales como las áreas cubiertas por el examen o la proporción de preguntas de cada tema, son abordadas por el Consejo de directores, y para efectos de escalas de puntaje y análisis de resultados, por el Consejo estadístico.
Con el título de Médico Cirujano se debe aprobar el EUNACOM, tanto para poder ejercer en centros públicos (de forma obligatoria) o privados (dependiendo del lugar, puede ser opcional) como para postular a los programas de formación de especialistas. Para ejercer la profesión médica en Chile, el EUNACOM es requisito obligatorio para los médicos que han estudiado en el extranjero, cuyos títulos sean o no válidos en nuestro país por acuerdos previos, teniendo además del componente de conocimientos teóricos que rinden los estudiantes de universidades chilenas, una sección de evaluación de competencias clínicas.
Programas de especializaciónLos programas de especialización en Chile son universitarios y los médicos que quieran postular a ellos, una vez terminada la carrera y aprobado el EUNACOM, deben presentar sus antecedentes, especialmente las calificaciones de la etapa de pregrado, ayudantías, actividades de investigación, publicaciones, asistencia a congresos, prácticas de atención abierta y actividades de educación continua (cursos y diplomas). De acuerdo con estos antecedentes, los postulantes son ordenados por puntaje.
Las universidades ofrecen cupos de especialización de acuerdo con su capacidad formadora, revisan los antecedentes y entrevistan a los postulantes, determinando mediante el análisis de las variables expuestas si están habilitados o aptos para ingresar a los programas.
Posteriormente a la habilitación universitaria, el Estado realiza un llamado a viva voz de carácter nacional, en una ceremonia formal y tradicional en dependencias del Ministerio de Salud, en que los postulantes, en estricto orden de puntaje, eligen su especialidad, universidad y centro formador.
El Ministerio de Salud ofrece el financiamiento del arancel a las universidades y el pago de una mensualidad a los estudiantes, bajo el compromiso de los futuros especialistas de realizar un período de atención obligatorio en centros de salud públicos a lo largo de Chile, una vez egresados de los programas, por un período del doble de tiempo en el que fueron financiados.
Los centros universitarios también pueden ofrecer cupos de formación con financiamiento propio y compromiso posterior de devolución con la misma institución. Otra modalidad, que hoy constituye una minoría, es el autofinanciamiento, en que es el propio médico quien paga el arancel universitario, sin recibir mensualidad y sin compromiso posterior de devolución en el servicio público o en instituciones universitarias.
El propósito de estas formas de financiamiento es, por una parte, que el médico en formación tenga el respaldo económico que le permita dedicarse a ejercer su labor bajo el ámbito de la supervisión de su centro formador, y, por otra parte, que el país asegure una dotación de especialistas en el servicio público a nivel de todo el territorio nacional.
La formación de postgrado está ligada a universidades acreditadas. Los programas en su mayoría exigen dedicación exclusiva, con al menos 44 horas a la semana más un turno semanal, lo que es dependiente del tipo de especialidad (médica, médico-quirúrgica, de laboratorio, de salud pública).
La duración de los programas es en su gran mayoría de 3 años para las especialidades primarias (medicina interna, cirugía, obstetricia/ginecología, pediatría, etc.) y de 2 años para las especialidades derivadas (gastroenterología del adulto o pediátrica, cardiología del adulto o pediátrica, etc.). Algunas especialidades primarias han extendido la duración de sus programas de formación a 4 años, en una línea que se repite a nivel internacional (neurocirugía, radioterapia, etc.).
Dentro de los programas de formación existe la posibilidad de realizar rotaciones en campos clínicos de diferentes hospitales y facultades de medicina del país, bajo un convenio legal que permita regular las características de las estadías y establecer las retribuciones correspondientes. Los médicos en formación pueden postular a estadías en el extranjero como parte de su programa, idealmente, pero no de manera excluyente, en instituciones con las que la universidad tenga convenios de colaboración.
Titulación del especialistaEl título se obtiene completando las exigencias del programa de formación universitaria y realizando el examen final definido por el centro formador. El título lo da la universidad, sea esta pública o privada. Para que este título de especialista sea reconocido por el Estado se requiere que el programa sea dictado en una facultad de medicina acreditada y perteneciente a ASOFAMECH. En enero de 2019 entrará en vigencia una ley que exige que los programas de especialidad hayan sido acreditados por la Comisión Nacional de Acreditación. Una vez terminado un programa de título de especialista con las condiciones ya mencionadas, el especialista es inscrito automáticamente en la Superintendencia de Salud del país y en la Corporación Nacional Autónoma de Certificación de Especialidades Médicas, corporación de derecho privado cuya función es efectuar el reconocimiento y registro de especialistas y determinar y actualizar las disciplinas médicas que ameriten ser certificadas en el país.
Aquellos médicos que hayan cursado un programa de especialidad primaria o derivada en un centro nacional no acreditado o en el extranjero deben presentar sus antecedentes a la Corporación Nacional Autónoma de Certificación de Especialidades Médicas, instancia que de acuerdo con su reglamentación definirá, según las características del programa realizado, si procede que el postulante sea sometido a evaluación, con el objeto de reconocer su formación y validar el título.
Duración y obligatoriedad de la certificación y recertificaciónLa legislación chilena contempla requisitos y plazos de recertificación de especialidades primarias y derivadas, cuya aplicación entrará en vigencia en los próximos 2 años7. La forma de recertificación no se ha definido completamente; se cree que será a través de la demostración de educación continua en las materias específicas relacionadas con la especialidad. En este contexto, existen numerosos cursos de educación continua, presenciales o a distancia, liderados y evaluados por centros universitarios o sociedades científicas, con importante asistencia de médicos en formación y de especialistas en diversas etapas de su vida profesional.
ConclusiónEn resumen, podemos decir que en Chile hay un sistema de formación universitaria de pre y postgrado destinado a formar médicos generales, especialistas en especialidades primarias y derivadas, inserto en una estructura de colaboración con el Estado, cuyo objetivo es contar con un número suficiente de médicos generales y especialistas, cuya distribución geográfica sea adecuada para dar respuesta a las demandas de salud de la población a lo largo y ancho del territorio nacional. Junto a esto hay sistemas de aseguramiento de calidad a los que se someten de forma sistemática las facultades de medicina y los programas de formación de especialistas.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
En la versión online, ver anexo del Comité Editor con datos estadísticos y síntesis sobre la formación de posgrado en Medicina Interna (enlace a documento pdf).