Los residentes de Ginecología aprenden a realizar procedimientos quirúrgicos, tales como la conización cervical directamente en pacientes reales. El nivel de habilidad técnica influye en los resultados, aumentando los riesgos obstétricos posteriores de las pacientes si el profesional tiene poca experiencia. Este proyecto tiene como objetivo el diseño y la evaluación de un simulador seguro, útil y reproducible para el entrenamiento en conización cervical con asa diatérmica.
Material y métodosPara la construcción del simulador se ha utilizado material accesible en cualquier hospital docente, empleando productos cárnicos para reproducir el cuello uterino. Para la evaluación del mismo se ha diseñado una encuesta de satisfacción cumplimentada por 16 profesionales que valoraron el simulador, realizando posteriormente un análisis descriptivo de los resultados.
ResultadosDurante la primera fase del proyecto se detallaron los pasos para la construcción del simulador de conización cervical. La segunda fase o evaluación del simulador mostró que la mayoría de profesionales valoran los primeros conos realizados por residentes como de mala calidad, dificultando la interpretación de la pieza quirúrgica por parte del patólogo. El 100% de los encuestados afirmó que utilizaría el simulador en su hospital de referencia y lo valoraron como «sencillo, útil, seguro, reproducible y adecuado para docencia».
ConclusiónEl simulador construido propone un método docente para la enseñanza a residentes de la técnica de conización cervical con asa diatérmica, siendo fácilmente reproducible y posibilitando en un futuro, tras su validación, el diseño de programas de entrenamiento.
Gynaecology residents learn how to perform surgical procedures such as cervical conization directly on real patients. Their skills level determines the outcomes, with an increase in the subsequent obstetric risks of the patients if the physician is not experienced. This project includes the design and evaluation of a safe, useful and reproducible surgical simulator for loop electrosurgical conisation technique training.
Materials and methodsAffordable and available material in any teaching hospital was used in the construction of the simulator. The human cervix was simulated using a sausage model. In order to evaluate the project, a satisfaction survey was designed and completed by 16 professionals. A subsequent descriptive analysis of the results was performed.
ResultsDuring the first stage of the project, the different steps of the simulator's construction were detailed. The second, or evaluation stage, showed that most professionals rated the first cones of resident doctors as poor in quality, making them difficult to be interpreted by a pathologist. All the respondents stated that they would use the simulator in their hospital, and rated it as “simple, safe, useful, reproducible and suitable for teaching”.
ConclusionsThe developed simulator proposes a method for teaching residents skills in loop electrosurgical cervical conisation, being easily reproducible and allowing, after future validation, the design of training programs for residents.
La conización cervical es uno de los procedimientos quirúrgicos más comunes en ginecología, indicada como tratamiento de la neoplasia intraepitelial cervical. La técnica de conización con asa monopolar parece proporcionar las muestras de tejido más fiables para su interpretación histológica y menor morbilidad1. El procedimiento es sencillo y, sin embargo, no exento de riesgos. La extracción de un cono demasiado pequeño supone la resección incompleta de la lesión, siendo necesarias reintervenciones posteriores. Por otro lado, conizaciones demasiado extensas aumentan el riesgo de hemorragias y estenosis cervical2,3, e incrementan el riesgo de partos prematuros, abortos espontáneos y bajo peso al nacimiento4-6.
La enseñanza de este procedimiento quirúrgico a residentes hoy en día sigue aún el principio de Halstead de «mira una, haz una, enseña una». El entrenamiento sobre pacientes reales conlleva asumir las complicaciones inherentes a la curva de aprendizaje, condición que redunda en mayor morbilidad, posibilidad de reintervención y potencial compromiso obstétrico futuro7. Esto dificulta las posibilidades de corrección por parte del tutor sobre el especialista en formación dadas las condiciones del campo quirúrgico (canal vaginal angosto que obliga a utilización de instrumentos para acceder al cérvix por un solo cirujano o residente) y la naturaleza de la técnica (una vez iniciada la incisión sobre el cérvix, que condicionará el resultado, existe poca o nula posibilidad de corrección sobre los gestos quirúrgicos) impidiendo que se pueda establecer un adecuado feed-back tutor/residente.
El empleo de la simulación como técnica formativa de adquisición de nuevas competencias ha demostrado beneficios en cuanto a formación de residentes y médicos tanto en trabajo en equipo8-10 como en el entrenamiento de habilidades técnicas para mejorar la eficiencia perioperatoria en instituciones docentes11, por ejemplo, en el manejo de la distocia de hombros12,13.
El desarrollo de simuladores de bajo coste para el entrenamiento quirúrgico en procedimientos en el cérvix uterino ha demostrado mejorar la calidad de las muestras obtenidas14. No existen en el mercado en el momento de escribir este artículo simuladores de electrocirugía de cuello uterino que puedan ser adquiridos por parte de nuestros centros, por lo que el diseño y la elaboración de los mismos es la única alternativa real en nuestro medio y es, por tanto, necesario validar su diseño y utilidad con el fin de elaborar programas de entrenamientos estables y organizados.
Debido a la necesidad vigente de métodos de enseñanza seguros y adaptados, el objetivo de este proyecto es la creación de un prototipo de simulador de cirugía de conización cervical con asa diatérmica que pudiera proponerse como herramienta docente.
Como objetivos secundarios destacamos la consecución del suficiente realismo y reproductibilidad del simulador para su uso por personal sanitario especializado, así como conocer sus experiencias previas en la adquisición de esta técnica quirúrgica.
Material y métodosEl proyecto se realizó entre septiembre del 2019 y junio del 2020, contando con la colaboración de ginecólogos en ejercicio y en formación (fig. 1). El desarrollo del mismo consta de 2fases, cuya cronología se detalla en la tabla 1.
Cronología del proyecto HUPHM (Hospital Universitario Puerta de Hierro Majadahonda)
| Cronología del proyecto | Simulador de conización cervical |
|---|---|
| Fase 1: montaje | Unidad de simulación HUPHM, septiembre-diciembre del 2019 |
| Fase 2: presentación | Jornadas de simulación obstétrica, 13 de diciembre del 2019, HUPHM |
La primera fase del proyecto consiste en el diseño y el montaje del simulador.
Los doctores GV y OM, cirujanos ginecológicos expertos y con cientos de procedimientos realizados similares al que se intentaba simular, dirigieron el proyecto. Su experiencia fue utilizada en el diseño del simulador con el fin que cumpliese con los fines perseguidos. Los criterios utilizados para fundamentar la validez de aspecto y la construcción del mismo durante el diseño fueron:
- –
Simular las condiciones de longitud, angostura y espacio tubular de la vagina.
- –
Reproducir el tamaño medio de un cérvix no conizado.
- –
Asemejar la consistencia del material cárnico a la propia del tejido cervical para permitir adquirir el tacto y la presión necesarios para la sección con bisturí.
- –
Conseguir ejecutar sobre el material el procedimiento de corte, coagulación y sutura hemostática necesarios para la técnica con el material habitualmente utilizado (asa diatérmica).
- –
Permitir la obtención de piezas quirúrgicas para el correcto análisis patológico.
Para ello se requirió tanto material accesible para docencia, disponible en el mismo centro, como material extrahospitalario (detallado en el vídeo de la figura 1).
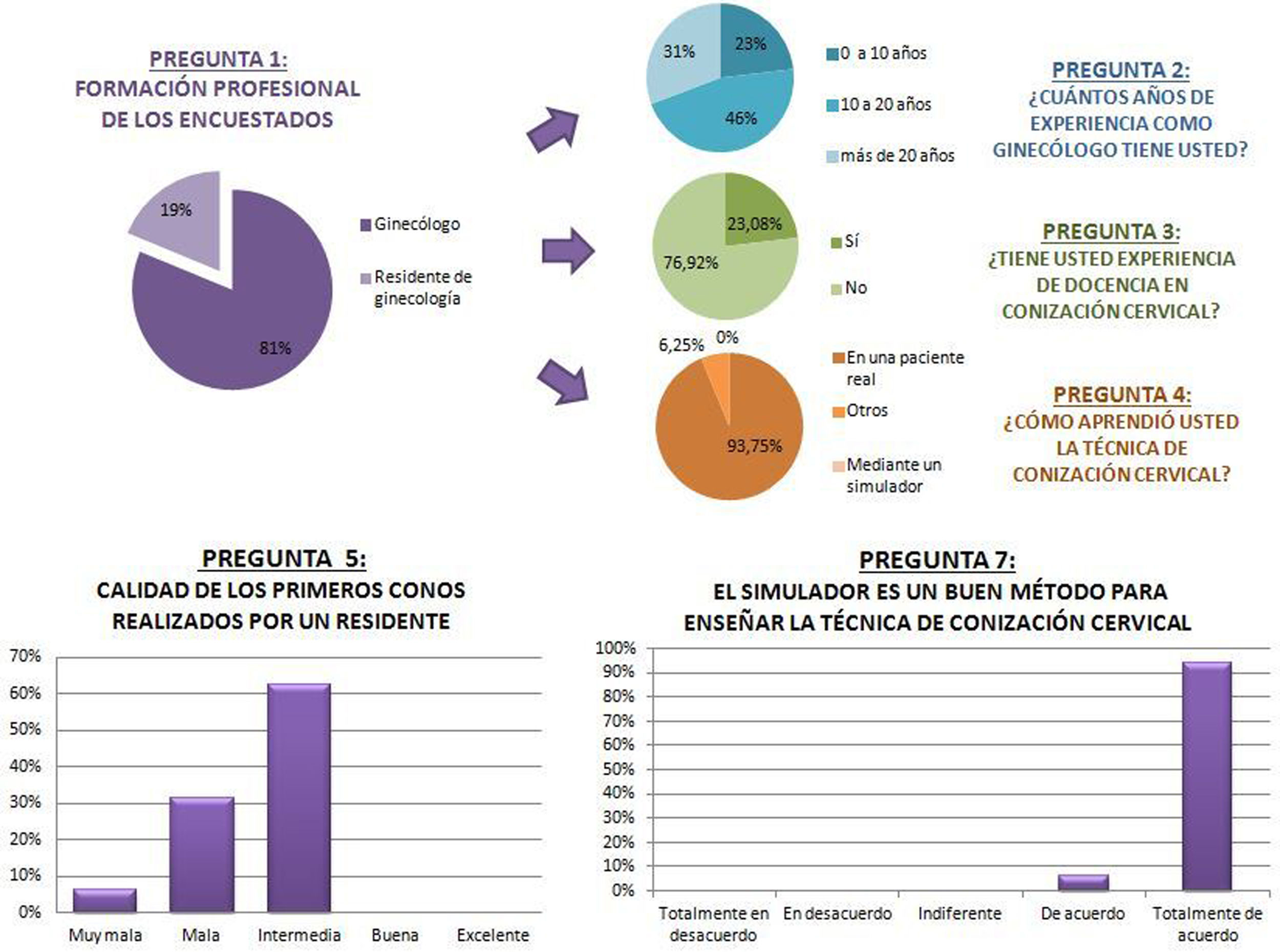
La segunda fase del proyecto es la evaluación del simulador en cuanto a reproductibilidad y realismo. Para ello fue diseñada una encuesta de satisfacción anónima, basada en escalas LIKERT, cuyos ítems se especifican en el vídeo (fig. 1). Las preguntas 1 a 6 hacen referencia a la experiencia previa de los encuestados, de manera independiente al estudio, mientras que las restantes están en relación con los aspectos de reproducibilidad, realismo, aplicabilidad y desventajas del simulador presentado.
Se preguntaron en las cuestiones 5 y 6 aspectos con relación a la práctica de la técnica de conización anteriormente al uso del simulador, según la experiencia previa del encuestado con ginecólogos en formación cuando realizan sus primeras conizaciones en pacientes reales (independientemente del estudio).
Las encuestas se obtuvieron tras la prueba del simulador por los ginecólogos participantes en las Jornadas de Simulación Obstétrica celebradas en Madrid el día 13 de diciembre del 2019 en el Hospital Universitario Puerta de Hierro Majadahonda (acreditadas por la CFC). La mayoría de los participantes practicaban habitualmente la conización y menos del 25% impartía docencia. La inclusión de los participantes fue voluntaria y anónima, no hubo negativas a participar ni abandonos, no se recogieron datos personales y, por lo tanto, no se consideró necesaria la elaboración de ningún consentimiento informado.
Se recogió la experiencia generada con el simulador tanto en la reproductibilidad anatómica y de la técnica como en la consideración de la calidad de la pieza para análisis patológico según el resultado visual final de la misma. La reproductibilidad del método se comparaba con su práctica profesional previa. No se realizó control del tamaño o forma de las piezas. La técnica de conización de los participantes no fue comparada posteriormente en una situación real no simulada.
Las respuestas de los participantes a dicha encuesta fueron incluidas en una base de datos y posteriormente se realizó un análisis descriptivo de los resultados obtenidos.
ResultadosFase 1: Construcción del simulador de conización cervicalLos pasos para la construcción del simulador se detallan en el vídeo (fig. 1).
Fase 2: Evaluación del simuladorLas respuestas a las preguntas 1, 2, 3, 4, 5 y 7 se muestran en la figura 2.
A la sexta pregunta, si el patólogo tuvo dificultades para interpretar las primeras piezas obtenidas por los encuestados cuando eran residentes o adjuntos noveles, 11contestaron afirmativamente (68,75%) y 5negativamente (31,25%).
La octava de ellas preguntaba a los encuestados si utilizarían en sus hospitales el simulador propuesto para impartir docencia. Las respuestas de los 16encuestados fueron afirmativas (100%), obteniendo 0 respuestas negativas y 0 indiferentes.
Al final se pedía a los encuestados que comentasen brevemente las ventajas que habían encontrado en el simulador con relación a la reproducibilidad, el realismo y la aplicabilidad. Entre la variedad de respuestas obtenidas, 8personas describieron el simulador como «realista, veraz», 3destacaron que es «fácil de montar», 4lo calificaron como «accesible», 3de ellas como «útil», 2como «práctico» y 2como «barato». Una persona recalcó que «permite practicar con todo tipo de asas», 4personas señalaron que «permite un entrenamiento adecuado de los residentes» y 2personas destacaron como ventaja «seguridad de la paciente».
La última pregunta pedía a los encuestados que comentasen brevemente las desventajas que habían encontrado en el simulador. Del total, 10no escribieron nada o respondieron «ninguna» (62,5%). Entre las respuestas obtenidas, 5contestaron que el humo que se desprendía impedía una visión óptima y que haría falta un sistema de aspiración o similar. Una persona añadió como desventaja el montaje del simulador cada vez que se utiliza y otra persona comentó que la resistencia del producto cárnico al asa es menor que la del cérvix real de las pacientes.
DiscusiónLas respuestas a la encuesta de los distintos profesionales españoles que valoraron el simulador muestran una clara homogeneidad y consideran que alcanza unos niveles de reproducibilidad y realismo notables. Tal y como se refleja en los resultados sobre sus experiencias previas, todos ellos valoran como intermedia o mala la calidad de las primeras conizaciones que realiza un residente. La experiencia y la habilidad del cirujano, por lo tanto, influyen en los resultados7.
De la necesidad de métodos de aprendizaje seguros surge este proyecto de simulación. En la primera fase o diseño del simulador hemos escogido salchichas de 2,5cm de diámetro para representar el cuello de útero debido a su similitud en cuanto a textura y forma con el cérvix humano. Otros simuladores similares escogieron también este tipo de producto cárnico por aproximación a la realidad15-17 frente a otros que utilizaron una papaya para representar el tejido cervical18. Esta fidelidad ha sido apreciada del mismo modo por los profesionales que cumplimentaron la novena pregunta de la encuesta. Por otro lado, el uso de salchichas permite que cada una pueda ser reutilizada para realizar varios conos. La reproducción fidedigna de las condiciones quirúrgicas reales (tinción del cuello, canal vaginal, espéculo, etc.) ha sido otro aspecto alabado en la encuesta, que otros proyectos han conseguido mediante la utilización de muñecos de simulación como NOELLE™18 (Gaumard, EE. UU.), mientras que en otros no se ha dado tanta importancia al atrezo15.
En el diseño del simulador se tuvieron en cuenta la accesibilidad y el presupuesto del material necesario para su construcción. Mientras que en otros proyectos utilizaron muñecos de simulación obstétrica18, para este se emplearon, en todo momento, componentes disponibles en cualquier hospital o fácilmente asequibles. De esta forma, el simulador es sencillamente reproducible por otros equipos docentes, lo cual fue destacado como aspecto positivo en las encuestas.
En cuanto a los resultados de la segunda fase o evaluación del simulador, hemos encontrado resultados muy similares con otros estudios en cuanto a satisfacción. La mayoría de los profesionales que valoraron este simulador imparten docencia en sus hospitales de referencia y, por lo tanto, su valoración es adecuada para evaluar los objetivos de este proyecto. Al igual que en otros modelos, los simuladores son valorados satisfactoriamente en cuanto a realismo, fidelidad, reproducibilidad, utilidad y accesibilidad tanto por estudiantes15,16 como por residentes16,18 y especialistas17.
Sin embargo, en este proyecto se encuentran varias limitaciones. En la encuesta la única desventaja que encontraron los profesionales fue la falta de un sistema de aspiración de humo que mejorara la visibilidad durante la práctica. La incorporación de un aspirador como en el modelo de Reeves et al.16 supondría una forma de perfeccionar el simulador. Una potencial desventaja del diseño presentado es su tamaño muestral, muy reducido (16 personas) y heterogéneo. Para un futuro proyecto, se debería diseñar una evaluación por un grupo mayor de profesionales dedicados a la docencia a la vez que estudiantes y residentes. En nuestro modelo, evaluamos únicamente la utilidad y la reproducibilidad del simulador, mientras que se podría, del mismo modo, estudiar parámetros como longitud de los conos, necesidad de reintervención, etc.15,17. Además, no se comparó el desempeño de los alumnos en pacientes reales tras su práctica en un simulador porque los alumnos tenían diferente experiencia quirúrgica; son precisas series más amplias y pruebas con distintos tipos de materiales para resolver este defecto.
De este modo, se conseguiría validar el simulador para diseñar cursos y talleres de entrenamiento en habilidades técnicas con el objetivo de ser incorporados a la formación curricular oficial de la residencia de ginecología. Encontramos que el uso de la simulación mediante modelos inanimados elimina tanto el conflicto ético que supone aprender las técnicas sobre las pacientes reales como los posibles riesgos a largo plazo que ello conlleva, a la vez que ofrece un entrenamiento comparable con modelos de realidad virtual de alta fidelidad19. Además, la incorporación de la enseñanza práctica es bien acogida por los estudiantes15 debido a la carencia de ella en los programas oficiales y aumenta la confianza y la comodidad del residente durante la intervención real16.
En conclusión, este estudio propone un simulador quirúrgico sencillo, que permite reproducir de manera realista la técnica de conización con asa diatérmica y que, tras una validación adecuada, puede ser útil para la enseñanza y el perfeccionamiento de esta técnica quirúrgica.
Información relevanteEl proyecto forma parte del Trabajo de Fin de Grado de Claudia García Rodríguez-Maimón, alumna de sexto de medicina de la Universidad Autónoma de Madrid.
Conflicto de interesesTodos los autores declaran la no existencia de conflicto de intereses en el desarrollo del proyecto presentado.
A todo el Servicio de Ginecología y Obstetricia del Hospital Universitario Puerta de Hierro Majadahonda, en especial al equipo de la Unidad de Simulación, por permitir el uso de sus instalaciones y recursos para la realización de este proyecto.