Una buena gestión y calidad de la Formación Sanitaria Especializada (FSE) exige el compromiso explícito de los responsables de las CCAA y de los centros sanitarios. Esto implica la acreditación y reconocimiento de tutores, desarrollar el marco normativo que establece el RD 183/2008 (a los nueve años de su publicación sólo Cataluña, Canarias, Castilla y León, Extremadura, La Rioja y el País Vasco, lo han hecho), una mención explícita de la FSE en los planes estratégicos de las organizaciones sanitarias y en los contratos-programa con las unidades docentes y una participación activa de los jefes de estudio en los consejos de dirección de los centros. Por parte del Ministerio de Sanidad, es preciso agilizar la acreditación de las nuevas unidades docentes y abordar, junto con las CCAA, los problemas de financiación del proyecto de troncalidad y la organización de las unidades docentes troncales. Respecto al sentido de la formación, esta se ha de centrar en la seguridad del paciente, aquí la simulación es una metodología formativa idónea, y en la humanización, con una práctica de la medicina bajo un modelo deliberativo, siendo los formadores ejemplo para los que aprenden.
The commitment of the heads of the Autonomous Communities and the health centers is key to a good management and the quality of the Specialized Healthcare Training (SHT). This implies the accreditation and recognition of tutors, developing the regulatory framework established by Royal Decree 183/2008 (nine years after its publication, only Catalonia, the Canary Islands, Castilla y León, Extremadura, La Rioja and the Basque Country have done so), an explicit mention of the SHT in the strategic plans of the health organizations and an active participation of the heads of SHT in the boards of directors. On the part of the Ministry of Health, it is necessary to speed up the accreditation process of new teaching units and, together with the Autonomous Communities, and address the financing problems of the core curriculum project and the organization of the core teaching units. Regarding the sense of training, this has to focus on safety patient, here the simulation is a suitable training methodology, and in the humanization, with a practice of medicine under a deliberative model, being the trainers an example for those who learn.
Jesús M. Morán Barrios
Presidente de SEFSE-AREDA
La constitución de este I Foro Nacional, promovido por SEFSE-AREDA, representa una oportunidad única para la Formación Sanitaria Especializada (FSE) en España. El objetivo principal es facilitar sinergias que permitan mejorar la calidad y la gestión de la FSE, integrando a los responsables de las diferentes administraciones, de manera que se construyan objetivos comunes, escuchando las preocupaciones y las dificultades que existen en los centros/unidades docentes. Representa también un momento importante al incorporar al Foro a los técnicos y responsables autonómicos con un protagonismo especial.
Primer debateAcreditación de unidades docentes y de tutoresModerador: Jesús Millán Nuñez-Cortés, jefe de estudios, Hospital General Universitario Gregorio Marañón, Madrid
La acreditación de las unidades docentes constituye uno de los puntos fuertes de la FSE de nuestro país y garantiza la ausencia de arbitrariedades en su procedimiento; exige una metodología compleja, que a su vez tiene unos puntos críticos que deben conocer todas las personas que participan en el mismo.
Acreditación de unidades docentesCarolina Rodríguez Gay
Subdirectora general de Ordenación Profesional, Ministerio de Sanidad, Servicios Sociales e Igualdad, Madrid
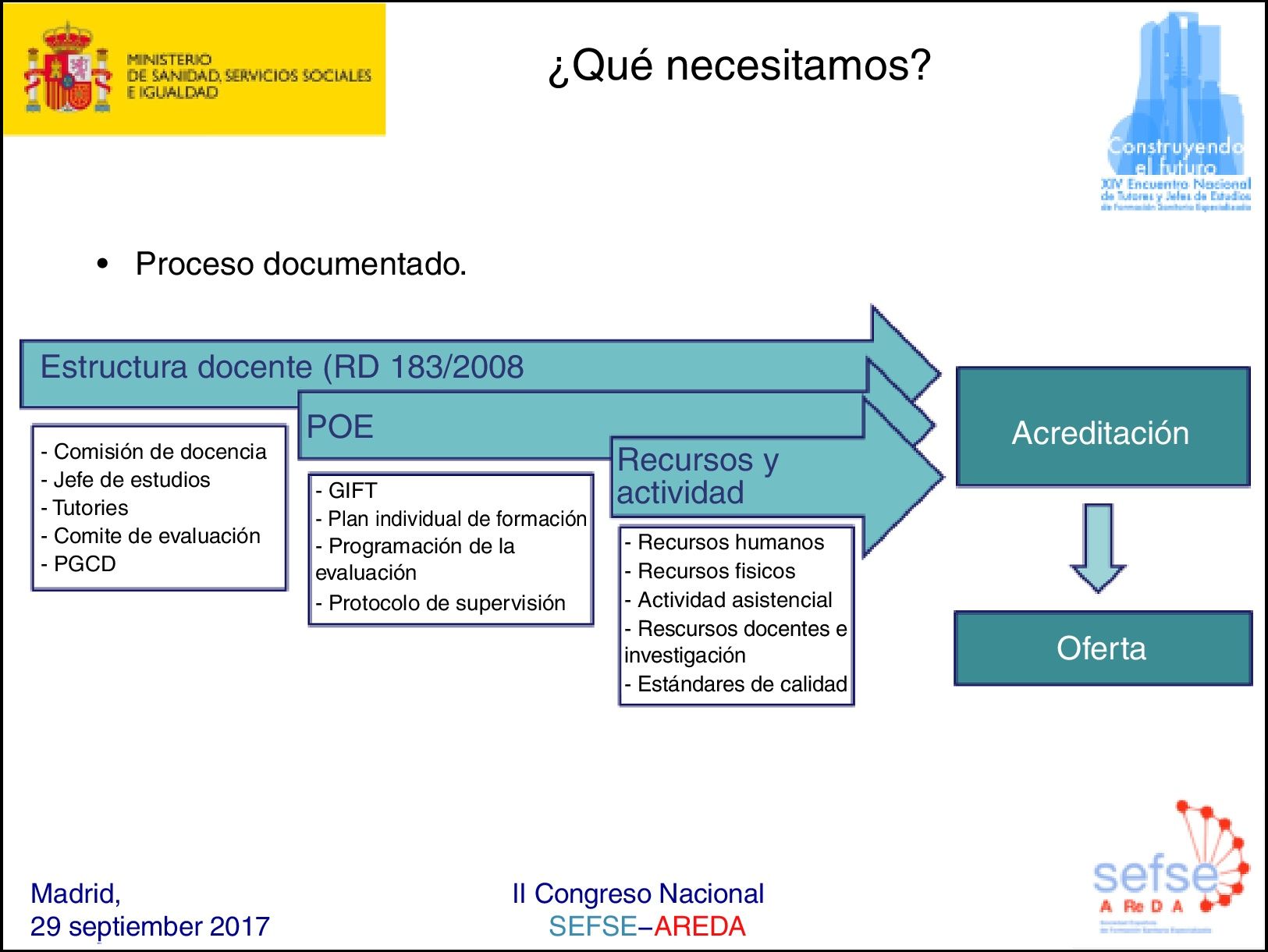
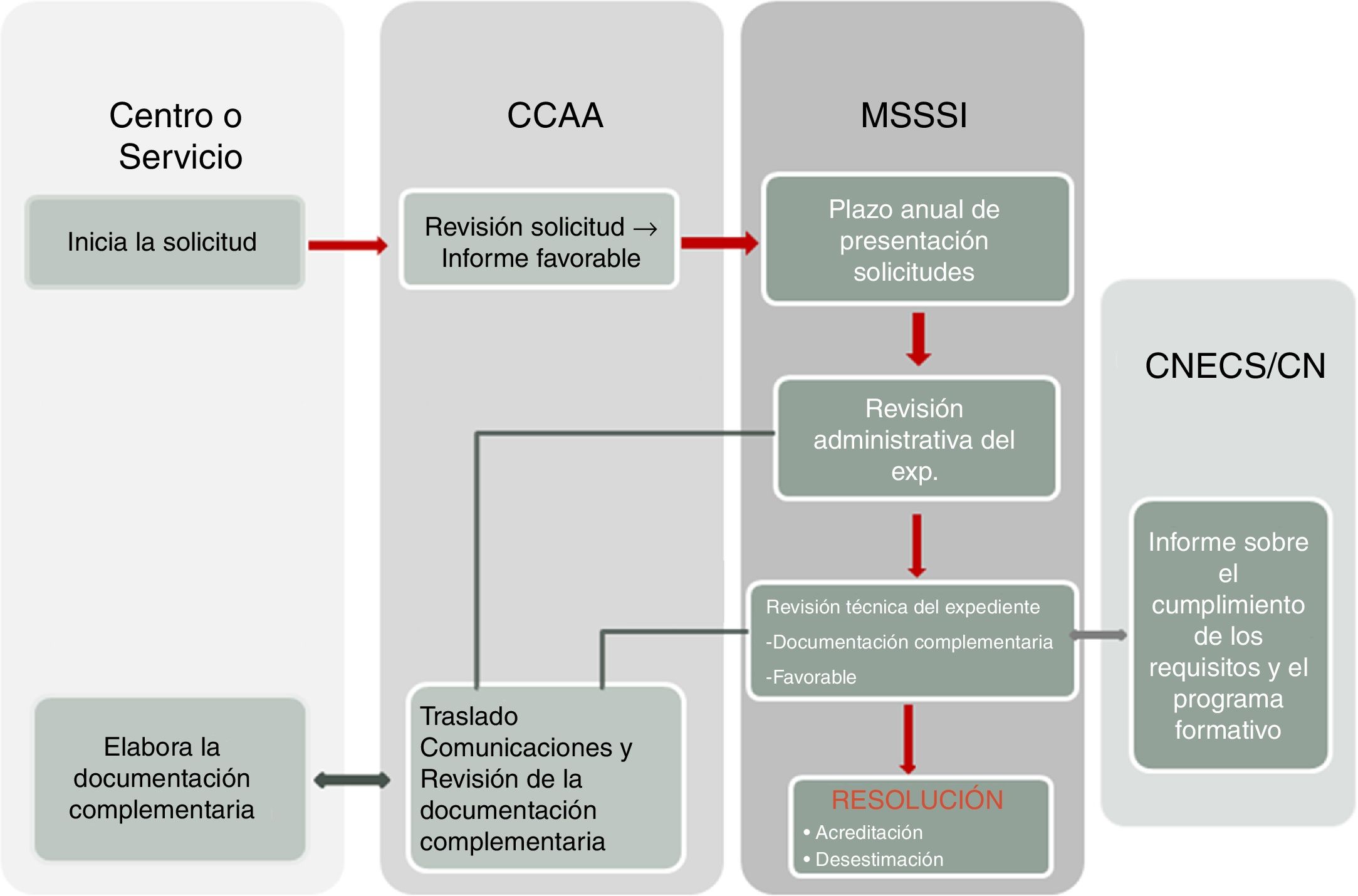
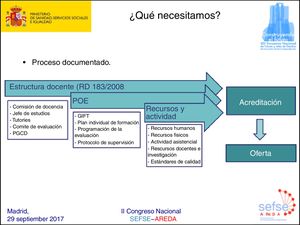
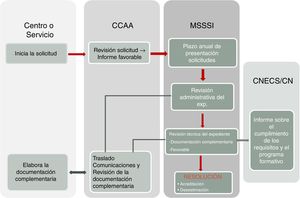
La acreditación de unidades docentes tiene como objetivo fundamental garantizar una formación especializada de calidad. La acreditación reconoce una cualificación del centro sanitario para la FSE y está regulado por leyes y normas (Ley 44/2003, de ordenación de las profesiones sanitarias o LOPS, Real Decreto 183/2008). Los 3requisitos clave de la acreditación son: estructura docente, aplicación del programa oficial de la especialidad (POE) y los recursos y actividades (fig. 1) (véase la página web del Ministerio de Sanidad, Servicios Sociales e Igualdad [MSSSI]: ht*t*p://w*w*w.msssi.es/profesionales/formacion/AcreDocCntUniForSanEsp.htm). La figura 2 muestra el procedimiento: el centro o servicio asistencial inicia la solicitud mediante un informe aprobado en Comisión de Docencia y, tras informe favorable del órgano competente en materia de FSE de las CC. AA., se remite la documentación a la Dirección General de Ordenación Profesional del MSSSI, quien revisa y evalúa la solicitud siguiendo los requisitos de acreditación y la aplicación del POE. Finalmente, se emite una resolución favorable o desfavorable. Los puntos críticos del proceso y donde se detectan más deficiencias para su aprobación son:
- –
El acta de la comisión de docencia, donde debe aparecer la aprobación de la solicitud de acreditación.
- –
Nombramiento del jefe de estudios y nombramiento de tutores (al menos un tutor por cada 5 residentes).
- –
Las rotaciones internas y externas y la GIFT (Guía itinerario formativo tipo) deben ser coherentes con el POE.
- –
Datos de actividad de los dispositivos asistenciales, capacidad docente por dispositivo.
- –
El protocolo de supervisión de residentes debe ser exhaustivo con el único fin de proteger al residente y garantizar la seguridad del paciente, teniendo en cuenta que no son estudiantes pero tampoco son especialistas. Debe establecer los niveles de supervisión con progresión anual. Nunca los residentes mayores serán responsables de la supervisión de R1; tendrán supervisión de presencia física de facultativos. Es obligada su ratificación por la dirección del centro.
- –
Concepto de capacidad docente: número de residentes/año que pueden formarse en una unidad docente de acuerdo con los requisitos de acreditación y garantizando que todos los residentes puedan desarrollar el POE de la especialidad, incluyendo la realización de los procedimientos mínimos establecidos. Los dispositivos docentes asociados también tienen capacidad docente, entendida como el número de residentes/año que pueden formar, según la duración de la estancia formativa en dicho dispositivo.
- –
Capacidad acreditada de las unidades docentes: la unidad que solicite mayor capacidad docente debe justificar su solicitud con el doble de capacidad asistencial y será evaluada individualmente. Hay que tener en cuenta que la capacidad docente de los centros se ve interferida por los convenios universitarios, rotaciones internas y externas, estudiantes, etc.
- –
Protocolo de evaluación del residente: informe de rotaciones, entrevistas tutor-residente, libro del residente, otros documentos elaborados por la Comisión de Docencia e informe del tutor.El debate abierto puso de manifiesto la gran lentitud del proceso (más de 2años en la mayoría de los casos), además de las meticulosas alegaciones en aspectos menores, lo que supone un bloqueo para los centros solicitantes y el propio sistema, lo que en cierto modo perjudica uno de los pilares del sistema de FSE.
Sebas Martín Moreno, jefe del Servicio de Docencia y Desarrollo Profesional, Departamento de Salud del País Vasco
Desde la publicación del Real Decreto 183/2008, solo un número limitado de CC. AA. han desarrollado los artículos 11 y 12 de esta norma, referidos a la función del tutor y a la obligación de las CC. AA. de establecer procedimientos de acreditación y reconocimiento de los tutores de FSE. La Orden SCO/581/2008 (acuerdo Comisión de Recursos Humanos) dice: el nombramiento del tutor se efectuará por el órgano directivo de la entidad titular de la unidad docente, a propuesta de la comisión de docencia y previo informe del jefe de la unidad asistencial de la especialidad correspondiente, o, en su caso de enfermería, entre profesionales previamente acreditados, que presten servicios en los distintos dispositivos integrados en el centro o unidad docente y que ostenten el título de especialista que proceda. No establece unos criterios generales para la acreditación.
Solo 6CC. AA. han desarrollado esta norma. Castilla y León, primera CC. AA. en cumplir el plazo de un año de la ley, establece que el tutor sea un especialista con al menos un año de experiencia profesional y que acredite formación en competencias tutoriales. En La Rioja el tutor debe presentar una propuesta docente o guía itinerario formativo tipo, además de realizar una autoevaluación de sus méritos curriculares. Canarias y Extremadura desarrollaron normas muy similares que se ajustaban básicamente a lo establecido en el Real Decreto 183/2008. En el País Vasco, la diferencia es que el tutor debe estar en servicio activo durante al menos un año en la unidad docente de la que va a ser tutor y presentar un proyecto de objetivos tutoriales. Así mismo, esta CC. AA. ha desarrollado el perfil competencial del tutor de FSE y dispone de un baremo que todavía no se está aplicando. Cataluña va más allá, estableciendo que debe tener una relación laboral estable que asegure el tiempo de dedicación a la acción tutorial. El tutor no puede ser el responsable asistencial de la especialidad y no puede estar exonerado de actividad asistencial (por tareas de gestión o investigación). Así mismo, debe superar una puntuación mínima de la valoración global del perfil profesional.
Cabe plantearse si el desarrollo del proyecto de Diploma de Acreditación (DA) del tutor de FSE, fundamentado en el Real Decreto 639/2015, resolverá este problema. Se ha previsto que este diploma sea aprobado por el MSSSI, con carácter oficial y validez nacional durante 5 años. El borrador del DA del tutor de FSE establece que, además de 2años de práctica profesional en las competencias de acreditación durante los últimos 10 años, debe acreditarse formación continuada en los 5 últimos años en las competencias tutoriales definidas, además de otras evidencias que pueda determinar cada comunidad autónoma (estancias formativas, docencia, tutorías, ponencias, tesis o proyectos de investigación). Así mismo, la Comisión de RRHH del Sistema Nacional de Salud [SNS] podrá establecer que sea mérito profesional en los sistemas de provisión de plazas.
En conclusión, los desarrollos normativos sobre la acreditación del tutor que coexisten en España no son homogéneos y se basan en requisitos mínimos; deben implementarse procedimientos para el nombramiento y el reconocimiento acompañados de medidas de reconocimiento de la función tutorial. En cuanto al DA, tiene ciertas bondades: el recorrido competencial que se propone será una guía para aquellas CC. AA. que aún no han desarrollado su normativa, favoreciendo el desarrollo homogéneo de un currículum formativo para los tutores. Sin embargo, es preciso tener en cuenta que el DA se refiere a un área funcional y no a un puesto de trabajo. El DA introduce cierta confusión con los procesos que se están llevando a cabo en las CC. AA., dado que para ser tutor el profesional debería estar previamente acreditado. Además, se podría dar la situación de estar en posesión del DA como tutor de FSE pero no ser tutor. Se evidencia que el desarrollo de estos DA supondrán una importante carga administrativa y transcurrirá tiempo hasta que los profesionales sanitarios puedan interiorizar el significado real del mismo.
Segundo debateLa docencia en las instituciones sanitariasModeradora: M. Dolores Vicent García, jefe de servicio de Formación Especializada, Consejería de Sanidad, Comunidad de Madrid
La gestión de la docencia es cada vez más exigente y, sin embargo, carece de los recursos necesarios para llevarla a cabo. Los profesionales presentes en este Foro Nacional necesitan colaboración permanente y son los verdaderos protagonistas del mismo. En nuestra mano está el futuro de la gestión y el desarrollo de la FSE en España, por ello es preciso que en nuestros planteamientos pensemos «en clave de futuro». ¿Cómo debe contemplarse e integrarse la docencia en las instituciones sanitarias y qué mecanismos de coordinación son necesarios para garantizar el cumplimiento de los POE, y muy especialmente en las unidades docentes multiprofesionales (UDM)?
Ponente 1M. José Cerqueira Dapena, directora de Docencia, Hospital Universitario Vall d’Hebron, Barcelona
Hay 5aspectos claves para una buena gestión docente en las instituciones sanitarias que se aceptan como lógicos pero que, sin embargo, no se llevan a la práctica:
- 1.
Coherencia entre lo que se siente y lo que se dice, y entre lo que se dice y lo que se hace. La misión de los centros sanitarios es asistencial, docente e investigadora. Si esto es así, no se entiende que haya tan poca implicación de los equipos directivos en la docencia. No se entiende que la docencia esté tan poco planificada, organizada, reconocida y evaluada, que no exista en los organigramas de los centros y que no esté integrada en los presupuestos o en los contratos de gestión.
- 2.
Responsabilidad. El objetivo de la FSE es formar especialistas competentes que puedan responder adecuadamente a las necesidades de salud de los ciudadanos. Entonces, no se explica que parezca más importante el número de residentes que los resultados y que los planes de calidad docente tengan tan poco desarrollo. A veces se habla del residente como una posesión, se les ve como una fuerza de trabajo y no como un profesional en formación.
- 3.
Integración entre formación especializada, formación universitaria, formación continuada y formación profesional. Los centros sanitarios deben asumir la gestión sanitaria de todas las actividades docentes que se producen en su ámbito, ya que se realizan dentro del mismo entorno, compartiendo docentes y alrededor de los mismos pacientes.
- 4.
Profesionalización. El tutor y el jefe de estudios ejercen un papel fundamental en la FSE. Por ello es necesario un reconocimiento explícito. No puede ser que no haya criterios para la elección de un jefe de estudios, que no haya un lugar para ellos en el organigrama de los centros sanitarios y que no se les reconozca autoridad. Los jefes de estudio deberían formar parte de los órganos de dirección de los centros. No es comprensible que las tareas de tutoría no formen parte de la planificación de las actividades del tutor. Se precisa formación específica para tutores, para garantizar la calidad de la actividad que realizan y que esta no sea una parte más de la formación continuada del centro. Así mismo, la figura del tutor y del jefe de estudios debe tener mayor reconocimiento en las carreras profesionales.
- 5.
Recursos. Con la estructura y los materiales adecuados, con formación, con tiempo y fundamentalmente con el compromiso de todos, tutores, jefes de servicio y gerentes, solo así se podrá conseguir una FSE de calidad.
M. Luisa Pujalte Martínez, coordinadora del Programa de Enfermería de Salud Mental, Murcia
La educación interprofesional se entiende como una estrategia docente caracterizada por la creación de oportunidades de aprendizaje compartido e interactivo entre 2o más profesiones sanitarias con objetivos explícitos de: 1) adquirir habilidades y actitudes profesionales que no se podrían adquirir de otra forma más efectiva, y 2) mejorar la colaboración interprofesional en equipos multiprofesionales para mejorar la salud y el bienestar de los pacientes y usuarios del sistema sanitario. Todos aquellos que en la práctica trabajan juntos en el beneficio de la atención a los pacientes debieran tener oportunidades de aprender juntos y esto puede hacerse extensivo a la formación de los nuevos especialistas.
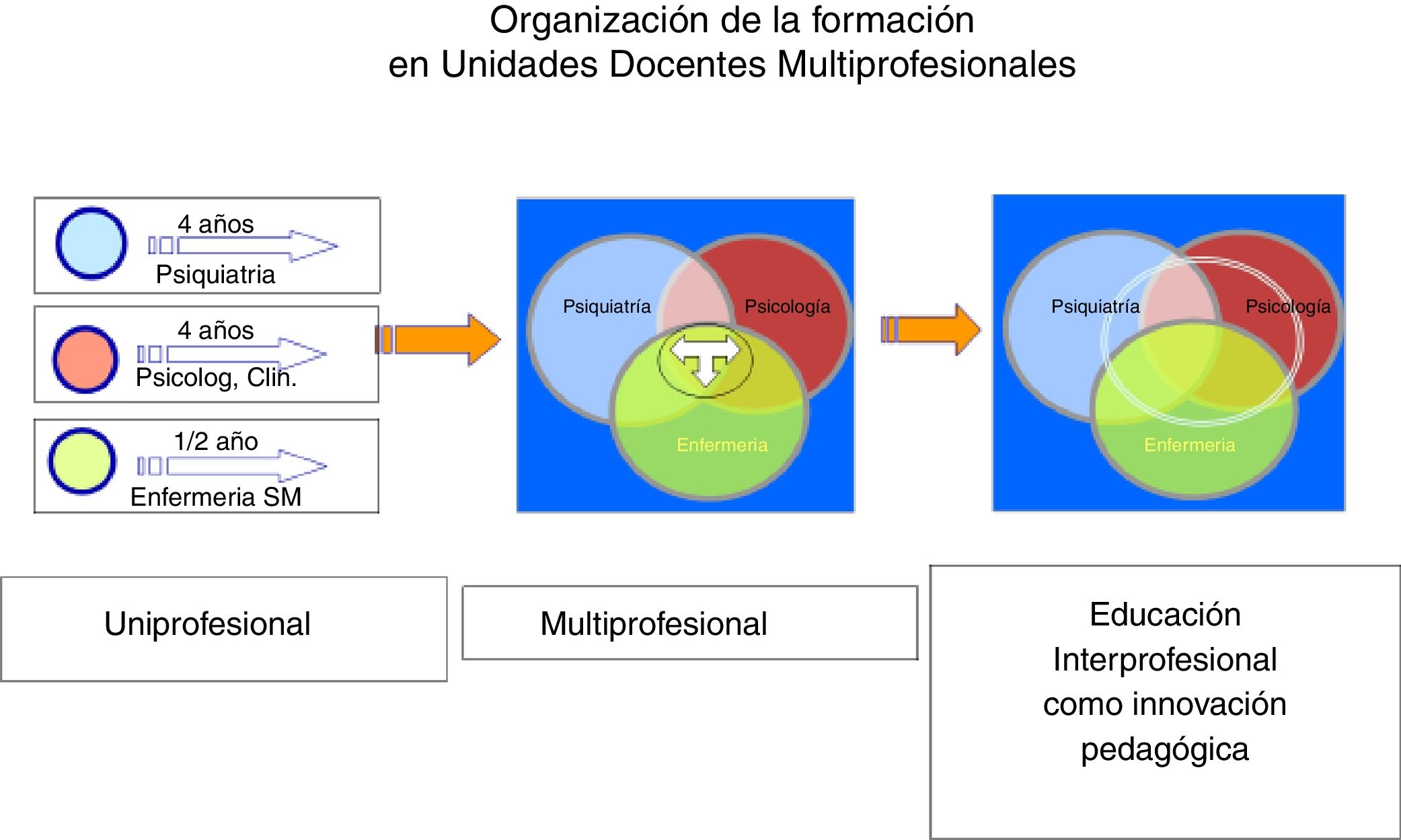
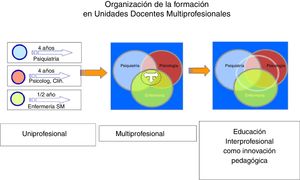
Las especialidades enfermeras aprobadas en España son: Enfermera Obstétrico-Ginecológica (matrona), Salud Mental, Trabajo, Familiar y Comunitaria, Pediátrica, Geriátrica y de Cuidados Médico-Quirúrgicos. En las UDM de Salud Mental conviven profesionales de 3titulaciones (medicina, psicología y enfermería) y se garantiza el cumplimiento de los programas formativos de cada una de las especialidades, en perfecta coordinación y bajo criterios de homogeneidad. La UDM de Salud Mental (UDMSM) de la Región de Murcia fue la primera UDM acreditada en España en 2008. Se trata de una unidad regional que cuenta con 3hospitales de referencia y un amplio número de dispositivos docentes asociados, lo que implica una perfecta planificación de las rotaciones. Para ello fue necesaria la creación de 3subcomisiones que, a su vez, se integran en la Comisión de Docencia, lo que permite una gestión adecuada de cada una de las especialidades (Psiquiatría, Psicología Clínica y Enfermería de Salud Mental) bajo el concepto de Educación Interprofesional (fig. 3). Una particularidad de nuestra UDMSM es su integración en la Unidad de Docencia, Investigación y Formación en Salud Mental (UDIF-SM), donde se fomenta el desarrollo de la salud mental comunitaria mediante un abordaje multiprofesional de los problemas sanitarios de salud mental de la población. También integra la formación de grado de las 3titulaciones.
Ponente 3Luis García Olmos, jefe de estudios de la UDM de Atención Familiar y Comunitaria Sureste, Madrid
No existe documentación sanitara alguna en la que no se mencione la necesaria coordinación entre los distintos niveles asistenciales y los dispositivos docentes para garantizar la FSE. La coordinación en este ámbito se definiría como «la organización deliberada entre 2o más implicados en la formación del residente, para facilitar el aprendizaje adecuado». Para ello es necesario compartir objetivos, disponer de los recursos necesarios y existir un intercambio permanente de información entre todas las partes implicadas en el proceso de aprendizaje. En el caso de la Atención Familiar y Comunitaria, existen diferencias tangibles entre grandes y pequeños hospitales. Entre las fortalezas para facilitar la necesaria coordinación están: el marco normativo que contempla la composición de las comisiones de docencia, las funciones del jefe de estudios y del tutor, y cómo deben realizarse la supervisión del residente y el procedimiento de evaluación en lo relativo a la valoración de las rotaciones, la composición y misión de los comités de evaluación. Pero también existen debilidades: la falta de liderazgo de algunos gerentes, la dispersión de los dispositivos de atención primaria, la sobrecarga que conllevan los procedimientos administrativos en las unidades docentes, la carga asistencial de los tutores y la falta de reconocimiento profesional de los mismos y la inexistencia de una carrera profesional docente.
En conclusión, se habla de las bondades de la formación pero, generalmente, no se explicita en los planes de gestión de los centros sanitarios. Por otra parte, la coordinación de la formación entre los niveles de primaria y especializada está por desarrollar, siendo clave hoy día ante el reto de la cronicidad, la pluripatología y el envejecimiento. Las UDM se erigen como una gran oportunidad para la educación interprofesional, concibiendo la formación de profesionales sanitarios como un todo (grado y especializada), realizando un abordaje multiprofesional de los problemas sanitarios de la población.
Conclusiones del II Congreso Nacional de la Sociedad Española de Formación Sanitaria Especializada (XIV Encuentro Nacional de tutores y jefes de estudio)Conferencia inaugural: La educación en el siglo XXI. ¿Cuál es el camino?Ángel Gabilondo Pujol, filósofo, catedrático de Metafísica y Hermenéutica, exrector de la Universidad Autónoma de Madrid y exministro de Educación del Gobierno de España
La gran salud es la cultura y la educación, que evita las desigualdades y el dolor mejor que cualquier otra cura. La educación no es el acopio de conocimientos, hay personas que tienen muchos y son poco sabios. Debe ir asociado a los valores, específicamente a la escala de valores, priorizando los más importantes, siendo la educación la piedra angular de la sociedad. El ser humano es absolutamente todo. Los pacientes sufren, padecen y mueren, no habiendo sustituto para ninguno de ellos porque todos somos seres «únicos». El médico debe tener capacidad de escuchar, de sentir las palabras del otro, de ponernos en la mirada del otro. No se puede ser buen médico sin ser buena persona. Los profesionales sanitarios son muy importantes para la salud, ya que, más allá de la tecnología, el paciente necesita el contacto con el médico que transmite valores, conocimiento y que los transmite con su comportamiento: en cómo habla, cómo mira, etc. Todo produce efectos en los pacientes: cura todo el momento, toda la actuación médica. Se enseña haciendo, esa es la misión de los formadores en salud, ser el ejemplo para los que aprenden.
Mesa 1. Formando en seguridad del paciente: experiencias innovadorasModerador: Manuel Anguita Sánchez
Presidente de la Comisión de Formación, Sociedad Española de Cardiología
Evaluación de competencias médicas mediante simulación. La ECOE en la residencia como garantía de seguridad para el pacienteJuan Pastrana Delgado, jefe de estudios de la Clínica Universitaria de Navarra de Pamplona
La ECOE, además de un método de evaluación de competencias, se constituye como un compromiso de seguridad para el paciente. Permite evaluar una gran variedad de competencias y emplearla para fines formativos. Entre las limitaciones están que precisa una organización y logística laboriosa. Se destaca el valor de la ECOE en la residencia: 1) permite detectar déficits de competencias troncales de los residentes y realizar medidas correctoras, ello incide en la seguridad del paciente, sobre todo en procedimientos invasivos o situaciones de riesgo vital; 2) aporta información a tutores y Comisión de Docencia para mejorar los planes individuales y transversales; 3) favorece el estudio previo y estimula a los residentes en la adquisición de sus competencias más débiles; 4) el diseño adecuado de los escenarios clínicos es vital para asegurar la validez de los resultados de la prueba, y 5) el grado de satisfacción de los residentes con el ECOE es elevado.
Desde el incidente crítico a la simulaciónIsabel González Anglada, jefe de estudios del Hospital Universitario Fundación Alcorcón de Madrid
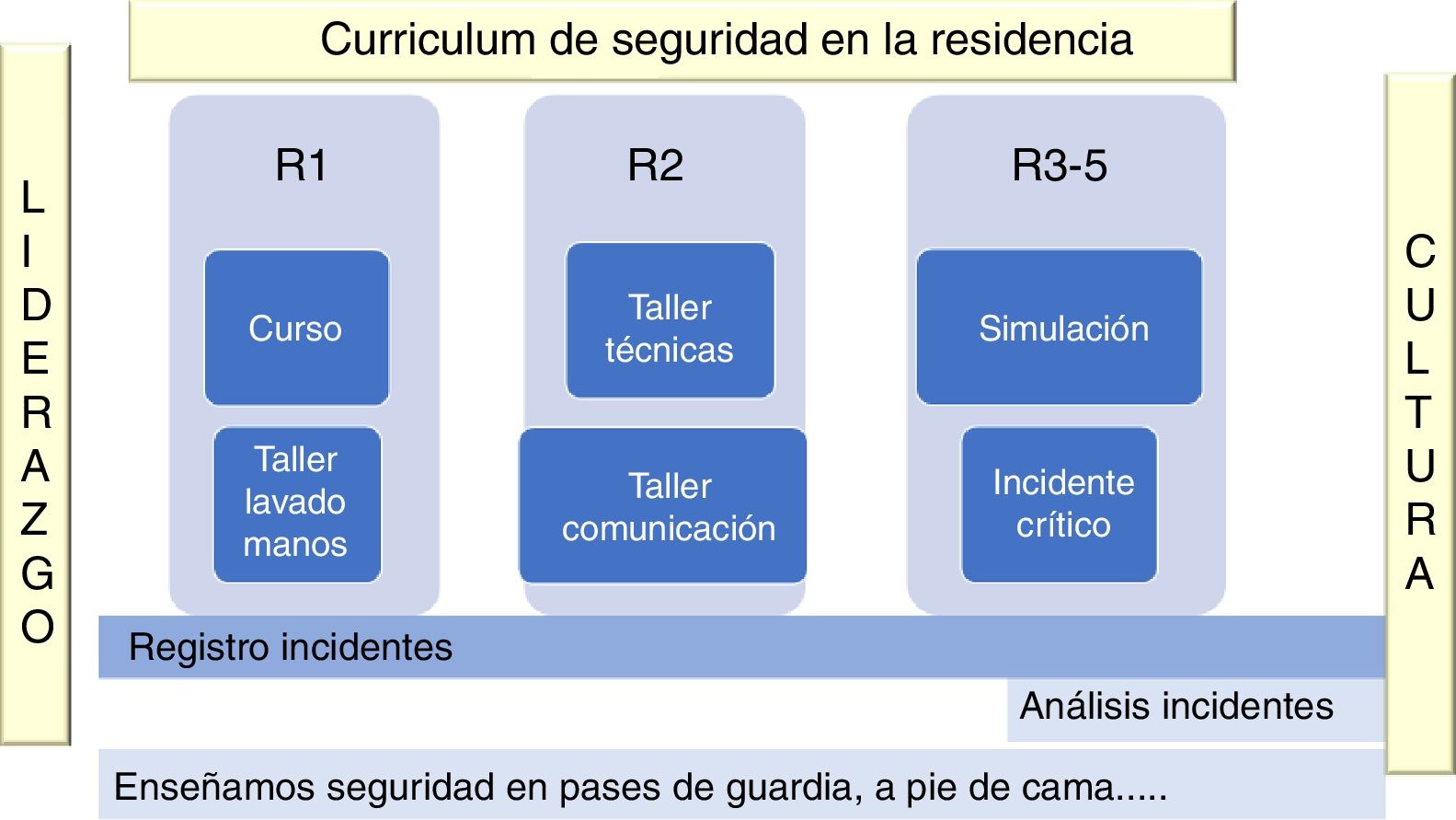
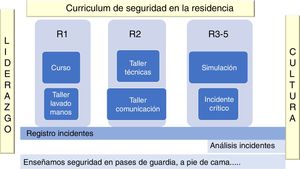
El factor humano es el responsable del 70% de los efectos adversos y el 60% de ellos son evitables. La revisión de incidentes críticos y la simulación pueden contribuir a mejorar la seguridad del paciente. El reto es enseñar para una atención más segura en entornos cada vez más complejos. La simulación permite la formación en seguridad del paciente a través de escenarios clínicos reales, complejos y bajo presión, con equipos multiprofesionales para aprender de los «errores» pero sin el paciente. Las ventajas son: permite el entrenamiento seguro y en un entorno realista, integra conocimientos y habilidades clínicas complejas, aumenta el grado de retención de lo aprendido, es transferible al entorno clínico, mejora el rendimiento profesional, mejora el cuidado de los pacientes y disminuye las complicaciones clínicas, y permite el aprendizaje multiprofesional. Se adquieren competencias de: trabajo en equipo, manejo de información, habilidades técnicas, uso de recursos, comunicación, conocimientos, liderazgo, profesionalismo y seguridad. Implementar un currículum en seguridad para los residentes es posible; en la figura 4, exponemos una recomendación basada en la experiencia en nuestro centro: desde el curso de acogida, pasando por los talleres y siguiendo por los incidentes críticos hasta la simulación.
Simulación con equipos multiprofesionales. Resultados asistencialesCarmen Yegler Velasco, Sociedad Española de Simulación Clínica y Seguridad del Paciente, Madrid
La simulación es esencial en la formación y el aprendizaje para el trabajo multiprofesional, como en la vida. Las recomendaciones sobre formación y cultura de seguridad del paciente (Agencia de Calidad del SNS: estrategia de seguridad del paciente, MSSSI, 2005), son: 1) fomentar una cultura de seguridad del paciente centrada en el aprendizaje a partir de incidentes y sucesos adversos en contraposición a la cultura de la culpa y el reproche; 2) incorporar la seguridad del paciente y la gestión de riesgos en los programas de formación de grado y posgrado; 3) incentivar la formación continuada sobre seguridad del paciente en el personal sanitario; 4) sensibilizar a directivos y personal sanitario sobre la necesidad de fomentar una cultura de seguridad, y 5) informar a profesionales y pacientes sobre áreas y factores de riesgo. Respecto a la simulación cabe destacar: 1) es una técnica didáctica cuyo objetivo es facilitar el desarrollo de competencias reales imitando lo más fielmente posible situaciones de la vida real; 2) su utilización debe fundamentarse en las metodologías de enseñanza-aprendizaje y centrarse en los alumnos, y 3) requiere entrenamiento de los docentes y una buena organización y gestión de la unidad de simulación.
Se concluye: 1) la seguridad del paciente debe ser una competencia transversal, como propone la Organización Mundial de la Salud, y debe estar incluida en la cultura de todo hospital, liderando su enseñanza desde la Comisión de Docencia; 2) la ECOE puede ser de utilidad para realizar formación en seguridad del paciente; 3) todos los centros deberían tener una unidad básica de simulación y las unidades avanzadas o específicas se deberían compartir entre centros docentes con una cultura de colaboración y no de competencia entre instituciones, y 4) los programas de simulación deberán incluirse entre las condiciones de acreditación de los centros/unidades docentes de formación especializada (en el mundo anglosajón ya representa una condición desde los años 90).
Mesa 2. Una mirada al futuro de la formación sanitaria especializadaModeradores: Pilar Garrido López, presidente del Consejo Nacional de Especialidades, y Ana Lozano Blázquez, vicepresidente de la Sociedad Española de Farmacia Hospitalaria
Cuestiones planteadas a los ponentes: 1) ¿se adapta la reforma troncal a las necesidades sociosanitarias y permitirá desarrollar competencias acordes con otras futuras necesidades?, y 2) ¿la reforma del sistema de formación y la troncalidad impulsará el desarrollo de la docencia y su gestión de los centros sanitarios?
Ponente 1Carlos Moreno, director general de Ordenación Profesional, Ministerio de Sanidad, Servicios Sociales e Igualdad, Madrid
Tras la sentencia del 12 de diciembre del 2016 del Tribunal Supremo suspendiendo el Real Decreto 639/2014 sobre el desarrollo de la troncalidad, el MSSSI ha trabajado con diferentes alternativas que permitan reeditar la troncalidad modificando el impacto económico de la misma, foco de la sentencia, para aprovechar el caudal de trabajo ya realizado. Así se ha acordado en las reuniones de la Comisión de Recursos Humanos del SNS y del Consejo Interterritorial, lo que permite aprovechar el trabajo realizado desde el año 2006. El objetivo actual es reeditar la troncalidad, poniéndonos de acuerdo en el impacto económico con las CC. AA. Se plantea mantener la literalidad de la norma separando las nuevas especialidades y Áreas de Capacitación (ACE) de la misma, las cuales tendrán normas diferenciadas. Consideramos que el modelo troncal se adaptará bien a las necesidades sociosanitarias y a los retos que nuestro sistema sanitario tiene, fundamentalmente el envejecimiento de la población. El modelo de troncalidad mejorará el modelo formativo y de evaluación de los especialistas en formación respecto al actual sistema, atendiendo a las mejoras que se han producido en los países de nuestro entorno.
Ponente 2Verónica Casado, exvicepresidenta del Consejo Nacional de Especialidades y excoordinadora del Proyecto de Troncalidad del Consejo Nacional de Especialidades, Valladolid
Las bondades de la actual FSE en España son incuestionables, siendo necesario adaptar las mismas a los tiempos actuales con un modelo que mejore el anterior, manteniendo el aprendizaje de campo junto con nuevas herramientas evaluativas que aseguren un primer nivel formativo transversal basado en competencias (troncalidad). El sistema de FSE ha permitido aprender «haciendo», pero tiene como déficit el sistema de evaluación y la escasa formación transversal de los nuevos especialistas. El incremento de la esperanza de vida y la pluripatología en gran parte de los ancianos hacen necesario un cambio en la formación.
Hay estudios que nos indican que cuando un paciente es atendido por más de 4 especialistas su mortalidad se incrementa. El proyecto de troncalidad ha propuesto mejoras incorporando nuevas metodologías docentes, evaluativas y las competencias transversales que permitirán tener profesionales más capaces para atender adecuadamente a nuestros pacientes pluripatológicos. Sin embargo, en la redacción final del real decreto de troncalidad no se tuvieron en cuenta las recomendaciones que en su día plantearon los expertos del Consejo Nacional de Especialidades en Ciencias de la Salud. La troncalidad requiere programas formativos sólidos, con encuentros interactivos (importancia del tutor) y sistemas de evaluación combinados también interactivos. Una vez realizados los programas formativos troncales, quedan todavía por definir varios aspectos fundamentales como: los entornos formativos, los itinerarios, estructurar y organizar adecuadamente las unidades docentes troncales y el resto de unidades (como las multiprofesionales). Para que el proyecto tenga éxito se precisa una estructura organizativa sólida, con una dotación presupuestaria adecuada y el reconocimiento de los tutores.
Se ponen, de nuevo, encima de la mesa las conclusiones de 2011 del Consejo Nacional: 1) la formación debe ser un continuo que se inicie en el grado con estructuras y planes formativos coordinados; 2) debe elegirse la especialidad después de los 2años de troncalidad, no antes; 3) los programas troncales basados en competencias, con metodologías evaluables y formativas, deben aprobarse antes del inicio del proceso, y 4) los tutores troncales deben tener formación amplia en las áreas competenciales troncales y tener reconocimiento explícito.
Ponente 3Enrique Oltra Rodríguez, profesor de la Facultad de Enfermería de Gijón, Asturias
Por parte de enfermería, hay un sí claro a la troncalidad. Las especialidades de enfermería, 7 en total, nacieron con un claro espíritu troncal y el proyecto de troncalidad se adapta a la situación sociosanitaria de nuestro país. Sin embargo, existe un grave problema en este momento, la falta de desarrollo de los programas planteados. Es necesario el desarrollo de las especialidades enfermeras, que la formación sea realmente troncal y el desarrollo de ACE también en enfermería. Se considera que antes de centrarse en una reforma troncal es necesario desarrollar los compromisos previos adquiridos con el MSSSI, como desbloquear el desarrollo de la especialidad de enfermería médico-quirúrgica y evaluar y acreditar las UDM activas. El Real Decreto 639/2014 no aportó ningún avance para las especialidades de enfermería. Los actuales esfuerzos volcados en la troncalidad han olvidado compromisos recogidos en el Real Decreto 183/2008 respecto a la evaluación y el libro del residente. Tampoco se ha realizado un adecuado seguimiento de las UDM.
El debate pone en evidencia algunas debilidades como la formación en atención primaria, la formación para el trabajo interprofesional o las dificultades de gestión de la troncalidad en la situación actual de los tutores con un reconocimiento de su trabajo muy variable entre CC. AA.
Mesa 3. Gestores y formadores cara a cara. La formación sanitaria especializada en los planes estratégicos y en los contratos programaModeradores: César Pascual Fernández, director general de Coordinación de la Asistencia Sanitaria, Servicio Madrileño de Salud, y Jesús Corres González, jefe de estudios, Hospital Universitario Ramón y Cajal, Madrid
Se plantearon 2cuestiones: 1) ¿cómo está contemplada la acción docente desde la dirección?, y 2) ¿son los contratos programa o de gestión clínica un instrumento para explicitar la acción docente?
Visión desde la gerencia del hospitalModoaldo Garrido Martín, gerente del Hospital Universitario Fundación Alcorcón, vicepresidente de la Sociedad Española Directivos de la Salud (SEDISA)
Los planes estratégicos de un centro sanitario deben alinearse con los objetivos de formación. En el H. U. Fundación Alcorcón los objetivos de calidad docente y las acciones relacionadas con la FSE están incluidas dentro de los planes estratégicos del centro hospitalario. Existe un compromiso de la gerencia del hospital, plasmado en el contrato-programa, con los jefes clínicos para facilitar la FSE y se han destinado para ello los recursos económicos necesarios. Se ha acordado que los tutores dispongan de 7 h/mes por cada 5 residentes y que deben realizar 4 entrevistas estructuradas al año por residente. Por su parte, los especialistas en formación deben impartir al menos 2sesiones al año y desarrollar un trabajo de investigación por residente cada año. Así mismo, la dirección del centro se compromete a revisar anualmente la capacidad docente para garantizar el cumplimiento de los programas formativos y la calidad de la FSE, incluyendo los rotantes externos y estancias formativas de profesionales extranjeros. Todo ello se evalúa anualmente por la Comisión de Docencia y el equipo directivo, y su cumplimiento forma parte de lo exigido para la retribución de los objetivos de los servicios/unidades.
Visión desde la atención primariaMarta Sánchez-Celaya del Pozo, gerente asistencial de Atención Primaria, Servicio Madrileño de Salud
En la Gerencia Asistencial de Atención Primaria de la Comunidad de Madrid, la organización y la formación van de la mano con objetivos y planes de mejora definidos e integrados en los planes estratégicos. Se han producido avances progresivos durante los últimos años. Los pactos de gestión en las 7UDM siguen modelos comunes, con actuaciones normalizadas y son valorados mediante un seguimiento con indicadores específicos a través del contrato programa del centro. Así mismo, el Plan de Mejora de Centros de Salud Docentes, aprobado en 2011, incorpora una serie de medidas para potenciar la formación y el reconocimiento de la figura de los tutores de Medicina y Enfermería Familiar y Comunitaria, garantizando el cumplimiento de los programas oficiales. Entre las acciones concretas reflejadas en el plan, destaca la disponibilidad de 4 días de tutorización por año con suplente en consulta, y en el caso de los tutores con MIR de 4.° año o EIR de 2.° año, disponer de 22 y 11 días, respectivamente, al año en los que podrán solicitar una estancia formativa que contribuya a mejorar aquellas áreas competenciales necesarias.
Visión desde la jefatura de estudiosJesús M. Morán Barrios, jefe de estudios del Hospital Universitario Cruces. Barakaldo, Vizcaya
La clave está en que las organizaciones sanitarias sean sensibles a la FSE y se comprometan con ella. Ello debe quedar explicitado en los planes estratégicos y contratos programa o de gestión clínica, para que los resultados puedan ser posteriormente medidos. Los avances están siendo importantes pero no de forma homogénea en todos los centros. El marco organizativo debe ser adecuado para crear un clima de confianza y un buen engranaje entre gestores y formadores. El jefe de estudios tiene que estar integrado en la alta dirección de modo permanente, participando en la toma de decisiones, aportando información y adelantándose a posibles conflictos, ya que las decisiones asistenciales y de gestión del centro afectan sensiblemente a la formación de los residentes. La tarea de un jefe de estudios es compleja dado que gestiona un gran servicio transversal integrado por jefes de servicio, tutores, residentes y otros profesionales que trabajan por un proyecto docente común. Se puede afirmar que gestiona una de las estructuras más grandes del hospital (con más de 40 unidades docentes). La financiación de la formación es importante pero también lo es la existencia de espacios para el diálogo, siendo necesario generar climas de confianza entre gestores y formadores donde estén presentes: el liderazgo institucional, la estrategia docente del centro y una buena gestión de los programas docentes y de la práctica clínica. Es preciso promover líderes entre los propios residentes y especialistas, comprometidos con la formación y la sostenibilidad del sistema sanitario.
El debate puso de manifiesto la gran heterogeneidad actual en la gestión docente, la necesidad de que gestores y formadores vayan de la mano y que, salvo contadas excepciones, se hace necesario que el jefe de estudios sea considerado como parte de la alta dirección de los centros.
Encuentro abierto. Formación centrada en el pacienteModerador: Felipe Rodríguez de Castro, presidente de la Sociedad Española de Educación Médica, Hospital Universitario de Gran Canaria Doctor Negrín, Las Palmas de Gran Canaria
Formación de pacientes, ¿solo para pacientes?M. Dolors Navarro, directora del Instituto Albert J. Jovell de Salud Pública y Pacientes, Universitat Internacional de Catalunya
En el entorno sanitario se ha producido, en las últimas décadas, una transición en el tipo de pacientes. Se ha pasado de pacientes pasivos y de un modelo médico paternalista y dependiente, a pacientes cada vez más activos que llevan a un modelo deliberativo de la práctica de la medicina. De pacientes habitualmente desinformados a disponer de mucha información fácilmente accesible (aunque no siempre adecuada y de calidad). Hay una nueva generación: la generación digital. Esto hace que, lentamente, vayamos a una toma de decisiones compartidas, cuando resulta posible. Existen distintas formas para un paciente de entender y de reaccionar ante su enfermedad y con diferente actitud hacia la información sobre su problema de salud.
Existen aún numerosas barreras en el acceso a la información y es preciso analizar las circunstancias previas, las características y las necesidades de formación e información que tienen los pacientes. Recientemente, ha surgido el concepto de health literacy, que se podría traducir como alfabetización en salud, para referirse al grado de formación del paciente para poder mantener una comunicación eficaz con el profesional sanitario sobre su salud. Esto permite empoderar al paciente (pacientes expertos). No obstante, en la práctica, el paciente aún no participa en todo el proceso de su atención sanitaria. Lo hace sobre todo en las fases finales donde resulta más sencillo. Lo ideal es que vaya participando en las etapas iniciales e intermedias para que se sienta un miembro más del equipo y se involucre. Hay diversas formas e instrumentos de participación de pacientes, individuales y colectivos (foros, asociaciones de pacientes) y es posible formar a los pacientes, familiares/cuidadores y profesionales sanitarios en ese aspecto. Las exigencias de este cambio de paradigma son grandes: los pacientes y los responsables de los pacientes, los profesionales, las instituciones sanitarias y las administraciones sanitarias tienen que prepararse para estos cambios y que el paciente deje de ser el recurso sanitario más infrautilizado.
La voz del paciente desde el humanismoJavier Sádaba Garay, catedrático honorario, Universidad Autónoma de Madrid, Instituto de Ética Clínica Francisco Vallés
Una visión «desde fuera» de la medicina puede ser útil para proporcionar otra forma de ver las cosas. El profesional sanitario ha de mantener los ojos bien abiertos y tener un horizonte intelectual y cultural amplio, a pesar del escaso tiempo disponible, que le permita conocer bien al paciente y colocarlo realmente en el centro del proceso asistencial. En los últimos años se han producido avances en la relación médico-paciente, que resaltan la importancia de los principios éticos. El paciente, ante el médico, se encuentra minimizado y con dificultades a la hora de tomar decisiones. Es preciso mantener el principio de autonomía y su libertad aunque en ocasiones pueda ser una paradoja. El paciente tiene derechos y el médico debe conocer sus propios límites y ponerse en el lugar del paciente. La voz del paciente debe ser valorada desde el contexto concreto en el que se encuentra y hay que prestar atención al lenguaje no verbal que le acompaña. Los aspectos emocionales son esenciales en la relación médico-paciente y es fundamental respetar la visión y la opinión del paciente, escuchándolo y dialogando con él con un discurso apropiado. El paciente nos demanda capacidades y habilidades concretas y un trato personalizado desde el humanismo. El profesional debe esforzarse en eliminar el dolor y el sufrimiento manteniendo la dignidad del paciente y teniendo en cuenta sus derechos. La actitud de los formadores debe ser humana y abierta con un buen uso de la palabra para aprender y para enseñar. El aprendizaje es algo dinámico y debe ser continuo y proporcionar un buen equilibrio en el trato con el paciente. Los tutores tienen que orientar a los residentes de forma personalizada, siendo ejemplo en la relación con los enfermos.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.