O-069 - FACTOR PREDICTOR DE RESPUESTA COMPLETA DESPUÉS DEL TRATAMIENTO NEOADYUVANTE EN CÁNCER DE RECTO LOCALMENTE AVANZADO
Hospital del Mar, Barcelona.
Introducción: El cáncer de recto localmente avanzado (LARC) incluye tumores en estadio II (cT3-4 N0) o estadio III (cT1-4, N1-N3). En la actualidad, el tratamiento estándar para la LARC consiste en el tratamiento neoadyuvante (NCT) seguido de la escisión mesorrecto total (TME). Estudios recientes estiman una respuesta completa (RC) después de la NCT entre el 15% y el 50% de los pacientes. Las tasas de supervivencia general a 5 años (5-OS) se correlacionan con la respuesta al tratamiento, alcanzando el 93,4% en los pacientes que lograron una RC frente al 77,3% con mala respuesta. Estos datos han motivado debates sobre las estrategias terapéuticas destinadas a evitar la cirugía de TME. Dichos abordajes podrían reducir significativamente la morbilidad y mortalidad asociadas al tratamiento quirúrgico, al tiempo que preservan resultados oncológicos y funcionales favorables. La RC es crucial para determinar el pronóstico de la LARC. Sin embargo, pocos estudios correlacionan los resultados oncológicos de los regímenes neoadyuvantes con las características del tumor, de los pacientes, y cómo afectan el logro de la RC. Predecir qué pacientes tienen más probabilidades de responder favorablemente a la NCT podría redefinir el paradigma de tratamiento y el proceso de toma de decisiones, permitiendo estrategias terapéuticas más personalizadas y dirigidas.
Objetivos: Este estudio tiene como objetivo identificar los factores predictivos asociados al logro de una respuesta completa (RC) en pacientes con cáncer de recto localmente avanzado (LARC) sometidos a quimiorradioterapia neoadyuvante (NCT).
Métodos: Se realizó un estudio unicéntrico retrospectivo que incluyó pacientes con LARC. Se incluyeron pacientes que recibieron NCT seguido de resección quirúrgica entre 2018 y 2023. Con base en el grado de regresión tumoral patológica (TRG) de la pieza quirúrgica, los pacientes se clasificaron en dos grupos: grupo de respuesta tumoral (TR), que comprendía aquellos con una respuesta patológica completa o casi patológica completa, y grupo de respuesta no tumoral (noTR). Se realizaron análisis univariante y multivariante, se desarrolló un modelo de árbol de decisión, se estimó la supervivencia global (OS) y la supervivencia libre de la enfermedad (DFS).
Resultados: Se incluyeron 71 pacientes, 22 (31%) en el grupo TR y 49 (69%) en el grupo no-TR. El índice ASA (p = 0,025), los niveles de hemoglobina (g/dl) pretratamiento (p = 0,02), el hematocrito (%) (p = 0,02), el porcentaje endoscópico de la circunferencia afectada (p = 0,025), la localización tumoral descrita por resonancia magnética (RM) (p < 0,01) y la culminación del tratamiento neoadyuvante (p = 0,05) fueron predictores de RC en el análisis univariante. En el análisis de regresión multivariante, el aumento de la edad se asoció ligeramente con un mayor riesgo de no alcanzar una RC, con tendencia a la significación estadística. Ni el porcentaje endoscópico de la circunferencia afectada ni los niveles de hemoglobina se asociaron significativamente con la RC.
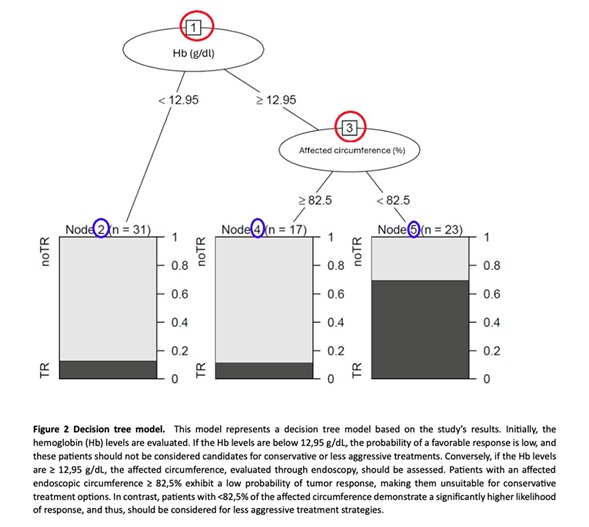
Conclusiones: La combinación de factores clínicos, endoscópicos y radiológicos puede ayudar a predecir la respuesta de los pacientes a los regímenes de quimiorradioterapia, facilitando la posterior toma de decisiones terapéuticas, permitiendo una mejor individualización del tratamiento y apoyando el enfoque watch-and-wait cuando sea factible.







