La paniculitis mesentérica (PM) es una entidad infrecuente caracterizada por la inflamación crónica del tejido adiposo del mesenterio. El dolor abdominal es la manifestación más común y su diagnóstico se basa en la confirmación histológica de los hallazgos indicados previamente mediante pruebas de imagen.
Presentamos el caso de una mujer de 51 años derivada a las consultas de digestivo para estudio por un cuadro de dolor abdominal de 1 año de evolución.
Sin factores de riesgo cardiovascular, entre sus antecedentes destacan los diagnósticos de trastorno de ansiedad, cólicos renales de repetición, apendicectomía y tonsilectomía en la infancia.
El dolor se localizaba en la región mesogástrica y era de intensidad leve-moderada. No mejoraba de forma significativa con analgésicos comunes. Se acompañaba de sensación de plenitud posprandial, saciedad precoz y un discreto aumento del número habitual de deposiciones sin productos patológicos. No refería fiebre ni síndrome constitucional asociado.
En la exploración física presentaba un abdomen globuloso con leve dolor a la palpación profunda en mesoepigastrio, sin datos de irritación peritoneal.
Analíticamente destacaba un discreto aumento del fibrinógeno, la proteína C reactiva y la velocidad de sedimentación. La ecografía abdominal, un tránsito intestinal baritado y una colonoscopia con ileoscopia no mostraron alteraciones relevantes.
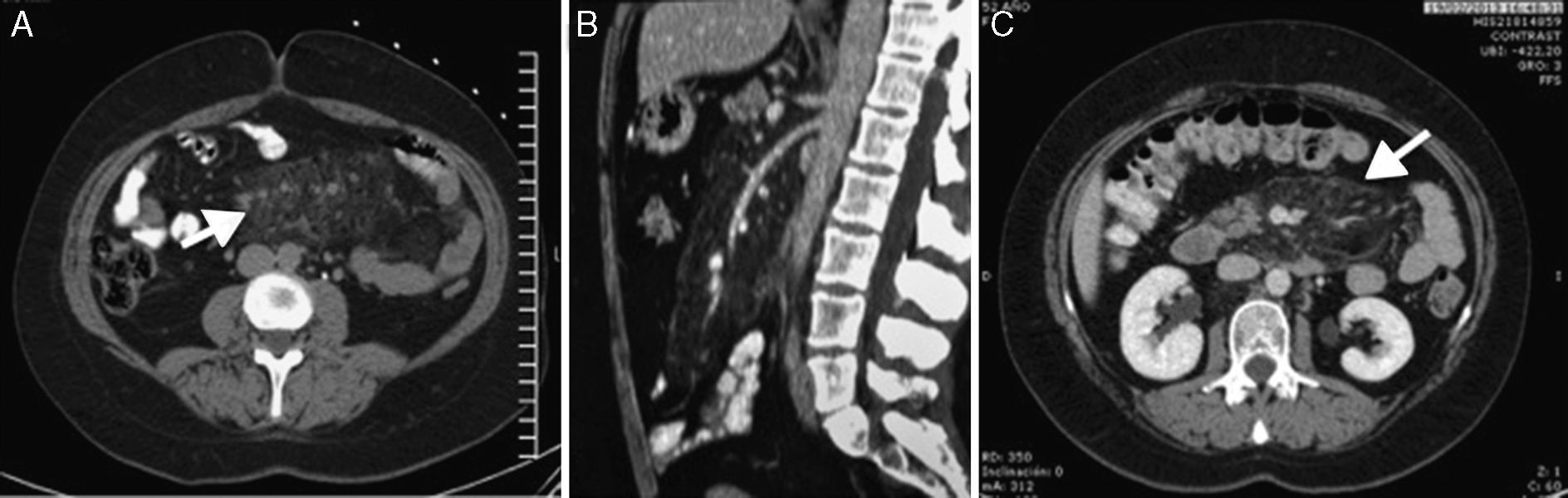
Ante la persistencia de los síntomas sin respuesta a medidas convencionales (analgésicos y antiespasmolíticos) y el aumento de los marcadores analíticos de inflamación, se decidió solicitar una tomografía computarizada (TC) abdominal. Esta evidenció un aumento de densidad y engrosamiento de la grasa intraabdominal compatible con PM (fig. 1).
A) TC abdominal inicial, visión transversal con aumento de la densidad y el grosor del tejido adiposo mesentérico (flecha). B) TC abdominal inicial, visión sagital. C) TC abdominal de control 3 años después, donde no se observa clara disminución de la densidad ni el grosor de la grasa mesentérica (flecha).
Frente a estos hallazgos se llevó a cabo una biopsia guiada por TC para confirmar el diagnóstico, y un estudio exhaustivo para descartar otros procesos asociados a esta entidad (neoplasias, enfermedades hematológicas y vasculitis).
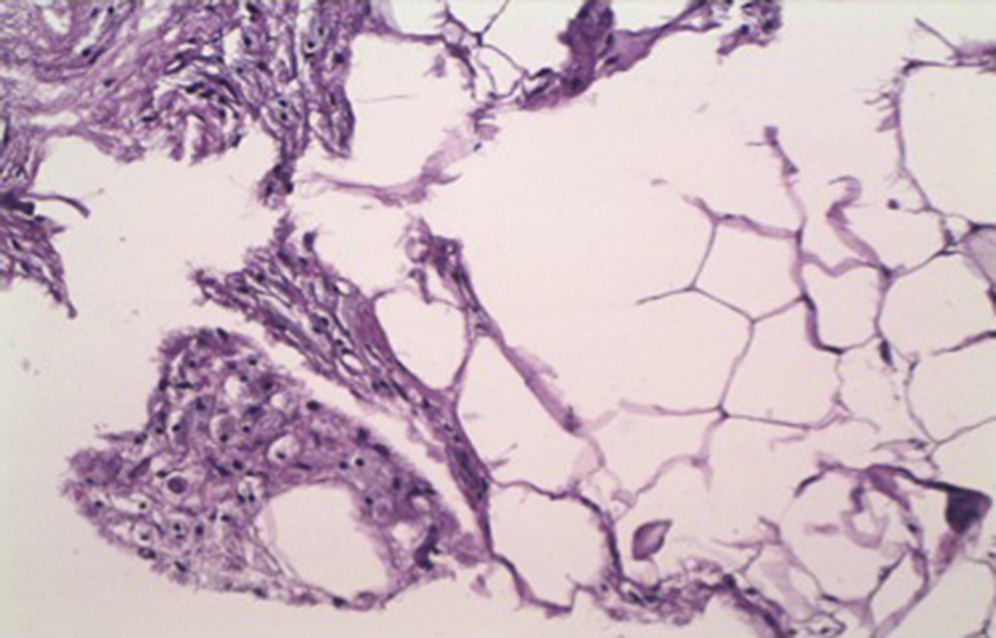
La biopsia demostró la presencia de múltiples células adiposas con citoplasma espumoso, un infiltrado linfomonocitario con macrófagos y células gigantes, y necrosis grasa, hallazgos que confirmaron el diagnóstico de PM (fig. 2).
Tras excluir otras enfermedades relacionadas, se inició tratamiento con calcio, vitamina D y prednisona 40mg/día durante el primer mes, seguido de una pauta descendente 5 meses más. La paciente no presentó una mejoría significativa del dolor, por lo que se decidió suspender los corticoides y prescribir tamoxifeno, 20mg/día.
A los 4 meses del inicio del tratamiento con tamoxifeno la paciente experimentó una importante mejoría de los síntomas, que se ha mantenido en sucesivas revisiones tras 3 años de seguimiento. Sin embargo, las TC de control realizadas a los 12 y 24 meses de la toma de biopsias, no han mostrado variaciones significativas con respecto a las imágenes iniciales (fig. 1).
El espectro patológico del mesenterio incluye diferentes entidades, entre las que destaca la inflamación crónica persistente del tejido adiposo conocida como PM. Otros componentes, como la fibrosis o la necrosis grasa, también suelen estar presentes en proporciones variables, y este hecho ha condicionado la existencia de una nomenclatura variable y algo confusa en relación con esta afección1,2. Daskalogiannaki et al. tras analizar de forma prospectiva 7.620 TC abdominales determinaron que la frecuencia con la que se detectan hallazgos indicativos de PM es del 0,6%3.
Aunque su etiología es desconocida, la PM frecuentemente se asocia a otras entidades, tanto benignas como traumatismo o cirugía abdominal, vasculitis, isquemia o procesos inflamatorios (diverticulitis, pancreatitis o enfermedad inflamatoria intestinal), como neoplásicas: tumores gastrointestinales, hematológicos o urológicos, entre otros4,5.
La sintomatología es variada y generalmente inespecífica, aunque la indicación más frecuente por la que se solicita la prueba de imagen inicial es el dolor abdominal4,6,7.
Los signos radiológicos característicos son el aumento de densidad y engrosamiento del mesenterio, o la presencia de una masa bien definida. En ocasiones pueden observarse calcificaciones, adenopatías o afectación de estructuras vasculares. El denominado signo del «anillo graso» aparece cuando el tejido adiposo que rodea a los vasos mesentéricos está preservado8,9.
Tras los hallazgos iniciales, es imprescindible la confirmación histológica de las lesiones mediante biopsia guiada por TC o cirugía, y descartar la existencia de otros procesos relacionados con la PM.
Con respecto al tratamiento, no existen en la actualidad guías de actuación específicas, habiéndose obtenido respuestas satisfactorias con corticoides, tamoxifeno, azatioprina, AINE, colchicina, metotrexato, ciclofosfamida y talidomida6,10. En casos graves o ante la aparición de complicaciones como obstrucción o isquemia intestinal, es necesario el tratamiento quirúrgico. La abstención terapéutica con resolución espontánea de los síntomas en casos paucisintomáticos también ha sido descrita6.
La evolución natural tampoco se conoce con exactitud debido al número limitado de casos publicados. En el trabajo presentado por Smith et al., el 4,5% de los pacientes (11/240) desarrollaron durante el seguimiento algún tipo de tumor. Según estos autores, la ausencia de una enfermedad que justifique la PM o el empeoramiento de las alteraciones en la TC de control parecen incrementar este riesgo4.
Tras una evolución de más de 3 años desde el diagnóstico inicial, y a pesar de la mejoría sintomática experimentada, la discordancia clínico-radiológica nos obliga a continuar el seguimiento en nuestro caso.
Actualmente no disponemos de protocolos que establezcan los intervalos de revisión o la duración óptima del seguimiento, si bien este parece justificado por la posible relación con el desarrollo de tumores en determinados casos4. Sería conveniente disponer de una mayor evidencia científica para poder establecer pautas de actuación específicas.