Sr. Director: El gas en el sistema venoso portal hepático (GVPH) es un hallazgo radiológico poco frecuente que no nos permite el diagnóstico de una enfermedad específica. En la mayoría de los casos va asociado a una isquemia intestinal, aunque hay otras causas más benignas que van a modificar el curso clínico, el pronóstico y el tratamiento de la enfermedad subyacente.
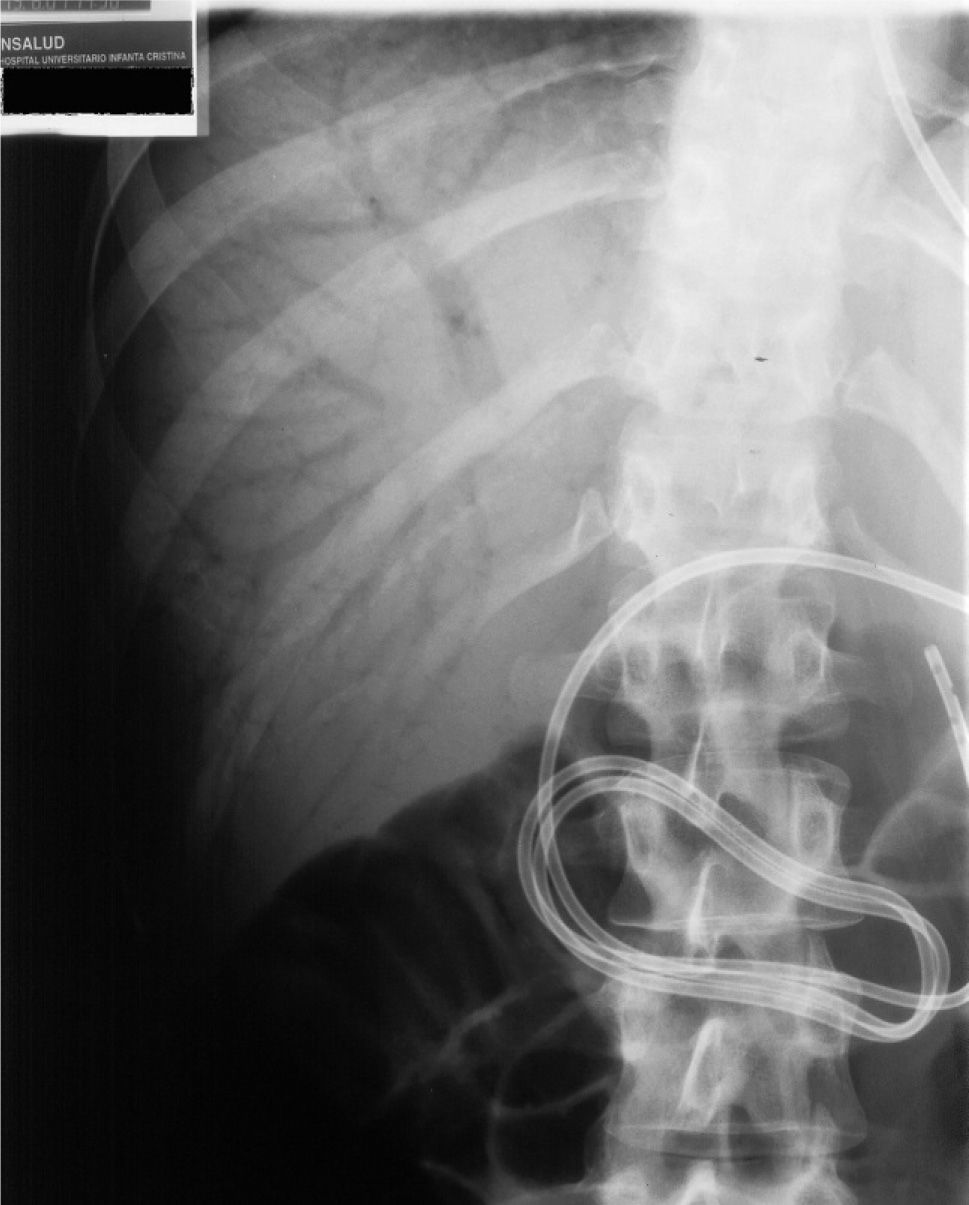
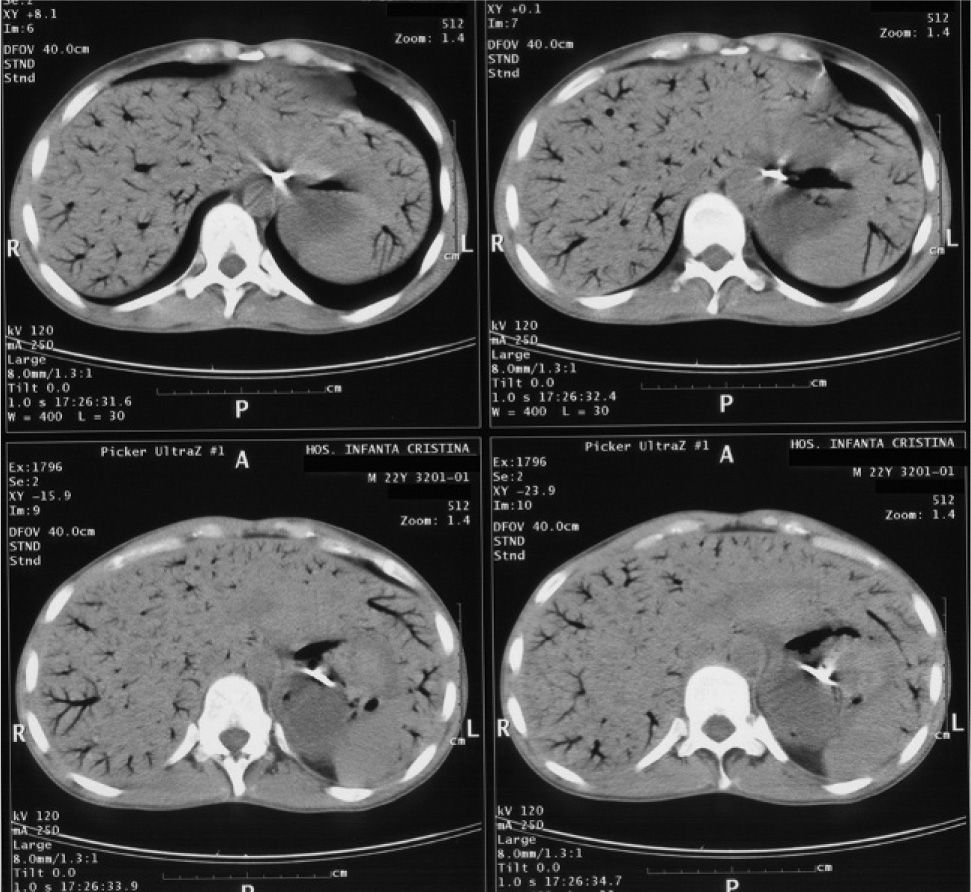
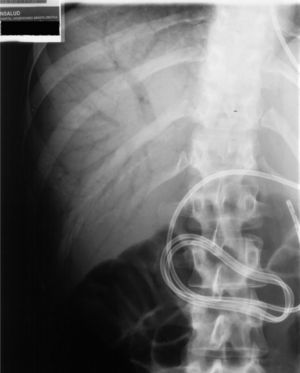
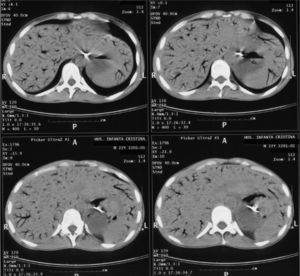
Presentamos el caso de una mujer de 22 años de edad, que ingresó por ingesta de cáusticos como intento de autólisis. A su llegada al servicio de aparato digestivo presentaba mal estado general y dolor abdominal espontáneo y a la palpación difusa, sin signos de irritación peritoneal. En la analítica destacaban los siguientes parámetros: hemoglobina 9,8g/dl, glucosa 216mg/dl, proteínas totales 5,29g/dl, albúmina 2,23g/dl, LDH 289, GOT 47 U/l, GPT 60 U/l, GGT 128 U/l, FA 280 U/l. La radiografía de tórax y abdomen a su ingreso fueron normales; la tomografía computarizada (TC) de tórax y abdomen mostraban un esófago de pared engrosada y paredes gástricas edematosas sin signos de perforación. La paciente recibió tratamiento de soporte, antibioterapia empírica y nutrición parenteral. Una vez descartada la perforación y tratado el cuadro inicial, 18 días después de la ingesta de cáusticos se procede a colocar una sonda nasoyeyunal por vía endoscópica, dado el mal estado nutricional y el control glucémico. La endoscopia reveló una esofagitis cáustica de grado II-III con estenosis distal, que precisó dilatación neumática, y una gastritis cáustica de grado II. Se procedió a colocar una sonda nasoyeyunal de alimentación, que no presentó complicaciones. En la radiografía de tórax de control se puso de manifiesto una sonda nasoyeyunal bien posicionada e imágenes aéreas ramificadas en el área hepática (fig. 1). Se realizó una TC urgente, que demostró múltiples imágenes aéreas ramificadas, dispersas por todo el parénquima hepático y esplénico, en relación con el gas que se hallaba dentro de las ramas portales y esplénicas. Las paredes gástricas se encontraban engrosadas, con una mucosa irregular y burbujas aéreas en su espesor, así como una pequeña cantidad de líquido libre alrededor de la curvatura mayor gástrica (fig. 2). Dada la situación clínica de la paciente y los hallazgos endoscópicos y radiológicos, se decidió instaurar un tratamiento quirúrgico electivo.
La presencia de gas en el GVPH fue descrita por primera vez por Wolf y Evens en 1955 en neonatos con enterocolitis necrosante. En 1960, Susman y Senturia describieron el primer caso en un paciente adulto, en estado crítico con infarto de intestino delgado. En 1978 Liebman et al1 revisaron 64 casos, entre los que hubo una mortalidad del 75%. Desde entonces, el número de casos comunicados se ha incrementado debido a la mejoría en las técnicas de diagnóstico por la imagen, entre las que se incluyen la TC y la ecografía abdominal1. La visualización de GVPH se ha documentado en numerosos procesos clínicos (dilatación gástrica aguda, isquemia mesentérica, perforación intestinal, diverticulitis colónica, ingestión de cáusticos, etc.). Su presencia en adultos indica, en la mayoría de los casos, un proceso abdominal agudo que pueden comprometer o no la vida del paciente, en función de la causa subyacente. Cuando se demuestra la presencia de neumatosis intestinal asociada, el origen más frecuentemente encontrado es la isquemia intestinal2-6. La patogenia del GVPH no está plenamente aclarada, y se han propuesto tres mecanismos patogénicos. Un incremento de presión en el interior de la luz intestinal o una alteración de la barrera mucosa puede permitir el paso del gas a través de las venas mesentéricas al sistema venoso portal. Los cambios en la barrera mucosa, que se producen en la enfermedad de Crohn o en la úlcera gástrica, pueden circundante impidiendo su colapso, lo que facilita la entrada de aire. Un tercer mecanismo son las bacterias formadoras de gas en un absceso intraabdominal, con o sin flebitis asociada7,8. La presencia de GVPH puede detectarse normalmente por radiografía convencional, TC o ecografía abdominal. El gas en el territorio portal se localiza a unos 2cm de la cápsula hepática, debido a que éste se transporta hacia los pequeños radicales periféricos del hígado por el flujo centrífugo de la sangre venosa portal. Cuando el aire se localiza en la vía biliar, éste se sitúa en una posición más central del hígado debido al flujo centrípeto de la bilis. La TC tiene mayor sensibilidad que la radiografía abdominal en la detección de GVPH, además de identificar con mayor precisión la causa subyacente. La ecografía abdominal mostrará múltiples imágenes hiperecogénicas con sombra acústica, inconstantes9. La identificación de GVPH es un signo radiológico que inicialmente no diagnostica una enfermedad específica. El tratamiento de los pacientes con GVPH debería estar dirigido a la enfermedad de base. Así, la indicación de cirugía debe realizarse en pacientes con enfermedades causales no isquémicas que no responden al tratamiento conservador, enfermedades isquémicas y, especialmente, en las que presentan signos de perforación, peritonitis o sepsis abdominal9,10.