La colitis por citomegalovirus (CMV) es una entidad rara en adultos, que suele aparecer en pacientes con distintos grados de inmunodepresión, ya sea como parte de una infección generalizada o más frecuentemente asociada a la enfermedad inflamatoria intestinal, sobre todo en pacientes con brotes frecuentes o refractarios al tratamiento con inmunosupresores1. Por otro lado, la aparición de un megacolon tóxico como complicación de la colitis por CMV puede ser potencialmente letal, con unas tasas de mortalidad muy variable en la literatura médica. Presentamos un caso de un varón adulto con una colitis por CMV no asociada a enfermedad inflamatoria intestinal, complicada con un síndrome compartimental abdominal, rectorragias y megacolon tóxico, que precisó cirugía para su control y en el que el único factor predisponente de la infección por CMV fue una linfocitopenia idiopática de CD4.
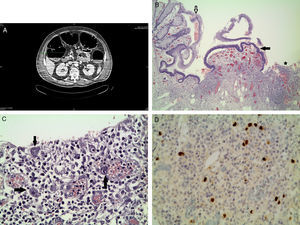
Varón de 61 años con antecedentes personales de hipertensión arterial, diabetes mellitus tipo 2, dislipemia y síndrome depresivo en tratamiento con insulina, simvastatina, enalapril, risperidona y paroxetina que es trasladado desde otro hospital cercano por cuadro de shock y distensión abdominal con acidosis láctica. En una TAC abdominal se evidencia dilatación de intestino delgado sin causa obstructiva y sin signos de isquemia intestinal. En la analítica realizada destacaban leve trombocitopenia (125.000/mm3) y leucocitosis neutrofílica (12.300/mm3), urea: 62mg/dl con creatinina normal, sodio: 130mmol/L, PCR: 0,9mg/dl junto con transaminasas, CK, LDH, bilirrubina total y amilasa normales. A su ingreso en nuestra unidad se procede a conexión a ventilación mecánica y monitorización hemodinámica invasiva que arroja datos de un shock distributivo, por lo que se inicia reposición de fluidos, infusión de noradrenalina e hidrocortisona y antibioterapia empírica de amplio espectro, tras toma de hemocultivos. Se decide la laparotomía exploradora de urgencia en la que se recoge muestra para cultivo de líquido en fondo de saco de Douglas y se le extirpa apéndice de aspecto macroscópico normal pero duro al tacto. Tanto los cultivos realizados como la anatomía patológica fueron normales. En las horas siguientes a la cirugía el paciente sufre deterioro hemodinámico, fiebre elevada y síndrome compartimental abdominal, por lo que precisa la reapertura de la cavidad abdominal y colocación de bolsa de Bogotá. A los 5 días, tras mejoría hemodinámica, se cierra de nuevo la pared abdominal. Posteriormente sufre cuadro de fiebre, distensión abdominal, diarreas que alternan con rectorragias que impiden la nutrición enteral y alteraciones electrolíticas, observándose importante dilatación de todo el colon en una TAC abdominal, que llega a medir 10cm de diámetro (fig. 1A). Ante estos hallazgos se realiza colonoscopia en la que se observa colitis con afectación de sigma y colon descendente que se biopsia, sugerente de enfermedad inflamatoria intestinal, con ileoscopia normal. El examen microscópico mostró una mucosa del intestino grueso con erosión superficial y distorsión arquitectural y disminución de la mucosecreción focales. En la lámina propia se evidenció un moderado infiltrado inflamatorio crónico inespecífico que se extendía a la submucosa y ocasionales acúmulos de polinucleares que infiltraban el epitelio críptico junto con algún microabsceso críptico, sin observarse granulomas epitelioides. La anatomía patológica se informó como una colitis crónica activa focal sin evidencia de displasia epitelial ni otros hallazgos, sugerente en primer lugar de enfermedad de Crohn o colitis infecciosa. La evolución tras la biopsia colónica fue tórpida, precisando descompresión colónica mediante sonda rectal en varias ocasiones, diarrea con necesidad de reposición hidroelectrolítica constante y nutrición parenteral total y un nuevo episodio de rectorragia con inestabilidad hemodinámica, por lo que se le realizó de urgencia hemicolectomía izquierda y colostomía sobre el transverso 25 días después de su ingreso. Tras la reintervención mejoría lenta de su estado general, cerrándose el traqueostoma e iniciando rehabilitación por polineuromiopatía del paciente crítico siendo dado de alta a de UCI a planta tras 43 días de estancia. La pieza de colon resecado mostraba grandes úlceras en la mucosa (fig. 1B). En el examen histológico se identificaron células aumentadas de tamaño con inclusiones eosinófilas intranucleares rodeadas de un halo claro y citoplasma granular basófilo, especialmente numerosas en las zonas ulceradas (fig. 1C). Con técnicas inmunohistoquímicas se demostró la presencia de infección por CMV (fig. 1D). Durante su estancia en planta la serología IgG para CMV fue positiva, la IgM para CMV negativa y la reacción en cadena de la polimerasa para CMV en sangre también fue negativa. Dado que, tanto la anatomía patológica como la inexistencia de clínica previa descartaban la posibilidad de una enfermedad inflamatoria intestinal como substrato de la colitis por CMV, se le midieron niveles de inmunoglobulinas y complemento que fueron normales y serología de VIH y hepatitis que fueron negativas en 2 ocasiones. Revisando hemogramas de varios años antes de su ingreso actual se mantenía de forma reiterada una linfopenia, con cifras que variaban entre 600-800/mm3 y que también persistía durante su ingreso en UCI y en planta, por lo que se solicitaron subpoblaciones linfocitarias, presentando disminución de CD4: 185/mm3 (VN: 300-1.400/mm3) con cifras normales de CD8: 413/mm3 (VN: 200-1.200/mm3). Se le repitió el recuento al mes, evidenciándose de nuevo linfocitopenia de CD4: 136/mm3 con cifras normales de CD8: 251/mm3. En un hemograma realizado 8 meses después del alta hospitalaria, la cifra de linfocitos, tanto en valor absoluto como relativo, se había normalizado. No se pudo realizar subpoblaciones linfocitarias por pérdida de seguimiento del paciente.
A. TAC abdominal: dilatación masiva pancolónica. B. H/E 4x. Flecha blanca: mucosa colónica normal; flecha negra: borde sobreelevado de úlcera; asterisco: lecho ulceroso. C. H/E 40x. Fondo de úlcera con algunas células estromales infectadas por citomegalovirus. Se observan inclusiones eosinófilas intranucleares rodeadas por un halo claro (flechas). D. Expresión intensa con anticuerpos monoclonales anticitomegalovirus (CMV 40x).
La colitis por CMV es una entidad rara en individuos inmunocompetentes a pesar de la alta prevalencia de CMV en los estudios serológicos en adultos (entre un 40-100% según la población estudiada)2. Aparece con mayor frecuencia en pacientes con cualquier tipo de inmunodepresión, normalmente de forma secundaria a una reactivación del virus. En la infección diseminada por CMV la afección gastrointestinal es la segunda localización más frecuente tras la retinitis, especialmente del colon.
Las manifestaciones clínicas de la colitis por CMV son inespecíficas, predominando la diarrea, fiebre, dolor abdominal y sangrado digestivo bajo. Afecta con mayor frecuencia al colon izquierdo. Los hallazgos endoscópicos son diversos, pudiendo observarse mucosa de aspecto normal, colitis inespecífica, úlcera solitaria o úlceras longitudinales3,4. En la mayoría de las ocasiones el aspecto morfológico de la mucosa colónica es indistinguible y se asemeja al de otras entidades como la enfermedad inflamatoria intestinal, colitis isquémica y colitis pseudomembranosa5,6, por lo que es necesario un alto índice de sospecha. El diagnóstico de la colitis por CMV se realiza fundamentalmente por criterios histológicos, pudiendo confirmarse por criterios serológicos o por la detección del CMV en sangre u orina. El CMV produce un efecto citopático característico dando lugar a inclusiones intranucleares basofílicas, a veces rodeadas de un halo más claro e inclusiones intracitoplasmáticas. La tinción mediante hematoxilina-eosina de las muestras de biopsias de colon para detectar cuerpos de inclusión de CMV no tiene una sensibilidad del 100%7, por lo que se ha propuesto usar inmunohistoquímica mediante anticuerpos monoclonales e hibridación del ADN in situ para mejorar su detección. La detección de ADN del CMV en heces mediante PCR en tiempo real parece ser una técnica prometedora8. Tanto los títulos positivos de IgM antiCMV y la detección del antígeno de CMV en sangre o la reacción en cadena de la polimerasa positiva en sangre u orina pueden confirmar el diagnóstico.
Entre las complicaciones de la colitis por CMV destaca por su gravedad la aparición de un megacolon tóxico. Tanto la incidencia como la mortalidad del megacolon tóxico asociado a colitis por CMV son desconocidas. En un metaanálisis realizado en pacientes immunocompetentes la mortalidad global de la colitis por CMV fue de 31,85%, con resolución espontánea principalmente en pacientes menores de 55 años sin comorbilidades y mortalidad muy elevada en los pacientes que requirieron colectomía (68,9%)9. Aunque algunos pacientes pueden responder a tratamiento médico, con medidas de soporte y ganciclovir, siempre hay que realizar una consulta a cirugía ante la posibilidad de mala evolución con aparición de sepsis, hemorragia digestiva o perforación.
En nuestro paciente el único factor predisponente para la colitis por CMV que se evidenció fue una linfocitopenia idiopática de CD4 (LCI), síndrome que se define por una linfocitopenia persistente de linfocitos T CD4 en ausencia de infección por VIH u otra causa de inmunodeficiencia10. La mayoría de estos pacientes son susceptibles a infecciones oportunistas cuando la cifra absoluta de CD4 cae por debajo de 200 células/mm3, estando descritas en la literatura casos aislados en asociación con diversas infecciones por CMV11,12. La LCI puede ser transitoria en un pequeño número de pacientes. Aunque la infección por CMV per se podría disminuir las cifras de CD4 creemos que en nuestro caso la linfopenia podría deberse a esta entidad, dado el carácter crónico de la linfopenia.
En resumen, la colitis por CMV suele aparecer en asociación a la enfermedad inflamatoria intestinal o a cualquier tipo de inmunodepresión, siendo una entidad rara en pacientes inmunocompetentes, por lo que es necesario excluir en estos pacientes cualquier causa de inmunodeficiencia oculta. Puede simular macroscópicamente otras enfermedades, precisando por tanto un alto índice de sospecha para su diagnóstico e inicio de tratamiento precoz, que podría evitar complicaciones graves como el megacolon tóxico o la necesidad de resección quirúrgica.