El trastorno por déficit de atención e hiperactividad (TDAH) es un trastorno neuropsiquiátrico de origen multifactorial. El objetivo de este estudio es determinar el porcentaje de pacientes que presentan TDAH del global de los enviados a la consulta por este motivo, y explorar los factores epidemiológicos y clínicos asociados al diagnóstico.
Pacientes y métodosEstudio retrospectivo analítico de una muestra de pacientes derivados a la consulta de neuropediatría por sospecha de TDAH, a la que se le aplican los criterios diagnósticos del DSM-IV. Se realiza un análisis de regresión logística para explorar los factores asociados al diagnóstico.
ResultadosDe los 280 pacientes, 224 eran varones (relación niños/niñas 4/1) con una edad media ± desviación estándar de 8,4±3,08 años. El 49% fue remitido desde el ámbito escolar. El 64,9% de ellos nacieron en el segundo semestre del año, fenómeno que es más acusado en las mujeres. Tras la evaluación de los sujetos, un total de 139 casos fueron diagnosticados (49,7%). Los factores asociados a un incremento de diagnósticos de TDAH fueron: el sexo varón, el TDAH parental, trastornos del sueño asociados, la presencia de tics y la ausencia de retraso del desarrollo psicomotor.
ConclusionesSolo la mitad de los niños enviados con sospecha de TDAH fueron diagnosticados del trastorno. La mayoría se encuentra entre los más jóvenes del curso escolar, sugiriendo una sobreestimación de la sospecha. Una entrevista clínica donde se explore la psicopatología parental, los trastornos del sueño y los tics parece necesaria para mejorar el proceso diagnóstico.
Attention deficit hyperactivity disorder (ADHD) is a neuropsychiatric disorder originating from multiple factors. The aim of this study is to determine the percentage of patients with ADHD out of all patients referred to our clinic for assessment, and to explore the epidemiological and clinical factors linked to this diagnosis.
Patients and methodsretrospective analytical study of a sample of patients under 15 years old sent to the paediatric neurology clinic for suspected ADHD. DSM-IV criteria were used for diagnosis. We completed a binary logistic regression analysis to determine which risk factors were associated with the diagnosis.
ResultsOf the 280 selected patients, 224 were male (male/female ratio 4:1); mean age (SD) was 8.4 (3.08) years. Almost half (49%) of the patients were referred by their schools and 64.9% were born in the second half of the year, but this tendency was more marked in girls than in boys. Assessment according to DSM-IV criteria resulted in diagnosis of 139 subjects (49.7%). The risk factors linked to diagnosis were male sex, parents with ADHD, associated sleep disorders, tics, and absence of neurodevelopmental delay.
ConclusionOnly half of the children referred for suspected ADHD were diagnosed with that condition, and most were among the youngest in their classes, which suggests that suspected ADHD is overestimated. An exhaustive clinical interview investigating the family's psychological disorders and the patient's sleep disorders and tics is needed to improve the diagnostic process.
Se ha descrito un aumento de los casos diagnosticados de trastorno por déficit de atención e hiperactividad (TDAH), así como del consumo de medicación para el mismo en muchos países. Este fenómeno representa un problema de salud pública, siendo actualmente el trastorno neuropsiquiátrico infantil más frecuente1. La prevalencia de la enfermedad se ha descrito entre 2,2 y un 17,8%, dependiendo de los trabajos consultados. Esta oscilación tan marcada viene producida por una serie de factores: las distintas fuentes de información escogidas para realizar el diagnóstico (padres, maestros o profesionales), la necesidad de mostrar una alteración conductual en uno o más ámbitos, la metodología empleada (criterios DSM o CIE) y las diferencias étnicas y culturales del grupo estudiado2. En España encontramos referencias también diversas, que sitúan las cifras de prevalencia entre un 0,2 y un 15%. Una revisión sistemática con metaanálisis de los estudios publicados sobre prevalencia en España estiman la misma en un 6,8% global3.
Las cifras variables y las altas tasas publicadas hacen que se plantee la posibilidad de un exceso en el diagnóstico o de una falta de precisión en el mismo. La etiología del TDAH implica la interrelación de factores genéticos y ambientales, siendo un trastorno heterogéneo. El conocimiento de los mismos permite un mejor diagnóstico del paciente. Se ha constatado la gran heredabilidad del trastorno, sobre la que factores perinatales (bajo peso, prematuridad, hipoxia, abuso de sustancias durante la gestación), ambientales y psicosociales (pobreza, maltrato, estrés) influyen en el neurodesarrollo infantil para la génesis de la enfermedad. Diferentes trabajos han demostrado un aumento del riesgo de ser diagnosticado de TDAH entre los niños más pequeños del curso escolar4-7. Estos estudios muestran cómo los nacidos en el mes previo a la fecha de corte del curso escolar son los que tienen más riesgo de ser diagnosticados de TDAH y del mismo modo aparece un incremento de las ventas de metilfenidato con respecto a los meses posteriores a la fecha de corte.
El objetivo del presente estudio es determinar qué porcentaje de pacientes derivados a la consulta de neuropediatría con sospecha de TDAH son finalmente diagnosticados del trastorno, tras someterse a un proceso de evaluación riguroso, y estudiar los factores familiares, psicosociales y comórbidos relacionados con el hecho de presentar esta enfermedad. Asimismo, se pretende explorar si los pacientes diagnosticados de TDAH nacen con más frecuencia en la segunda parte del año, ya que en España la fecha de corte del curso escolar se encuentra el 1 de enero.
Pacientes y métodosEstudio analítico retrospectivo de una cohorte de pacientes derivados con sospecha de TDAH y análisis de las variables clínicas asociadas a su diagnóstico. Se incluyó a los pacientes menores de 15 años remitidos a la consulta de neuropediatría del Hospital de Sagunto, Departamento de Salud de Sagunto de la Comunidad Valenciana, España. Este hospital es el único de esa área de salud. Durante todo el periodo de estudio, una única especialista en neuropediatría se hizo cargo de esa consulta. Se seleccionó una muestra de sujetos enviados con sospecha de TDAH y se clasificaron según si el resultado del proceso diagnóstico confirmó o no la presencia de la enfermedad. El test diagnóstico utilizado fue el cumplimiento de los criterios diagnósticos de TDAH descritos en el Manual Diagnóstico y Estadístico de los Trastornos Mentales DSM-IV. La muestra se obtuvo por muestreo consecutivo de los 280 últimos registros (desde diciembre del 2012 hacia atrás) porque de ellos contamos con una información más completa y detallada, de tal forma que se pudo acceder a un mayor número de variables. La selección de pacientes comprendió un periodo de 4 años. La variable principal fue el número y porcentaje de pacientes diagnosticados de TDAH del conjunto total de pacientes remitidos a la consulta. Para analizar el riesgo de ser diagnosticado de TDAH, se recogieron las variables clínicas y demográficas que se han visto relacionadas en la literatura médica con el aumento del riesgo de presentar el trastorno, así como otras comorbilidades que puedan solaparse con esta entidad. Con este objetivo se procedió a una revisión narrativa exhaustiva de la bibliografía de los últimos 20 años. Las variables recogidas de las historias clínicas son:
- 1.
Edad al diagnóstico.
- 2.
Sexo.
- 3.
Fecha de nacimiento.
- 4.
Nivel de remisión. Variable con las siguientes categorías: atención primaria, pediatría especializada, Unidad de Salud Mental de la Infancia y Adolescencia (USMIA), escuela y padres.
- 5.
Enfermedades parentales. Se han explorado:
- –
Enfermedades somáticas.
- –
Enfermedades psiquiátricas.
- –
TDAH en los padres.
- –
- 6.
Conflictividad familiar o violencia en el núcleo familiar, separaciones y duelos.
- 7.
Factores perinatales relacionados con el riesgo de presentar TDAH:
- –
Bajo peso al nacimiento y prematuridad.
- –
Consumo de sustancias por parte de la madre en la gestación: tabaco, heroína, cocaína, otras drogas de abuso.
- –
Se consideraron problemas perinatales aquellos que originaron un problema en el recién nacido que conllevó la separación madre-hijo más de un día.
- –
- 8.
Encefalopatía hipóxico isquémica, traumatismo craneoencefálico, epilepsia, así como algunas infecciones tipo encefalitis, se han visto asociadas al trastorno.
- 9.
Retraso en el desarrollo psicomotor. Se consideró en esta categoría a aquellos que habían presentado problemas en la adquisición de hitos motores o del desarrollo cognitivo y estaban diagnosticados por un profesional.
- 10.
Retraso mental. Para catalogar al paciente con retraso mental se contó solo con aquellos que tenían un estudio con test de inteligencia normalizado, donde se hubiesen evaluado CI y competencias. Se consideró retraso mental CI menor de 70.
- 11.
Se estudió en los pacientes con TDAH la presencia de una serie de trastornos comórbidos entre los que destacan:
- –
Trastornos de conducta.
- –
Trastornos de ansiedad.
- –
Trastornos del sueño.
- –
Trastornos del lenguaje.
- –
Trastornos del aprendizaje.
- –
Tics.
- –
- 12.
Enfermedades alérgicas.
- 13.
Historia de maltrato en la infancia.
- 14.
Problemas sensoriales. Fueron considerados el déficit visual y/o hipoacusia.
- 15.
Desmedro o malnutrición.
- 16.
Epilepsia. Es necesario el diagnóstico por parte de un especialista en neurología.
- 17.
Trastornos del sueño.
Se determinó si entre los diagnosticados finalmente de TDAH existió un incremento estacional, es decir, si presentaron más la enfermedad aquellos nacidos en la última parte del año. Para ello recodificamos la variable fecha de nacimiento en: meses, trimestres y semestres.
Las variables categóricas fueron descritas según el número y porcentaje de sujetos en cada categoría. Las variables cuantitativas se describieron con una medida de tendencia central (media) y desviación estándar como medida de dispersión.
Se realizó un análisis bivariado de los datos, con la variable principal y las variables secundarias derivadas de la revisión, para averiguar los factores que asociados al hecho de presentar TDAH. Se utilizó el estadístico de la chi al cuadrado, considerándose que se alcanzaba significación estadística cuando p<0,05. Si el recuento en alguna de las variables fue demasiado pequeño, utilizamos el test exacto de Fisher. Para la variable edad (cuantitativa) se empleó la t de Student para muestras independientes, considerándose también un valor estadísticamente significativo si p<0,05. Posteriormente, se realizó un análisis multivariado mediante regresión logística binaria, incluyéndose en el modelo todas aquellas variables que habían resultado significativas en el análisis bivariado y las marginalmente significativas, pero con relevancia clínica. Se planteó un análisis previo de correlación entre variables.
El cálculo del tamaño muestral se llevó a cabo con el programa GRANMO de acceso libre8. Con una a prevalencia del TDAH en la población pediátrica en la Comunidad Valenciana en torno a un 5%, se precisó una muestra aleatoria de 270 individuos para estimar con una confianza del 95% y una precisión de±5 unidades porcentuales, un porcentaje poblacional que previsiblemente será del 60%. No se admitieron reposiciones. Se calculó una población pediátrica en torno a 20.000 menores de 15 años en el Departamento de Salud de Sagunto según el Instituto Nacional de Estadística9.
Los resultados fueron analizados mediante el programa SPSS versión 21.0.
El estudio se realizó de acuerdo con las normas internacionales relativas a la realización de estudios epidemiológicos, recogidas en las International Guidelines for Ethical Review of Epidemiological Studies (Council for the International Organizations of Medical Sciences, Ginebra, 1991) y las recomendaciones de la Sociedad Española de Epidemiología sobre la revisión de los aspectos éticos de la investigación epidemiológica. Fue aprobado por el Comité de Ética del Hospital de Sagunto en octubre del 2013.
ResultadosDe los 280 pacientes seleccionados, 224 son varones (relación niños/niñas 4/1) y tienen una edad media ± desviación estándar de 8,4 ± 3,08 años en el momento de la consulta. Las características sociodemográficas de la muestra se detallan en la tabla 1. En cuanto a la edad media de los niños y de las niñas, no se observaron diferencias estadísticamente significativas (t(276)=0,54; p = 0,58). Más de la mitad de los sujetos, nacieron la segunda parte del año, como se expresa en los cocientes de la tabla 1. Este patrón es muy pronunciado para las mujeres, donde las nacidas en el último trimestre del año son 4 veces más que las nacidas en el primer trimestre.
Características sociodemográficas de la muestra completa (n=280)
| Niños (n = 224) | Niñas (n = 56) | P valor | |||
|---|---|---|---|---|---|
| Edad, media ± DE | 8,51±3,08 | 8,27±2,63 | p = 0,58 | ||
| Trimestres | 1.° | 36 | 1.° | 5 | 0,47 |
| 2.° | 47 | 2.° | 10 | ||
| 3.° | 70 | 3.° | 20 | ||
| 4.° | 71 | 4.° | 21 | ||
| Semestres | 1.° | 83 | 1.° | 15 | 0,16 |
| 2.° | 141 | 2.° | 41 | ||
| Cociente 4.°/1.er trimestre | 1,97 | 4,2 | |||
| Cociente 2.°/1.er semestre | 1,69 | 2,7 | |||
El 49% de todos los pacientes enviados a la consulta es remitido desde el ámbito escolar, mientras que el 33% procedía del médico de atención primaria, el 8% de la USMIA y otro 8% por petición paterna.
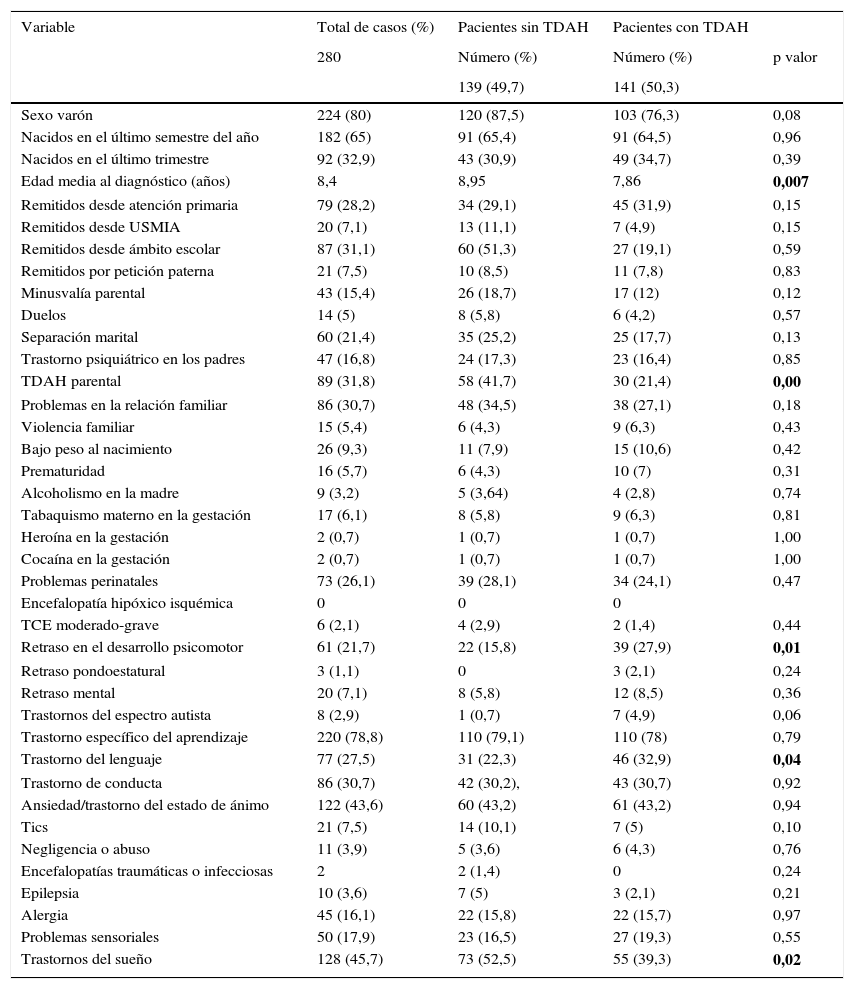
Se recogieron datos demográficos y clínicos de 38 variables en esos niños y niñas, que se resumen en la tabla 2.
Descripción de la frecuencia de las variables en los pacientes con sospecha de TDAH en números absolutos y porcentaje
| Variable | Total de casos (%) | Pacientes sin TDAH | Pacientes con TDAH | |
|---|---|---|---|---|
| 280 | Número (%) | Número (%) | p valor | |
| 139 (49,7) | 141 (50,3) | |||
| Sexo varón | 224 (80) | 120 (87,5) | 103 (76,3) | 0,08 |
| Nacidos en el último semestre del año | 182 (65) | 91 (65,4) | 91 (64,5) | 0,96 |
| Nacidos en el último trimestre | 92 (32,9) | 43 (30,9) | 49 (34,7) | 0,39 |
| Edad media al diagnóstico (años) | 8,4 | 8,95 | 7,86 | 0,007 |
| Remitidos desde atención primaria | 79 (28,2) | 34 (29,1) | 45 (31,9) | 0,15 |
| Remitidos desde USMIA | 20 (7,1) | 13 (11,1) | 7 (4,9) | 0,15 |
| Remitidos desde ámbito escolar | 87 (31,1) | 60 (51,3) | 27 (19,1) | 0,59 |
| Remitidos por petición paterna | 21 (7,5) | 10 (8,5) | 11 (7,8) | 0,83 |
| Minusvalía parental | 43 (15,4) | 26 (18,7) | 17 (12) | 0,12 |
| Duelos | 14 (5) | 8 (5,8) | 6 (4,2) | 0,57 |
| Separación marital | 60 (21,4) | 35 (25,2) | 25 (17,7) | 0,13 |
| Trastorno psiquiátrico en los padres | 47 (16,8) | 24 (17,3) | 23 (16,4) | 0,85 |
| TDAH parental | 89 (31,8) | 58 (41,7) | 30 (21,4) | 0,00 |
| Problemas en la relación familiar | 86 (30,7) | 48 (34,5) | 38 (27,1) | 0,18 |
| Violencia familiar | 15 (5,4) | 6 (4,3) | 9 (6,3) | 0,43 |
| Bajo peso al nacimiento | 26 (9,3) | 11 (7,9) | 15 (10,6) | 0,42 |
| Prematuridad | 16 (5,7) | 6 (4,3) | 10 (7) | 0,31 |
| Alcoholismo en la madre | 9 (3,2) | 5 (3,64) | 4 (2,8) | 0,74 |
| Tabaquismo materno en la gestación | 17 (6,1) | 8 (5,8) | 9 (6,3) | 0,81 |
| Heroína en la gestación | 2 (0,7) | 1 (0,7) | 1 (0,7) | 1,00 |
| Cocaína en la gestación | 2 (0,7) | 1 (0,7) | 1 (0,7) | 1,00 |
| Problemas perinatales | 73 (26,1) | 39 (28,1) | 34 (24,1) | 0,47 |
| Encefalopatía hipóxico isquémica | 0 | 0 | 0 | |
| TCE moderado-grave | 6 (2,1) | 4 (2,9) | 2 (1,4) | 0,44 |
| Retraso en el desarrollo psicomotor | 61 (21,7) | 22 (15,8) | 39 (27,9) | 0,01 |
| Retraso pondoestatural | 3 (1,1) | 0 | 3 (2,1) | 0,24 |
| Retraso mental | 20 (7,1) | 8 (5,8) | 12 (8,5) | 0,36 |
| Trastornos del espectro autista | 8 (2,9) | 1 (0,7) | 7 (4,9) | 0,06 |
| Trastorno específico del aprendizaje | 220 (78,8) | 110 (79,1) | 110 (78) | 0,79 |
| Trastorno del lenguaje | 77 (27,5) | 31 (22,3) | 46 (32,9) | 0,04 |
| Trastorno de conducta | 86 (30,7) | 42 (30,2), | 43 (30,7) | 0,92 |
| Ansiedad/trastorno del estado de ánimo | 122 (43,6) | 60 (43,2) | 61 (43,2) | 0,94 |
| Tics | 21 (7,5) | 14 (10,1) | 7 (5) | 0,10 |
| Negligencia o abuso | 11 (3,9) | 5 (3,6) | 6 (4,3) | 0,76 |
| Encefalopatías traumáticas o infecciosas | 2 | 2 (1,4) | 0 | 0,24 |
| Epilepsia | 10 (3,6) | 7 (5) | 3 (2,1) | 0,21 |
| Alergia | 45 (16,1) | 22 (15,8) | 22 (15,7) | 0,97 |
| Problemas sensoriales | 50 (17,9) | 23 (16,5) | 27 (19,3) | 0,55 |
| Trastornos del sueño | 128 (45,7) | 73 (52,5) | 55 (39,3) | 0,02 |
Los valores en negrita indican que las cifras son significativas.
Tras la evaluación en la consulta de los pacientes, el 49,7% de los remitidos fueron diagnosticados de TDAH, un total de 139 casos. En los restantes se consideraron otras opciones diagnósticas o se descartó la patología en ese momento.
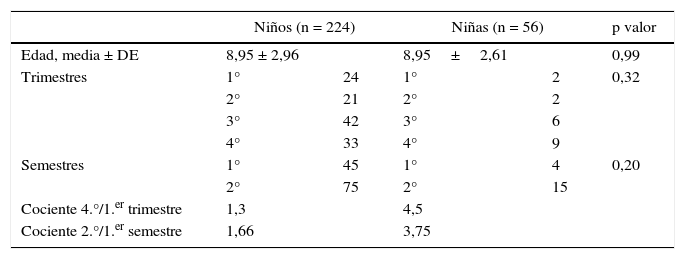
Analizando exclusivamente a quienes obtuvieron el diagnóstico final de TDAH, las diferencias entre sexos se incrementan y la edad es mayor, con un 87,5% de varones; y una edad media ± desviación estándar de 8,95 ± 2,96 años. La relación entre niños y niñas es de 6 a 1. Las características sociodemográficas se muestran a continuación tabla 3.
Características sociodemográficas de la muestra de pacientes diagnosticados de TDAH
| Niños (n = 224) | Niñas (n = 56) | p valor | |||
|---|---|---|---|---|---|
| Edad, media ± DE | 8,95 ± 2,96 | 8,95±2,61 | 0,99 | ||
| Trimestres | 1° | 24 | 1° | 2 | 0,32 |
| 2° | 21 | 2° | 2 | ||
| 3° | 42 | 3° | 6 | ||
| 4° | 33 | 4° | 9 | ||
| Semestres | 1° | 45 | 1° | 4 | 0,20 |
| 2° | 75 | 2° | 15 | ||
| Cociente 4.°/1.er trimestre | 1,3 | 4,5 | |||
| Cociente 2.°/1.er semestre | 1,66 | 3,75 | |||
En este grupo de pacientes, la estacionalidad es marcada (65% nacidos en el segundo semestre) Los diagnosticados de TDAH se encuentran con más frecuencia entre los nacidos en la última parte del año y vuelve a ser muy acentuada la diferencia entre la primera y segunda parte del año en las niñas. Sin embargo, no resulta un elemento discriminador, ya que la diferencia no es estadísticamente significativa entre pacientes diagnosticados y no diagnosticados de TDAH, ni para semestres ni trimestres.
Los pacientes que no fueron diagnosticados de TDAH tenían una edad media menor que los diagnosticados de TDAH: 7,86 frente a los 8,95 años. Esta diferencia de medias (DM) sí resulta estadísticamente significativa: DM = 1,09 (IC del 95%, 0,37-1,80), p=0,03.
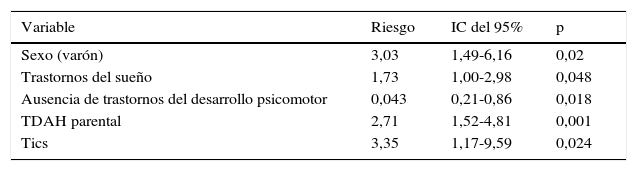
Para el estudio multivariado de los factores asociados al diagnóstico de TDAH se eligieron las variables: sexo, TDAH parental, retraso del desarrollo psicomotor, trastornos del espectro autista (TEA), trastornos del aprendizaje, del lenguaje, minusvalía parental, trastornos psiquiátricos de los padres, separación marital, tics y trastornos del sueño. Los factores finalmente asociados de forma significativa a ser diagnosticado de TDAH y no de otra patología fueron: el sexo varón, el TDAH parental, los trastornos del sueño, la ausencia de trastornos del desarrollo psicomotor y presencia de tics. Estos resultados se muestran detalladamente en la tabla 4.
Las variables que casi alcanzan significación estadística son: trastornos psiquiátricos parentales (OR 2,25, IC del 95%, 0,94-5,4) y las separaciones de los padres (OR 1,94, IC del 95%, 0,92-4,06).
DiscusiónEn el estudio se muestra que menos de la mitad de los pacientes que son derivados a la consulta de neuropediatría terminan diagnosticados de TDAH. Esta cifra, que a priori parece baja, es significativamente superior a las publicadas en trabajos españoles diseñados a tal efecto, que datan el diagnóstico en torno a un 20% de los remitidos con sospecha de TDAH10,11. El diagnóstico de sospecha en atención primaria se comporta en dichos trabajos como una prueba de cribado, con porcentajes inferiores al 25% de diagnóstico final por parte del especialista en Salud Mental. Todo parece indicar que existe una elevada sospecha del trastorno en todos los ámbitos, que puede deberse a la inquietud por parte de padres, los extensos recursos en Internet, la preocupación escolar y la extensiva demanda en atención primaria11. Con las cifras que se exponen, podemos afirmar que parece sensato que el diagnóstico emitido desde Atención Primaria sea un método de cribado, y que el especialista en Salud Mental Infantojuvenil o neuropediatra especialista finalice el proceso diagnóstico para que este resulte más veraz. Como limitación a este estudio cabe señalar que los pediatras de Atención Primaria pueden remitir al niño a Neuropediatría o al Psiquiatra de la USMIA. Por ello desconocemos si han presentado también este incremento de cifras las derivaciones a la USMIA y el mismo porcentaje de diagnósticos finales, por no encontrar su historia registrada en el Hospital de Sagunto. Además, los criterios DSM son menos restrictivos que los CIE-10 por lo que, de haber utilizado estos últimos, el número de pacientes finalmente diagnosticados hubiese sido menor.
Los datos del estudio indican una relación entre la variable fecha del nacimiento y el diagnóstico de TDAH. Esta relación se manifiesta tanto en lo que se refiere a los derivados por sospecha diagnóstica como en aquellos que finalmente fueron diagnosticados de TDAH. Este fenómeno no había sido publicado con anterioridad en España. Se ha visto, además, una mayor tendencia en las niñas a mostrar este factor estacional, donde el cociente segundo semestre/primer semestre es de 3,75. Esta cifra es muy relevante, pero hay que considerar que contamos con un número pequeño de niñas diagnosticadas, tan solo 19. Sin embargo, el hallazgo se repite en los estudios previos, cobrando así más consistencia6. Una posible explicación para este fenómeno es que el desarrollo de la atención es un proceso madurativo. La atención como función cognitiva se desarrolla de forma progresiva desde el periodo de lactante y está influida en gran medida por la interacción con la madre/cuidador, y con múltiples estímulos ambientales. De forma característica, las niñas que presentan TDAH tienen con más frecuencia que los varones el subtipo inatento. Cabe la posibilidad de que, ante la falta de atención de las niñas más jóvenes e inmaduras cognitivamente de la clase, se consulte por este motivo a los profesionales de la salud.
Este hallazgo se sitúa en la línea de los trabajos publicados en Norteamérica y países del Norte de Europa5,6,12, donde los niños biológicamente más inmaduros de la clase son aquellos que muestran más conductas de hiperactividad e inatención. Por este motivo pueden acabar con un etiquetado de enfermedad con más probabilidad que aquellos nacidos a principios de año. De esta forma, se retoma el importante papel de la escuela en el diagnóstico del TDAH, ya que el mal rendimiento escolar y el comportamiento disfuncional en clase son claves para la sospecha del trastorno. No parece existir un elemento biológico que justifique este mayor número de nacimientos en una determinada época del año.
Cuando se analizan los factores que condicionan el diagnóstico de TDAH, cobra gran importancia el factor genético, ya que aumenta considerablemente el riesgo el hecho de que alguno de los progenitores haya sido diagnosticado de TDAH. Este dato coincide con los trabajos publicados acerca de la heredabilidad del trastorno, cifrada en casi un 80%13. Por este motivo, es de gran importancia realizar una anamnesis detallada donde se explore la psicopatología de los padres. Los conocimientos del TDAH del adulto en la comunidad médica son todavía escasos, por lo que es probable que los padres que no estén diagnosticados de TDAH. Un reciente estudio europeo demuestra la escasa proporción de diagnósticos de TDAH en la población adulta y su ausencia de tratamiento14. En muchas ocasiones, las comorbilidades múltiples del paciente con TDAH hacen difícil su reconocimiento y su correcto manejo14,15. Es importante por ello preguntar acerca de su rendimiento escolar, su impulsividad, su posible adicción a sustancias o la presencia de síntomas claros de TDAH en la infancia. A medida que se explora la posibilidad del TDAH en el adulto, se están incrementando los casos detectados. Un ejemplo de ello es la detección de pacientes con TDAH entre aquellos diagnosticados de trastorno por abuso de sustancias, donde se cifra en un 40% la comorbilidad en un reciente estudio internacional16. Del mismo modo sucede con los trastornos de conducta alimentaria (TCA), donde un estudio español con 191 mujeres con TCA exploraba la presencia de síntomas de TDAH, encontrando una elevada presencia de los mismos, sobre todo en aquellas con los trastornos más graves17. El dato de patología psiquiátrica parental, entre otros, puede ayudarnos a discriminar entre los pacientes en los que sospechemos un TDAH, ya que multiplica el riesgo el doble.
El factor de la heredabilidad, junto con ser varón, es la variable que se ha encontrado en el estudio que más predice la posibilidad de presentar TDAH. Se acepta comúnmente que es un trastorno más frecuente en varones que en mujeres, con rangos que oscilan entre 2,5:1 y 5,6:118. Las diferencias entre ambos sexos se producen también en la clínica, siendo el subtipo combinado el más frecuente en varones, y en el subtipo inatento parece que hay un mayor porcentaje de chicas, en las que los síntomas de impulsividad e hiperactividad pueden aparecer con menor intensidad.
Es llamativa la alta tasa de separaciones en torno a las familias con niños diagnosticados de TDAH, que alcanza hasta un 25% (frente a un 17% en los niños que no tienen TDAH), aunque la diferencia no llega a alcanzar la significación estadística. Según el Instituto Nacional de Estadística, en España se producen 3 divorcios por cada 4 matrimonios, aunque se ha producido un descenso en el número de separaciones desde 2010, que se atribuye a la actual crisis económica19,20. Con estos datos, no podemos afirmar que las cifras sean superiores a las de la población general, pero sí se puede observar una diferencia entre ambos grupos. En esta variable se puede lanzar la hipótesis acerca de la influencia de las relaciones familiares en la génesis de la conducta del niño, o incluso, en la propia afectación de los padres, ya que las personas adultas con TDAH tienden a tener relaciones afectivas más conflictivas. En este sentido, cabe destacar la alta tasa de conflictividad en el seno familiar, de hasta un 34% en los casos con TDAH. Sin embargo, puede llegar a ser mayor debido a las limitaciones del estudio, ya que solo se ha considerado esta variable en el caso en que se haya registrado en la historia clínica del paciente de forma explícita la presencia de mala relación familiar de forma mantenida. Cuando esta conflictividad familiar no ha sido investigada o anotada en la historia, el dato se ha perdido.
Hubiese sido de gran interés poder recoger el nivel educativo de los padres, así como la situación económica o de desempleo, para explorar la posible relación con la presencia de TDAH. Estos datos no se encuentran reflejados de forma sistemática en las historias clínicas, por lo que la cantidad de datos perdidos hubiese imposibilitado su análisis, pero no cabe duda de que sería de gran interés, ya que los estudios apuntan a la adversidad social como un factor predisponente al TDAH21.
Existe gran evidencia de la relación entre el consumo de tabaco y otras sustancias de abuso durante la gestación, y la aparición de TDAH en los hijos22,23. Sin embargo, en nuestro estudio no se ha podido demostrar este factor de riesgo, debido a su limitación metodológica por su carácter retrospectivo. No se registra de forma sistemática el consumo de sustancias durante el embarazo, o no se hace suficiente hincapié en el tabaquismo materno debido a su extendido consumo. En un estudio prospectivo de cohortes realizado en la Comunidad Valenciana durante el año 2004 para averiguar las causas de abandono de lactancia materna, se recogió un 30% de consumo de tabaco entre las madres que dieron a luz en ese hospital24. Por eso, el dato del 6,1% recogido en el presente trabajo parece una infraestimación del verdadero consumo de las madres gestantes. Existe evidencia suficiente de que el tabaquismo materno durante el embarazo es uno de los factores prenatales más relacionados con la aparición de TDAH y otros trastornos del aprendizaje25.
Del mismo modo, el bajo número de eventos de niños nacidos con bajo peso, prematuridad, traumatismo craneoencefálico y encefalopatía hipóxico-isquémica hace imposible la existencia de una asociación con este tamaño muestral. Sería necesaria una cohorte de pacientes muy superior para demostrar estas asociaciones descritas ampliamente en la literatura26-28.
De entre las conocidas comorbilidades asociadas al TDAH, en nuestro estudio han aparecido relacionadas los trastornos del sueño y los tics. Los trastornos del sueño son en el análisis estadístico el factor más débilmente asociado, pero este dato está reflejado en estudios previos y por ello cobra verosimilitud. Los niños con TDAH sufren 2 o 3 veces más trastornos del sueño que la población normal y, además, estos se ven agravados por el tratamiento con estimulantes. Aunque este efecto no parece estar aclarado, ya que en un estudio multicéntrico español realizado con 114 niños con TDAH medicados con metilfenidato se observó a los 6 meses una mejoría en la enuresis, el sonambulismo y los despertares nocturnos29. Este problema origina consecuencias en el niño y estrés en las familias, ya que suelen tener resistencia a irse a la cama por la noche y presentar fatiga y somnolencia por la mañana30. Es recomendable la evaluación del sueño infantil y el tratamiento tanto de las comorbilidades como del insomnio, sobre todo mediante técnicas de relajación y horarios más estrictos para acostarse. Estos hallazgos coinciden con los encontrados en el presente estudio, donde la asociación de los trastornos del sueño y la ansiedad/depresión se constata en el modelo de regresión logística.
Parece necesario estudiar el sueño de los niños y los comportamientos de la familia para afrontarlos, con el objeto de realizar una correcta evaluación del trastorno y abordarlos en su conjunto. Del mismo modo, resulta conveniente la investigación de la presencia de síntomas de ansiedad, problemas de conducta o depresión, ya que parecen estar íntimamente ligados.
Lo mismo sucede con los tics, sobre los que existen numerosas publicaciones que los relacionan incluso en la vida adulta con el TDAH. En el presente trabajo los presentan un 10,1% de los niños con TDAH, es el factor menos preciso por ser el intervalo de confianza más amplio, pero igualmente parece fiable debido al gran soporte que tiene por publicaciones anteriores, donde se cifra en torno a un 10,9%31.
Cabe destacar la alta comorbilidad en nuestro estudio de los trastornos del aprendizaje con el TDAH (un 79%), siendo el porcentaje más elevado que los publicados en la bibliografía, donde se registran entre un 8 y un 39% de trastorno de la lectura y un 30% asociado al trastorno del cálculo23. Sin embargo, las tasas de trastornos del lenguaje (22,3%) son menores que en otros estudios23. Es posible que las diferencias encontradas se deban a las características propias de nuestra población a estudio y al tamaño muestral. Los problemas del aprendizaje y del lenguaje no han resultado discriminadores para diferenciar entre los niños que presentan TDAH y los que no lo son, pero resulta relevante la elevada coexistencia de estos trastornos, ya que empeorarán el problema escolar y familiar de estos pacientes.
En el estudio, las personas que no presentaban TDAH de entre las remitidas con esa sospecha tenían más trastornos del desarrollo psicomotor, entre los cuales destacaban retrasos en la coordinación motora y retraso en la adquisición de hitos del desarrollo durante los 2 primeros años. Es posible que esos niños presenten un trastorno distinto del TDAH, que sea el que motive la consulta. Es, por tanto, un dato que debe hacer pensar al clínico que su paciente podría no padecer TDAH.
Hubiera resultado interesante considerar la cultura como variable de estudio como factor modulador de la conducta infantil. Una de las limitaciones del estudio es que no se recogió la procedencia de país o cultura de las personas a estudio. La cultura representa una de las influencias más poderosas en el desarrollo normal de un niño o en la aparición de psicopatologías. Las expectativas en cuanto al desempeño y la conducta considerada normal varían dependiendo del país estudiado32.
Este estudio refuerza la necesidad de un abordaje multidisciplinar para evitar un etiquetado erróneo de los pacientes, que tenga en cuenta las dificultades propias en el aprendizaje de los niños más jóvenes, ya que parece que los más inmaduros del curso escolar tienen más riesgo de ser enviados para su evaluación. Este dato se asocia a una elevada comorbilidad observada con los trastornos del aprendizaje, del lenguaje, problemas de conducta y problemas del sueño. También parece juicioso explorar la existencia de trastornos psiquiátricos en los padres, en especial la posibilidad de que alguno de los progenitores presenten síntomas de TDAH, por la alta heredabilidad del trastorno. El entorno familiar constituye un pilar básico para el manejo completo del paciente, tanto para su diagnóstico como para el tratamiento, ya que en ocasiones se objetiva una compleja disfunción familiar.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
Agradecemos su colaboración a Diana Aspas en la recogida de datos, a Sergio Fernández por el análisis de datos y a Marta Aguar por el análisis estadístico.