Los problemas relacionados con los medicamentos pueden ser ocasionados por la prescripción potencialmente inapropiada de medicamentos (PPIM). Una herramienta recomendada para su identificación son los criterios STOPP (Older Persons’ potentially inappropriate Prescriptions) - START (Screening Tool to Alert doctors to Right Treatment). El objetivo del estudio es determinar PPIM en adultos mayores que reciben atención farmacéutica en la Unidad de Optimización de la Farmacoterapia (UOF)-Rosario.
Materiales y métodosEstudio farmacoepidemiológico observacional descriptivo prospectivo, que evalúa la calidad del uso de los medicamentos. Lugar de trabajo: UOF-Rosario. Población en estudio: adultos mayores de 60 años, que recibieron seguimiento farmacoterapéutico durante el período de marzo 2017 a febrero 2018. Las PPIM se identificaron utilizando los criterios STOPP-START, versión 2014; se seleccionaron los más adecuados para evaluar la farmacoterapia de pacientes ambulatorios. Se estimó la prevalencia de PPIM y la cantidad de PPIM por principio activo.
ResultadosCincuenta pacientes mayores de 60 años recibieron seguimiento farmacoterapéutico en la UOF; 47 (94,0%) pacientes con al menos una PPIM correspondiente a un criterio STOPP. Mediante 17 de los 41 criterios STOPP seleccionados se identificaron 145 PPIM. Mediante 7 de los 11 criterios START seleccionados se identificaron 50 PPIM. Medicamentos con mayor cantidad de PPIM: benzodiacepinas e inhibidores de la bomba de protones.
ConclusionesSe identificó una elevada prevalencia de PPIM. Los datos obtenidos permiten valorar la utilidad de estos criterios en la detección de PPIM. Los criterios STOPP-START se incluyeron como respaldo en la toma de decisiones durante el seguimiento farmacoterapéutico, para generar intervenciones farmacéuticas que optimicen la farmacoterapia. Estas actividades contribuyen a la seguridad del paciente, una dimensión de la calidad en salud.
Drug-related problems can be caused by potentially inappropriate prescribing (PIP), one of the most used tools for its identification are the STOPP (Older Persons’ potentially inappropriate Prescriptions) - START (Screening Tool to Alert doctors to Right Treatment) criteria. The objective of this study is to determine PIP in older adults who receive pharmaceutical care in the Pharmacotherapy Optimization Unit (POU)-Rosario.
Materials and methodsPharmacoepidemiological observational study, which evaluates the quality of medication use. Workplace: POU-Rosario. Population under study: adults over 60 years of age, who received pharmacotherapy follow-up during the period March 2017 to February 2018. PIPs were identified using the STOPP-START criteria, 2014 version; selecting the most appropriate criteria to assess outpatient pharmacotherapy. Prevalence of PIP and amount of PIP per active principle were estimated.
Results50 patients older than 60 years received pharmacotherapy follow-up in the POU; 47 patients (94.0%) had at least one PIP corresponding to a STOPP criterion; 17 STOPP criteria were found among the 41 initially selected, leading to 145 PIPs identified. And 7 START criteria among the 11 initially selected, leading to 50 PIPs identified. Medications with a higher amount of PIPs: benzodiazepines and proton pump inhibitors.
ConclusionsThis study allowed the identification of a high prevalence of PIP. The data obtained show the usefulness of these criteria. The STOPP-START criteria have been included to support decision making during pharmacotherapy follow-up to propose pharmaceutical interventions, in order to enhance pharmacotherapy. These activities contribute to patient safety, a dimension of health quality.
Los medicamentos se han transformado en una herramienta terapéutica esencial en la atención médica, permitiendo un aumento de la expectativa de vida de la población pero, paradójicamente, el envejecimiento de la población habilita un aumento de enfermedades crónicas y degenerativas, lo que se traduce en un número cada vez mayor de personas expuestas al uso de múltiples medicamentos y por períodos de tiempo más prolongados1. Es importante reconocer que las decisiones terapéuticas vinculadas con medicamentos constituyen la síntesis de una interacción entre conceptos sociales, culturales, económicos y educacionales, así como creencias y comportamientos sobre salud y enfermedad. Es por ello que se considera a los medicamentos como indicadores sociosanitarios, que no solo reflejan la prevalencia de una enfermedad en la población, sino también la percepción y la respuesta de esa sociedad al proceso salud-enfermedad-atención2.
En el circuito de uso de medicamentos existen oportunidades de mejorar la forma en que estos son seleccionados, prescritos o indicados, dispensados, administrados y monitorizados, identificando situaciones que conducen a evitar los problemas relacionados con los medicamentos, buscando no interferir y/o retrasar la obtención de los resultados predeterminados en el paciente, evitando así un problema de salud3,4.
La aparición de problemas relacionados con los medicamentos aumenta la morbimortalidad, afectando la calidad de vida de los pacientes, e incrementan los costos sanitarios derivados, pudiendo ser ocasionada por la prescripción inapropiada de medicamentos, por lo cual esta constituye en la actualidad un problema sanitario de gran magnitud. Se considera que una prescripción es inapropiada cuando el riesgo de sufrir efectos adversos es superior al beneficio clínico, especialmente cuando hay evidencia de la existencia de alternativas terapéuticas más seguras y/o eficaces5–7.
El adulto mayor es especialmente vulnerable al uso inapropiado de medicamentos por muchas razones, entre las que se encuentran los cambios fisiológicos asociados a la edad, el diferente comportamiento farmacocinético y farmacodinámico de los medicamentos, la presencia de comorbilidades, la malnutrición y caquexia, la polimedicación, la atención por múltiples especialistas y en diferentes niveles asistenciales, y algunas características de la interacción con el paciente en el momento de la prescripción7,8. La Organización Mundial de la Salud define como adulto mayor a toda persona mayor de 60 años. Se estima que entre el 2000 y el 2050, la proporción de la población mundial que tiene 60 años de edad o más se duplicará, y pasará del 11 al 22%. Se prevé que el número absoluto de personas de 60 años o más aumentará de 900 millones en el 2015 a 1.400 millones para el 2030, y 2.100 millones para el 20509.
Una de las herramientas más utilizadas para monitorizar y detectar prescripciones potencialmente inapropiadas de medicamentos (PPIM) en adultos mayores son los criterios STOPP (Older Persons’ potentially inappropriate Prescriptions) - START (Screening Tool to Alert doctors to Right Treatment), los cuales permiten identificar el uso de medicamentos potencialmente inapropiados (STOPP), así como la omisión de medicamentos que se consideran esenciales para la preservación de la salud del adulto mayor (START); fueron aplicados inicialmente en el ámbito hospitalario y están siendo utilizados desde hace varios años en pacientes ambulatorios10–13.
En la Unidad de Optimización de la Farmacoterapia (UOF) que funciona en la ciudad de Rosario se prestan servicios de atención farmacéutica, considerada como una filosofía de trabajo que coloca al paciente como el centro del accionar del equipo de salud, desarrollando procesos de evaluación de la farmacoterapia de pacientes ambulatorios, y articulando actividades de asistencia, docencia e investigación14,15.
El objetivo del presente estudio es determinar las PPIM en adultos mayores que reciben atención farmacéutica en la UOF-Rosario, utilizando los criterios STOPP-START.
Material y métodosSe propuso un estudio farmacoepidemiológico observacional descriptivo prospectivo, que evalúa la calidad del uso de los medicamentos.
El lugar de trabajo es la UOF-Rosario, un servicio de atención farmacéutica a pacientes ambulatorios. La optimización de la farmacoterapia se basa en el desarrollo del seguimiento farmacoterapéutico, el cual involucra la evaluación de los problemas de salud de los pacientes en relación con la farmacoterapia que reciben y el logro de los objetivos terapéuticos, identificándose oportunidades de optimización de la farmacoterapia, las cuales implican reconocer las posibilidades de mejorar los resultados de la farmacoterapia y la calidad de vida de los pacientes, proponiendo intervenciones farmacéuticas, acciones que se plantean dentro del plan de acción y cuidados para un paciente en el proceso de atención farmacéutica14–16.
La población en estudio fueron todos aquellos adultos mayores de 60 años, que concurrieron a la UOF y recibieron seguimiento farmacoterapéutico durante el período de marzo 2017 a febrero 2018 inclusive.
Las fuentes de información fueron los registros que se realizan para el seguimiento farmacoterapéutico de cada paciente en particular: entrevistas personalizadas, perfil farmacoterapéutico, evaluación de caso, plan de cuidados, oportunidades de optimización de la farmacoterapia, todos ellos asociados a los procesos normativizados de trabajo de la UOF17. La bibliografía científica necesaria para cada caso en particular se obtuvo a través de la gestión de la información científica mediante acceso a bases de datos (Pubmed, Medscape, Drugs).
Para este estudio, se consideraron PPIM el uso de medicamentos que poseen mayor riesgo que beneficio, especialmente cuando hay una alternativa más segura; el mal uso de medicamentos (dosis o duración inapropiada); la prescripción de medicamentos cuando hay interacciones medicamento-medicamento o medicamento-enfermedad clínicamente significativas; y el sub-uso de medicamentos potencialmente beneficiosos5.
Las PPIM se identificaron utilizando los criterios STOPP-START, versión actualizada del año 2014, la cual propone 114 criterios STOPP y 34 criterios START18. De ellos, se seleccionaron los más adecuados para evaluar la farmacoterapia de pacientes ambulatorios, por lo cual se excluyeron aquellos que involucraban datos de análisis clínicos de laboratorio u otra información que requiriera registros de historias clínicas, puesto que no estaban disponibles en la UOF19.
Para la caracterización de las PPIM, su registro y posterior análisis se elaboró un protocolo de trabajo, buscando disminuir la variabilidad en la recolección, simplificar la manera de verificar y registrar los criterios. Durante el trascurso del estudio se integraron los criterios STOPP-START al sistema informático que sirve de apoyo a la toma de decisiones clínicas, construido como soporte técnico para analizar, documentar y sistematizar los procedimientos llevados a cabo por la UOF.
Se estimó la prevalencia de PPIM considerando PPIM en relación con pacientes y diferenciada según pacientes con una, 2 o más PPIM; PPIM con mayor prevalencia; y cantidad de PPIM por principio activo11.
Para este estudio se reconoció la polimedicación, o polifarmacia, como el uso de 5 o más medicamentos diferentes, en forma regular, durante el período de evaluación de la farmacoterapia de cada paciente en particular.
Se solicitó el consentimiento informado y firmado a todos los pacientes que participaron en el estudio, y sus datos se gestionaron con confidencialidad. El estudio contó con la aprobación de la Comisión de Bioética de la Facultad de Ciencias Bioquímicas y Farmacéuticas de la Universidad Nacional de Rosario.
ResultadosInicialmente se seleccionaron los criterios a aplicar, considerándose adecuados para evaluar la farmacoterapia en pacientes ambulatorios que concurren a la UOF un total de 52 criterios: 41 criterios STOPP y 11 criterios START.
En el período en estudio concurrieron a la UOF 50 pacientes mayores de 60 años. Sus características en cuanto a sexo, edad y relación con polimedicación están descriptas en la tabla 1.
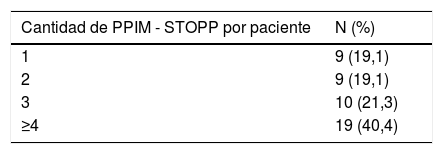
Se identificaron 47 pacientes (94,0%) con al menos una PPIM correspondiente a un criterio STOPP. De estos, 9 presentan una PPIM (19,1%) y 19 presentan 4 o más PPIM (40,4%) (tabla 2). En su mayoría están polimedicados (80,9%), son mujeres (63,8%) y predominan los pacientes entre 65 y 69 años (34,0%). En relación con los criterios START se identificaron 29 pacientes (58,0%) con al menos una PPIM. De estos, 12 tenían una PPIM (41,4%), 12 tenían 2 PPIM (41,4%) y 5 tenían 3 PPIM (17,2%). En su mayoría están polimedicados (89,7%), son mujeres (75,9%) y también predominan los pacientes entre 65 y 69 años (31,0%).
Prescripción potencialmente inapropiada de medicamentos (PPIM) por paciente, según criterios STOPP y START
| Cantidad de PPIM - STOPP por paciente | N (%) |
|---|---|
| 1 | 9 (19,1) |
| 2 | 9 (19,1) |
| 3 | 10 (21,3) |
| ≥4 | 19 (40,4) |
| Cantidad de PPIM - START por paciente | |
|---|---|
| 1 | 12 (41,4) |
| 2 | 12 (41,4) |
| 3 | 5 (17,2) |
START: Screening Tool to Alert doctors to Right Treatment; STOPP: Older Persons’ potentially inappropriate Prescriptions.
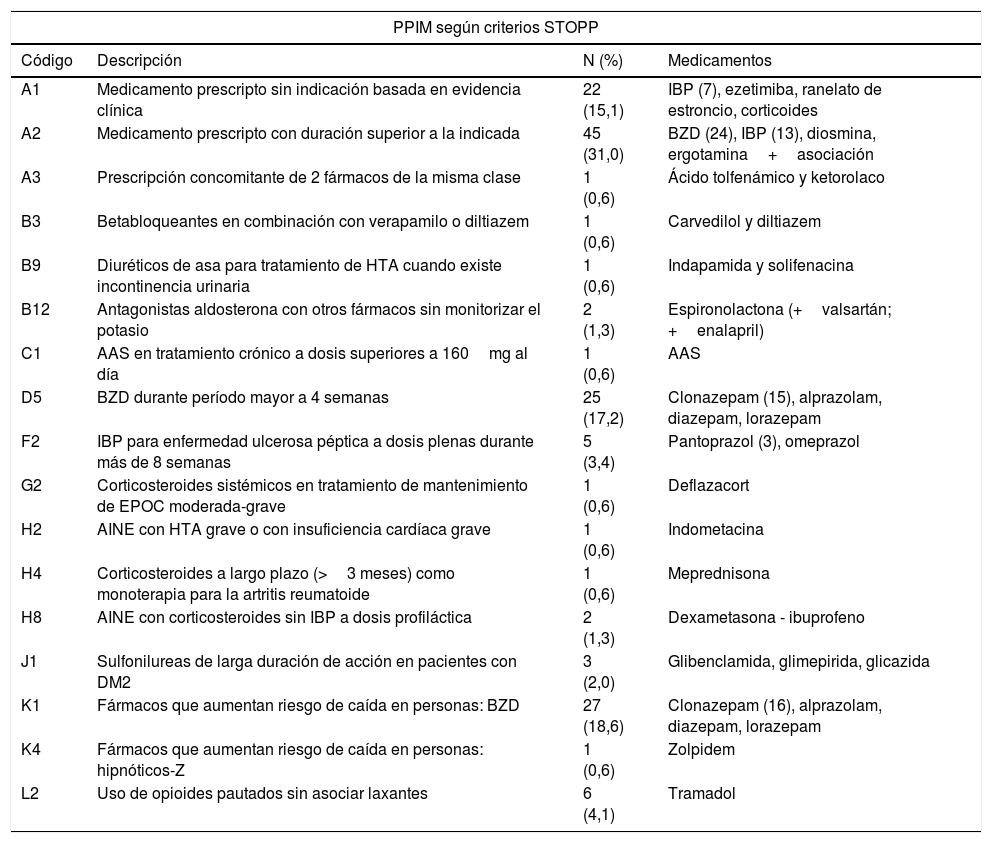
Mediante 17 de los 41 criterios STOPP seleccionados se identificaron un total de 145 PPIM. Se presenta con mayor frecuencia: A2 (Medicamento prescrito con una duración superior a la indicada, cuando la duración del tratamiento esté bien definida) con 45 PPIM (31,0%), seguido por K1 (Benzodiacepinas, sedantes, pueden reducir el nivel de conciencia, deterioran el equilibrio) con 27 PPIM (18,6%) y por D5 (Benzodiacepinas durante ≥4 semanas; no hay indicación para tratamientos más prolongados; riesgo de sedación prolongada, confusión, pérdida de equilibrio, caídas, accidentes de tráfico; todas las benzodiacepinas deberían suspenderse de forma gradual si el tratamiento ha superado las 4 semanas, ya que al suspenderse de forma brusca existe riesgo de síndrome de abstinencia) con 25 PPIM (17,2%).
Mediante 7 de los 11 criterios START seleccionados se identificaron un total de 50 PPIM. Se presentó con mayor frecuencia: I2 (Vacuna antineumocócica cada 5 años) con 20 PPIM (40,0%) seguido por I1 (Vacuna trivalente anual contra la gripe estacional) con 16 PPIM (32,0%).
Las tablas 3 y 4 muestran todas las PPIM identificadas con base en la categorización propuesta en los criterios STOPP-START, detallando cantidad de PPIM y medicamentos involucrados; en aquellos medicamentos donde se observan mayor cantidad de PPIM se señala la cantidad entre paréntesis.
Prescripciones potencialmente inapropiadas de medicamentos (PPIM) identificadas según los diferentes criterios STOPP y medicamentos asociados
| PPIM según criterios STOPP | |||
|---|---|---|---|
| Código | Descripción | N (%) | Medicamentos |
| A1 | Medicamento prescripto sin indicación basada en evidencia clínica | 22 (15,1) | IBP (7), ezetimiba, ranelato de estroncio, corticoides |
| A2 | Medicamento prescripto con duración superior a la indicada | 45 (31,0) | BZD (24), IBP (13), diosmina, ergotamina+asociación |
| A3 | Prescripción concomitante de 2 fármacos de la misma clase | 1 (0,6) | Ácido tolfenámico y ketorolaco |
| B3 | Betabloqueantes en combinación con verapamilo o diltiazem | 1 (0,6) | Carvedilol y diltiazem |
| B9 | Diuréticos de asa para tratamiento de HTA cuando existe incontinencia urinaria | 1 (0,6) | Indapamida y solifenacina |
| B12 | Antagonistas aldosterona con otros fármacos sin monitorizar el potasio | 2 (1,3) | Espironolactona (+valsartán; +enalapril) |
| C1 | AAS en tratamiento crónico a dosis superiores a 160mg al día | 1 (0,6) | AAS |
| D5 | BZD durante período mayor a 4 semanas | 25 (17,2) | Clonazepam (15), alprazolam, diazepam, lorazepam |
| F2 | IBP para enfermedad ulcerosa péptica a dosis plenas durante más de 8 semanas | 5 (3,4) | Pantoprazol (3), omeprazol |
| G2 | Corticosteroides sistémicos en tratamiento de mantenimiento de EPOC moderada-grave | 1 (0,6) | Deflazacort |
| H2 | AINE con HTA grave o con insuficiencia cardíaca grave | 1 (0,6) | Indometacina |
| H4 | Corticosteroides a largo plazo (>3 meses) como monoterapia para la artritis reumatoide | 1 (0,6) | Meprednisona |
| H8 | AINE con corticosteroides sin IBP a dosis profiláctica | 2 (1,3) | Dexametasona - ibuprofeno |
| J1 | Sulfonilureas de larga duración de acción en pacientes con DM2 | 3 (2,0) | Glibenclamida, glimepirida, glicazida |
| K1 | Fármacos que aumentan riesgo de caída en personas: BZD | 27 (18,6) | Clonazepam (16), alprazolam, diazepam, lorazepam |
| K4 | Fármacos que aumentan riesgo de caída en personas: hipnóticos-Z | 1 (0,6) | Zolpidem |
| L2 | Uso de opioides pautados sin asociar laxantes | 6 (4,1) | Tramadol |
AAS: aspirina; AINE: antiinflamatorio no esteroide; BZD: benzodiacepinas; DM2: diabetes mellitus tipo 2; EPOC: enfermedad pulmonar obstructiva crónica; HTA: hipertensión arterial; IBP: inhibidor bomba de protones; STOPP: Older Persons’ potentially inappropriate Prescriptions.
Prescripciones potencialmente inapropiadas de medicamentos (PPIM) identificadas según los diferentes criterios START y medicamentos asociados
| PPIM según criterios START | |||
|---|---|---|---|
| Código | Descripción | N (%) | Medicamentos |
| A3 | Antiagregantes plaquetarios con antecedentes documentados de enfermedad vascular coronaria, cerebral o periférica | 2 (4,0) | AAS |
| E2 | Bifosfonatos y vitamina D y calcio en pacientes que reciben corticosteroides orales a largo plazo | 1 (2,0) | Vitamina D y calcio |
| E5 | Suplementos de vitamina D en pacientes mayores que tienen osteopenia | 2 (4,0) | Vitamina D |
| H1 | Opioides potentes en el dolor moderado o severo cuando otros medicamentos de baja potencia no son apropiados para gravedad del dolor | 3 (6,0) | Tramadol |
| H2 | Laxantes en pacientes que reciben opioides de forma regular | 6 (12,0) | Laxante |
| I1 | Vacuna trivalente anual contra gripe estacional | 16 (32,0) | Vacuna antigripal |
| I2 | Vacuna antineumocócica cada 5 años | 20 (40,0) | Vacuna antineumocócica |
AAS: aspirina; START: Screening Tool to Alert doctors to Right Treatment.
Los principios activos con mayor cantidad de PPIM son clonazepam (51 PPIM), omeprazol (11 PPIM) y pantoprazol (10 PPIM); estos 2 últimos pertenecientes al mismo grupo terapéutico: inhibidores de la bomba de protones (IBP).
DiscusiónLa prevalencia general de PPIM, con base en los criterios STOPP-START, en nuestro grupo de pacientes fue del 94,0%. Este valor es superior a lo observado en otros estudios con adultos mayores ambulatorios que también aplicaron criterios STOPP-START, como el de Ryan et al. (21,4%) y Cahir et al. (42,0%), ambos en Irlanda, Terán Álvarez et al. (73,0%) y Blanco Reina et al. (40,4%) en España11,20–22.
El criterio STOPP que presentó mayor cantidad de PPIM es el A2, referido a la duración del tratamiento superior a la indicada, siendo el grupo terapéutico benzodiacepinas el de mayor impacto. Este grupo es el que representa mayor cantidad de PPIM en general, considerando tanto el criterio A2 como sus específicos (D5 y K1). Esto se condice con estudios previos, donde también se encontró mayor prevalencia de PPIM asociadas a benzodiacepinas. Cabe señalar que la benzodiacepina con mayor cantidad de PPIM es el clonazepam (51 PPIM), uno de los medicamentos de mayor consumo en nuestro país, y que al ser una benzodiacepina de vida media larga, su uso regular se relaciona estrechamente con el riesgo de caídas22,23.
Los medicamentos pertenecientes al grupo de IBP también tienen una alta prevalencia de PPIM, apareciendo en el criterio A2, así como en el A1-Medicamento prescripto sin indicación basada en evidencia clínica y F2-IBP para enfermedad ulcerosa péptica a dosis plenas durante más de 8 semanas. Omeprazol y pantoprazol son los principios activos con mayor cantidad de PPIM, y en ambos casos en nuestro país hay presentaciones comerciales de venta libre, lo que permite que los pacientes los usen por tiempo prolongado sin necesidad de indicación médica. El uso crónico de los medicamentos IBP es un factor de riesgo de desarrollo de osteoporosis y de fracturas osteoporóticas, especialmente en adultos mayores; siendo que el mecanismo patogénico no está aún aclarado, los puntos posibles de intervención son la precaución en la prescripción de los IBP, así como indicar la menor dosis posible cuando su uso no pueda evitarse24–26.
En el caso de la omisión de medicamentos potencialmente beneficiosos, identificada a través de los criterios START, la mayor prevalencia se observa con las vacunas antineumocócica y antigripal (criterios I2 e I1, respectivamente). Estos resultados, sumados a la información que brindan los pacientes durante el seguimiento farmacoterapéutico, muestran que aún no se ha afianzado la cultura de la inmunización en estos pacientes. Puesto que la vacunación es una de las estrategias coste-efectivas más importantes en la prevención primaria de las enfermedades infecciosas con que cuenta la salud pública en la actualidad, la vacunación del adulto debería integrarse en la práctica asistencial cotidiana. Para ampliar la cobertura con estas vacunas, es necesario reforzar conductas mediante el asesoramiento del equipo de salud, siendo relevante el rol del farmacéutico de farmacias comunitarias, donde se aplican estas vacunas a través de campañas27.
Un próximo paso de nuestro estudio es estimar los costos asociados al tratamiento con los medicamentos en los que se identificaron mayor cantidad de PPIM, en particular clonazepam y omeprazol, ya que en su mayoría están siendo utilizados sin justificación y/o por un período que supera las recomendaciones de práctica clínica, para estimar el impacto de los costos directos de los mismos en los gastos de los prestadores de salud, así como del propio bolsillo del paciente.
La optimización de la farmacoterapia en pacientes adultos mayores es esencial debido a las consecuencias clínicas, económicas y humanísticas de los problemas de salud que pueden ser inducidos por medicamentos. Los estudios farmacoepidemiológicos que evalúan la calidad del uso de los medicamentos, enfocados a prescripción e incluyendo las intervenciones farmacéuticas, tienen como objetivo contribuir a un uso más seguro y costo-efectivo de los medicamentos1. Una revisión sistemática que incluye un metaanálisis de estudios controlados y aleatorizados que aplican los criterios STOPP-START ha encontrado evidencia de que su uso reduce las caídas, los episodios de delirio, los días de internación, las consultas médicas y los costos de los medicamentos, lo cual muestra su efectividad en la práctica clínica28.
La atención farmacéutica, implementada a través de procesos como el seguimiento farmacoterapéutico, genera intervenciones farmacéuticas que buscan optimizar la farmacoterapia, con impacto en resultados clínicos como morbilidad y problemas relacionados con los medicamentos29,30. La incorporación de herramientas de monitorización de PPIM, como los criterios STOPP-START, brinda respaldo en la toma de decisiones necesarias para dichas intervenciones. A partir de este estudio, estos criterios se incluyeron dentro de la metodología del seguimiento farmacoterapéutico, identificando las PPIM y relacionándolas con los problemas relacionados con los medicamentos en la fase de evaluación de caso, siendo explicitadas en los informes que se dirigen al paciente y/o médico, y proponiendo oportunidades de optimización de la farmacoterapia para el logro de los objetivos terapéuticos, así como para mejorar la calidad de vida del paciente.
En conclusión, este estudio permitió identificar una elevada prevalencia de PPIM, especialmente asociadas a benzodiacepinas e IBP. Los datos obtenidos permiten valorar la utilidad de estos criterios en la detección de PPIM. Dada su relación con los problemas relacionados con los medicamentos, se han incluido los criterios STOPP-START como respaldo en la toma de decisiones durante el seguimiento farmacoterapéutico, para proponer intervenciones farmacéuticas que logren optimizar la farmacoterapia de pacientes adultos mayores ambulatorios. Estas actividades contribuyen a la seguridad del paciente, una de la dimensiones de la calidad en salud.
FinanciaciónEl presente trabajo ha sido acreditado, y recibido un subsidio, de la Secretaría de Ciencia y Tecnología de la Universidad Nacional de Rosario.
Conflicto de interesesNinguno.