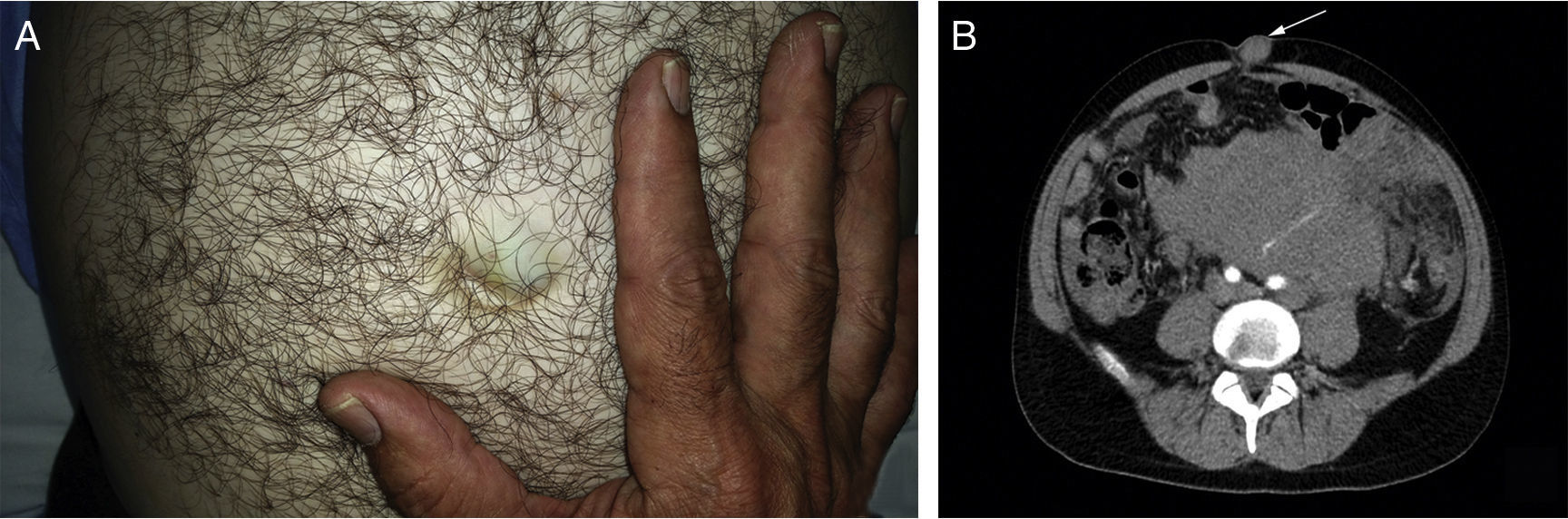
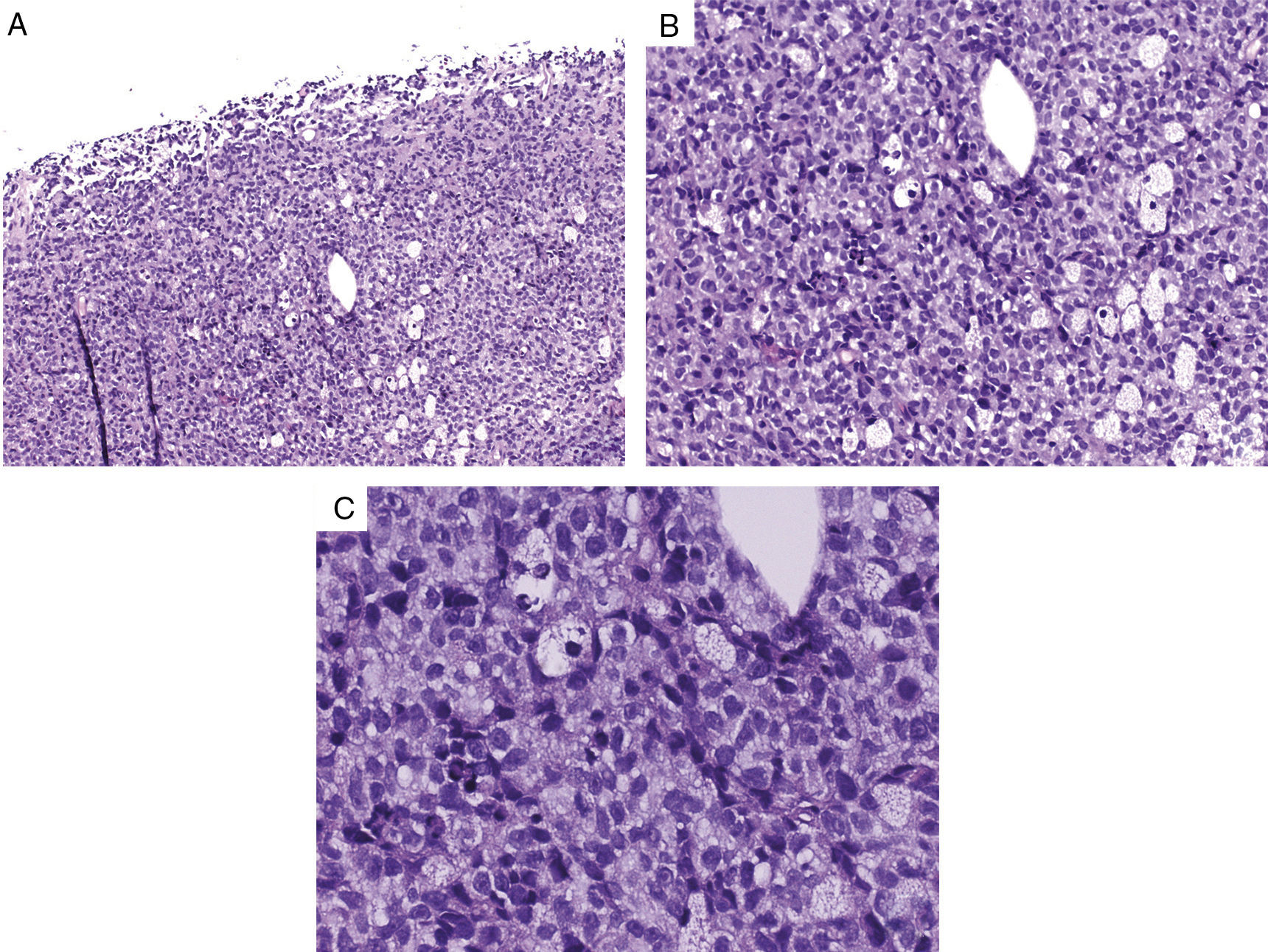
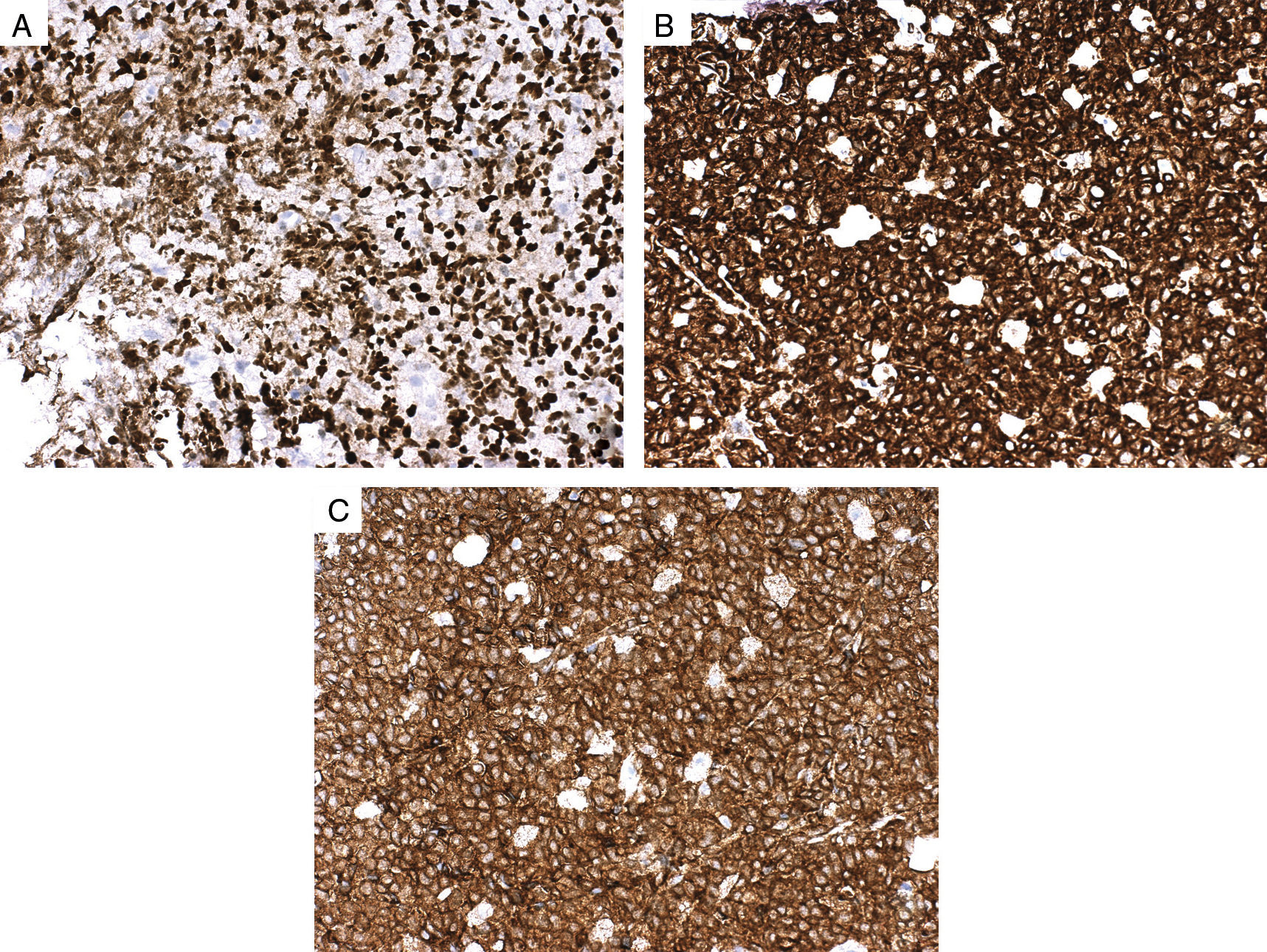
Se describe el caso de un varón de 38 años que consultó por distensión abdominal, saciedad precoz y pérdida de 7kg de peso de 2 meses de evolución. Presentaba una masa pétrea abdominal y una tumoración umbilical de 3cm que había aumentado de tamaño en las semanas previas. En la analítica destacaba elevación de lactato deshidrogenasa y beta-2 microglobulina, así como hipogammaglobulinemia. Se realizó una tomografía computarizada abdominal, en la cual se observó un gran tumor retroperitoneal que englobaba el riñón izquierdo y desplazaba la aorta, esplenomegalia, afectación peritoneal, adenopatías mesentéricas y un nódulo umbilical. El diagnóstico anatomopatológico fue de linfoma no Hodgkin de células grandes B inmunofenotipo centro germinal (según algoritmo de Hans). Las metástasis umbilicales, también denominadas «nódulo de la hermana María José», son infrecuentes, generalmente asociadas a neoplasias gastrointestinales y ginecológicas diseminadas. Solo se han descrito unos pocos casos en linfomas, asociados en general a mejor pronóstico.
A 38-year-old patient presented with abdominal distention, anorexia and a weight loss of 7kg over the previous two months. Physical examination revealed a solid abdominal mass and a 3cm umbilical nodule. He had raised lactate dehydrogenase and beta-2 microglobulin levels, as well as hypogammaglobulinemia. An abdominal CT showed a solid retroperitoneal mass invading the left kidney and displacing the aorta, splenomegaly and an umbilical nodule. Histopathology revealed a diffuse large b cell lymphoma germinal center type. Umbilical metastases, also known as Sister Mary Joseph's nodule, are uncommon and usually associated with disseminated gastrointestinal and gynecological malignancies; indeed only a few cases of lymphomas with this presentation have been reported, most of which have a much better prognosis.
Artículo
Comprando el artículo el PDF del mismo podrá ser descargado
Precio 19,34 €
Comprar ahora