Los cambios sociales y el uso de nuevas tecnologías han generado nuevos conflictos en la relación clínica. En muchas de estas situaciones se hace un uso improcedente de la objeción de conciencia, con las repercusiones que ello conlleva para los profesionales, los pacientes y las instituciones sanitarias.
En este artículo se trata de clarificar el problema que supone la objeción de conciencia en una sociedad plural, basada en una democracia deliberativa, y cuáles son los modelos que puede adoptar dicha sociedad para respetar, al mismo tiempo, las «razones éticas» de cada individuo y el marco normativo del Estado de Derecho que obliga a todos sus ciudadanos.
Asimismo se identifican diversos escenarios clínicos en los que, con frecuencia, los profesionales aluden a la figura de la objeción. También se señalan y se analizan los argumentos que explican por qué en muchos de esos escenarios no es procedente ni correcta dicha apelación.
Por último, se aporta el fundamento jurídico, la jurisprudencia española y la bibliografía clínica y ética de relevancia en nuestro entorno respecto de la objeción.
Social changes and new technologies have brought new problems in doctor-patient relationships. In many clinical contexts conscientious objection is misused, with negative effects for patients, healthcare professionals and institutions.
The paper aims to clarify what conscientious objection means in a plural society based on a deliberative democracy and to show the different ways of understanding this society in order to respect both the ethical reasons of individuals and the compulsory normative framework of the Rule of Law.
Furthermore, the paper identifies some clinical settings where conscientious objection is often invoked by healthcare professionals, and points out and analyses the arguments that explain why this appeal for conscientious objection is neither legitimate nor correct.
Finally, it provides examples of the legal basis and Spanish jurisprudence, as well as the relevant clinical and ethical literature on this topic.
La objeción de conciencia puede ser interpretada de varias maneras: como conflicto entre deberes, uno de naturaleza moral y otro jurídico, como conflicto de valores o como conflicto de derechos. Pero sea cual sea la forma, su significado es siempre el mismo: la negativa de un ciudadano a cumplir un deber jurídico de naturaleza personal argumentando para ello razones de conciencia1.
Antes de analizar las repercusiones que esto tiene en la relación clínica, conviene realizar algunas puntualizaciones para situar la cuestión en el marco de comprensión adecuado, tanto desde el punto de vista histórico como del sociológico. La primera hace referencia al hecho de que la objeción de conciencia es un fenómeno moderno que sólo puede existir en sociedades plurales y diversas en valores. Dichas sociedades se autodenominan democráticas porque asumen un compromiso político con la igualdad civil de los individuos, igualdad que sólo se hace efectiva cuando se cumplen, al menos, dos criterios. El primero es permitir que los ciudadanos deliberen sobre lo que consideran los mejores contenidos de justicia en el seno de su sociedad. El segundo es respetar la capacidad moral o capacidad de acción ética de las personas, que genera la diversidad axiológica y la pluralidad de nuestras sociedades.
Así se define la democracia deliberativa. En este marco hablamos del derecho a la libertad de conciencia, que protege el valor de la actuación moral de cada individuo y consagra su respeto en sociedades plurales. Desde esta perspectiva, democracia es sinónimo del compromiso político de tratar a los individuos como agentes morales y, consecuentemente, respetar el valor de su conciencia.
Instalados en un marco social así definido, aparece una segunda cuestión: la frecuente confusión entre conciencia e identidad religiosa. Cada vez más, nuestro mundo globalizado supone que las personas pueden ser clasificadas exclusivamente según la religión o la cultura, que la identidad de cada individuo es única y monolítica y, consecuentemente, que sus juicios morales se basan sólo en las normas y los valores de la comunidad que le otorga su identidad, sean estas religiosas o laicas2,3. De aquí a establecer una correlación única y monocausal entre las decisiones morales y la identidad religiosa, el paso es imperceptible y muchas veces automático. Puede que eso ocurra, pero no tiene que ser necesariamente así.
La confusión indicada tiene lugar a pesar de que el mundo moderno se caracteriza por el intento de articular las esferas moral, religiosa y política en un contexto de respeto, en el que el Estado sea neutral ante las diversas ideologías, religiones o creencias, y dialogue con todas ellas por considerarlas necesarias en el proceso de construcción social4. Esto es de gran importancia, pues significa que en democracia la identidad religiosa no es, per se, especial y no puede exigir un trato preferencial respecto del cumplimiento de las normas que vinculan a los ciudadanos.
En cambio, sí lo es la conciencia, si entendemos que este término designa los compromisos éticos de cada persona, que se perciben como vinculantes para quienes creen en ellos, ya sea su origen religioso o secular5. Por esta razón apelar a un gobierno democrático no equivale a disponer de soberanía absoluta sobre los individuos, pero tampoco a que el consenso de la mayoría pueda prevalecer incondicionalmente sobre la conciencia individual de cada ciudadano.
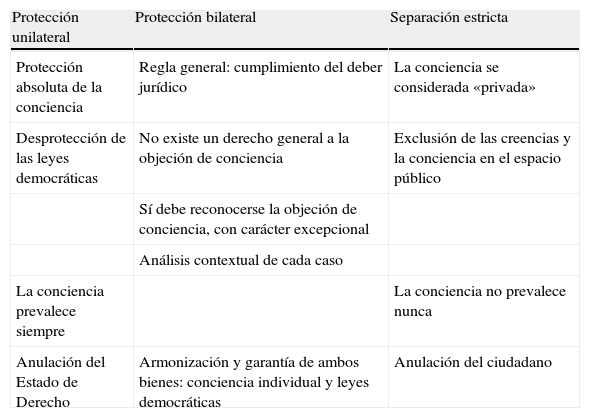
La tercera cuestión deriva directamente de la anterior, y nos conduce a la pregunta sobre cómo articular en dicho Estado democrático el espacio político o público, regido por leyes deliberadas entre sus ciudadanos, y el espacio personal de cada individuo, que puede entrar en conflicto con ellas. Siendo así que tanto la conciencia del ciudadano como la legislación resultante del consenso de la mayoría son bienes a proteger, pueden darse varios modelos de relación (tabla 1).
Objeción de conciencia y Estado de Derecho. Modelos
| Protección unilateral | Protección bilateral | Separación estricta |
| Protección absoluta de la conciencia | Regla general: cumplimiento del deber jurídico | La conciencia se considerada «privada» |
| Desprotección de las leyes democráticas | No existe un derecho general a la objeción de conciencia | Exclusión de las creencias y la conciencia en el espacio público |
| Sí debe reconocerse la objeción de conciencia, con carácter excepcional | ||
| Análisis contextual de cada caso | ||
| La conciencia prevalece siempre | La conciencia no prevalece nunca | |
| Anulación del Estado de Derecho | Armonización y garantía de ambos bienes: conciencia individual y leyes democráticas | Anulación del ciudadano |
El primer modelo es aquel que, en caso de conflicto, hace primar la conciencia individual sobre la legislación vigente. Es un modelo extremo, que otorga protección absoluta a la conciencia y genera la desprotección de las leyes democráticas. Es habitual que los profesionales de la medicina se ubiquen aquí cuando invocan su derecho a la objeción de conciencia, sin percatarse de la consecuente desprotección que su objeción, así formulada, conlleva para el paciente. En el otro extremo se sitúa un modelo de separación estricta entre la conciencia y las creencias individuales y la esfera política, excluyendo las primeras del espacio público deliberativo y anulando al ciudadano. Consecuentemente, en caso de conflicto nunca prevalecería la conciencia, sino el respeto obligatorio a las leyes positivas del Estado democrático.
Ambos modelos, por su carácter extremo, presentan graves deficiencias, que pueden ser corregidas si se adopta un sistema de protección bilateral de ambos bienes, un modelo intermedio que garantiza el respeto y el libre ejercicio de la conciencia y, al mismo tiempo, el cumplimiento de las leyes, exigiendo ajustes recíprocos para conseguir el máximo respeto de los dos bienes en conflicto. Ese ejercicio de equilibrio se puede resumir en los siguientes puntos:
- •
Debe reconocerse el derecho a la objeción de conciencia.
- •
La objeción tiene carácter excepcional (la regla general es el cumplimiento de las normas y los deberes jurídicos).
- •
La conciencia no prevalece siempre: la legitimidad de la objeción de conciencia exige analizar el contexto en que se produce el conflicto y ponderar los bienes y derechos en juego.
- •
La objeción de conciencia exige simultáneamente respetar y garantizar el ejercicio de los derechos de los ciudadanos reconocidos por las leyes vigentes.
- •
La objeción debe hacerse explícita, señalando dónde radica el conflicto entre el deber jurídico y el deber de conciencia.
De esta forma se equilibra la protección constitucional de la conciencia con el deber de obedecer las normas jurídicas, que es lo que persigue este modelo jurídico-político. No basta simplemente apelar a la conciencia individual para que se reconozca el derecho a la objeción, como habitualmente se piensa en el ámbito de la medicina, sino que es necesario analizar en cada caso los bienes y derechos en conflicto.
Relación clínica y objeción de concienciaEs frecuente oír la afirmación de que la relación clínica ha cambiado más en los últimos decenios que en los veinticinco siglos anteriores, y ello no sólo debido a los avances tecnológicos, sino sobre todo a la influencia que en ella están ejerciendo los cambios de la sociedad civil6,7. El fenómeno moderno de la pluralidad axiológica está forzando el tránsito de una relación paternalista a otra más respetuosa con la autonomía y los proyectos de vida personal de cada paciente.
En el paradigma o modelo antiguo de relación clínica, no hay ni puede haber objeción de conciencia, sino mera actuación en conciencia del médico. El profesional no necesita objetar, y su actuación en conciencia no necesita apelar a la fuerza u oponerse a la opinión del paciente, que apenas existe y carece de relevancia. Se apoya en los valores profesionales, también denominados deontológicos, que sirven para justificar la interpretación unánime de las obligaciones profesionales y legitimar su conducta.
En el paradigma moderno todo esto cambia. Los profesionales, como cualquier otro ciudadano, tienen valores personales, pero también obligaciones profesionales, éticas y jurídicas, que son definidas colectivamente y no de forma individual por cada profesional. La objeción de conciencia implica la confrontación entre los valores personales del médico y las obligaciones profesionales, que han sido definidas por el colectivo profesional, pero también por la sociedad8.
En este tránsito de la relación clínica desde el paradigma antiguo al moderno se está produciendo una primera etapa de inflación de la objeción de conciencia. En realidad, es la imposición de la propia conciencia del profesional sobre el ciudadano, imposición mediante la cual se pretende amparar el rechazo a respetar la autonomía del paciente y sus decisiones sobre su cuerpo y su tratamiento, pero que no constituye una auténtica objeción de conciencia.
A esta inflación contribuyen también las posibilidades técnicas de prolongación de la vida, los nuevos conceptos como el de muerte encefálica o las nuevas formas de protocolizar lo que consideramos una práctica clínica adecuada, como es el caso del uso de opiáceos y la sedación en pacientes terminales. Son diversos escenarios clínicos que acaecen al final de la vida, que requieren una correcta identificación —no es lo mismo una limitación del esfuerzo terapéutico que la suspensión de atención médica por fallecimiento o la sedación paliativa— y un análisis de elementos específicos9. No es extraño que en cualquiera de estas situaciones el clínico apele a la objeción de conciencia, cuando en realidad está ante otro problema: una praxis clínica compleja, que ha cambiado mucho en poco tiempo.
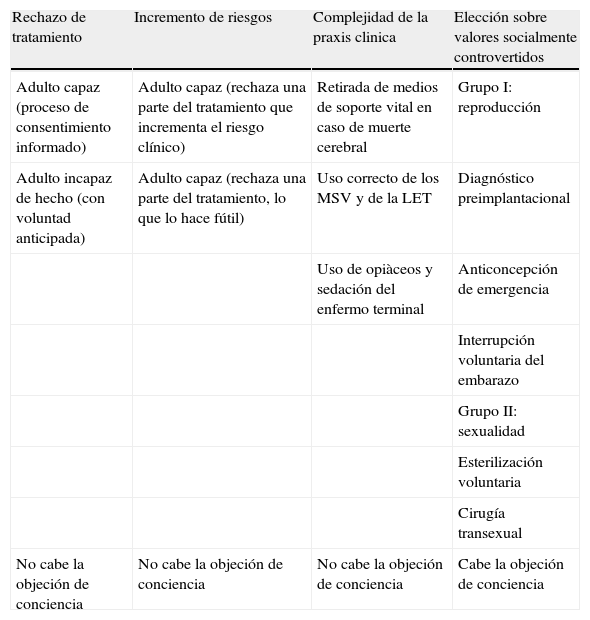
La tesis de este artículo es que en muchas de estas situaciones, dada su complejidad, los clínicos hacen un uso semántico y conceptual inadecuado de la objeción de conciencia, con las repercusiones que conlleva tanto para los pacientes como para las instituciones sanitarias. Para evitar la inflación de la objeción de conciencia y facilitar al profesional el reconocimiento del lugar donde se ubican los problemas en la praxis clínica, hemos identificado cuatro paradigmas o escenarios más representativos: el rechazo del tratamiento; el incremento de los riesgos en la praxis clínica derivado de elecciones de los pacientes; la complejidad de la praxis clínica y del uso de medios de soporte vital, y por último, la elección sobre valores socialmente controvertidos y las prácticas profesionales sin fin curativo y sin indicación clínica en sentido fisiológico. Como veremos, sólo en el último es conceptualmente correcto invocar y reconocer el derecho a la objeción de conciencia (tabla 2).
Escenarios clínicos y objeción de conciencia
| Rechazo de tratamiento | Incremento de riesgos | Complejidad de la praxis clinica | Elección sobre valores socialmente controvertidos |
| Adulto capaz (proceso de consentimiento informado) | Adulto capaz (rechaza una parte del tratamiento que incrementa el riesgo clínico) | Retirada de medios de soporte vital en caso de muerte cerebral | Grupo I: reproducción |
| Adulto incapaz de hecho (con voluntad anticipada) | Adulto capaz (rechaza una parte del tratamiento, lo que lo hace fútil) | Uso correcto de los MSV y de la LET | Diagnóstico preimplantacional |
| Uso de opiàceos y sedación del enfermo terminal | Anticoncepción de emergencia | ||
| Interrupción voluntaria del embarazo | |||
| Grupo II: sexualidad | |||
| Esterilización voluntaria | |||
| Cirugía transexual | |||
| No cabe la objeción de conciencia | No cabe la objeción de conciencia | No cabe la objeción de conciencia | Cabe la objeción de conciencia |
LET = limitación del esfuerzo terapéutico; MSV = medios de soporte vital
Este análisis, más casuístico que exclusivamente teórico, no sólo responde a la realidad clínica, sino que también se ajusta a nuestro marco jurídico. El Tribunal Constitucional ha afirmado desde sus inicios el carácter excepcional del derecho a la objeción de conciencia10–13. Esto es, en España no existe un derecho general a la objeción de conciencia. Lo que se reconoce son manifestaciones concretas, sujetas al cumplimiento de ciertos requisitos, en las que se admite que el objetor incumpla de forma legítima una norma o un deber jurídico. Estas son las situaciones que analizaremos en el contexto de la relación clínica.
El rechazo del tratamientoNuestra sociedad ha ido articulando, no sin dificultades, un modelo de respeto a la autonomía, las decisiones informadas, libres y voluntarias, que los ciudadanos toman sobre su vida, su cuerpo, su salud y los cuidados y tratamientos que desea recibir. Conviene señalar que este respeto ya no es algo que dependa del criterio de cada profesional, sino un valor básico, reconocido y ratificado como tal por diferentes normas jurídicas, muchas de las cuales regulan explícitamente la relación clínica en este aspecto, como la Ley 41/2002 sobre autonomía y derechos de los pacientes14.
Entendemos que las personas pueden aceptar o rechazar tratamientos indicados para su enfermedad. Siendo esto así, se puede plantear, como tesis general, que cuando un sujeto hace uso de su derecho a la autonomía decisoria, cuando cumple con las condiciones mencionadas y cuando es capaz de hecho, no cabría la invocación a la figura jurídica de la objeción de conciencia. Si así fuese, si se admitiese la objeción de conciencia esgrimida por el profesional, no sólo volveríamos al paradigma antiguo en el que un sujeto impone sus valores y creencias a otro, sino que al mismo tiempo se estarían ignorando todas las normas que regulan el derecho del paciente a la toma de decisiones sobre su salud y su cuerpo.
El profesional que objeta podría argumentar que se le plantea un conflicto entre la vida y la libertad, y que una vez establecida una indicación clínica adecuada para mantener la vida y la salud, el único curso de acción moral lícito es llevarla a cabo. Pero en el marco sociojurídico y axiológico de nuestra sociedad esta afirmación no es correcta. Sólo expresa las dificultades que tiene el profesional para aceptar que está obligado a no hacer cosas contraindicadas, pero que no está obligado a hacer lo indicado cuando el paciente capaz no lo acepta. Más bien la obligación del clínico es justo la contraria: respetar dicha decisión15.
El rechazo del tratamiento se puede expresar a través de un proceso de consentimiento informado, y también de un proceso de planificación anticipada de decisiones, que puede incluir la elaboración de una voluntad anticipada. La peculiaridad de la planificación anticipada es que la decisión sobre el rechazo se adopta cuando el paciente es capaz, pero su aplicación se producirá cuando ya no lo sea16,17. En ambos casos lo relevante es la manifestación autónoma de ese rechazo.
Tomemos el ejemplo de un paciente con diagnóstico de EPOC. El paciente debe ir tomando decisiones con su neumólogo, y en este proceso de relación clínica registra una voluntad anticipada en la que explicita su deseo de no recibir cuidados críticos en su próximo episodio de insuficiencia respiratoria aguda18. El profesional que le atiende tiene que buscar al representante designado por el paciente en su voluntad anticipada, debe dialogar con él, y debe asegurar que se llevan a cabo las decisiones expresadas por el paciente y, por lo tanto, no efectuar el ingreso en la UCI. En caso de que el paciente no haya designado representante, el profesional cuenta sólo con lo que haya expresado previamente.
¿Tendría sentido que un clínico objetara al cumplimiento de los deseos del paciente? Una cosa es ser prudente y garantizar al máximo lo que el paciente querría en diálogo con su representante, si es que el paciente lo ha designado en su voluntad anticipada, y otra afirmar que se puede invocar la figura de la objeción de conciencia para hacer justo lo contrario de lo expresado por el paciente, ingresándolo en la UCI en contra de su voluntad.
Siete comunidades autónomas han incluido una mención específica a la objeción de conciencia en su legislación sobre voluntades anticipadas: Baleares19,20, Cantabria21, Extremadura22,23, La Rioja24, Madrid25, Murcia26 y Valencia27. Junto con esta mención incluyen cláusulas sobre la necesidad de adoptar medidas para impedir que no se apliquen, o que no se respeten, las instrucciones señaladas por el paciente. En ese sentido puede afirmarse que adoptan el modelo intermedio de ajustes recíprocos para la protección de ambos bienes en conflicto, modelo exigible en toda sociedad democrática. Ahora bien, recordemos que en el ámbito del rechazo de tratamiento no sería correcta la apelación a la objeción de conciencia28, por lo que estas normas no contribuyen en nada a la delimitación conceptual y a la aplicación clínica adecuada de la figura de la objeción.
Para evitar la confusión entre los profesionales y comprender mejor por qué no cabe la objeción ante el rechazo de tratamiento, conviene realizar otras dos matizaciones, que son relevantes en la praxis clínica. La primera es que el reconocimiento de la objeción de conciencia no varía en razón de la forma o del momento en que se manifieste la decisión o la voluntad del paciente (consentimiento informado o voluntad anticipada), sino de la conducta específica que el profesional quiere objetar. Por ello las legislaciones autonómicas mencionadas deberían haber omitido la referencia a la objeción de conciencia o, en caso de incluirla, precisar a qué conductas concretas se podría oponer. En todo caso, conviene insistir en que no es correcto invocar la objeción de conciencia en caso de rechazo de tratamiento, incluso expresado en un documento de voluntades anticipadas.
La segunda se refiere a que hay situaciones en que el rechazo conlleva retirar un tratamiento ya instaurado. El caso de Inmaculada Echevarría, ocurrido hace pocos años en España, es paradigmático de este tipo de situación. Inmaculada padecía una distrofia muscular progresiva dependiente de ventilación mecánica. En octubre de 2006 solicitó ser sedada y desconectada del ventilador, acogiéndose al derecho al rechazo de tratamiento que establece el artículo 2.4 de la Ley 41/2002. El problema fue analizado, entre otros, por la Comisión Autonómica de Ética e Investigación de Andalucía, y también por el Consejo Consultivo de Andalucía, que es el superior órgano consultivo del Gobierno y Administración de la Junta de Andalucía en materia jurídica. Se trataba de aplicar la legislación vigente, de forma transparente y pública, en un caso en que el rechazo de tratamiento tenía como consecuencia inmediata la muerte de una paciente perfectamente capaz.
Su análisis obligó a clarificar que el rechazo de tratamiento implica tanto no aceptarlo como retirarlo, y que esa retirada es correcta desde el punto de vista de la ética civil y conforme a la legislación vigente29. Tras este caso ha aumentado el acuerdo ético y jurídico sobre el derecho de los pacientes al rechazo de tratamiento, incluso aunque su retirada pueda provocarles la muerte, y sobre el hecho de que esta actuación no es eutanasia ni incurre en el delito tipificado por el artículo 143 del Código Penal.
A ello hay que sumar una exquisita comprobación de la voluntad del paciente, tal y como señala el dictamen del Consejo Consultivo de Andalucía: «la respuesta positiva a la solicitud de la paciente, con una trascendencia tan extraordinaria que previsiblemente acarreará su fallecimiento casi de inmediato, pasa forzosamente por la comprobación de la existencia de una voluntad firme, cierta, libre y consciente, que en ningún caso puede estar mediatizada por circunstancias endógenas o exógenas, como pudieran ser la perturbación de las funciones cognoscitivas y volitivas, o las injerencias externas, que pongan en peligro el carácter libre y siempre revocable de una decisión que, por principio, ha de pertenecer a la esfera más íntima y personal del ser humano».
¿Puede invocarse aquí la objeción de conciencia? ¿Es diferente de otras esta situación? Para fundamentar una respuesta pensemos en el caso ya mencionado de la EPOC. Aceptamos el rechazo al tratamiento a pesar de que dicha aceptación lleve al paciente a la muerte, y sabiendo además que, dada la inexistencia de indicadores pronósticos claros en esta enfermedad, quizá esta paciente habría remontado el episodio de insuficiencia respiratoria tras su ingreso en una UCI. Aceptamos que ante una enfermedad grave, irreversible y avanzada, el paciente pueda tomar la decisión de no continuar con un tratamiento, que en el caso de la EPOC es de pronóstico incierto. Inmaculada, por el contrario, tuvo sus primeros síntomas de enfermedad a los 11 años, y fue progresando lentamente hasta que a los 42 años desarrolló una tetraparesia flácida con insuficiencia ventilatoria asociada que requirió la ayuda de la tecnología para mantenerla con vida. Vivió 9 años con la ayuda de la tecnología, y es en ese momento, de enfermedad grave, irreversible y muy avanzada, en el que pide la retirada del tratamiento.
En un análisis comparativo, puramente conceptual, no se encuentran diferencias sustanciales entre ambos casos, salvo la inmediatez del fallecimiento. Ambos son situaciones de rechazo de tratamiento. E incluso hay que decir que el paciente de EPOC podría tener muchas más probabilidades de supervivencia que Inmaculada, cuya enfermedad está en fase muy avanzada. La pregunta, pensando desde el profesional, es si no estaremos ante un problema de índole emocional, ante una situación hasta ahora infrecuente en el ámbito de la clínica, para la que el profesional no ha podido aún madurar expectativas de comportamiento. Por ello pesa más la reacción emocional de la secuencia «retirada del tubo-fallecimiento» que cualquier análisis lógico-racional de la situación a la que se enfrenta, y que debe incluir elementos racionales como los mencionados.
De hecho, Inmaculada fue sedada, desconectada del ventilador y atendida hasta el final por el equipo sanitario del Hospital San Rafael, formado por los profesionales que se hicieron cargo de su asistencia desde que en 1997 ingresó en el centro sanitario, sin que ello les supusiera nuevos conflictos. Ellos sí habían podido reflexionar sobre situaciones que viven a diario en su unidad.