La esofagitis eosinofílica es una enfermedad rara, descubierta recientemente, que se caracteriza por síntomas esofágicos, como disfagia e impactación de alimentos. Se asocia con una densa eosinofilia en la biopsia endoscópica del esófago, pero no con otras afecciones, como la enfermedad por reflujo gastroesofágico. No responde al tratamiento con inhibidores de la bomba de protones. Es una enfermedad fundamentalmente pediátrica, pero su prevalencia en adultos está aumentando. Hay varias teorías sobre su etiopatogenia que la relacionan con las alergias y la atopia. En su curso evolucionado pueden aparecer complicaciones, como estenosis esofágicas. El tratamiento se basa en dietas de exclusión, corticoides y dilataciones endoscópicas. Se presenta un caso clínico de esofagitis eosinofílica con estenosis esofágica.
Eosinophilic esophagitis is a rare, recently discovered disease, characterized by esophageal symptoms, such as dysphagia and food impaction, associated with dense eosinophilia on endoscopic biopsy of the esophagus. Other entities such as gastroesophageal reflux disease are absent and there is a lack of response to proton pump inhibitor therapy. This disease mainly affects the pediatric population but is becoming more prevalent in adults. There are several theories on the etiopathogenesis of this entity, which may involve allergies and atopy. In advanced disease, complications such as esophageal stenosis can appear. Treatment is based on dietary elimination, corticosteroids and endoscopic dilatation. We report a case of eosinophilic esophagitis with esophageal stenosis.
La esofagitis eosinofílica (EE) es una enfermedad que afecta al esófago y que se caracteriza por una hipereosinofilia tisular esofágica, con una hiperplasia epitelial escamosa grave. Hay que excluir otras enfermedades con caracteríticas similares, principalmente la enfermedad por reflujo gastroesofágico (ERGE). La EE asocia síntomas esofágicos, como disfagia o impactación de alimentos, que no responden al tratamiento con inhibidores de la bomba de protones (IBP)1–3.
La EE se ha descubierto en los últimos años, al estudiar a pacientes con ERGE que no respondían al tratamiento con IBP ni a la funduplicatura1. También se ha confundido con otras enfermedades hasta su descubrimiento, por lo que no se puede estimar la prevalencia exacta de la EE. Habitualmente, es una enfermedad pediátrica, pero su prevalencia en adultos está aumentando, especialmente en varones jóvenes1,2.
Se han postulado varias teorías sobre su etiopatogenia2, y se ha observado una interacción entre factores endógenos y ambientales, en relación con alergias, atopia…
La hipereosinofilia tisular puede afectar a las capas más profundas del esófago y, en casos evolucionados, por la persistencia de la actividad inflamatoria, se puede producir fibrosis y complicaciones, como las estenosis esofágicas2,4. A continuación presentamos un caso de EE con estenosis esofágica superior.
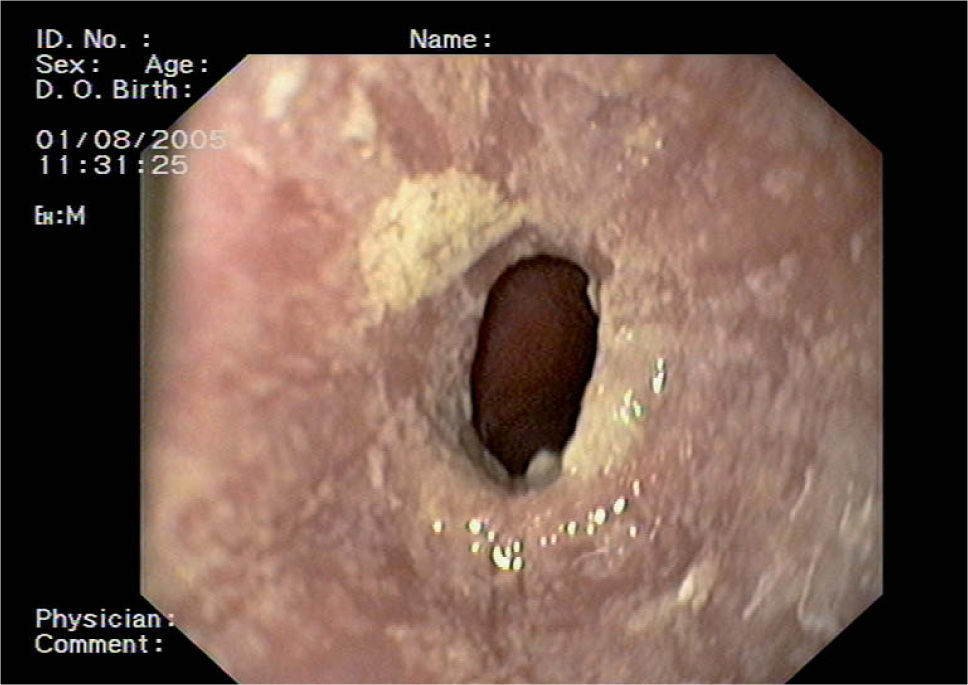
OBSERVACIÓN CLÍNICAVarón de 36 años de edad, ex fumador, con antecedentes de ERGE diagnosticado con tránsito esofágico y en tratamiento con IBP a demanda, rinitis alérgica e hiperreactividad bronquial, con PFR normales y pruebas de alergia cutánea positivas para ácaros. Fue intervenido quirúrgicamente por una poliposis nasal. Acude a la consulta de aparato digestivo por una disfagia frecuente para sólidos (más de 3 episodios por semana), de 2 meses de evolución, con fenómenos de impactación del bolo, por lo que realiza restricciones dietéticas para alimentos sólidos. Además, presenta pirosis y regurgitación ácida, que cede con IBP, y dolor en el epigastrio, que empeora con las comidas, con plenitud y distensión abdominal pospandrial. La exploración física es normal. En la analítica destaca una eosinofilia periférica en el hemograma (leucocitos 6.650/ml, un 11% eosinófilos) y una IgE sérica elevada (477,1 U/ml); el resto del hemograma y el estudio de coagulación es normal, así como la bioquímica (glucosa, urea, creatinina, ácido úrico, colesterol, triglicéridos, bilirrubina total, GOT, GPT, GGT, FA, LDH, amilasa, proteínas totales, albúmina, calcio, sodio, potasio, sideremia, ferritina, PCR). La VSG, las hormonas tiroideas y el proteinograma son normales, así como el estudio inmunológico (IgA, IgG, IgM, FR, ANA, AML, AMA, anticuerpos anti-ENA, anti- SCL 70, anticentrómero, IgA/ anticuerpos antigliadina, anticuerpos antitransglutaminasa, ANCA, PR3, MPO, C3, C4). Los anticuerpos frente al VIH fueron negativos. El estudio y sedimento de orina y la radiografía de tórax también son normales. Se realizan pruebas de alergia cutánea, que son positivas para ácaros, perro, harina de maíz, olivo, cacahuete, pistacho y ovoalbúmina. En la gastroscopia se observan en el esófago superior placas blanquecinas con estenosis, a 20 cm de la arcada dentaria, que impide el paso del endoscopio, y la mucosa de la estenosis es dura a la toma de biopsias (fig. 1). La anatomía patológica describe acantosis e hiperplasia del epitelio escamoso, núcleos basales aumentados de tamaño e intensa infiltración de la mucosa esofágica por eosinófilos, en número mucho mayor de 24 eosinófilos por campo de gran aumento. No se observan estructuras fúngicas con PAS ni Grocott, ni signos de malignidad. Los cultivos de las biopsias remitidas a microbiología son negativos.
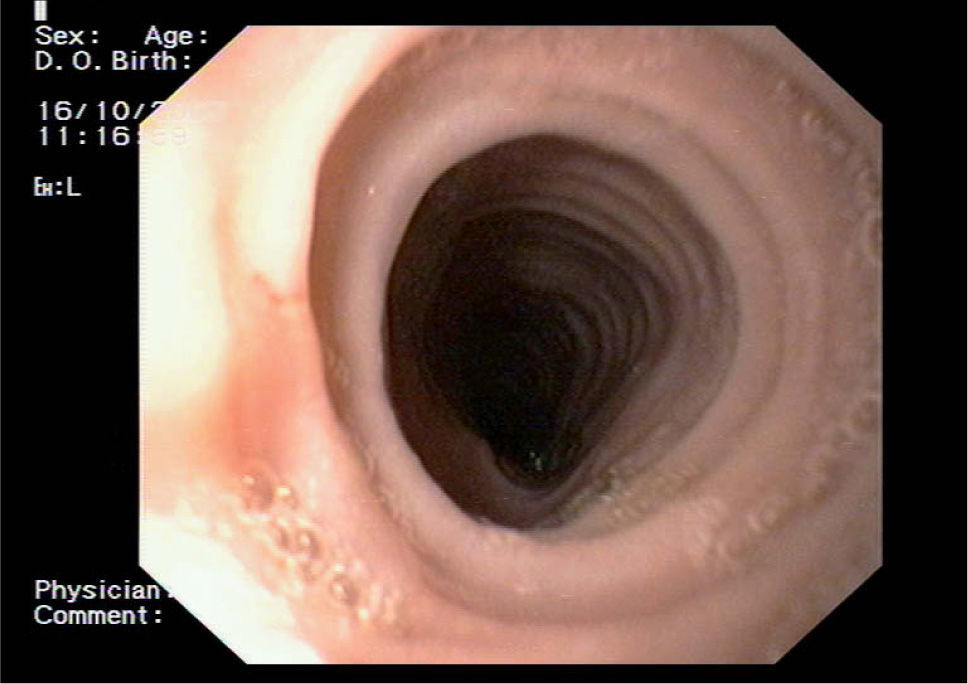
Con el diagnóstico de EE se comienza un tratamiento con corticoides orales (prednisona) en dosis de 1 mg/kg/día con pauta descendente progresiva durante 4 meses y eliminación de alérgenos de forma permanente (alimentos y aeroalérgenos positivos en pruebas cutáneas de alergia). Se constata la desaparición de la disfagia a las 2 semanas de tratamiento. Se realiza un tránsito esofágico al cabo de un mes, en el cual se visualiza a unos 2-3 cm por debajo de la unión faringoesofágica una zona de estenosis, secundaria a un anillo submucoso; en el resto del esófago se aprecian pliegues, con una motilidad conservada y una pequeña hernia de hiato. También se realiza una gastroscopia al mes del tratamiento con los siguientes hallazgos: esófago con anillos concéntricos en toda su longitud (aspecto traquealizado) y sin placas blanquecinas (fig. 2), con una leve estenosis en el esófago superior que permite el paso del endoscopio (se toman biopsias de estenosis); pequeña hernia de hiato axial; estómago normal; signos de duodenitis leve en la cara superior del bulbo; segunda porción duodenal normal. En la anatomía patológica se informa de un recuento de eosinófilos de 20 por campo de gran aumento, y se observa una disminución con respecto a la biopsia previa. El test del aliento para Helicobacter pylori fue positivo, por lo que se realizó un tratamiento erradicador con CAO (claritromicina, amoxicilina, omeprazol), y dio negativo posteriormente.
El paciente sigue revisiones periódicas en la consulta, y permanece asintomático a los 6 meses del tratamiento, sin precisar corticoides.
DISCUSIÓNLa EE es una enfermedad descubierta recientemente, poco común, que se caracteriza por una eosinofilia tisular esofágica elevada, en ausencia de otras entidades clínicas que la justifiquen, como la ERGE2. Es una enfermedad crónica que afecta al esófago, y las mucosas gástrica y duodenal son normales1.
En cuanto a la etiopatogenia, hay varias teorías que relacionan factores endógenos y ambientales. Basándose en los resultados de diversos estudios, intervienen dos tipos de mecanismos patogénicos: uno dependiente de IgE, o extrínseco, en relación con la predisposición atópica, los elevados valores séricos de IgE y el alto porcentaje de pacientes positivos para los tests intradérmicos de sensibilidad, y otro independiente de IgE, o intrínseco, en asociación con un porcentaje elevado de pacientes con tests epicutáneos positivos no dependientes de IgE, en los cuales se cree que los linfocitos T tienen un papel fundamental. Los tests cutáneos de sensibilidad para alimentos y para aeroalérgenos ayudan a indentificar los alérgenos y el estado atópico de los pacientes con EE. El mecanismo inmunoalérgico puede desencadenarse en el esófago, en los bronquios o incluso en la piel. Varios estudios relacionan el papel de los linfocitos T helper tipo 2 y las citocinas Th2, como IL-4, IL-5 e IL-13, con el reclutamiento y la desgranulación de los eosinófilos que producen el daño del epitelio escamoso. Se ha observado concentraciones de eotaxin-3 incrementadas en la EE en diversos estudios. En un futuro, la expresión de eotaxin-3 y su variación genética pueden ser marcadores prometedores para distinguir la EE de otras causas de esofagitis1,2.
Las manifestaciones clínicas más frecuentes de la EE en el adulto son la disfagia intermitente y las impactaciones alimentarias (> 70%), así como los síntomas de ERGE refractaria a los IBP. También se asocia la enfermedad atópica, la eosinofilia periférica, la elevación de la IgE sérica y la positividad de los tests cutáneos de alergia (> 50%)1–4. En la EE hasta un 20% de las endoscopias diagnósticas son normales. Pero los hallazgos endoscópicos más frecuentes son una mucosa edematosa con pérdida del patrón vascular y un exudado blanquecino por la acumulación de eosinófilos, muy característico de la EE, que aparece en el 50% de los casos, pero que obliga a descartar la candidiasis esofágica, la cual también puede coexistir con la EE. Otros hallazgos habituales son los surcos lineales paralelos al eje esofágico y los anillos concéntricos que dan aspecto de esófago traquealizado. También pueden aparecer estenosis esofágicas y reducción del calibre de la luz del esófago2. En la EE puede haber una mayor resistencia al paso del endoscopio por una pared esofágica con poca distensibilidad, por lo que se pueden producir desgarros mucosos al retirar el endoscopio. Las perforaciones esofágicas durante la endoscopia diagnóstica son menos frecuentes2,5.
El tránsito esofágico puede mostrar una falta de progresión de la columna de bario, estenosis o anillos esofágicos, o una disminución de la luz esofágica. La pH-metría esofágica puede ser normal o patológica, por ERGE o por alteraciones inflamatorias. Es útil en el diagnóstico diferencial con la ERGE, y además se emplea en el seguimiento de pacientes que asocian EE y ERGE. La manometría esofágica no tiene valor diagnóstico, ya que obtiene hallazgos inespecíficos o es normal. En la ecoendoscopia se puede observar un engrosamiento de la pared esofágica1,2,6.
El diagnóstico definitivo de la EE es anatomopatológico. La mucosa esofágica habitualmente no tiene eosinófilos. En la EE aparece una eosinofilia tisular mayor de 15 eosinófilos/ campo de gran aumento, con afectación difusa del esófago, a diferencia de la ERGE en la que la hipereosinofilia es solamente distal. Otros hallazgos histopatológicos frecuentes son la formación de microabscesos de eosinófilos, el predominio de eosinófilos en las capas superficiales, la hiperplasia de la capa basal y la elongación de las papilas. La sensibilidad diagnóstica es del 100% cuando se toman 5 biopsias de diferentes localizaciones del esófago. Además, se deben tomar biopsias del estómago y el duodeno para descartar la gastroenteritis eosinofílica o una enfermedad inflamatoria intestinal1,2,4,7. En el diagnóstico diferencial hay que descartar otras causas de hipereosinofilia tisular esofágica2,7,8: ERGE, infecciones (sobre todo fúngicas), gastroenteritis eosinofílica, enfermedades del colágeno y vasculitis, enfermedad de Crohn, síndrome hipereosinofílico, enfermedades linfoproliferativas, esofagitis por fármacos…
La evolución de la enfermedad es variable, los síntomas pueden ser intermitentes o continuos. La persistencia de la inflamación eosinofílica produce una esclerosis y una fibrosis subepitelial progresiva, que puede inducir cambios irreversibles, con complicaciones como estenosis y esófagos de pequeño calibre. Por este motivo se plantea el dilema de una terapia de mantenimiento, independientemente de la clínica, para la resolución histológica, lo que puede prevenir las futuras complicaciones, frente a una terapia intermitente sintomática1,2,4.
El tratamiento con IBP es útil para el diagnóstico de EE cuando hay una falta de respuesta, pero además está indicado como coterapia en pacientes que asocian ERGE1,6.
En niños se ha empleado una dieta elemental a base de aminoácidos, a través de una sonda nasogástrica, con un resultado de mejoría clínica e histológica. También algunos estudios han utilizado dietas de exclusión de alimentos positivos a los tests cutáneos de alergia, o la dieta de exclusión de los 6 alimentos alérgicos más frecuentes (leche, huevo, soja, trigo, frutos secos y marisco), con la posterior reintroducción progresiva de cada alimento hasta encontrar el que desencadena la clínica1,2,4.
Los corticoides sistémicos son eficaces para resolver síntomas urgentes, como la disfagia grave y las estenosis esofágicas. La dosis recomendada es de 1-2 mg/kg/día, con un máximo de 60 mg/día, seguida de una pauta descendente progresiva en 4-8 semanas. Mejoran la clínica y la histología en menos de un mes de tratamiento, pero al año de su retirada recurren el 50% de los casos. No se recomienda su uso prolongado por los efectos secundarios que pueden causar. En algunos estudios se han empleado los corticoides tópicos, como el propionato de fluticasona, con una dosis de 440 mg/12 h durante 6 semanas, observándose mejoría antes del cuarto mes de tratamiento, salvo en las formas alérgicas y evolucionadas, en las que tiene menor eficacia. Más del 50% recaen al año de la suspensión del tratamiento. La candidiasis esofágica es el principal efecto secundario que asocian. No se han realizado estudios sobre la terapia de mantenimiento1,2,4,8.
El montelukast, un inhibidor de los receptores de leucotrienos, se ha estudiado como tratamiento, observándose una mejoría de los síntomas, pero no de la histología, y además con una recaída precoz tras su suspensión1,4.
En la enfermedad evolucionada aparece impactación de alimentos por esófagos de pequeño calibre y estenosis esofágicas, que son refractarias al tratamiento dietético y médico. En estos casos se puede emplear la dilatación endoscópica con balón esofágico, con riesgo de producirse desgarros y, en menor proporción, perforaciones. La clínica puede reaparecer en unos meses, por lo que se precisa repetir las sesiones de dilatación1,2,4,9.
En este punto, en casos avanzados y refractarios al tratamiento, se ha realizado un estudio con mepolizumab, un agente biológico anti-IL-5, en el que se administran 3 infusiones mensuales de 10 mg/kg, máximo 750 mg, y se observa una mejoría clínica, endoscópica e histológica, lo que supone una alternativa terapéutica prometedora1,10.