Es importante realizar ingresos eficientes para un uso racional de los recursos. Las «estancias cero» (EC) son ingresos que no incluyen la hora censal 00:00 y se consideran evitables administrativamente. Este estudio describe la tendencia y las características de las EC durante 25 años en nuestro hospital.
Pacientes y métodosSe analizaron las altas hospitalarias del servicio de pediatría de un hospital general a través del conjunto mínimo básico de datos.
Según la duración del ingreso dividimos a los pacientes pediátricos y neonatales en EC y «resto de estancias». Se analizaron y compararon las variables: sexo, edad, tipo de ingreso y alta, mes, grupos relacionados por el diagnóstico (GRD) y servicio de ingreso. Se realizó análisis de regresión logística binaria, y se evaluó la tendencia mediante análisis de regresión de joinpoint.
ResultadosEntre los años 1993-2017 ingresaron 45.710 niños, de los que el 7,3% fueron EC. El análisis de tendencias muestra un punto de cambio ascendente-descendente a comienzos del milenio. EC pediátricas: Las variables asociadas más relevantes fueron ingresos urgentes (89%), traslados (9%), mes de diciembre (11%) y categoría diagnóstica mayor (CDM) sistema nervioso (18%). El coste medio del GRD fue de 2.432±1.115€ en el grupo de EC y de 2.549±1.065€ en el «resto de estancias».
ConclusionesLas EC y los ingresos de más de 24h muestran una tendencia descendente en nuestro hospital. El porcentaje de EC en nuestro medio es similar a los países de nuestro entorno. Parte de nuestras EC son traslados urgentes e ingresos para observación. No se encontró diferencia económicamente relevante en el coste del GRD de los pacientes pediátricos de EC respecto al «resto de estancias».
It is essential to admit patients to hospital in an efficient way in order to use resources rationally. Short hospitalary stays are hospitalizations which does not include 00:00h and are considered avoidable. This study describes trends and characteristics of short stays throughout 25 years in our hospital.
Patients and methodsWe analyzed hospital pediatric discharges in a second-level hospital through the registration system «conjunto mínimo básico de datos». We categorized pediatric patients and newborn patients in two groups according to length of hospital stay: «short stays» and «prolonged stays». We analyzed and compared the following variables: gender, age, type of admission, month, diagnosis-related groups (DRG) and admission service. Binary logistic regression analysis and assessment of trends through joinpoint regression analysis were performed.
ResultsFrom 1993 to 2017, 45710 children were admitted to our hospital, of which 7.3% were short stays. The trend analysis showed a point of change upwards–downwards at the beginning of the millennium. Pediatric short stays: the most important variables were emergency admissions (89%), urgent transfers (9%), month December (11%) and main diagnosis category: nervous system (18%). Mean diagnosis-related groups cost was 2432±1115€ in short stays group and 2549±1065€ in prolonged stays.
ConclusionsShort stays and prolonged stays show a falling trend in our hospital. Short stays percentage in our environment is similar to other neighbor countries. Some of our short stays are urgent transfers and admissions for clinical observation. We did not find clinical significance in weight or cost of pediatric patients’ DRG comparing to prolonged stays.
La mayoría de las consultas pediátricas se resuelven desde atención primaria o los servicios de urgencias; sin embargo, un pequeño número de pacientes requiere ingreso hospitalario.
La hospitalización consume gran parte de los recursos del sistema sanitario. Con el fin de optimizar los recursos disponibles, las gerencias enfatizan en la necesidad de realizar ingresos eficientes, para lo cual es fundamental la selección de pacientes candidatos a ingresar1–5. La estancia media hospitalaria es un indicador de calidad y uso racional de los recursos que habitualmente no incluye a los pacientes ingresados en el área de observación6. Algunos autores han desarrollado herramientas para optimizar las altas hospitalarias precoces7–9 con la hipótesis de que las altas precoces permiten adelantar los nuevos ingresos, mejorando de esta manera el flujo de pacientes en los servicios de urgencias10.
La hospitalización inadecuada se define como el ingreso hospitalario para proporcionar atención sanitaria que podría haber sido prestada en un nivel asistencial de menor complejidad. Las herramientas que han mostrado más efectividad a la hora de reducir la hospitalización inadecuada son las intervenciones administrativas, de retroinformación y la formación y motivación de los profesionales9.
Las «estancias cero» (EC) son los ingresos que no incluyen la hora censal 00:00 y que son dados de alta el mismo día del ingreso. Administrativamente se consideran evitables, y son muchos los estudios que evalúan esta problemática1–5,9.
Nuestro hospital es un centro español de segundo nivel, el único de la provincia con servicio de pediatría. Consta de una planta de hospitalización para lactantes y escolares, una planta de maternidad, una unidad de cuidados medios neonatales y 2 boxes en la zona de urgencias. En dicha zona no disponemos de área de observación, por lo que esta se realiza en la planta de hospitalización. Nuestro hospital no cuenta con unidad de cuidados intensivos (UCI) pediátricos ni neonatales, ni cirugía pediátrica. Los pacientes que requieren estos servicios son trasladados a los hospitales de tercer nivel que se encuentran a 45 y 90km de distancia, respectivamente.
No hemos encontrado datos epidemiológicos acerca de la prevalencia de las EC de pacientes pediátricos en un amplio periodo en nuestro medio. El objetivo del presente estudio es analizar las características de los pacientes y las enfermedades más frecuentes, y describir la tendencia y características de las EC durante 25 años en nuestro hospital.
Pacientes y métodosPacientesEstudio de asociación cruzada, sobre el conjunto mínimo básico de datos (CMBD), de altas hospitalarias en un hospital general entre los años 1993 y 2017. Se seleccionó a los pacientes con la información registrada en el CMBD durante esos 25 años.
Se dividió a los pacientes en «neonatos» (menores de 29 días de vida) y «pediátricos» (mayores de 28 días de vida y menores de 15 años de edad) para evitar el posible sesgo secundario a las enfermedades características de los neonatos respecto al resto de pacientes pediátricos.
De los 45.710 ingresos de menores de 15 años, 37.275 fueron pediátricos (82%) y 8.435 neonatos (18%). En base a la duración del ingreso dividimos a los pacientes en 2 grupos: EC y «resto de estancias».
Se analizaron y compararon las siguientes variables: sexo, edad, tipo de ingreso y alta, mes, grupos relacionados por el diagnóstico (GRD), peso y coste del GRD y servicio de ingreso.
MétodosAnálisis estadísticoPara el estudio estadístico se realizó la siguiente secuencia:
Análisis descriptivo: En las variables categóricas o cualitativas se utilizó la distribución de frecuencias. En las continuas se utilizó la media con su intervalo de confianza al 95% (IC 95%) y la desviación estándar (DE) aplicando el teorema central del límite.
Estadística inferencial: Para la comparación de variables categóricas se realizaron tablas de contingencia, y se utilizaron los test de Chi-cuadrado de Pearson o la prueba exacta de Fisher cuando fue preciso. Para la comparación entre 2 grupos de variables continuas que seguían distribución normal se utilizó el test de la t de Student para muestras independientes.
Todas las pruebas estadísticas han sido bilaterales, considerando como nivel de confianza el 95%. Se calcularon las tasas de altas por 100.000 habitantes. Se realizó una estimación de riesgos mediante odds ratio (OR). Se realizó un análisis multivariante mediante regresión logística binaria para valorar la asociación del tipo de alta con las diferentes variables controlando el efecto de potenciales variables confusoras.
El análisis de tendencias para determinar si en las tasas había cambios con diferencias estadísticas significativas a lo largo del tiempo, se realizó mediante regresión lineal de joinpoint. En este análisis, los puntos de cambio (joinpoint o puntos de inflexión) muestran cambios estadísticamente significativos en la tendencia (ascendente o descendente). Además, para cada segmento se calculó un porcentaje anual de cambio para cada tendencia mostrando en cada caso su nivel de significación estadística asociado, con IC 95%. Se utilizó el software de acceso libre del Programa de Investigación y Vigilancia del Instituto Nacional del Cáncer de Estados Unidos11.
ResultadosEn nuestro hospital, entre los años 1993 y 2017 ingresaron 45.710 pacientes menores de 15 años, de los cuales 3.350 (7,3%) corresponden a EC, siendo 42.360 (92,6%) el «resto de estancias».
En los 25 años de estudio ingresaron 37.275 pacientes pediátricos (>28 días de vida y <15 años), de los cuales 2.557 (7%) fueron EC.
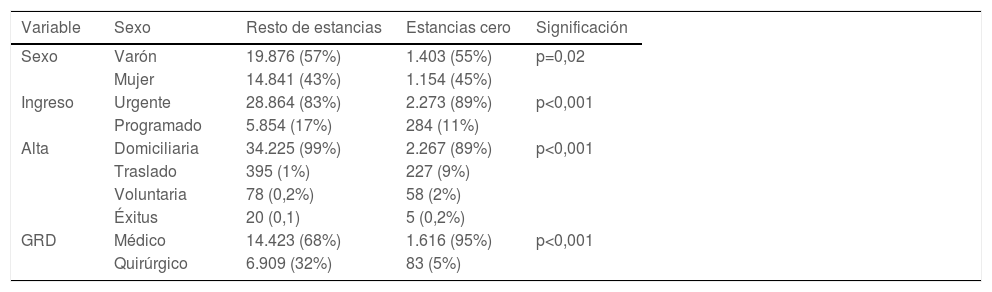
En los dos grupos analizados (EC y «resto de estancias») no se encontraron diferencias clínicamente significativas en cuanto a la distribución de sexos, siendo el 55% varones frente al 45% de mujeres (p=0,02) (tabla 1).
Análisis comparativo de las variables sexo, tipo de ingreso, tipo de alta y tipo de GRD en función del tipo de estancia (estancia cero/resto de estancias)
| Variable | Sexo | Resto de estancias | Estancias cero | Significación |
|---|---|---|---|---|
| Sexo | Varón | 19.876 (57%) | 1.403 (55%) | p=0,02 |
| Mujer | 14.841 (43%) | 1.154 (45%) | ||
| Ingreso | Urgente | 28.864 (83%) | 2.273 (89%) | p<0,001 |
| Programado | 5.854 (17%) | 284 (11%) | ||
| Alta | Domiciliaria | 34.225 (99%) | 2.267 (89%) | p<0,001 |
| Traslado | 395 (1%) | 227 (9%) | ||
| Voluntaria | 78 (0,2%) | 58 (2%) | ||
| Éxitus | 20 (0,1) | 5 (0,2%) | ||
| GRD | Médico | 14.423 (68%) | 1.616 (95%) | p<0,001 |
| Quirúrgico | 6.909 (32%) | 83 (5%) |
GRD: grupos relacionados por el diagnóstico.
En el grupo de EC hubo un mayor número de ingresos urgentes (89%) respecto al «resto de estancias» (83%) (p<0,001) (tabla 1).
Se encontraron diferencias estadística y clínicamente significativas en cuanto al tipo de alta (tabla 1): en el grupo EC se registraron un 9% de traslados a otros centros hospitalarios frente al 1% de traslados del «resto de estancias»; sin embargo, también hubo mayor tasa de altas voluntarias (2 vs. 0,2%). Los éxitus intramuros en el grupo analizado fueron del 0,2 vs. 0,1% del «resto de estancias».
En cuanto al tipo de GRD, en las EC la mayoría (95%) corresponde a un GRD de tipo médico frente al 67,5% de ingresos médicos en el «resto de estancias» (p<0,001) (tabla 1).
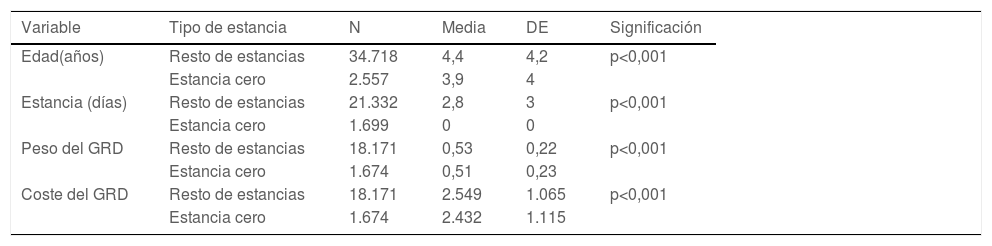
Se encontraron diferencias estadísticamente significativas, pero clínicamente no relevantes en cuanto al peso y coste del GRD de las EC y «resto de estancias» (tabla 2), siendo el coste medio en las EC de 2.432€ con un peso de GRD (AP27_2014) de 0,51.
Análisis comparativo de las variables edad, estancia, peso y coste del GRD en función del tipo de estancia
| Variable | Tipo de estancia | N | Media | DE | Significación |
|---|---|---|---|---|---|
| Edad(años) | Resto de estancias | 34.718 | 4,4 | 4,2 | p<0,001 |
| Estancia cero | 2.557 | 3,9 | 4 | ||
| Estancia (días) | Resto de estancias | 21.332 | 2,8 | 3 | p<0,001 |
| Estancia cero | 1.699 | 0 | 0 | ||
| Peso del GRD | Resto de estancias | 18.171 | 0,53 | 0,22 | p<0,001 |
| Estancia cero | 1.674 | 0,51 | 0,23 | ||
| Coste del GRD | Resto de estancias | 18.171 | 2.549 | 1.065 | p<0,001 |
| Estancia cero | 1.674 | 2.432 | 1.115 |
DE: desviación estándar; GRD: grupos relacionados por el diagnóstico.
Lo mismo ocurre con la edad, con una media de edad de 3,9 años (DE 4) en las EC y 4,4 años (DE 4,2) en el «resto de estancias» (p<0,001) (tabla 2). Tras el ajuste multivariante, la edad pierde su significación estadística (p=0,25).
El mes que registró mayor número de EC fue diciembre (11%) frente a septiembre, mes que registró menor número de EC (7%). Dentro del «resto de estancias», marzo fue el mes que registró mayor número de ingresos (10%) frente a los meses de julio, agosto y septiembre (7% de ingresos en cada mes) (p<0,001).
En el grupo EC el 84% ingresó a cargo del servicio de pediatría, seguido del servicio de cirugía general (4%), traumatología (4%) y otorrinolaringología (3%). En el grupo «resto de estancias» el servicio de pediatría sigue siendo el servicio mayoritariamente responsable de los ingresos, aunque con valores significativamente menores (68%), seguido de otorrinolaringología (9%), cirugía general (4%) y traumatología (3%), (p<0,001).
Las CDM más frecuentes en las EC fueron: sistema nervioso (18%) y enfermedades digestivas (17%). Encontramos diferencias estadísticamente significativas respecto al «resto de estancias», donde más de la mitad de los ingresos corresponde a las CDM de enfermedades digestivas (28%) y enfermedades otorrinolaringológicas (26,4%) (p<0,001).
El GRD más frecuente en las EC fue «70 - Otitis media & ITRS edad <18» (8,5%) y en el otro grupo analizado fue «816 - Gastroenteritis no bacteriana y dolor abdominal edad <18 sin cc» (17,3%), (p<0,001) (tabla 3).
Frecuencia de los GRD y diagnóstico principal en el grupo pediátrico en función del tipo de estancia
| GRD | Estancias cero | Porcentaje |
| 70 OTITIS MEDIA E ITRS. EDAD <18 | 9% | |
| 816 GASTROENTERITIS NO BACTERIANA Y DOLOR ABDOMINAL. EDAD <18 SIN CC | 8% | |
| 769 CONVULSIONES Y CEFALEA. EDAD <18 SIN CC | 7% | |
| 301 TRASTORNOS ENDOCRINOS SIN CC | 7% | |
| 762 CONMOCIÓN, LESIÓN INTRACRANEAL CON COMA <1H O SIN COMA. EDAD <18 | 5% | |
| Otros | 64% | |
| Resto de estancias | ||
| 816 GASTROENTERITIS NO BACTERIANA Y DOLOR ABDOMINAL. EDAD <18 SIN CC | 17% | |
| 70 OTITIS MEDIA E ITRS. EDAD <18 | 11% | |
| 775 BRONQUITIS Y ASMA. EDAD <18 SIN CC | 8% | |
| 769 CONVULSIONES Y CEFALEA. EDAD <18 SIN CC | 4% | |
| 422 ENFERMEDAD VÍRICA Y FIEBRE DE ORIGEN DESCONOCIDO. EDAD <18 | 3% | |
| Otros | 57% | |
| Diagnósticoprincipal | Estancias cero | |
| V71.89 y V71.8 OBSERVACIÓN Y EVALUACIÓN DE ENFERMEDAD | 9% | |
| 558.9 GASTRITIS, ENTERITIS Y COLITIS NO INFECCIOSA. OTRA Y | 4% | |
| 850.0 CONCUSIÓN CEREBRO SIN PÉRDIDA DE CONCIENCIA | 3% | |
| 787.03 VÓMITO | 2% | |
| Otros | 82% | |
| Resto de estancias | ||
| 558.9 GASTRITIS, ENTERITIS Y COLITIS NO INFECCIOSA. OTRA Y | 9% | |
| 474.12 HIPERTROFIA ADENOIDE SOLO | 7% | |
| 466.0 BRONQUITIS AGUDA | 3% | |
| 008.61 INFECCIÓN POR ROTAVIRUS INTESTINO | 3% | |
| Otros | 78% |
GRD: grupos relacionados por el diagnóstico. ITRS: infecciones del tracto respiratorio superior.
Los diagnósticos principales más frecuentes en los grupos analizados están presentes en la tabla 3.
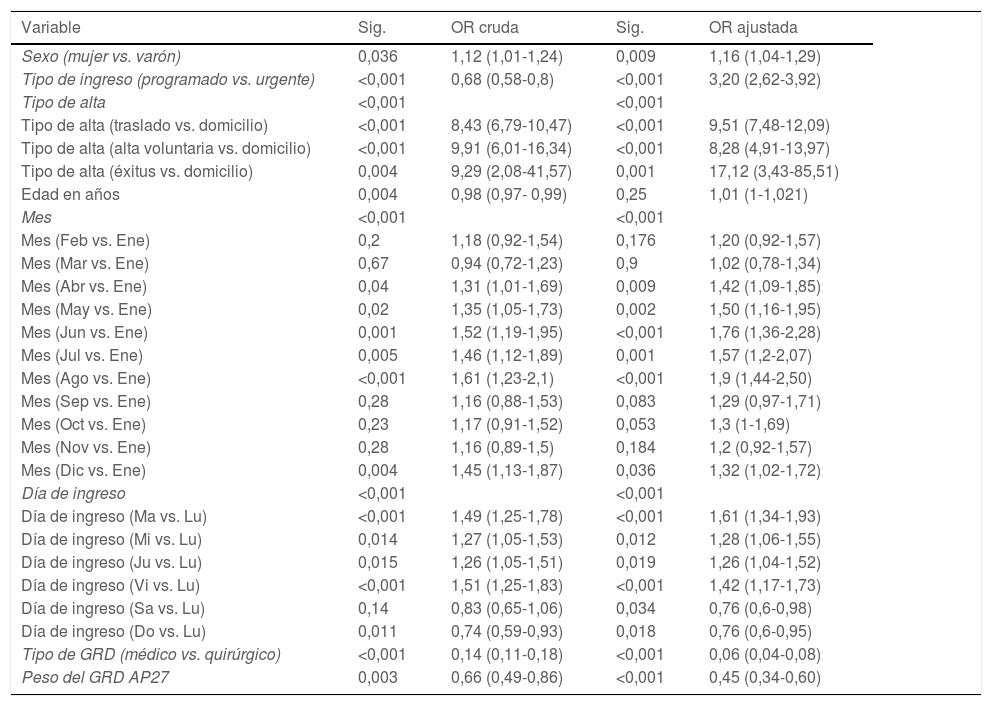
En el análisis de regresión logística binaria (tabla 4), se muestran las variables con su asociación estadística y estimación de riesgo a través de la OR antes y después del ajuste: sexo: OR ajustada 1,16 (IC 95%: 1,04-1,29), p=0,009; peso de GRD: OR ajustada 0,45 (IC 95%: 0,34-0,60), p<0,001 y tipo de GRD: OR ajustada 0,06 (IC 95%: 0,04-0,08), p<0,001. En cuanto al día de ingreso, la OR ajustada de sábados y domingos es 0,76 y 0,76 frente a la OR ajustada por encima de 1 del resto de los días de la semana, aunque la asociación no es estadísticamente significativa.
Análisis de regresión logística binaria en el grupo pediátrico
| Variable | Sig. | OR cruda | Sig. | OR ajustada |
|---|---|---|---|---|
| Sexo (mujer vs. varón) | 0,036 | 1,12 (1,01-1,24) | 0,009 | 1,16 (1,04-1,29) |
| Tipo de ingreso (programado vs. urgente) | <0,001 | 0,68 (0,58-0,8) | <0,001 | 3,20 (2,62-3,92) |
| Tipo de alta | <0,001 | <0,001 | ||
| Tipo de alta (traslado vs. domicilio) | <0,001 | 8,43 (6,79-10,47) | <0,001 | 9,51 (7,48-12,09) |
| Tipo de alta (alta voluntaria vs. domicilio) | <0,001 | 9,91 (6,01-16,34) | <0,001 | 8,28 (4,91-13,97) |
| Tipo de alta (éxitus vs. domicilio) | 0,004 | 9,29 (2,08-41,57) | 0,001 | 17,12 (3,43-85,51) |
| Edad en años | 0,004 | 0,98 (0,97- 0,99) | 0,25 | 1,01 (1-1,021) |
| Mes | <0,001 | <0,001 | ||
| Mes (Feb vs. Ene) | 0,2 | 1,18 (0,92-1,54) | 0,176 | 1,20 (0,92-1,57) |
| Mes (Mar vs. Ene) | 0,67 | 0,94 (0,72-1,23) | 0,9 | 1,02 (0,78-1,34) |
| Mes (Abr vs. Ene) | 0,04 | 1,31 (1,01-1,69) | 0,009 | 1,42 (1,09-1,85) |
| Mes (May vs. Ene) | 0,02 | 1,35 (1,05-1,73) | 0,002 | 1,50 (1,16-1,95) |
| Mes (Jun vs. Ene) | 0,001 | 1,52 (1,19-1,95) | <0,001 | 1,76 (1,36-2,28) |
| Mes (Jul vs. Ene) | 0,005 | 1,46 (1,12-1,89) | 0,001 | 1,57 (1,2-2,07) |
| Mes (Ago vs. Ene) | <0,001 | 1,61 (1,23-2,1) | <0,001 | 1,9 (1,44-2,50) |
| Mes (Sep vs. Ene) | 0,28 | 1,16 (0,88-1,53) | 0,083 | 1,29 (0,97-1,71) |
| Mes (Oct vs. Ene) | 0,23 | 1,17 (0,91-1,52) | 0,053 | 1,3 (1-1,69) |
| Mes (Nov vs. Ene) | 0,28 | 1,16 (0,89-1,5) | 0,184 | 1,2 (0,92-1,57) |
| Mes (Dic vs. Ene) | 0,004 | 1,45 (1,13-1,87) | 0,036 | 1,32 (1,02-1,72) |
| Día de ingreso | <0,001 | <0,001 | ||
| Día de ingreso (Ma vs. Lu) | <0,001 | 1,49 (1,25-1,78) | <0,001 | 1,61 (1,34-1,93) |
| Día de ingreso (Mi vs. Lu) | 0,014 | 1,27 (1,05-1,53) | 0,012 | 1,28 (1,06-1,55) |
| Día de ingreso (Ju vs. Lu) | 0,015 | 1,26 (1,05-1,51) | 0,019 | 1,26 (1,04-1,52) |
| Día de ingreso (Vi vs. Lu) | <0,001 | 1,51 (1,25-1,83) | <0,001 | 1,42 (1,17-1,73) |
| Día de ingreso (Sa vs. Lu) | 0,14 | 0,83 (0,65-1,06) | 0,034 | 0,76 (0,6-0,98) |
| Día de ingreso (Do vs. Lu) | 0,011 | 0,74 (0,59-0,93) | 0,018 | 0,76 (0,6-0,95) |
| Tipo de GRD (médico vs. quirúrgico) | <0,001 | 0,14 (0,11-0,18) | <0,001 | 0,06 (0,04-0,08) |
| Peso del GRD AP27 | 0,003 | 0,66 (0,49-0,86) | <0,001 | 0,45 (0,34-0,60) |
Variables introducidas en el modelo inicial: Variable dependiente: estancia cero. Variables independientes: sexo, tipo de ingreso, tipo de alta, edad, mes, día, tipo de GRD y peso del GRD. Estimación de riesgo a través de la OR.
GRD: grupos relacionados por el diagnóstico; OR: odds ratio.
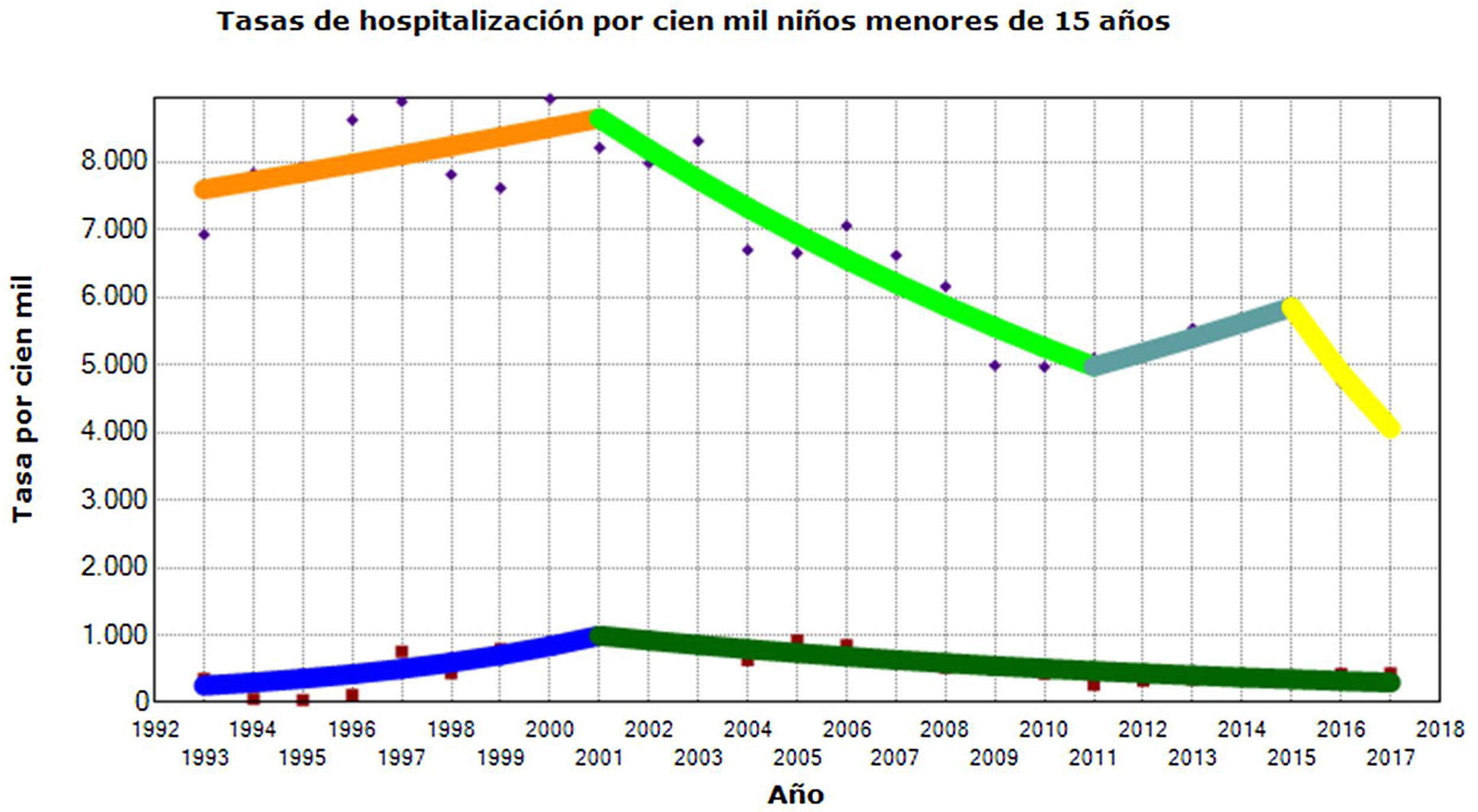
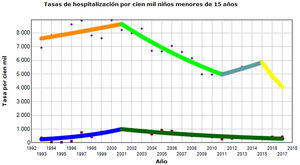
En el análisis de tendencia realizado mediante la regresión log-lineal de joinpoint dentro del grupo EC (fig. 1) se observa un punto de cambio en el año 2001, con un aumento de las EC entre los años 1993 y 2001, siendo el porcentaje anual de cambio (PAC) de 18,7 (IC 95%: 4,8 a 34,3; p<0,01), mientras que entre los años 2001 y 2017 se evidencia un descenso con un PAC de −7,2 (IC 95%: −10,8 a −3,4; p<0,01). En el resto de estancias se muestran 3 puntos de cambio en los años 2001, 2011 y 2015 (p<0,05) con los siguientes PAC: entre los años 1993 y 2001 del 1,6 (IC 95%: −0,6 a 4; p=0,1), entre los años 2001 y 2011 del −5,4 (IC 95%: −7,5 a −3,2; p<0,01), entre los años 2011 y 2015 del 4,1 (IC 95%: −9,2 a 19,4; p=0,5) y entre los años 2015 y 2017 del −16,7 (IC 95%: −38,8 a 13,3; p=0,2).
Análisis de regresión log-lineal de jointpoint de los pacientes pediátricos. Línea inferior: estancias cero; línea superior: resto de estancias. En el grupo de estancias cero se observa un punto de cambio en el año 2001 (p<0,05), con un aumento de las tasas entre los años 1993 y 2001 siendo el porcentaje anual de cambio de 18,7 (IC 95%: 4,8-34,3; p<0,01). En los años 2001 y 2017 se evidencia un descenso con un PAC de −7,2 (IC 95%: −10,8 a −3,4; p<0,01). Para el grupo «resto de estancias» se muestran 3 puntos de cambio en los años 2001, 2011 y 2015 (p<0,05) con los siguientes valores: entre los años 1993 y 2001 PAC de 1,6 (IC 95%: −0,6 a 4; p=0,1), entre los años 2001 y 2011 PAC de −5,4 (IC 95%: −7,5 a −3,2; p<0,01), entre los años 2011 y 2015 PAC de 4,1 (IC 95%: −9,2 a 19,4; p=0,5) y entre los años 2015 y 2017 PAC de −16,7 (IC 95%: −38,8 a 13,3; p=0,2).
El aumento de las consultas a urgencias y de los ingresos hospitalarios en los países desarrollados se traduce a su vez en un aumento del número de las EC, lo que clásicamente se consideraba ingresos poco eficientes1,3. Este fenómeno interfiere directamente en la sostenibilidad del sistema de salud público5. Las EC, por lo tanto, representaban un problema económico y social. Por una parte, consumían gran parte de los recursos del sistema público de salud, y pueden ser un buen indicador de la necesidad de potenciar la atención primaria pediátrica y desarrollar la hospitalización domiciliaria9. Por otra, una tendencia ascendente en el número de EC en un medio determinado, puede ser reflejo de actitudes sobreproteccionistas o medicina defensiva entre los profesionales.
Además, las altas de EC y motivo de alta distinto a éxitus o traslado, son eliminadas del CMBD, lo que supone una merma en la actividad realizada por el personal sanitario12.
Desde el año 1960 ha aumentado el interés por el concepto de «observación hospitalaria» y su impacto en la disminución de los ingresos hospitalarios breves y la posibilidad de monitorizar a los pacientes en los servicios de urgencias13. El elevado número de EC ha llevado a la creación de unidades de observación en muchos de los servicios de urgencias con resultados positivos en la disminución de EC (entre el 10 y el 18%)2,5, siendo la estancia media en las unidades de observación inferior a 24h (18h de media)7.
Actualmente, el área de observación se utiliza para pacientes con expectativa de rápida mejoría clínica y posible alta en 24-48h6. En cuanto a la evolución tras el alta del paciente ingresado en observación, menos del 25% de las estancias en observación se convierten en ingresos hospitalarios y las visitas repetidas a urgencias y reingresos no fueron más frecuentes que en el grupo de pacientes con ingresos de menos de 24h13.
Mientras en otros países de nuestro entorno en los últimos años los ingresos de más de 24h se han mantenido estables2,5, en nuestro hospital estas estancias se han comportado de manera muy variable con incrementos y descensos de la tasa de ingresos, mostrando una tendencia descendente desde el año 2015 en los pacientes. Los datos globales de las EC son un 7% del total de ingresados en nuestro hospital entre los 29 días y 14 años de edad. Estas cifras, atendiendo a los datos de países del entorno en los que se reportan tasas de EC entre el 8%1,2, son muy positivas sobre todo si atendemos a las características de nuestro centro hospitalario: hospital de nivel 2 sin UCI pediátrica ni neonatal, sin área de observación en urgencias, el único de la provincia con servicio de pediatría y hospital de referencia para pacientes con isocronas de acceso al hospital superiores a los 100km.
A lo largo de los 25 años analizados en nuestro hospital la tendencia de las EC en los pacientes pediátricos muestra un descenso anual estadísticamente significativo del 7% desde el año 2001.
Las CDM más frecuentes en las EC fueron «sistema nervioso central» y «sistema digestivo»; la primera, en posible relación a las crisis febriles que en ocasiones (según la hora a la que acuden a urgencias y la distancia entre el domicilio del paciente y hospital) ingresan para observación y a las observaciones de los traumatismos craneoencefálicos; la segunda, en relación a pacientes con vómitos que precisan rehidratación intravenosa e inicio de tolerancia oral.
Podemos afirmar que parte de nuestras EC se deben a la necesidad de trasladar a los pacientes a centros de referencia con UCI y/o cirugía pediátrica (9% de traslados en las EC vs. 1% de traslados en el resto de estancias).
En los pacientes pediátricos el sexo y la edad media no difirió entre los grupos EC y «resto de estancias», con un 55% de varones y una media de edad de 4 años en ambos grupos, que coincide con la franja etaria que más consulta en los servicios de urgencias3.
No se encontró significación clínica en el peso y coste del GRD de los pacientes pediátricos de EC respecto al «resto de estancias». Esto es debido a que en las EC ingresan para observación pacientes con enfermedad banal y pacientes graves que necesitan traslado: el coste medio de los pacientes pediátricos con EC que requirieron traslado fue de 3.733€ (DE: 1.820€) con un peso medio de 0,78 (DE: 0,38) frente al coste de 2.297€ (DE: 903€) y peso de 0,48 (DE: 0,19) de los pacientes dados de alta domiciliaria.
Como era de esperar, en el grupo EC hubo menor proporción de ingresos programados que en el «resto de estancias», ya que en estas últimas se incluyen las cirugías programadas realizadas por los servicios de otorrinolaringología y traumatología, que ingresan el día previo a la cirugía. Esto se corresponde con el tipo de GRD, siendo el 5% quirúrgico en las EC y el 32,5% en el resto de estancias. También se refleja en que el 84% de las EC lo hizo a cargo del servicio de pediatría frente al 68% del «resto de estancias».
Entre las limitaciones inherentes a este tipo de estudios se encuentra la posibilidad de sesgos por motivo administrativo y no asistencial, si bien esto lo consideramos como sesgo no diferencial.
Conclusiones- 1.
Las EC y los ingresos de más de 24h muestran una tendencia descendente en nuestro hospital.
- 2.
El porcentaje de EC en nuestro medio es similar a países de nuestro entorno.
- 3.
Las CDM más frecuentes en las EC fueron: sistema nervioso (18%) y enfermedades digestivas (17%). En el resto de estancias más de la mitad de los ingresos corresponde a las CDM de enfermedades digestivas (28%) y enfermedades otorrinolaringológicas (26,4%) (p<0,001).
- 4.
Parte de nuestras EC son traslados urgentes e ingresos para observación.
- 5.
No se encontró diferencia económicamente relevante en el peso y coste del GRD de los pacientes pediátricos de EC respecto al resto de estancias.
Los autores declaran no haber recibido financiación para la realización de este trabajo.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.