Introducción
La lista de espera quirúrgica (LEQ) es el reflejo de un problema de accesibilidad que afecta prácticamente a todos los servicios sanitarios públicos. Suele convertirse a menudo en arma de debate mediático y político1 y, en parte, por esa gran resonancia social, muchos Parlamentos autonómicos se han visto empujados a legislar "decretos de garantía de plazo" para salvaguardar unos derechos mínimos de respuesta del sistema2,3.
Desde el punto de vista de los pacientes, la espera genera sentimientos de impotencia e incertidumbre, que se ven añadidos a los propios de toda intervención quirúrgica4,5. Pero además de la accesibilidad, las LEQ pueden comprometer también la equidad y la efectividad del sistema6. La equidad al propiciar que los pacientes con más recursos o más influyentes utilicen vías alternativas para agilizar su intervención, en contraposición con los menos favorecidos. La efectividad, al aumentar el riesgo de que los enfermos sufran un agravamiento de su patología de base y dificultar la fluidez de la respuesta a los pacientes más graves. En el peor de los casos, la espera podría incluso desembocar en la muerte del paciente.
Hay diversos estudios en los que se ha comprobado un exceso de mortalidad entre los enfermos que estaban esperando para ser intervenidos de cirugía cardíaca, prótesis de cadera o trasplante de órganos7-10. En España no hemos encontrado ningún estudio que cuantifique la mortalidad general de los pacientes incluidos en LEQ, ni que haya tratado de relacionar esos fallecimientos con las enfermedades de base que estaban motivando la necesidad de esas intervenciones. En este sentido, los objetivos de este estudio son: cuantificar el número de pacientes que salen de la LEQ por fallecimiento, describir las características de los pacientes fallecidos, relacionar los motivos de inclusión en la LEQ con las causas de fallecimiento y evaluar su utilidad como suceso centinela11.
Material y método
El presente estudio, de carácter observacional, se ha llevado a cabo en el Hospital Clínico Universitario de Zaragoza, un centro de tercer nivel de 800 camas, que da cobertura a una población (urbana y rural) de 256.000 personas. Básicamente ha consistido en una evaluación retrospectiva de todos los pacientes que salieron de la LEQ durante los años 1999-2002.
Como criterio principal de inclusión, para determinar los sujetos del estudio, se estableció tener consignada una salida por intervención (en el propio hospital o por concierto externo) o defunción en la base de datos de LEQ en las fechas señaladas, excluidos los que lo hicieron por motivos médicos, abandono o cualquier tipo de aplazamiento. Las principales variables estudiadas fueron: sexo, edad, fecha de inclusión en la LEQ, diagnóstico de inclusión, prioridad (definida subjetivamente según el criterio del médico que indicó el procedimiento), fecha de salida, días de espera, motivo de salida y, en el caso de los fallecimientos, lugar y causa de defunción.
En una segunda fase del estudio, se seleccionó a los pacientes que salieron de la LEQ por fallecimiento y se realizó un cruce con la base del conjunto mínimo básico de datos (cMBD) al alta hospitalaria. El objetivo de este cruce era comprobar cuántos de los pacientes fallecidos lo habían hecho dentro del hospital y si existía algún tipo de relación entre el motivo por el cual habían sido incluidos en la LEQ (diagnóstico de inclusión) y la causa básica de defunción, tomando como causa básica el diagnóstico principal consignado en el correspondiente informe de alta.
El análisis estadístico se ha hecho con el programa SPSS 8.0. Para las comparaciones estadísticas hemos utilizado la prueba de *2 al comparar la distribución de los fallecimientos por año, sexo, prioridad quirúrgica y motivo de inclusión. En el caso de variables cuantitativas hemos optado por la prueba de la t de Student o la U de Mann-Whitney, en función de si se cumplían o no las condiciones de aplicación de cada uno de los test12. Hemos considerado que había diferencia estadísticamente significativa entre 2 o más variables cuando el valor de p era inferior o igual a 0,05.
Resultados
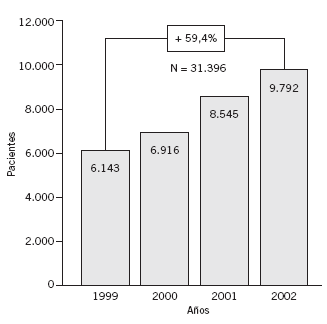
En los 4 años estudiados se produjeron un total de 31.396 salidas de la LEQ por intervención o fallecimiento. El número de salidas ha ido aumentando de forma muy apreciable año a año, y llegó a significar hasta una diferencia del 59,4% entre el primer y el último de los años estudiados (fig. 1). En total fallecieron 134 pacientes mientras estaban esperando ser intervenidos, lo que representa un 0,43% de la población estudiada. No había diferencias significativas (p = 0,79 ) en la proporción de defunciones en ninguno de los años estudiados (fig. 2).
Figura 1. Número de salidas de lista de espera quirúrgica.
Figura 2. Salidas de lista de espera quirúrgica por defunción (%).
La edad media de los pacientes fallecidos era mayor (74,5 ± 9,6 años) que la de los pacientes intervenidos (57,1 ± 19,6 años), p < 0,000, y en el 70,1% de los casos eran varones (p < 0,000). Estas diferencias de edad y sexo estaban presentes en los 4 años estudiados. En el 64,9% de los pacientes fallecidos la indicación quirúrgica tenía carácter preferente (p = 0,02). No había diferencias estadísticamente significativas entre los días de espera media de los fallecidos (100,7 ± 53) y la de los pacientes intervenidos (100,8) (tabla 1).
Los principales diagnósticos de inclusión de los pacientes fallecidos fueron: los procesos oculares (40,2%), las neoplasias (17,9%), las enfermedades genitourinarias (14,1%) y las del aparato digestivo (8,2%). Había diferencias significativas entre esta distribución de diagnósticos y la de quienes finalmente fueron intervenidos, predominando entre los fallecidos los procesos oculares, las neoplasias y las enfermedades del aparato genitourinario (fig. 3).
Figura 3. Motivos diagnósticos de inclusión en lista de espera quirúrgica de los pacientes estudiados.
De los 134 pacientes fallecidos, 68 (50,7%) lo hicieron dentro del hospital tras un episodio de ingreso y 4 (2,9%) en el servicio de urgencias. El 22% de los que murieron en el hospital tenía un diagnóstico principal de alta que coincidía en sus 3 primeros dígitos de la novena revisión clínica de la clasificación internacional de enfermedades (CIE-9-MC) con el proceso por el que estaban en LEQ. De los 4 pacientes que fallecieron en urgencias, todos lo hicieron por un proceso distinto del diagnóstico principal (fig. 4).
Figura 4. Lugar de defunción de los fallecidos en lista de espera quirúrgica y relación con sus diagnósticos de inclusión.
Al comparar las características de los pacientes que fallecieron por el mismo proceso que había motivado su inclusión en LEQ con los que lo hicieron por otro motivo (tabla 2), no había diferencias en ninguna de las variables examinadas, salvo en la proporción de inclusiones preferentes que era mayor en el primero de los grupos y se encontraba justo en el límite de la significación estadística (p = 0,05). En cuanto a los diagnósticos específicos de los pacientes que fallecieron por el mismo motivo que el proceso por el que estaban esperando a ser intervenidos, en su mayoría eran neoplasias (66,7%) y el resto (33,3%), un grupo variado de diagnósticos difícil de agrupar.
Discusión
Una de las dimensiones universalmente aceptadas de la calidad asistencial es la accesibilidad13,14, entendida como la facilidad con la que un paciente puede obtener la asistencia que necesita y en el momento que la necesita (oportunidad). En el sistema sanitario español, las demoras y la espera para acceder a determinadas prestaciones y servicios constituyen, precisamente, uno de sus problemas más aireados y que mayor debate público y político suscita1,15,16. En particular, las esperas para ser intervenido quirúrgicamente son quizá uno de los exponentes máximos de este problema17,18.
Si la accesibilidad es entendida como una dimensión de la calidad asistencial es porque tiene repercusiones directas sobre la equidad y sobre la efectividad del propio sistema13,14. Teniendo en cuenta este último aspecto, en nuestro trabajo hemos tratado de evaluar en qué medida la espera quirúrgica puede estar asociada a uno de los resultados asistenciales más relevantes: la mortalidad de los pacientes. Dentro de las limitaciones propias de cualquier estudio descriptivo, principalmente la de no permitir establecer relaciones de causa-efecto, hemos podido constatar que, por término medio, de cada 1.000 pacientes incluidos en LEQ, 4 fallecen mientras esperan para ser intervenidos. Por supuesto, eso no quiere decir que todas esas muertes sean debidas a la propia espera; de hecho, la inmensa mayoría no lo son, pero hasta en un 22% de los fallecimientos en los que hemos tenido acceso a su diagnóstico de defunción había cierta relación entre éste y el motivo por el que estaba incluido en la LEQ.
En la bibliografía consultada existen numerosos artículos que relacionan la espera quirúrgica con un aumento de las complicaciones y de la mortalidad, sobre todo en caso
de cirugía cardíaca y trasplante de órganos7-10,19-21. Pero no hemos encontrado estudios generales que hayan evaluado la mortalidad global de los enfermos incluidos en la LEQ de un hospital, por lo que carecemos de referencias para apuntar si las cifras que hemos encontrado son altas, bajas o se ajustan a un estándar medio. Quizá, al igual que la mortalidad hospitalaria constituye un indicador habitual para reflejar la calidad de la atención hospitalaria en su conjunto22,23, la mortalidad en LEQ podría constituir también uno de los indicadores habituales para informar de la calidad de la gestión de las listas de espera quirúrgica, lo que daría oportunidad para establecer estándares y sistemas de comparación en función de procedimientos o de enfermedades concretas.
Los pacientes que fallecen en LEQ parecen ser de mayor edad, principalmente varones y con un orden de prioridad quirúrgica calificado como preferente la mayoría de las veces. Si bien las características de edad y sexo no parecen lejanas de cualquier estadística de mortalidad hospitalaria, el carácter preferente otorgado a los procedimientos quirúrgicos pendientes de realizar podría constituir un indicador indirecto de la gravedad de las enfermedades de base de quienes finalmente fallecen antes de ser intervenidos.
No hemos encontrado, contrariamente a lo que podría esperarse, diferencias en cuanto al tiempo de espera entre los enfermos fallecidos y los intervenidos. Sin embargo, este dato no puede ser tenido en cuenta, ya que en muchas ocasiones la fecha de salida de LEQ de los pacientes fallecidos no se corresponde con la del día de la defunción, sino con la del momento en que el sistema tiene noticia de esa circunstancia. Éste es un sesgo que tiende a sobrestimar el tiempo de espera de los fallecidos por lo que, en cualquier caso, estas defunciones estarían ocurriendo por debajo del tiempo medio de espera de los pacientes intervenidos.
Las enfermedades que sobresalen en los enfermos fallecidos en LEQ con respecto a los finalmente intervenidos son 3: las cataratas, las neoplasias y las enfermedades genitourinarias. Por lo que respecta a las cataratas, que de ninguna manera pueden ser tenidas en cuenta como posible causa de defunción, este hallazgo podría estar señalando la indicación cada vez menos restrictiva de este tipo de procedimiento en pacientes cada vez mayores y con un riesgo o enfermedades de base más graves. En el caso de las neoplasias y enfermedades genitourinarias, una de las explicaciones posibles es que, en nuestro centro, los enfermos con carcinomas vesicales recidivantes son incluidos de forma periódica en la LEQ para facilitar la programación de las sucesivas resecciones de la lesión que van requiriendo, hasta que, con el paso del tiempo, terminan por fallecer en alguno de esos intervalos de espera. De hecho, muchos de esos pacientes tenían reflejado ese diagnóstico como motivo de inclusión en la LEQ.
Un poco más de la mitad de los pacientes que fallecieron mientras esperaban en LEQ para ser intervenidos lo hicieron en el propio centro hospitalario. Y de entre éstos, 2 de 10 pacientes murieron por una causa relacionada con el diagnóstico que estaba motivando la intervención quirúrgica. Por supuesto esto no quiere decir, ni mucho menos, que la espera fuera la causante directa de la defunción. El diseño y los métodos empleados en nuestro estudio impiden absolutamente este tipo de conclusión, pero el dato sí que podría estar señalando la necesidad de hacer una investigación más profunda de esos casos, examinando las historias clínicas, por ejemplo, para tratar de despejar cualquier duda al respecto. Y, sobre todo, para detectar y corregir cualquier hipotético problema que pudiera haberse dado, en el caso de que así fuera, para evitar su repetición en el tiempo.
En este sentido y como conclusión principal de nuestro estudio, consideramos que la mortalidad de los enfermos en LEQ reuniría condiciones para ser incluida y utilizada como indicador de alarma o centinela11, en particular por las comisiones de mortalidad de los centros hospitalarios, que, de acuerdo con la filosofía de este tipo de indicador, deberían revisar las historias clínicas de todos los casos que se produjeran. El volumen de casos es pequeño (en un hospital como el nuestro unos 3 casos al mes), las consecuencias para los pacientes son graves (la muerte), la alarma social que provoca es también muy importante y, como hemos visto, en algunos de los casos conviene tener articulado un sistema de investigación por un grupo de clínicos expertos que de forma sistemática despeje y corrija cualquier relación causal que pudiera atribuirse a la propia organización asistencial.