La población con síndrome de Down (SD) ha experimentado un aumento en su esperanza de vida en las últimas décadas. Esto conlleva un incremento en el riesgo de desarrollar enfermedades propias de la trisomía 21 asociadas al envejecimiento. Es necesario un alto nivel de sospecha por parte del profesional, ya que las dificultades en la comunicación, su posible escasa expresividad clínica y su alto umbral del dolor dificultan muchas veces su diagnóstico. Resulta por ello fundamental que los profesionales de la salud conozcan las recomendaciones específicas para atender adecuadamente a la población adulta con SD. El objetivo del presente artículo es describir las comorbilidades más frecuentes en los adultos con SD, así como divulgar las recomendaciones de salud para esta población, comparando las principales guías publicadas y evaluando su adecuación a las características de la población adulta actual con SD.
Over the years, the life expectancy for individuals with Down syndrome (DS) has increased significantly. This fact involves a higher risk for developing numerous medical conditions associated with the aging of adults with DS. A high level of awareness is required by the professional, due to the lack of clinical expressiveness and their higher pain threshold, often makes the diagnosis difficult. Health care professionals must be aware of the specific recommendations for the appropriate care of the adult population with DS. The aim of this article is to describe the most frequent comorbidities in adults with DS adults, to summarise the specific preventive recommendations after comparing the main guidelines published, and to evaluate them according to their specific needs.
En el último medio siglo el avance científico ha determinado grandes cambios biopsicosociales para la población con síndrome de Down (SD), alcanzando una vida más prolongada y de mayor calidad. Los avances en la cirugía cardiaca (antaño principal causa de mortalidad perinatal), junto con la inestimable labor del pediatra, quien durante décadas ha cuidado de la salud del niño con SD, han mejorado las tasas de morbimortalidad infantil. La atención temprana ha aportado una mejora sustancial en su grado de autonomía e integración social. Todo ello ha permitido que en la actualidad alcancen la edad adulta e incluso la senectud, cuando su esperanza de vida hace un siglo apenas alcanzaba los 20 años de edad1–4.
Según sobrepasan la adolescencia, son los médicos de atención primaria quienes deben coger el testigo a los pediatras y continuar con las labores iniciadas por estos, pero en muchas ocasiones desconocen los riesgos y problemas específicos asociados a la trisomía 21. Surge así la necesidad de disponer de protocolos de atención específicos que guíen a los diferentes profesionales sanitarios y a la familia, puesto que se precisa la colaboración de todos los allegados a la persona con SD para alcanzar el mayor bienestar sociosanitario posible5–7.
El clínico debe estar alerta ante la aparición de enfermedades propias del SD, el diagnóstico de condiciones que pueden quedar enmascaradas por su dificultad de comunicación y la detección de alteraciones especialmente psiquiátricas desencadenadas por cambios en sus condiciones de vida.
Es imprescindible que el sanitario tenga siempre una visión global del paciente, tanto física y psíquica como social, teniendo en cuenta todo ello a la hora de obtener una historia y de realizar una exploración, evitando atribuir síntomas o signos a su discapacidad. Huelga mencionar los beneficios que supone el tratamiento precoz de algunas condiciones, especialmente en una población con discapacidad intelectual8–10.
Evolución de las recomendaciones para la atención a adultos con síndrome de DownLa dra. Mary Coleman en 1981 fue pionera en la creación de unas pautas para la atención sanitaria en personas con SD. En años posteriores, profesionales de diversas disciplinas implicados en los cuidados del paciente con SD, crearon el Down Syndrome Medical Interest Group (DSMIG) cuyos miembros fueron publicando nuevas versiones sobre pautas de actuación. Cabe destacar la elaborada en el año 1999 por el dr. William Cohen, Health care guidelines for individuals with Down Syndrome, que fue publicada en el Down Syndrome Quarterly11.
Basándose en estas guías americanas, en 1985 se elabora la primera guía de salud en España, Puesta al día sobre aspectos médicos, psicológicos, educativos, profesionales y familiares en el síndrome de Down, publicada en la primera revista de habla española especializada en el SD, Revista Síndrome de Down. Desde entonces, estas guías han tenido 5 actualizaciones, la última de ellas en el año 2011, fecha en la cual también se publicaron guías para la atención oftalmológica, ginecológica, de salud mental, en urgencias y odontológica. Todas ellas disponibles en Internet12.
El objetivo del presente artículo es, por un lado, divulgar las comorbilidades descritas en esta población, y por otro, realizar una comparación entre las guías de salud específicas en España con las existentes en EE. UU. y en Reino Unido (DSMIG-USA, y DSMIG-DSA Down Syndrome Association13), así como evaluar su adecuación a las enfermedades más prevalentes presentadas por este colectivo.
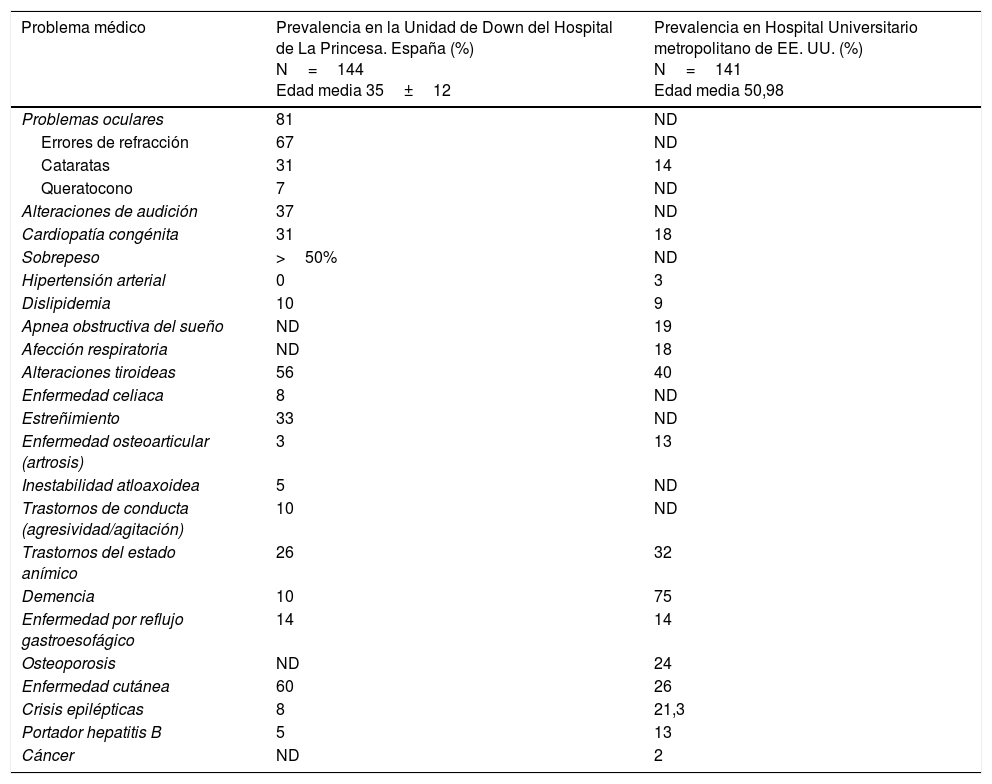
Enfermedades más frecuentes en los adultos con síndrome de Down y recomendaciones para su detecciónExisten escasas publicaciones que describan las enfermedades más prevalentes en los adultos con SD. En la tabla 1 se resumen las más prevalentes en los adultos con SD en una muestra española, correspondiente a la Unidad de Down del Adulto del Hospital Universitario de La Princesa14, que constituye la mayor serie hasta la actualidad publicada en España, en comparación con una serie norteamericana15.
| Problema médico | Prevalencia en la Unidad de Down del Hospital de La Princesa. España (%) N=144 Edad media 35±12 | Prevalencia en Hospital Universitario metropolitano de EE. UU. (%) N=141 Edad media 50,98 |
|---|---|---|
| Problemas oculares | 81 | ND |
| Errores de refracción | 67 | ND |
| Cataratas | 31 | 14 |
| Queratocono | 7 | ND |
| Alteraciones de audición | 37 | ND |
| Cardiopatía congénita | 31 | 18 |
| Sobrepeso | >50% | ND |
| Hipertensión arterial | 0 | 3 |
| Dislipidemia | 10 | 9 |
| Apnea obstructiva del sueño | ND | 19 |
| Afección respiratoria | ND | 18 |
| Alteraciones tiroideas | 56 | 40 |
| Enfermedad celiaca | 8 | ND |
| Estreñimiento | 33 | ND |
| Enfermedad osteoarticular (artrosis) | 3 | 13 |
| Inestabilidad atloaxoidea | 5 | ND |
| Trastornos de conducta (agresividad/agitación) | 10 | ND |
| Trastornos del estado anímico | 26 | 32 |
| Demencia | 10 | 75 |
| Enfermedad por reflujo gastroesofágico | 14 | 14 |
| Osteoporosis | ND | 24 |
| Enfermedad cutánea | 60 | 26 |
| Crisis epilépticas | 8 | 21,3 |
| Portador hepatitis B | 5 | 13 |
| Cáncer | ND | 2 |
ND: no disponible.
Entre las enfermedades más frecuentes, y con una especial relevancia por sus implicaciones en la capacidad de aprendizaje, comunicación e integración social, están los déficits sensoriales.
Los problemas visuales16 presentan una alta prevalencia (46-100%). Son frecuentes los defectos de refracción, el estrabismo, las cataratas y el queratocono. Además, se encuentra con frecuencia blefaritis y obstrucción del conducto lacrimonasal. Existe consenso en las distintas guías comparadas sobre la necesidad de una revisión oftalmológica anual o bienal que incluya refracción y fondo de ojo durante toda la edad adulta.
Los déficits auditivos17–19 neurosensoriales o de conducción se objetivan en un 50-70% de las personas. En muchas ocasiones no se diagnostican hasta la edad adulta por las dificultades de comunicación, y pueden ser las causantes de condiciones psiquiátricas asociadas. El cribado de enfermedad auditiva mediante exploración otológica y auditiva se aconseja de forma bienal en España, y anual en EE. UU. y en el Reino Unido.
La cardiopatía congénita es una de las enfermedades más características, con una tasa de hipertensión pulmonar mayor y que aparece a una edad precoz. En la edad adulta adquieren especial relevancia el prolapso mitral y la insuficiencia aórtica. Existe, asimismo, una alta frecuencia de endocarditis, taquiarritmias, síncopes e infecciones respiratorias asociadas20–22.
Las recomendaciones de las diferentes guías para detectar estas enfermedades difieren entre sí. La guía española aconseja la realización de una ecografía cardiaca cada 10 años desde la adolescencia hasta cumplir 40 años y a partir de esa edad cada 5 años. Mientras que en EE. UU. y Reino Unido se aconseja siempre una auscultación cardiaca caso de precisar procedimiento dental y al menos la realización de una ecografía cardiaca en la edad adulta12,13,21.
Todas las guías destacan la necesidad de realizar profilaxis de endocarditis bacteriana caso de existir cardiopatía, valvulopatía o hipertensión pulmonar23,24.
La enfermedad cardiovascular arterioesclerótica25–27 es casi inexistente. A pesar de haber mayores tasas de sobrepeso y de sedentarismo y la dislipidemia tenga una prevalencia creciente, la incidencia de enfermedad cardiovascular es prácticamente despreciable, habiéndose considerado el SD como un modelo «libre de enfermedad cardiovascular». La prevalencia de otros factores de riesgo como tabaquismo, hipertensión arterial y diabetes son muy bajas. Es por ello sorprendente que a pesar de este riesgo tan bajo, las guías acuerdan realizar despistaje anual de diabetes, dislipidemia y síndrome metabólico. Asimismo, la guía española incluye el cribado anual de hipertensión arterial, a pesar de ser una población caracterizada por la hipotensión, característica que ha sido implicada en la protección cardiovascular que los adultos con SD presentan.
La enfermedad endocrina20,28,29 más frecuente es el hipotiroidismo, afectando a un 50% de los adultos. Existen mayores tasas de hipotiroidismo subclínico y de alteraciones tiroideas autoinmunes. El despistaje se debe realizar con la determinación anual de TSH y T4. En nuestro país, caso de existir hipotiroidismo subclínico y anticuerpos antitiroideos, se recomienda una vigilancia semestral.
En cuanto a la enfermedad respiratoria, es imprescindible tener presente que las infecciones respiratorias constituyen en la actualidad una de las principales causas de morbimortalidad29–31. Contribuyen a su aparición la inmunodeficiencia de origen multifactorial que presentan, junto con anomalías anatómicas y funcionales del tracto respiratorio y de otros órganos como el aparato digestivo o cardiaco.
Otra enfermedad respiratoria que merece una especial mención es el síndrome de apnea-hipoapnea del sueño20,32,33. Con una prevalencia del 50-80% se ve favorecida especialmente por las características anatómicas de esta población; la hipotonía de la lengua, el cuello corto,
la hipertrofia de adenoides y la retrognatia. El diagnóstico se realiza mediante polisomnografía basándose en criterios clínicos como ronquidos, hipersomnia diurna, sueño fragmentado no siendo valorable el test de Epworth. Su diagnóstico y tratamiento puede mejorar el rendimiento cognitivo. Se aconseja una correcta anamnesis y exploración de las vías aéreas para su cribado.
No parece existir una mayor predisposición a padecer asma con respecto a la población general. Pero en caso de sospecharla, su diagnóstico debe basarse en criterios clínicos, dada la dificultad para la realización de una espirometría20.
La enfermedad más común en el área digestiva es el estreñimiento20,34,35. A ella contribuye principalmente la hipotonía muscular, pero se ve exacerbada por otras condiciones: el hipotiroidismo, la vida sedentaria o una alimentación inadecuada.
Es importante tener en cuenta la mayor incidencia de enfermedad celiaca20,35,36 (llegando a alcanzar tasas de un 12%), con mayor frecuencia de manifestaciones atípicas, pasando desapercibida en muchas ocasiones. Existe consenso en la realización de cribado sistemático para celiaquía en el adulto asintomático al menos una vez en la vida, mediante la detección de anticuerpos antitransglutaminasa tipo IgA junto con IgA global. En caso de obtener un resultado positivo, las guías inglesas y americanas aconsejan seguir indicaciones de las guías NICE37, realizando biopsia intestinal, aunque esta no sería necesaria si los anticuerpos antitransglutaminasa superasen 10 veces su valor normal. En caso de ausencia de HLA DQ2 y HLA DQ8, podría evitarse dicho despistaje. En cualquier momento de la vida, si surgen trastornos de ritmo intestinal, distensión abdominal, tristeza, artritis, dermatitis herpetiforme o anemia o si existieran otras enfermedades autoinmunes como diabetes o hipotiroidismo siempre habría que descartar celiaquía.
Por otro lado, a pesar de no observar una mayor tasa de Helicobacter pylori (H. pylori), sí existen mayores factores de riesgo para su presencia (institucionalización, mayor hipersalivación, menor higiene…) y esta suele ser asintomática. En EE. UU. y Reino Unido se aconseja realizar un test del aliento para descartar la presencia de H. pylori y actuar en caso de positividad según el consenso existente20,35. Las guías españolas por el momento no aconsejan esta práctica12,38.
Aunque existen algunos rasgos conductuales propios del SD, como la obstinación, cierto retraimiento social, conducta compulsiva y alto grado de soliloquios, entre el 27 y el 35% de los pacientes pueden presentar algún tipo de enfermedad mental: trastornos del ánimo, de conducta, obsesivos compulsivos o cuadros psicóticos.
Según envejecen el riesgo de desarrollar enfermedad de Alzheimer39–42 aumenta exponencialmente. En términos medios la prevalencia oscila en torno a un 15%, pero aumenta con la edad de forma muy significativa, alcanzando aproximadamente un 80% a los 60 años.
A partir de los 35-40 años todos los pacientes presentan alteraciones cerebrales neuropatogénicas propias de la EA. La edad de aparición es variable, pero es significativa la precocidad con que se inicia en esta población, aproximadamente 20 años antes. A diferencia de la de la población general, los pacientes con SD muestran síntomas propios de la corteza prefrontal y son característicos los fallos en la función ejecutiva. Podemos encontrar crisis epilépticas hasta en un 80% de los pacientes que la desarrollan.
Las distintas guías coinciden en aconsejar una valoración neuropsiquiátrica periódica. Se debe realizar un examen clínico completo que permita excluir otros procesos médicos (enfermedades endocrinas, metabólicas...), pérdidas sensoriales o alteraciones del ánimo y una exhaustiva entrevista clínica tanto con el paciente como con el cuidador puesto que el diagnóstico es difícil de realizar.
La laxitud ligamentosa, tan frecuente en esta población, es la causante de la inestabilidad o subluxación atlantoaxoidea, presente en un 5-15%. En su gran mayoría son formas asintomáticas. Se describen también con mayor frecuencia luxaciones o subluxaciones rotulianas, pies planos, escoliosis y hallux valgus. Alcanzada la etapa adulta se deben considerar los problemas osteoarticulares de cadera y la osteoporosis20,43,44.
Para la detección de inestabilidad atlantoaxoidea, las guías ofrecen distintos consejos. En España y EE. UU. aconsejan realizar una radiología simple de raquis cervical en posición neutra, hiperflexión e hiperextensión al menos una vez en la vida adulta. A pesar de esta recomendación, muchos profesionales consideran que la radiación que reciben con esta prueba no justifica el posible beneficio y en general no lo aconsejan. Así en el Reino Unido la radiología de rutina no está recomendada, solo se debe considerar si hay cervicalgia, tortícolis o alteración neurológica.
Existe consenso en cuanto a la exploración bienal osteoarticular, valorando la necesidad de pruebas complementarias para descartar osteoporosis. Muchos profesionales aconsejan realizar densitometría ósea cada 2 años en los mayores de 40-45 años con SD45.
Entre los problemas genitourinarios del adulto cabe destacar el cáncer testicular, 6 veces más frecuente que en los varones de la población general. Para su detección, la guía americana recomienda la exploración testicular anual en el adulto con determinación de PSA en varones mayores de 50 años. En España una vez descartada la criptorquidia en la edad infantil, no está indicada dicha exploración46,47.
En las mujeres debemos tener en cuenta que la fertilidad es normal y que la menopausia acontece una media de 6 años antes que en la población general48. En España y en el Reino Unido las guías aconsejan abordar la función sexual y el método anticonceptivo en consenso con la familia. En el Reino Unido además aconsejan la determinación sanguínea de FSH para descartar menopausia tras 6 meses sin menstruar.
La enfermedad dermatológica más habitual es la xerosis cutánea, la dermatitis seborreica, la alopecia areata y la forunculosis. Es relativamente sencillo realizar un adecuado cribado de estas enfermedades, todas las guías aconsejan examen rutinario de la piel.
La condición hematológica más constante en los adultos es la presencia de macrocitosis que no reviste significado patológico49. A pesar de la característica mayor prevalencia de leucemia en la edad infantil, este riesgo desaparece al llegar a la vida adulta, por lo que su despistaje no está indicado.
En cuanto a la enfermedad bucodental, a pesar de la menor propensión a padecer caries, las alteraciones funcionales y la enfermedad periodontal son más frecuentes. Así como la halitosis y el bruxismo de predominio diurno. El factor más importante para la prevención de caries es la exposición a fluoruro junto con la correcta higiene de la cavidad bucal después de cada comida. Las guías aconsejan una visita anual al dentista durante toda la vida adulta12,13.
Existe consenso en el estricto cumplimiento del calendario vacunal considerando a esta población como de riesgo por su inmunodeficiencia. En la edad adulta se debe comprobar la vacunación previamente recibida, poniendo especial énfasis en las vacunas de la hepatitis A y B, la antitetánica (con sus correspondientes dosis de recuerdo), la antineumocócica (VNP23 recibiendo una segunda dosis caso de confirmarse una inmunodeficiencia a los 5 años de la primera, y en mayores de 50 años la administración de una dosis de VNC13) y la antigripal de forma anual5,12,13.
Además de las recomendaciones específicas, todas las guías concuerdan que estos pacientes deben beneficiarse de los mismos programas de actividades preventivas que la población general2-6,9,20. Estas abarcan promoción de estilos de vida y recomendaciones para la prevención y detección precoz de enfermedades cardiovasculares, infecciones, salud mental y cáncer. La mayoría de los consejos se solapan con los recogidos en las guías específicas para SD, con la salvedad de las exploraciones realizadas para el diagnóstico precoz del cáncer, entre las que destacan la realización de mamografías, citologías y detección de sangre oculta en heces. Son exploraciones cuestionables, pues a pesar del mayor riesgo de tumores germinales y de linfomas, el riesgo de desarrollar tumores sólidos es prácticamente inexistente en esta población; hecho relacionado con la menor presencia de factores externos carcinógenos y el exceso de genes supresores del cáncer presentes en el cromosoma 2150–53.
Educación para la salud12,13,20,54Durante toda la edad adulta, las guías recomiendan abordar anualmente recomendaciones sobre el estilo de vida: cuidar la higiene corporal, realizar alimentación sana y ejercicio físico, fomentar la práctica de actividades sociales, de ocio y tiempo libre, adoptar medidas de prevención para enfermedades de transmisión sexual y de hábitos tóxicos.
Se debe valorar el riesgo social tanto de la persona con SD como del cuidador, solicitando la ayuda de servicios sociales caso de ser necesario.
De forma periódica se deben revisar las medicaciones administradas, y retirar todo aquello que no sea necesario con el fin de facilitar la adherencia, evitar interacciones y efectos secundarios.
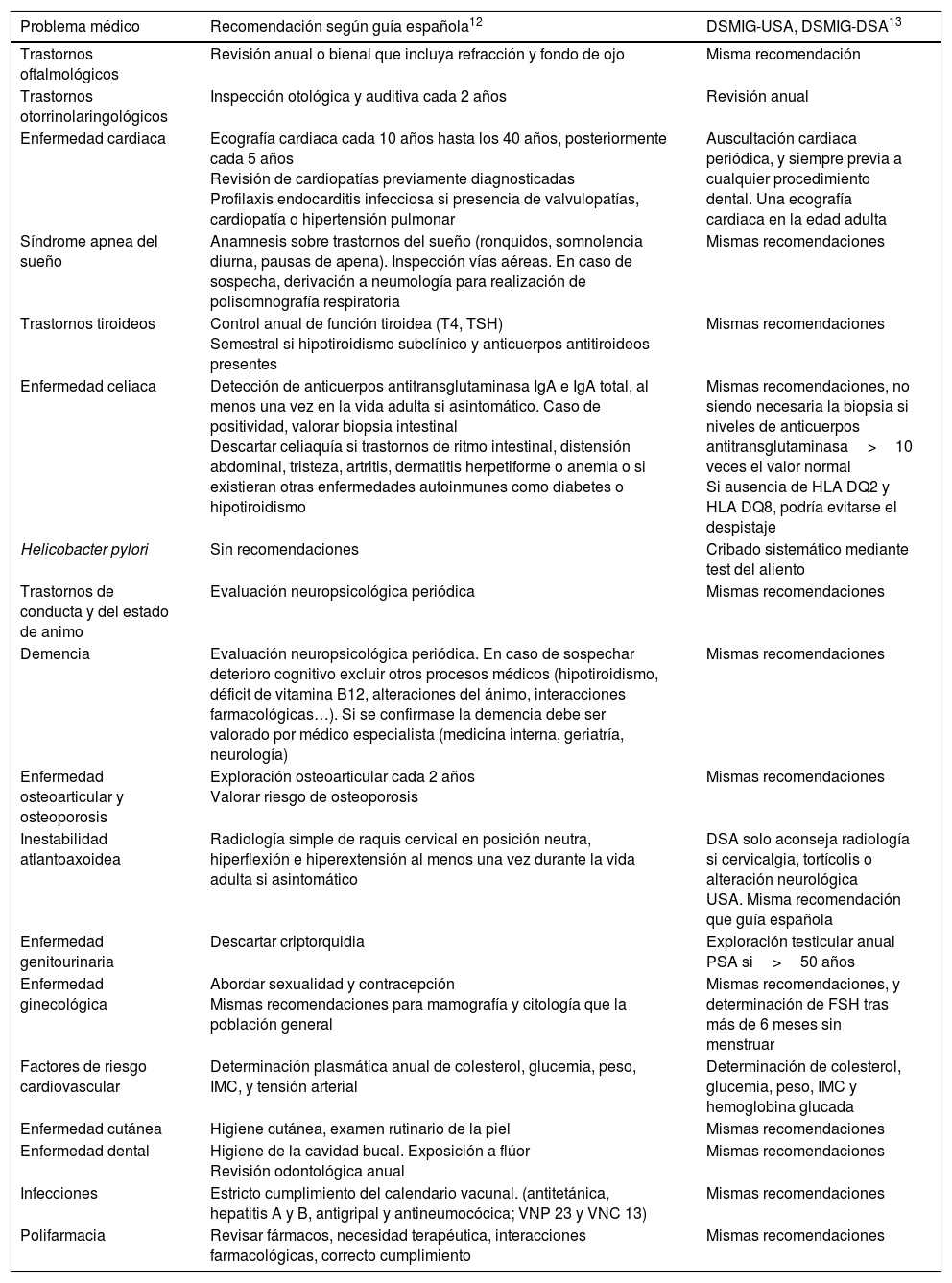
En la tabla 2 se resumen las recomendaciones de salud específicas para esta población comparando las distintas guías analizadas.
| Problema médico | Recomendación según guía española12 | DSMIG-USA, DSMIG-DSA13 |
|---|---|---|
| Trastornos oftalmológicos | Revisión anual o bienal que incluya refracción y fondo de ojo | Misma recomendación |
| Trastornos otorrinolaringológicos | Inspección otológica y auditiva cada 2 años | Revisión anual |
| Enfermedad cardiaca | Ecografía cardiaca cada 10 años hasta los 40 años, posteriormente cada 5 años Revisión de cardiopatías previamente diagnosticadas Profilaxis endocarditis infecciosa si presencia de valvulopatías, cardiopatía o hipertensión pulmonar | Auscultación cardiaca periódica, y siempre previa a cualquier procedimiento dental. Una ecografía cardiaca en la edad adulta |
| Síndrome apnea del sueño | Anamnesis sobre trastornos del sueño (ronquidos, somnolencia diurna, pausas de apena). Inspección vías aéreas. En caso de sospecha, derivación a neumología para realización de polisomnografía respiratoria | Mismas recomendaciones |
| Trastornos tiroideos | Control anual de función tiroidea (T4, TSH) Semestral si hipotiroidismo subclínico y anticuerpos antitiroideos presentes | Mismas recomendaciones |
| Enfermedad celiaca | Detección de anticuerpos antitransglutaminasa IgA e IgA total, al menos una vez en la vida adulta si asintomático. Caso de positividad, valorar biopsia intestinal Descartar celiaquía si trastornos de ritmo intestinal, distensión abdominal, tristeza, artritis, dermatitis herpetiforme o anemia o si existieran otras enfermedades autoinmunes como diabetes o hipotiroidismo | Mismas recomendaciones, no siendo necesaria la biopsia si niveles de anticuerpos antitransglutaminasa>10 veces el valor normal Si ausencia de HLA DQ2 y HLA DQ8, podría evitarse el despistaje |
| Helicobacter pylori | Sin recomendaciones | Cribado sistemático mediante test del aliento |
| Trastornos de conducta y del estado de animo | Evaluación neuropsicológica periódica | Mismas recomendaciones |
| Demencia | Evaluación neuropsicológica periódica. En caso de sospechar deterioro cognitivo excluir otros procesos médicos (hipotiroidismo, déficit de vitamina B12, alteraciones del ánimo, interacciones farmacológicas…). Si se confirmase la demencia debe ser valorado por médico especialista (medicina interna, geriatría, neurología) | Mismas recomendaciones |
| Enfermedad osteoarticular y osteoporosis | Exploración osteoarticular cada 2 años Valorar riesgo de osteoporosis | Mismas recomendaciones |
| Inestabilidad atlantoaxoidea | Radiología simple de raquis cervical en posición neutra, hiperflexión e hiperextensión al menos una vez durante la vida adulta si asintomático | DSA solo aconseja radiología si cervicalgia, tortícolis o alteración neurológica USA. Misma recomendación que guía española |
| Enfermedad genitourinaria | Descartar criptorquidia | Exploración testicular anual PSA si>50 años |
| Enfermedad ginecológica | Abordar sexualidad y contracepción Mismas recomendaciones para mamografía y citología que la población general | Mismas recomendaciones, y determinación de FSH tras más de 6 meses sin menstruar |
| Factores de riesgo cardiovascular | Determinación plasmática anual de colesterol, glucemia, peso, IMC, y tensión arterial | Determinación de colesterol, glucemia, peso, IMC y hemoglobina glucada |
| Enfermedad cutánea | Higiene cutánea, examen rutinario de la piel | Mismas recomendaciones |
| Enfermedad dental | Higiene de la cavidad bucal. Exposición a flúor Revisión odontológica anual | Mismas recomendaciones |
| Infecciones | Estricto cumplimiento del calendario vacunal. (antitetánica, hepatitis A y B, antigripal y antineumocócica; VNP 23 y VNC 13) | Mismas recomendaciones |
| Polifarmacia | Revisar fármacos, necesidad terapéutica, interacciones farmacológicas, correcto cumplimiento | Mismas recomendaciones |
Fuente: Elaboración propia.
Existen otras enfermedades médicas que acompañan al sujeto con SD desde la infancia o adolescencia y que deben recibir el seguimiento correspondiente a lo largo de la edad adulta. En general, tanto el tratamiento como el seguimiento de las enfermedades no difieren del de la población general2,20.
Comparación y adecuación de las recomendacionesLas recomendaciones españolas son muy similares a las norteamericanas e inglesas. Fundamentalmente discrepan en 3 puntos. Uno de ellos es la realización de cribado sistemático para detectar la presencia de H. pylori, hecho aconsejado en EE. UU: y en Reino Unido, mientras que en España aun no existen recomendaciones para su despistaje ni en las guías específicas ni en el último Consenso Español sobre la infección por H. pylori. Sería conveniente la realización de un estudio amplio que pudiera justificar dicha práctica en nuestro país.
Por otro lado, la detección de la inestabilidad atlantoaxoidea pone de manifiesto gran controversia tanto entre guías como entre profesionales Dado el escaso perjuicio de la irradiación recibida al realizar una radiografía lateral de cuello y el grave daño que supone dicha inestabilidad, mientras no existan pruebas mejores para poder detectarla parece razonable su indicación.
En tercer lugar, existen diferencias en cuanto al despistaje de valvulopatía, tanto en la frecuencia como en el método diagnóstico. En España este se centra en la ecocardiografía con una frecuencia periódica que va aumentando con la edad. En EE. UU. e Inglaterra, se basan en la auscultación cardiaca para su diagnóstico y solo recomiendan una ecografía a lo largo de la vida adulta. La mayor sensibilidad ecográfica para su diagnóstico y las importantes complicaciones asociadas podrían justificar la realización periódica de ecocardiografía en esta población.
Un aspecto a actualizar en las guías es el relacionado con la prevención de la enfermedad cardiovascular y el despistaje de sus factores de riesgo, que dada su escasa prevalencia no parece justificado. De la misma forma que no lo está el cribado de la enfermedad neoplásica que actualmente está recomendado en población sin SD.
A pesar de la alta prevalencia y precocidad de la EA las guías no dimensionan adecuadamente esta enfermedad cuyo despistaje debería realizarse de forma más estandarizada.
Conclusiones y recomendaciones finalesEl aumento de la esperanza de vida que presentan las personas con SD obliga al profesional sanitario al conocimiento de sus peculiaridades y de las recomendaciones de salud específicas. Estas deben ser ampliamente difundidas y fácilmente accesibles tanto por sanitarios como por los allegados de la persona con SD.
El objetivo final de reforzar los conocimientos sobre dichas recomendaciones de salud es poder contribuir a añadir calidad de vida a los años en todas sus dimensiones; emocional, física y social, desarrollo personal, autonomía e integración, tanto en la vida adulta como en su vejez. Es preciso continuar investigando para poder conocer mejor la historia natural de las enfermedades médicas que afectan al individuo con SD, y de esta forma poder prevenirlas, diagnosticarlas o tratarlas logrando así las máximas cotas de salud posible.
Conflicto de interesesNo existen conflictos de intereses en ninguno de los componentes de este artículo.