El objetivo de este estudio es evaluar la autopercepción de la enfermedad por parte de pacientes con enfermedades crónicas y objetivar factores relacionados con esa percepción.
Material y métodosEstudio descriptivo transversal, basado en cuestionarios realizados entre septiembre de 2014 y abril de 2015 en 9 centros de salud de Navarra (6 urbanos y 3 rurales), España. Se recogieron los datos según un muestreo de oportunidad. La muestra final fue de 196 pacientes mayores de 65 años con al menos una enfermedad crónica. Variable resultado: autopercepción de enfermedad evaluada por el cuestionario The Brief Illness Perception Questionnaire (9 ítems. Evalúa la representación cognitiva y emocional de la enfermedad. Puntuación total más alta indica mayor amenaza de la enfermedad para el paciente). Variables explicativas: evaluación de cuidados recibidos mediante el test The Patient Assessment of Chronic Illness Care, índice de Katz, escala de valoración sociofamiliar de Gijón y calidad de vida mediante el EQ5D. Otras variables estudiadas: sexo, edad, educación, índice de Charlson y número de enfermedades crónicas. Se valoró la asociación entre la puntuación total del The Brief Illness Perception Questionnaire con el resto de variables.
ResultadosLa autopercepción de enfermedad es más negativa con mayor número de enfermedades (rho: 0,242; p=0,001), mayor dependencia del paciente (rho: –0,193; p=0,007) y con peor calidad de vida autopercibida (EQ VAS rho: –0,484; p<0,001. EQ5D5L Index value rho: –0,507; p<0,001).
ConclusionesLa percepción que los pacientes crónicos tienen sobre su enfermedad empeora conforme aumentan sus afecciones, su dependencia y empeora su calidad de vida.
The aim of this study is to assess the self-perception of disease by patients with chronic diseases and determine factors related to their perception of disease.
Material and methodsCross-sectional descriptive study performed between September 2014 and April 2015 in nine (6 urban and 3 rural) Health Centres of Navarra, Spain. The participants were recruited by convenience sampling of 196 patients aged over 65 years with at least one chronic disease. The outcome variable was: Perception of disease evaluated through The Brief Illness Perception Questionnaire (9 items. Assessment of the cognitive and emotional representation of the disease. A higher total score indicates a greater threat of disease to the patient). Explanatory variables: Evaluation of the care received through the Patient Assessment of Chronic Illness Care, Katz index, Gijon's socio-family evaluation scale and quality of life using the EQ5D questionnaire. Other variables studied were: gender, age, education, Charlson index, and number of chronic diseases. The association between the total The Brief Illness Perception Questionnaire value and the rest of the variables was calculated.
ResultsThe self-perception of disease is more negative for a larger number of diseases (rho: 0.242; p=.001), greater patient dependence (rho: -0.193; P=.007), and a poorer self-perceived quality of life (EQ VAS rho: –0.484; P<.001. EQ5D5L Index value rho: –0.507; P<.001).
ConclusionsThe perception that chronic patients have about their disease worsens as their diseases and their dependence increase, and also worsens their quality of life.
Actualmente uno de los principales problemas a los que se enfrenta nuestro sistema sanitario son los enfermos con procesos patológicos crónicos, dada su alta prevalencia, sobrecarga asistencial, aumento en el consumo de recursos y, en general, progresivamente mayores dificultades en su atención. Esto está haciendo que nos planteemos una gestión específica para estos pacientes, dado además que su control clínico actual no es el esperado1.
Para controlar las enfermedades crónicas es necesario conocerlas y que el individuo se adapte a ellas. El relato de la experiencia de los pacientes sobre su enfermedad tiene por lo tanto un impacto directo en su comportamiento. El modelo de autorregulación de sentido común (Common Sense of Self-Regulation Model), propuesto por Leventhal en la década de los 80, pretende explicar la adaptación de la persona a su enfermedad. Establece que la representación de la enfermedad se desarrolla en varias etapas en las que el individuo crea una representación cognitiva y emocional de la enfermedad como respuesta a la amenaza para la salud que supone la misma. Leventhal propuso que la representación cognitiva de la enfermedad constaba de 5 dimensiones (identidad, causas, duración, consecuencias y control/curación) recogidas en el cuestionario The Illness Perception Questionnaire2 (IPQ) que evalúa estas 5 dimensiones cognitivas. Posteriormente se propuso una versión revisada de esta escala The Illness Perception Questionnaire-Revised3 (IPQ-R) que dividió la dimensión de control en control personal y control del tratamiento y la de duración de la enfermedad en aguda/crónica y cíclica y añadió 2 dimensiones más: de coherencia de la enfermedad y de representación emocional. Este cuestionario consta de más de 80 ítems, por lo que posteriormente se elaboró una versión reducida, The Brief Illness Perception Questionnaire (BIPQ), que demostró adecuadas propiedades psicométricas4 y que está validado al castellano5. Evalúa la representación cognitiva y emocional de la enfermedad mediante un test con 9 ítems (consecuencias, duración, control personal, control del tratamiento, identidad, preocupación, coherencia, representación emocional y causas). Los 8 primeros ítems se evalúan mediante una escala de 0 a 10 en función del grado de acuerdo con el enunciado propuesto. El último ítem, causas, es de respuesta abierta y se evalúa citando las 3 respuestas más importantes que se creen que causaron la enfermedad. Este test es más apropiado para pacientes más enfermos o de más edad, por ser más fácil y rápido de completar, y ofrece la posibilidad de investigar la percepción de enfermedad en un amplio rango de pacientes6.
Hay evidencias de relaciones previsibles entre las representaciones cognitivas de la enfermedad y su afrontamiento con resultados en la salud de las personas enfermas7–9, e incluso con reducción de la mortalidad10,11. También se ha relacionado la percepción de enfermedad con estrategias de afrontamiento y alteraciones psicológicas12,13. Una tarea importante de la investigación psicológica en salud es entender los factores que influyen en la adherencia de un individuo a un régimen terapéutico o a un comportamiento de la salud para gestionar la enfermedad y para identificar objetivos adecuados para la intervención7. Los resultados sugieren que en la práctica clínica la adherencia se puede mejorar, alterando la percepción de enfermedad y la percepción del tratamiento. Las intervenciones para cambiar la percepción de enfermedad han demostrado mejorar los resultados en los pacientes con cardiopatía isquémica14 o diabetes15.
Asimismo, se ha objetivado que la toma decisiones por parte del paciente, una mayor participación activa en los cuidados y una mayor autogestión de la enfermedad son factores clave en los resultados de los pacientes16 y la percepción de enfermedad desempeña un papel importante en el grado de cumplimiento de los objetivos de control de la enfermedad17.
En este trabajo se llevó a cabo una evaluación de la percepción de la enfermedad en pacientes crónicos desde la Atención Primaria en el entorno de la Comunidad Foral de Navarra utilizando el cuestionario BIPQ. Se evaluó si esta percepción se asociaba con factores sociodemográficos, clínicos, con la calidad de los cuidados recibidos, así como con el grado de dependencia, situación social o la calidad de vida. Este estudio forma parte de uno más general que evalúa otras medidas de resultado autopercibidas por pacientes crónicos, como es la percepción del cuidado recibido y que está ya publicado18.
Material y métodosSe trata de un estudio descriptivo observacional, basado en cuestionarios a partir de entrevistas a pacientes con enfermedades crónicas en 9 centros de salud de Navarra. Inicialmente se propuso el participar a 256 pacientes, de los que 56 lo rechazaron, y finalmente se realizó el estudio sobre una muestra final de 196 pacientes, ya que 4 no cumplieron los criterios de inclusión propuestos de forma estricta. Se les ofreció participar según un muestreo de oportunidad proponiendo la participación de pacientes que, cumpliendo los criterios de inclusión, tenían cita de revisión en la consulta de enfermería por alguna de sus enfermedades crónicas. Dieciocho pacientes fueron domiciliarios. Las entrevistas se realizaron entre septiembre de 2014 y abril de 2015. Los criterios de inclusión necesarios para participar fueron tener más de 65 años y al menos una enfermedad del listado propuesto por el grupo de trabajo sobre enfermedades crónicas en Estados Unidos: Multiple Chronic Conditions with Health and Human Services Office of the Assistant Secretary of Health19.
Inicialmente se les explicó a los pacientes las características y objetivos del estudio, solicitándoles su participación para la cumplimentación de los cuestionarios. Posteriormente, y de forma voluntaria, se les propuso firmar un consentimiento informado escrito para acceder de forma puntual a su historia clínica informatizada con el fin únicamente de recoger el listado de enfermedades crónicas y su índice de Charlson. En caso de no dar este consentimiento escrito la información sobre las enfermedades crónicas y el índice de comorbilidad se realizó según la información aportada en la entrevista con el paciente. Veinticuatro pacientes no firmaron este consentimiento escrito. En el caso de que por deterioro cognitivo no fuese posible que el paciente respondiese a los cuestionarios fue el cuidador principal quien respondió por él. Esto ocurrió en 4 pacientes, donde fue el cuidador principal quien respondió a todos los cuestionarios y hay otros 4 pacientes donde el cuidador ayudó a responder el cuestionario Patient Assessment of Chronic Illness Care (PACIC) (evaluación los cuidados recibidos por parte del paciente) únicamente.
En la entrevista con el paciente se recogieron las siguientes variables, variable resultado: BIPQ4 que evalúa la percepción de enfermedad mediante un test con 9 ítems. Los resultados se pueden expresar como la suma de los 8 primeros, invirtiendo los ítems 3, 4 y 7, obteniéndose un valor entre 0=no amenaza para el paciente y 80=máxima amenaza de la enfermedad para el paciente. Otra forma de mostrar los resultados es con el valor de los diferentes ítems de forma independiente. Asimismo, se recogieron otras variables explicativas: índice de comorbilidad de Charlson20, número de enfermedades crónicas, evaluación de los cuidados recibidos por parte del paciente mediante el cuestionario PACIC21 validado al castellano (consta de 20 ítems evaluados según una escala de Likert de 5 puntos, donde valores más altos indican mejor valoración de los cuidados recibidos), el Índice de Katz22 que valora el grado de independencia de las actividades de la vida diaria. El riesgo social en el entorno sociofamiliar del paciente se evaluó mediante la Escala de valoración sociofamiliar de Gijón23 (consta de 5 variables con 5 posibles respuestas que varían en gradiente) y el estado de salud del paciente o calidad de vida que se evaluó mediante la escala EQ-5D-5L del EuroQol Group Association24 (consta de 5 dimensiones evaluadas según escala Likert de 5 puntos. Asimismo proporciona un índice de utilidad denominado EQ5D5L Index value, donde las respuestas se convierten en una sola puntuación ponderada entre 0 y 1. Este test también permite otra puntuación en una escala analógica visual que va desde 0: «peor estado de salud», a 100: «mejor estado de salud»). Se incluyeron además variables sociodemográficas: sexo, edad y lugar de realización de los test (domicilio o centro de salud) y variables socioeconómicas: nivel de estudios.
Las entrevistas se realizaron por un único profesional sanitario, médico de familia.
Análisis estadísticoLas variables cuantitativas se describieron con el valor de la media y con su desviación estándar. Las variables cualitativas se expresaron en porcentajes con sus respectivos intervalos de confianza al 95%.
La comparación de variables se realizó mediante test no paramétricos, dado que no se pudo asumir normalidad en las mismas. Se utilizaron los test U de Mann Whitney y correlación de Spearman. El nivel de significación estadística establecido fue del 5%. Se utilizó en el análisis IBM SPSS Satatistics 21.
Aspectos éticosEl estudio fue valorado y aprobado por el Comité Ético de Investigación Clínica de Navarra (fecha 23 mayo de 2014, Proyecto 59/2014).
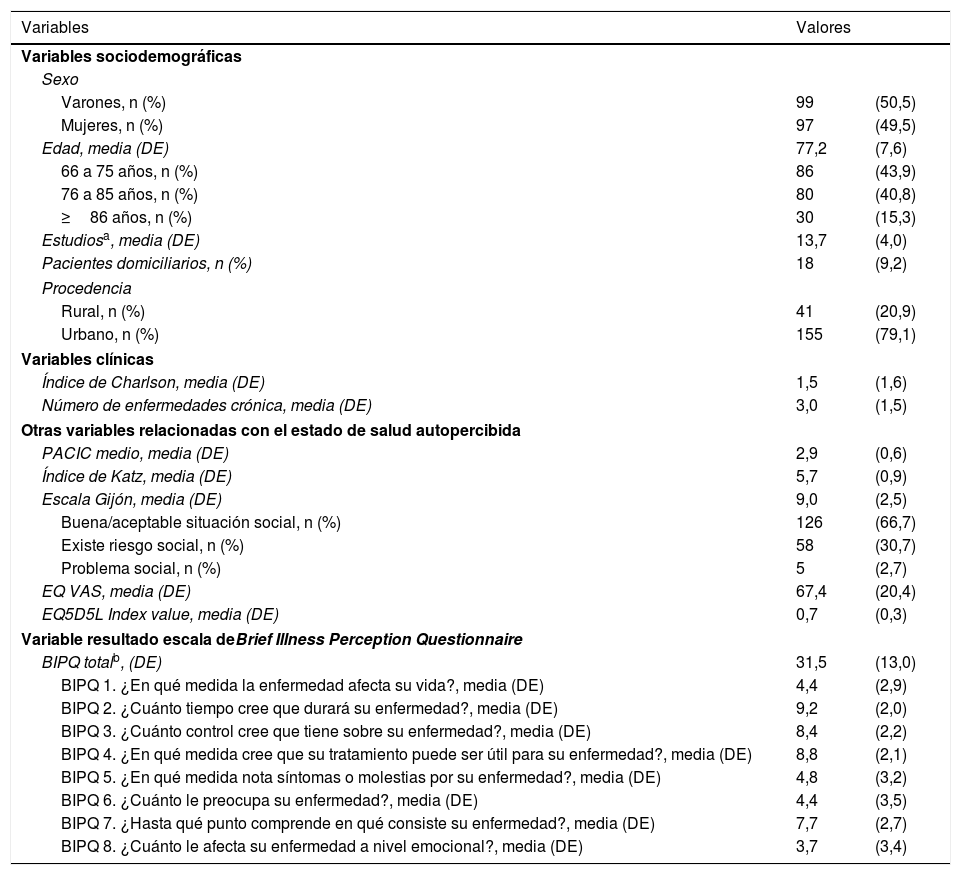
ResultadosLa tabla 1 recoge las principales características sociodemográficas, clínicas y resultados de las escalas en los 196 pacientes sobre los que finalmente se realizó el estudio. La muestra final constó de 99 varones y 97 mujeres con una edad media de 77,2 años (DE: 7,6). La mayoría de los pacientes fueron independientes para las actividades de la vida diaria (índice de Katz medio fue 5,7 [DE: 0,9]), en una escala entre 0: totalmente dependiente y 6: independiente para todas las actividades de la vida diaria. La puntuación sobre la calidad de los cuidados recibidos estuvo en la media (media del valor numérico del PACIC fue de 2,9 [DE: 0,6]). La calidad de vida de los pacientes según el EQ VAS medio fue de 67,4 (DE: 20,4). En relación con los resultados sobre la percepción de enfermedad medido por el BIPQ total, se obtuvo un valor medio global de 31,5 (DE: 13). En el análisis específico de cada uno de los ítems del BIPQ se observó que la mayoría de paciente creía que sus enfermedades iban a durar toda la vida (media 9,2; DE: 2,0), creían tener un control importante sobre su enfermedad (media 8,4; DE: 2,2), creían que su tratamiento era muy útil para su enfermedad (media 8,8; DE: 2,1) y creían comprender casi totalmente en qué consiste su enfermedad (media 7,7; DE: 2,7). En el análisis de la pregunta 9 del BIPQ, que son respuestas libres a la pregunta sobre cuáles cree que son los factores principales que causaron su enfermedad, la principal respuesta fue la edad (18,3%), seguido de herencia/genética (12,2%) y posteriormente trabajo (7,1%).
Características sociodemográficas, clínicas y resultados de las escalas en los pacientes de la muestra (n=196)
| Variables | Valores | |
|---|---|---|
| Variables sociodemográficas | ||
| Sexo | ||
| Varones, n (%) | 99 | (50,5) |
| Mujeres, n (%) | 97 | (49,5) |
| Edad, media (DE) | 77,2 | (7,6) |
| 66 a 75 años, n (%) | 86 | (43,9) |
| 76 a 85 años, n (%) | 80 | (40,8) |
| ≥86 años, n (%) | 30 | (15,3) |
| Estudiosa, media (DE) | 13,7 | (4,0) |
| Pacientes domiciliarios, n (%) | 18 | (9,2) |
| Procedencia | ||
| Rural, n (%) | 41 | (20,9) |
| Urbano, n (%) | 155 | (79,1) |
| Variables clínicas | ||
| Índice de Charlson, media (DE) | 1,5 | (1,6) |
| Número de enfermedades crónica, media (DE) | 3,0 | (1,5) |
| Otras variables relacionadas con el estado de salud autopercibida | ||
| PACIC medio, media (DE) | 2,9 | (0,6) |
| Índice de Katz, media (DE) | 5,7 | (0,9) |
| Escala Gijón, media (DE) | 9,0 | (2,5) |
| Buena/aceptable situación social, n (%) | 126 | (66,7) |
| Existe riesgo social, n (%) | 58 | (30,7) |
| Problema social, n (%) | 5 | (2,7) |
| EQ VAS, media (DE) | 67,4 | (20,4) |
| EQ5D5L Index value, media (DE) | 0,7 | (0,3) |
| Variable resultado escala deBrief Illness Perception Questionnaire | ||
| BIPQ totalb, (DE) | 31,5 | (13,0) |
| BIPQ 1. ¿En qué medida la enfermedad afecta su vida?, media (DE) | 4,4 | (2,9) |
| BIPQ 2. ¿Cuánto tiempo cree que durará su enfermedad?, media (DE) | 9,2 | (2,0) |
| BIPQ 3. ¿Cuánto control cree que tiene sobre su enfermedad?, media (DE) | 8,4 | (2,2) |
| BIPQ 4. ¿En qué medida cree que su tratamiento puede ser útil para su enfermedad?, media (DE) | 8,8 | (2,1) |
| BIPQ 5. ¿En qué medida nota síntomas o molestias por su enfermedad?, media (DE) | 4,8 | (3,2) |
| BIPQ 6. ¿Cuánto le preocupa su enfermedad?, media (DE) | 4,4 | (3,5) |
| BIPQ 7. ¿Hasta qué punto comprende en qué consiste su enfermedad?, media (DE) | 7,7 | (2,7) |
| BIPQ 8. ¿Cuánto le afecta su enfermedad a nivel emocional?, media (DE) | 3,7 | (3,4) |
DE: desviación estándar.
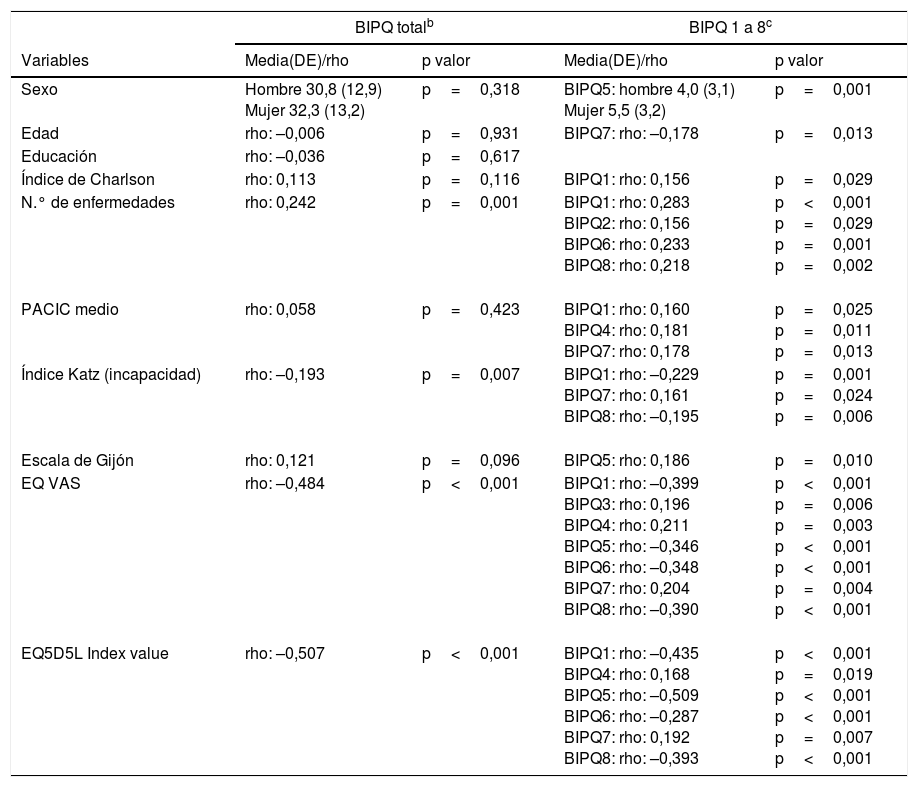
Los resultados del estudio sobre los factores relacionados con la percepción de la enfermedad se encuentran resumidos en la tabla 2. El número de enfermedades presentó una correlación positiva con la percepción de la enfermedad, a mayor número de enfermedades crónicas la percepción de la enfermedad como amenaza también fue mayor (rho: 0,242; p=0,001). Se objetivó que una mayor dependencia de las actividades de la vida diaria según el índice de Katz, fue percibido también como mayor amenaza en la percepción de enfermedad (rho: –0,193; p=0,007). Se observó una correlación negativa con la calidad de vida determinada tanto por el EQ5D5L VAS como por el EQ Index value, por lo que a peor calidad de vida autopercibida aumentó la percepción de enfermedad como amenaza para la persona (EQ VAS rho: –0,484; p<0,001. EQ5D5L Index value rho: –0,507; p<0,001). No se objetivaron asociaciones entre la percepción de enfermedad con variables sociodemográficas ni con la puntuación global de evaluación de los cuidados recibidos.
Relacionesa entre la puntuación total del BIPQb y factores sociodemográficos, clínicos, de evaluación de los cuidados recibidos y de calidad de vida de los pacientes
| BIPQ totalb | BIPQ 1 a 8c | |||
|---|---|---|---|---|
| Variables | Media(DE)/rho | p valor | Media(DE)/rho | p valor |
| Sexo | Hombre 30,8 (12,9) Mujer 32,3 (13,2) | p=0,318 | BIPQ5: hombre 4,0 (3,1) Mujer 5,5 (3,2) | p=0,001 |
| Edad | rho: –0,006 | p=0,931 | BIPQ7: rho: –0,178 | p=0,013 |
| Educación | rho: –0,036 | p=0,617 | ||
| Índice de Charlson | rho: 0,113 | p=0,116 | BIPQ1: rho: 0,156 | p=0,029 |
| N.° de enfermedades | rho: 0,242 | p=0,001 | BIPQ1: rho: 0,283 BIPQ2: rho: 0,156 BIPQ6: rho: 0,233 BIPQ8: rho: 0,218 | p<0,001 p=0,029 p=0,001 p=0,002 |
| PACIC medio | rho: 0,058 | p=0,423 | BIPQ1: rho: 0,160 BIPQ4: rho: 0,181 BIPQ7: rho: 0,178 | p=0,025 p=0,011 p=0,013 |
| Índice Katz (incapacidad) | rho: –0,193 | p=0,007 | BIPQ1: rho: –0,229 BIPQ7: rho: 0,161 BIPQ8: rho: –0,195 | p=0,001 p=0,024 p=0,006 |
| Escala de Gijón | rho: 0,121 | p=0,096 | BIPQ5: rho: 0,186 | p=0,010 |
| EQ VAS | rho: –0,484 | p<0,001 | BIPQ1: rho: –0,399 BIPQ3: rho: 0,196 BIPQ4: rho: 0,211 BIPQ5: rho: –0,346 BIPQ6: rho: –0,348 BIPQ7: rho: 0,204 BIPQ8: rho: –0,390 | p<0,001 p=0,006 p=0,003 p<0,001 p<0,001 p=0,004 p<0,001 |
| EQ5D5L Index value | rho: –0,507 | p<0,001 | BIPQ1: rho: –0,435 BIPQ4: rho: 0,168 BIPQ5: rho: –0,509 BIPQ6: rho: –0,287 BIPQ7: rho: 0,192 BIPQ8: rho: –0,393 | p<0,001 p=0,019 p<0,001 p<0,001 p=0,007 p<0,001 |
DE: desviación estándar; rho: coeficiente de correlación de Spearman.
Prueba no paramétrica U de Mann-Whitney al comparar 2 medias o correlaciones de Spearman entre variables cuantitativas.
Resultado obtenido de la suma de las preguntas 1 a 8 del BIPQ, invirtiendo los resultados de las respuestas 3, 4 y 7.
BIPQ1: ¿en qué medida la enfermedad afecta su vida?; BIPQ2: ¿cuánto tiempo cree que durará su enfermedad?; BIPQ3: ¿cuánto control cree que tiene sobre su enfermedad?; BIPQ4: ¿en qué medida cree que su tratamiento puede ser útil para su enfermedad?; BIPQ5: ¿en qué medida nota síntomas o molestias por su enfermedad?; BIPQ6: ¿cuánto le preocupa su enfermedad?; BIPQ7: ¿hasta qué punto comprende en qué consiste su enfermedad?; BIPQ8: ¿cuánto le afecta su enfermedad a nivel emocional?
Además de las relaciones entre las características de los pacientes y la puntuación total del BIPQ, existen algunas relaciones que solo se dan para algún ítem del BIPQ (parte derecha de la tabla 2) y no para la mayoría. En relación con la pregunta «en qué medida la enfermedad afecta a su vida» (pregunta 1 del BIPQ), al aumentar la comorbilidad en el paciente crónico la enfermedad afectó de forma más importante a su vida (rho: 0,156; p=0,029).
Atendiendo a la pregunta 5 las mujeres puntuaron más síntomas o molestias por la enfermedad que los hombres (mujeres: media 5,5; DE: 3,2 vs. hombres: media 4,0; DE: 3,1; p=0,001). Asimismo, se observó que presentaban más síntomas o molestias por la enfermedad conforme empeoraba la situación social del paciente (rho: 0,186; p=0,010).
En relación con la pregunta de «hasta qué punto comprende en qué consiste su enfermedad» (pregunta 7 del cuestionario BIPQ) se observó que empeoraba la comprensión de la enfermedad conforme aumentaba la edad de los pacientes (rho: –0,178; p=0,013).
La evaluación de los cuidados recibidos por el paciente según el PACIC fue mejor puntuada a medida que la enfermedad afectaba más a la vida del paciente (rho: 0,160; p=0,025), a medida que el paciente creía que su tratamiento podía ser más útil para su enfermedad (rho: 0,181; p=0,011) y conforme creía comprender mejor en qué consistía su enfermedad (rho: 0,178; p=0,013).
DiscusiónEn este estudio se muestra que la percepción de enfermedad percibida por los pacientes crónicos como más desfavorable se relacionó con mayor número de enfermedades, mayor dependencia del paciente y con peor calidad de vida autopercibida.
El valor global de percepción de enfermedad según el BIPQ total fue similar al encontrado en otros estudios12,25,26, por lo que el paciente crónico, en general, no percibió su enfermedad como negativa.
Se observó que a peor calidad de vida aumentó la percepción de enfermedad como desfavorable para el paciente crónico. La mayoría de los estudios son consistentes en este aspecto y relacionan la percepción de la enfermedad con la calidad de vida12,27 o con el estado de salud8. A peor estado de salud se objetivó una percepción de enfermedad peor. El estado de salud en general influyó de forma adversa en la percepción de la enfermedad, y esta tuvo una influencia directa en estrategias de afrontamiento inadaptadas con ansiedad y depresión7,27. Explorar las creencias sobre la enfermedad y el estado de ánimo de los pacientes podría ayudar a mejorar la atención centrada en el paciente.
En el estudio no observamos una relación entre la calidad de los cuidados recibidos y la percepción de la enfermedad de forma global, pero al igual que en este otro estudio en pacientes con diabetes de Thomas et al.28, objetivamos que la mejor calidad de la atención crónica percibida se asoció con una mejor comprensión de la enfermedad. La calidad de la atención crónica recibida definida por el Chronic Care Model como cuidados crónicos consistentes con las expectativas del paciente y centrados en el paciente, se asoció con representaciones de la enfermedad favorables para una buena gestión de los autocuidados28. Estudios previos observaron que un buen apoyo a la autogestión se asoció con una reducción de las hospitalizaciones, visitas a urgencias, consultas ambulatorias y problemas de salud en personas con enfermedades crónicas29. Este resultado puede reflejar que el diseño de la atención crónica para satisfacer las expectativas de los pacientes puede afectar a la compresión de los pacientes de su enfermedad y la percepción de la gravedad de esta, e influir en una mejor autogestión de la enfermedad.
En el análisis de las preguntas del BIPQ se observaron mayores puntuaciones en el ítem «duración» de la enfermedad, seguido de «control del tratamiento» y «control personal». Se observaron resultados similares en otros estudios como los de Norfazilah et al.26 y Petricek et al.30, entre otros. Los ítems que puntuaron más bajo fueron la «representación emocional» e «identidad». Similares resultados a otros estudios como los citados anteriormente de Norfazilah et al.26 y Petricek et al.30, o los de Pesut et al.25 y Thomas et al.28.
No se objetivan diferencias por sexo en la puntuación global de percepción de la enfermedad, únicamente en el ítem «identidad» las mujeres puntuaron más síntomas o molestias que los hombres. Pesut et al.25 observaron lo mismo en pacientes con rinitis alérgica, pero tampoco obtuvieron diferencias entre sexos en la puntuación total del BIPQ.
Este estudio hace una valoración detallada por parte del paciente crónico de la percepción que tiene de la enfermedad, poniendo el énfasis en el propio paciente. Una limitación del estudio podría ser que no se hace referencia a los cuidadores principales o la familia del paciente en la valoración sobre la percepción de la enfermedad, algo que en pacientes crónicos, con dependencia e incapacidad, constituye una parte importante de los cuidados.
De los resultados obtenidos se objetiva que desde la perspectiva del paciente crónico la percepción global que tiene sobre su enfermedad es de no ser amenazante. Asimismo, se objetiva que al aumentar el número de enfermedades crónicas, a mayor dependencia de las actividades de la vida diaria o a peor calidad de vida autopercibida la percepción de enfermedad como desfavorable es mayor. Estos resultados podrían compararse con estudios futuros similares tras la implantación y puesta en práctica del plan de crónicos en nuestra comunidad, con el fin de valorar cambios en la percepción de nuestros pacientes. Otra propuesta futura que también nos planteamos es la comparación de los resultados con una muestra de controles de pacientes sin enfermedades crónicas para ver diferencias en la percepción de enfermedad entre ambos grupos.
Responsabilidades ÉticasLos autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes, y han solicitado los permisos correspondientes a los pacientes.
Conflicto de interesesNo se han descrito conflicto de intereses por parte de los autores.