El HPTP frecuentemente permanece sin diagnosticar en pacientes con hipercalcemia, lo que podría ocasionar un aumento de la morbilidad en estos sujetos.
ObjetivoIdentificar la presencia de hipercalcemia y de criterios de tratamiento quirúrgico (CTQ) no identificados desde al menos un año antes de su remisión a endocrinología en pacientes operados de HPTP. Valorar si este retraso terapéutico se asocia a mayor morbilidad.
MétodosEstudio observacional en 116 pacientes consecutivos. Mediante la revisión de los registros anteriores a 12 meses previos a su derivación a endocrinología se dividieron en 4 grupos: hipercalcemia con CTQ (grupo 1, n=43), hipercalcemia sin CTQ (grupo 2, n=23), calcemias normales (grupo 3, n=18) o ausencia de calcemias en dichos registros (grupo 4, n=32).
ResultadosEn 84 pacientes (72,4%) había calcemias previas, 66 (56,9%) con hipercalcemia, de ellos 43 (37%) con CTQ no valorados. La demora media hasta su remisión fue de 57 meses. Casi la mitad de las calcemias del grupo 1 procedían de urgencias. Respecto al grupo 4 los pacientes del grupo 1 tenían menor edad, mayor incidencia de nefrolitiasis e insuficiencia renal al remitírseles. Las calcemias en el momento de su derivación eran similares, superiores a las de los grupos 2 y 3.
DiscusiónLos pacientes con HPTP y CTQ se remiten a endocrinología con un retraso medio de 5 años. La inadvertencia de la hipercalcemia y/o el desconocimiento de los CTQ retrasan esta derivación, determinada por hipercalcemias superiores, y se asocian a una afectación renal más severa. Son precisas medidas correctoras para evitar este retraso en el diagnóstico y curación del HPTP.
Primary hyperparathyroidism (PHPT) remains underdiagnosed among patients with hypercalcemia, potentially causing increased morbidity.
ObjectiveTo identify in surgically operated patients the presence of overlooked hypercalcemia and patients with criteria for surgery (CFS) for PHPT at least one year prior to referral to Endocrinology, and to determine whether this diagnostic delay leads to increased morbidity.
MethodsAn observational study was carried out in 116 consecutive patients. We evaluated electronic medical records registered at least 12 months prior to referral and divided them in four groups: hypercalcemia with CFS (group 1), hypercalcemia without CFS (group 2), normocalcemia (group 3), and cases without previous biochemical evaluation (group 4).
ResultsA total of 84 patients (72.4%) had a previous measurement of serum calcium at a time interval of ≥ 12 months. Sixty-six (56.9%) had hypercalcemia and 43 of them (37%) had ≥ 1 CFS, with an average delay of 57 months in receiving proper evaluation. Almost half of the calcemia measurements in group 1 had been made in the emergency room. Patients from group 1 were younger, and had a greater frequency of nephrolithiasis and renal impairment than patients in group 4. The serum calcium values at referral were similar in both groups and higher than the values found in patients from the other two groups.
DiscussionIn patients with PHPT and CFS, referral to an endocrinologist is made with an average delay of almost 5 years. The identified causes of this delay, which conditions more kidney disease, are unrecognized hypercalcemia and/or unawareness of the surgical criteria, while calcium elevations promote referral. Interventions are needed to avoid this delay in the diagnosis and resolution of PHPT.
Considerada en los años previos una afección inusual, el hiperparatiroidismo primario (HPTP) incrementó su diagnóstico de forma exponencial desde finales de la década de 1970 con el empleo generalizado de analizadores multicanal que incluían la determinación de la calcemia. En las décadas precedentes el HPTP era descubierto por las complicaciones renales u óseas asociadas con la enfermedad avanzada1, y este cambio diagnóstico originó una avalancha de casos asintomáticos2.
El manejo del HPTP asintomático ha sido objeto de 4 consensos consecutivos desde 1991, con criterios cambiantes para indicar la paratiroidectomía, el único tratamiento definitivo generalmente realizado3. En todos ellos se ha mantenido como criterio para la intervención la edad, el nivel de calcemia y la nefrolitiasis. Sin embargo, la consideración de la calciuria (y su límite) y la densidad ósea (y su localización) han variado a lo largo de estos consensos4–7. Más recientemente, en 2016, la Asociación Americana de Cirujanos Endocrinos propuso la paratiroidectomía en todos los casos en que la intervención tenga un riesgo asumible en función del beneficio y del coste-efectividad frente a la vigilancia y la terapia con cinacalcet y antirreabsortivos8.
Debido al mencionado incremento diagnóstico, en la actualidad la forma más frecuente de presentación del HPTP reside en este patrón de enfermedad subclínica, solo manifiesta por alteraciones analíticas comúnmente inadvertidas, pese a tratarse de la causa más prevalente de hipercalcemia en pacientes no hospitalizados. Esto conlleva que se trate de una enfermedad infradiagnosticada, y en consecuencia infratratada, como se revela en recientes publicaciones donde numerosos pacientes con hipercalcemia documentada permanecen sin ser diagnosticados9,10. Esta demora diagnóstica puede favorecer la progresión del HPTP, con cuadros clínicos floridos, e incrementar el riesgo de desarrollar las complicaciones asociadas a la enfermedad durante ese intervalo de tiempo en ausencia de una intervención.
Para tratar de analizar este fenómeno realizamos una revisión retrospectiva de una serie de pacientes con HPTP, intervenidos mediante la evaluación de los historiales analíticos y clínicos previos a su derivación a la consulta de endocrinología. El objetivo principal del estudio es identificar la demora en el diagnóstico, y el subsecuente tratamiento quirúrgico de al menos un año hasta su derivación a la consulta de endocrinología. Los objetivos secundarios incluyen evaluar si los pacientes con demora diagnóstica presentan una mayor morbilidad asociada, o si esta es más severa que en aquellos pacientes remitidos más prematuramente.
MétodosEl Comité Ético de Investigación Clínica del centro hospitalario autorizó la realización de este estudio. Todos los pacientes habían dado su consentimiento por escrito para la intervención quirúrgica, y autorizado el uso de los datos referentes a su enfermedad con fines de investigación.
Se trata de un estudio observacional retrospectivo que incluye todos los pacientes intervenidos con diagnóstico cierto de HPTP en un centro de tercer nivel, en el periodo comprendido entre el 1 de febrero de 2015 y el 31 de mayo de 2018. Se usaron los registros informáticos de historia clínica electrónica. En todos los pacientes se evaluaron los registros de asistencia a consultas previas en otros servicios (incluidos Urgencias y Atención Primaria), los ingresos hospitalarios previos con sus informes de alta, las exploraciones radiológicas y todas las analíticas accesibles a través del sistema Osabide Global. Este sistema reúne los historiales clínicos de atención especializada, tanto ambulatoria como hospitalaria, de todos los pacientes desde el año 2012, y permite el acceso a los episodios recogidos a través de atención primaria desde el año 2003, así como las pruebas de imagen, informes de alta hospitalaria y analíticas desde 1998. De los historiales clínicos de atención primaria, por medio de la codificación de diagnósticos, se determinó específicamente la presencia del diagnóstico de nefrolitiasis/cólico renal, con valoración individual de los episodios. De los parámetros bioquímicos recogidos desde 1998 en el sistema Omega se identificaron todas las calcemias determinadas antes de la derivación a consulta de endocrinología y su fecha; la fosfatasa alcalina más cercana a la derivación y la simultánea a la primera calcemia elevada si había sido realizada, la fecha de la primera determinación de paratohormona intacta (PTH), la concentración plasmática de creatinina en el análisis que originó la derivación a consulta y en el correspondiente a la primera calcemia elevada detectada. En los análisis posteriores a 2010 se obtuvo el filtrado glomerular estimado (FGE) por la fórmula de MDRD-4.
La calcemia se determinó mediante autoanalizador automatizado con un límite superior de normalidad de 10,4mg/dl. La fosfatasa alcalina con la misma metodología, con un límite superior de 104UI/l en adultos. Se consideró criterio de insuficiencia renal un FGE por la fórmula de MDRD-4<60ml/min, y en los años previos a 2010 una cifra de creatinina superior a 1,4mg/dl en mujeres y 1,5mg/dl en hombres. La determinación de la PTH se realizó mediante un inmunoanálisis comercial con límite superior de 65pg/ml.
No se recogieron las calciurias en orina de 24horas ni los estudios densitométricos, por la habitual ausencia de este dato en la fecha de la primera hipercalcemia y en el momento de ser derivados a consulta, y por abarcar el periodo del estudio retrospectivo años en los que en los diferentes consensos no siempre incluían estos parámetros como criterio de tratamiento quirúrgico, o les daban diferentes límites7.
El intervalo de hasta 12 meses entre la detección de la primera hipercalcemia y la derivación del paciente para su evaluación en endocrinología se consideró como criterio de una correcta actuación. Cuando este intervalo era superior se trató como una derivación inadecuadamente demorada. Este límite se aplicó por el frecuente hábito de comprobar la hipercalcemia en un segundo análisis por parte del médico remitente, usualmente en un intervalo inferior a 12 meses y acompañada de la petición de una PTH simultánea. En los pacientes con hipercalcemia previa (definida como calcio total sérico≥10,4mg/dl más de 12 meses antes de su derivación) se calcularon los meses entre la primera determinación patológica y su derivación a la consulta de endocrinología, así como el intervalo desde la fecha de la primera hipercalcemia hasta la fecha de la primera determinación de PTH. También se evalúo el intervalo entre la última calcemia normal registrada en su historial bioquímico y la primera elevada en los 49 pacientes que disponían de este dato.
En todos los pacientes se analizó la presencia de los siguientes 4 criterios de tratamiento quirúrgico (CTQ), tanto en la fecha de la primera hipercalcemia detectada como en el momento de su derivación: edad≤50 años en el momento del análisis, calcemia≥11,4mg/dl en mayores de 50 años, nefrolitiasis (por técnica de imagen o por cólico renal documentado) e insuficiencia renal acorde a los parámetros definidos anteriormente. La calciuria y la densitometría no se valoraron como criterios de indicación de paratiroidectomía por las razones previamente expuestas.
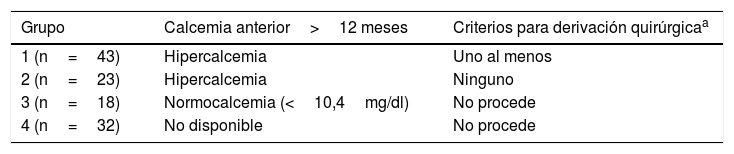
Los pacientes con hipercalcemia constatada al menos un año antes de su derivación, y al menos con un CTQ, se incluyeron como el grupo de cirugía inadecuadamente demorada (grupo 1). Los pacientes con hipercalcemia previa, pero sin ninguno de los 4 criterios considerados como indicación de tratamiento quirúrgico en ese momento, se incluyeron como grupo 2. Los pacientes con calcemias previas documentadas normales formaban el grupo 3 y los pacientes sin calcemias previas registradas, con un intervalo hasta su derivación a consulta superior a 12 meses, constituyeron el grupo 4. La tabla 1 resume estos 4 grupos.
Definición de los 4 grupos en que se dividen los 116 participantes del estudio
| Grupo | Calcemia anterior>12 meses | Criterios para derivación quirúrgicaa |
|---|---|---|
| 1 (n=43) | Hipercalcemia | Uno al menos |
| 2 (n=23) | Hipercalcemia | Ninguno |
| 3 (n=18) | Normocalcemia (<10,4mg/dl) | No procede |
| 4 (n=32) | No disponible | No procede |
El tratamiento estadístico de los datos para las variables continuas (edad, calcemia, intervalos de tiempo y fosfatasa alcalina) se hizo mediante el cálculo de medias y desviaciones estándar. Para su comparación se empleó la «t» de Student. Para las variables cualitativas, como la comparación por sexos o la presencia de nefrolitiasis, se utilizó el test exacto de Fisher. Se consideró significativa una p<0,05. Todos los cálculos se realizaron con el sistema SPSS V.23 (SPSS, Chicago, IL, EE. UU.).
ResultadosSe analizaron 116 pacientes intervenidos por HPTP en el mismo centro hospitalario desde el 1 de febrero de 2015 al 31 de mayo de 2018.
De estos 116 pacientes 84 (72,4%) disponían de determinaciones de calcio con un intervalo superior a los 12 meses antes de la fecha de su derivación a consulta de endocrinología, mientras que 32 (27,6%) no las tenían. De estos 84 pacientes 66 estaban en rango de hipercalcemia (56,9% del total) y 18 (13,8%) de ellos presentaban un calcio sérico<10,4g/dl (fig. 1). Aquellos que presentaban hipercalcemia tuvieron una demora media de 58 meses (rango: 14-166 meses) hasta su remisión a la consulta de endocrinología desde la fecha de esa primera calcemia patológica. Siete de los casos (6% del total) presentaban una demora superior a los 10 años.
De los 66 pacientes con hipercalcemia presente más de 12 meses antes de su evaluación, 23 (33,9%) no presentaban ninguno de los 4 CTQ considerados, mientras que 43 de los 66 (66,1%) reunían al menos un CTQ en el momento de la detección de la hipercalcemia. Las indicaciones de tratamiento quirúrgico no tenidas en cuenta en el momento del diagnóstico de la hipercalcemia fueron: 22 (51,2%) por edad inferior a 50 años, 22 (51,2%) por nefrolitiasis, 10 (23,3%) por calcemia≥11,4mg/dl en esa determinación y 5 pacientes (11,6%) por FGE<60ml/min. Diez pacientes (8,6% del total) presentaban 2 criterios quirúrgicos, con la combinación de nefrolitiasis y edad como la asociación más frecuente (7 casos; 6%) y 3 casos (2,6%) agrupaban 3 criterios para indicar la paratiroidectomía. La demora media en la remisión a la consulta de endocrinología de estos 43 pacientes desde la evidencia de hipercalcemia con CTQ se situó en 57 meses (rango: 14-132), similar a la demora de los 23 pacientes con hipercalcemia previa sin ninguno de estos 4 CTQ (61 meses, rango: 17-166; p=0,35). Esta analítica, cuyo resultado pasó inadvertido a pesar de presentar el paciente CTQ del HPTP, había sido solicitada por los servicios de urgencias en 21 casos (48,8%), medicina de familia en 7 (16,3%), reumatología en 3 (7%), endocrinología en 2 (4,7%), urología en 2 (4,7%) y otras 8 especialidades diferentes, con un caso (2,3%) cada uno.
Tanto la edad a la que se evidenció la primera hipercalcemia, como la edad a la que fueron remitidos a consulta y a la que fueron intervenidos los pacientes del grupo 1 fueron significativamente menores que las de los pacientes de los grupos 2 y 4, pero no fueron significativamente diferentes a las de los pacientes del grupo 3.
La media de la primera hipercalcemia registrada era significativamente mayor en los casos del grupo 1 que en los del grupo 2, un dato previsible al ser la calcemia≥11,4mg/dl un criterio para pertenecer en este grupo, pero aún era más elevada en los casos del grupo 4, lo que podría indicar que la severidad de la hipercalcemia fue uno de los criterios fundamentales para decidir la derivación de los pacientes al endocrinólogo. Los pacientes del grupo 1 fueron los que se intervinieron antes, con un intervalo medio de 10 meses desde la primera consulta de endocrinología, frente a los 24 meses de los pacientes del grupo 2, por lo que se infiere que se priorizaron por su mayor afectación clínica y analítica. Este intervalo era similar en los pacientes del grupo 4, posiblemente reflejo de su HPTP más severo, como sugería la calcemia. El tiempo medio transcurrido desde la primera calcemia elevada y la primera solicitud registrada del PTH supera los 3 años en los 2 primeros grupos, significativamente superior a los otros 2 grupos. Este hallazgo apunta que uno de los motivos para no derivarlos pudo ser la inadvertencia de esta hipercalcemia, y consecuentemente del HPTP en muchos de estos 66 casos. En cuanto a la procedencia de los pacientes al ser derivados a la consulta de endocrinología en su mayoría procedían de los servicios de reumatología y de atención primaria, con un predominio de reumatología en los pacientes del grupo 2, lo que podría deberse a que los reumatólogos vigilaron los pacientes con hipercalcemia hasta que reunieron algún criterio para su remisión. No había diferencias entre los grupos por género, ni en la incidencia de adenomas.
De los 43 casos del grupo 1 había calcemias normales anteriores a la elevada en 19 (44,2%), y en 12 de los 23 (52,2%) pacientes del grupo 2, con tendencia a un intervalo entre ambas determinaciones más largo en los casos del grupo 2. Este intervalo desde la última calcemia previa normal y la de la derivación era mayor aún en los 18 pacientes del grupo 3, 44 meses frente a los 22 meses del grupo 1, aunque la diferencia de estos 2 grupos no alcanzó significación (p=0,07), posiblemente por el escaso número de casos.
Los 32 pacientes del grupo 4, junto con los 16 pacientes del grupo 3, conforman un bloque sin evidencia de hipercalcemia más de un año antes de su derivación. Al comparar entre estos 2 grupos los pacientes del grupo 4 eran significativamente mayores, presentaban calcemias significativamente más elevadas al ser remitidos y también tenían tendencia a cifras más elevadas de fosfatasa alcalina. Un porcentaje similar de ellos en ambos grupos, sobre el 60%, reunían uno o más de los 4 criterios quirúrgicos considerados en el momento de ser derivados a la consulta de endocrinología. No había diferencias por sexo, función renal, presencia de litiasis u otros CTQ, aunque el número de pacientes es escaso.
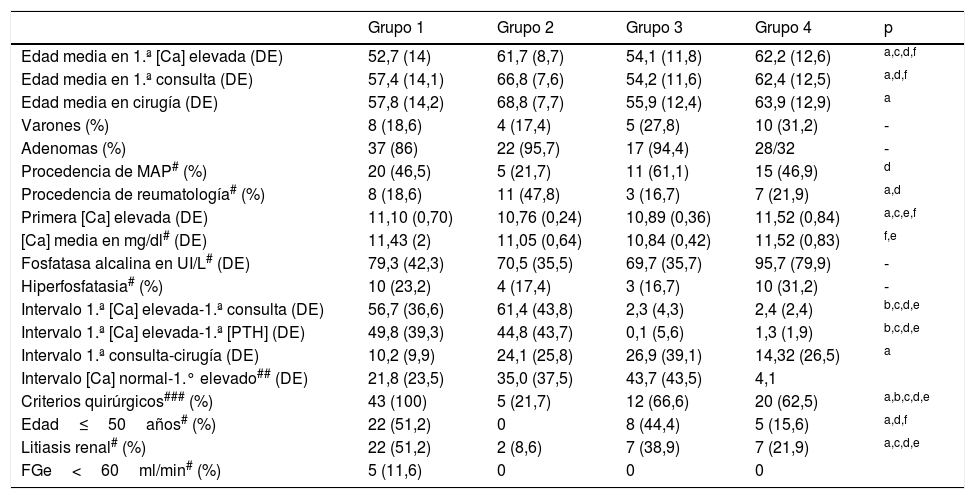
Todos estos datos se resumen en la tabla 2.
Comparación de los parámetros biológicos y analíticos entre los 4 grupos de pacientes. Edad en años. Intervalos medios en meses
| Grupo 1 | Grupo 2 | Grupo 3 | Grupo 4 | p | |
|---|---|---|---|---|---|
| Edad media en 1.ª [Ca] elevada (DE) | 52,7 (14) | 61,7 (8,7) | 54,1 (11,8) | 62,2 (12,6) | a,c,d,f |
| Edad media en 1.ª consulta (DE) | 57,4 (14,1) | 66,8 (7,6) | 54,2 (11,6) | 62,4 (12,5) | a,d,f |
| Edad media en cirugía (DE) | 57,8 (14,2) | 68,8 (7,7) | 55,9 (12,4) | 63,9 (12,9) | a |
| Varones (%) | 8 (18,6) | 4 (17,4) | 5 (27,8) | 10 (31,2) | - |
| Adenomas (%) | 37 (86) | 22 (95,7) | 17 (94,4) | 28/32 | - |
| Procedencia de MAP# (%) | 20 (46,5) | 5 (21,7) | 11 (61,1) | 15 (46,9) | d |
| Procedencia de reumatología# (%) | 8 (18,6) | 11 (47,8) | 3 (16,7) | 7 (21,9) | a,d |
| Primera [Ca] elevada (DE) | 11,10 (0,70) | 10,76 (0,24) | 10,89 (0,36) | 11,52 (0,84) | a,c,e,f |
| [Ca] media en mg/dl# (DE) | 11,43 (2) | 11,05 (0,64) | 10,84 (0,42) | 11,52 (0,83) | f,e |
| Fosfatasa alcalina en UI/L# (DE) | 79,3 (42,3) | 70,5 (35,5) | 69,7 (35,7) | 95,7 (79,9) | - |
| Hiperfosfatasia# (%) | 10 (23,2) | 4 (17,4) | 3 (16,7) | 10 (31,2) | - |
| Intervalo 1.ª [Ca] elevada-1.ª consulta (DE) | 56,7 (36,6) | 61,4 (43,8) | 2,3 (4,3) | 2,4 (2,4) | b,c,d,e |
| Intervalo 1.ª [Ca] elevada-1.ª [PTH] (DE) | 49,8 (39,3) | 44,8 (43,7) | 0,1 (5,6) | 1,3 (1,9) | b,c,d,e |
| Intervalo 1.ª consulta-cirugía (DE) | 10,2 (9,9) | 24,1 (25,8) | 26,9 (39,1) | 14,32 (26,5) | a |
| Intervalo [Ca] normal-1.° elevado## (DE) | 21,8 (23,5) | 35,0 (37,5) | 43,7 (43,5) | 4,1 | |
| Criterios quirúrgicos### (%) | 43 (100) | 5 (21,7) | 12 (66,6) | 20 (62,5) | a,b,c,d,e |
| Edad≤50años# (%) | 22 (51,2) | 0 | 8 (44,4) | 5 (15,6) | a,d,f |
| Litiasis renal# (%) | 22 (51,2) | 2 (8,6) | 7 (38,9) | 7 (21,9) | a,c,d,e |
| FGe<60ml/min# (%) | 5 (11,6) | 0 | 0 | 0 |
Ca: calcio; DE: desviación estándar; FGe: filtrado glomerular estimado; MAP: médico de atención primaria; #: en la primera consulta de endocrinología; ##: en 19, 12, 18 y un paciente en cada grupo respectivamente; ###: los criterios para cirugía incluyen los 4 considerados.
Diferencias significativas (p<0,05):
El HPTP tiene una prevalencia estimada del 0,86% en la población general, según un estudio realizado en casi 3 millones de personas10. Sin embargo, su diagnóstico frecuentemente se demora, al menos en parte por la inadvertencia de la presencia de hipercalcemia en las analíticas11,12, lo que conlleva la no derivación a atención especializada para su evaluación y tratamiento.
La demora en la intervención quirúrgica del HPTP incrementa la posibilidad de desarrollar morbilidades asociadas a nivel óseo y renal, como evidencian los estudios de seguimiento de pacientes sin intervención13, donde la pérdida mineral ósea se hace evidente a los 8 años de seguimiento y es más intensa de los 10 a los 15 años14,15. Por el contrario, la reversión del HPTP conlleva un beneficio muy precoz, evidente en los parámetros bioquímicos de remodelado óseo y en estudios densitométricos16. El diagnóstico y la intervención precoz en los pacientes con HPTP también reduce la recurrencia de nefrolitiasis17, aunque persiste un riesgo mayor que la población general hasta 10 años tras la intervención18,19. Esta litiasis asociada al HPTP constituye más del 15% de los casos de insuficiencia renal terminal secundaria a nefrolitiasis, con un retraso medio entre la formación de los cálculos y el inicio de la diálisis de 86 meses20.
Este retraso diagnóstico se ha evidenciado en series que investigan la presencia de hipercalcemia no evaluada9–12; sin embargo, no hay estudios que analicen la incidencia de este retraso junto a sus posibles causas y consecuencias en pacientes operados. La serie presentada demuestra que más de la mitad de los pacientes intervenidos de HPTP en un centro de tercer nivel mostraban hipercalcemia evidente en analíticas realizadas más de un año antes, y casi 2/3 de estos presentaban criterios para un tratamiento quirúrgico considerando parámetros básicos (edad, litiasis, función renal y la propia calcemia), sin incluir la DMO y calciuria. Es plausible que, de haber estado ambas disponibles, el porcentaje de pacientes con indicación quirúrgica en el primer episodio de hipercalcemia sería aún mayor. La demora para su remisión a consulta pese a tener indicación de tratamiento quirúrgico se sitúa en torno a los 5 años, y en un 15% de estos casos con hipercalcemia obviada supera los 10 años. La presencia de casos con insuficiencia renal en el grupo con demora inadecuada (grupo 1), y la mayor incidencia de litiasis en el momento de ser remitidos a consulta, evidencian la patogenicidad de este retraso a nivel renal.
Los pacientes sin calcemias previas registradas más de 12 meses antes de su derivación (grupo 4) mostraban niveles significativamente mayores de calcio en el momento de la remisión (media: 11,52mg/dl), lo que apunta a que una calcemia más elevada incrementa la probabilidad de que el paciente sea remitido directamente a consultas de endocrinología. También apoya la severidad de la hipercalcemia como criterio preferente de derivación, la progresión de las cifras en el grupo 1, en el que las calcemias iniciales (media: 11,1mg/dl) no motivaron la derivación, y sí pudieron determinarla las calcemias más elevadas en el momento que se decidió remitirlos (media: 11,43mg/dl). Estos datos indican la infravaloración o el desconocimiento de otros criterios consensuados para la paratiroidectomía, aparte de la hipercalcemia severa, entre los médicos que atienden a estos pacientes, incluso sin incluir la osteoporosis ni la hipercalciuria. La conveniencia de implementar trabajos de intervención para corregir este problema ha sido señalada en recientes trabajos11,12.
En este trabajo, por sus características, no pudieron ser evaluados los potenciales beneficios de una intervención más precoz sobre los pacientes. Varios estudios, aunque no todos13, han acreditado la mejoría en parámetros neuropsicológicos21 y en la calidad de vida de vida tras la paratiroidectomía22, y esta mejoría se correlacionaba en particular con el nivel de hipercalcemia previo23, más elevado tras la demora en la remisión de los pacientes del grupo 1.
En ocasiones la demora para la remisión del paciente al especialista y su tratamiento quirúrgico posterior pudiera deberse a la edad avanzada del paciente, pese a la probada eficacia y seguridad de abordaje quirúrgico, incluso en nonagenarios24. En nuestra serie este motivo no parece justificar la demora de los pacientes del grupo 1, ya que su edad media en la primera determinación con hipercalcemia era inferior a los 60 años, solo 3 superaban los 75 años y ninguno pasaba de los 80 años en ese momento. En todo caso, se ha demostrado que los ancianos con HPTP tienen una supervivencia mayor tras una fractura si son paratiroidectomizados respecto a los que son manejados con una actitud no quirúrgica25.
La presencia de hipercalcemia incidental en los análisis realizados en los departamentos de urgencias es el primer dato de la presencia de un HPTP en el 20% de los casos26,27. En nuestra serie, casi en la mitad de los pacientes del grupo 1 (n=21; 48,8%), esta hipercalcemia se encontraba en análisis realizados en urgencias hospitalarias. Una política de detección activa de la hipercalcemia en los laboratorios de los centros hospitalarios ha demostrado incrementar eficazmente el diagnóstico precoz y la intervención en el HPTP con un coste económico razonable28. En el grupo 1 urgencias, atención primaria y reumatología (donde los pacientes eran evaluados por osteoporosis) fueron los servicios más frecuentemente peticionarios de las analíticas con hipercalcemia. Sorprenden los 2 casos donde la hipercalcemia aparecía en análisis solicitados en consultas de endocrinología, ambos por enfermedad tiroidea, y que no había sido considerada. Cuando se analiza el servicio que finalmente remitió a los pacientes a consulta de endocrinología, la procedencia desde atención primaria era similar entre el grupo 1 y los grupos 2 y 3 conjuntamente, en torno al 40%, lo que apunta a que la indicación de tratamiento quirúrgico no motivó la derivación a endocrinología desde atención primaria, sino que posiblemente se trata de un manejo dependiente de cada facultativo y del nivel de calcemia, como ya se ha comentado.
Este estudio tiene el sesgo de no incluir a todos los pacientes evaluados en ese periodo por HPTP, al considerar solo a los intervenidos y excluir a los evaluados en ese periodo en consulta y a los no intervenidos por no reunir CTQ, rechazarlo el paciente o desaconsejarse la intervención por otro motivo. En este grupo no evaluado es presumible que el patrón de demora en la derivación a endocrinología se mantenga, en consonancia con lo encontrado en los 23 pacientes del grupo 2 en la fecha de la primera analítica, cuya demora no era significativamente diferente del grupo 1 (61 vs. 57 meses). La no inclusión de la hipercalciuria y la osteoporosis como criterios para derivación quirúrgica ha podido sesgar a la baja el número de pacientes incluidos en el grupo 1 en este estudio. De disponerse de estos datos en la evaluación retrospectiva de los pacientes del grupo 2, posiblemente hubiera incrementado el porcentaje de pacientes en el grupo 1. Otra limitación del estudio es su carácter retrospectivo y el limitado número de pacientes, aunque la calidad de los datos disponibles y la claridad de objetivos parecen adecuadas para otorgar validez al estudio.
En conclusión, la derivación a endocrinología de los pacientes afectos de HPTP se efectúa de forma tardía, con una demora media de casi 5 años desde la primera determinación con hipercalcemia, pese a presentar en 2/3 de los casos criterios para derivación a cirugía. El factor más determinante para decidir la derivación parece ser la magnitud de la hipercalcemia, sin valorarse la presencia de otros criterios que indican la paratiroidectomía. Este retraso se asocia a una mayor morbilidad, al menos a nivel renal, y alienta el desarrollo de campañas de sensibilización entre los facultativos, especialmente de urgencias y atención primaria, para conseguir una identificación más precoz en los pacientes afectos de HPTP.
AutoríaMiguel Paja: concepción, diseño y escritura de manuscrito.
Adela L. Martínez: recogida de datos y su interpretación, diseño y revisión crítica del artículo.
Andoni Monzón: recogida de datos y su interpretación, revisión crítica del artículo.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
A los pacientes por su colaboración para esta publicación.





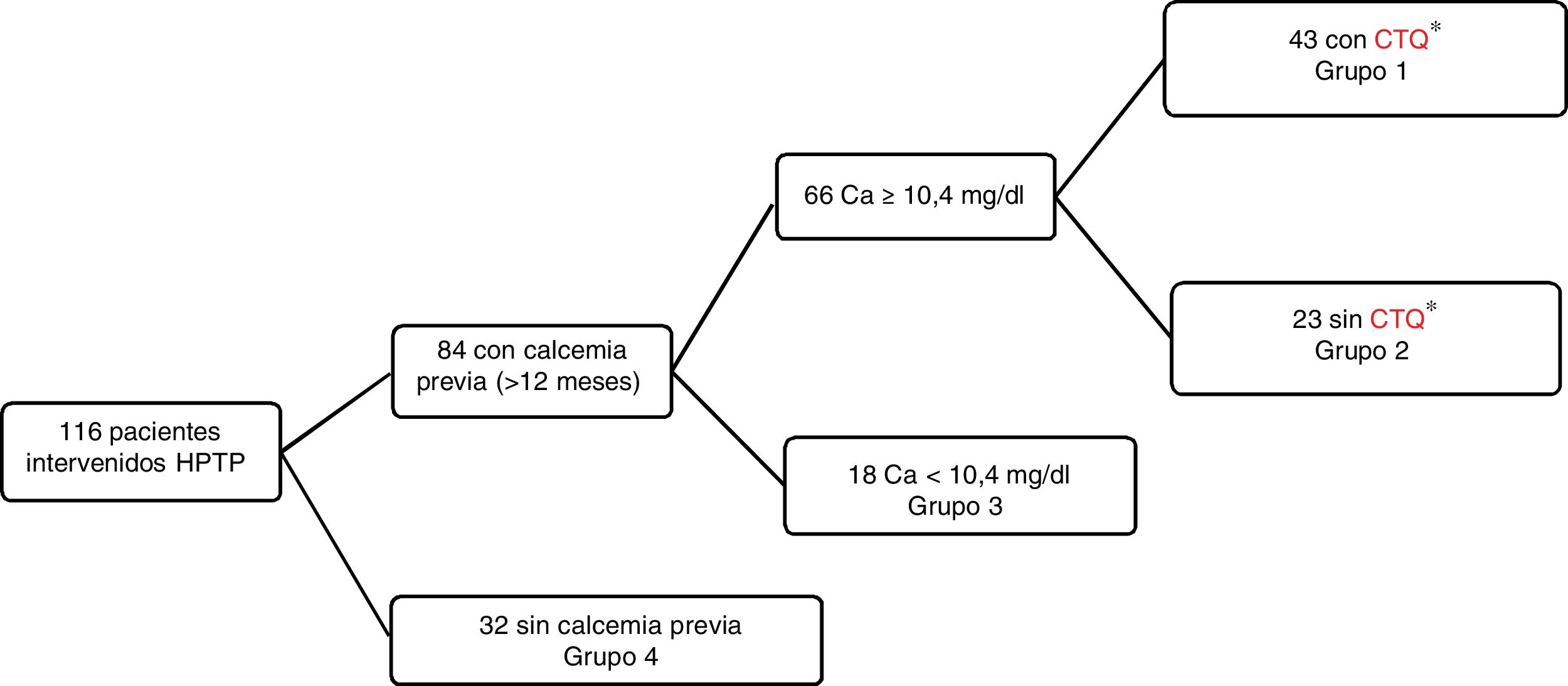
![Diagrama de los pacientes evaluados en el presente estudio. CTQ: criterios quirúrgicos considerados: edad≤50 años, [Ca]≥11,4mg/dl, litiasis o EFG<60ml/min. Diagrama de los pacientes evaluados en el presente estudio. CTQ: criterios quirúrgicos considerados: edad≤50 años, [Ca]≥11,4mg/dl, litiasis o EFG<60ml/min.](https://static.elsevier.es/multimedia/25300164/0000006700000006/v2_202006230733/S253001642030001X/v2_202006230733/es/main.assets/thumbnail/gr1.jpeg?xkr=ue/ImdikoIMrsJoerZ+w96p5LBcBpyJTqfwgorxm+Ow=)

