Hay controversia sobre la realización de laringoscopia preoperatoria (LP) en cirugía de tiroides. Las recomendaciones, basadas en estudios observacionales, varían entre unas publicaciones y otras.
El objetivo del estudio es conocer la prevalencia de parálisis laríngea hallada en LP de pacientes a los que se realizó tiroidectomía en enfermedad benigna y maligna.
Se realizó la revisión sistemática con 29 artículos incluidos para el estudio cualitativo y metaanálisis de 13 artículos en los que pudieron obtenerse los datos para evaluar el mismo efecto (LP realizada en todos los pacientes incluidos; se recoge a los pacientes con parálisis laríngea preoperatoria, figura el número total de pacientes y pueden asignarse las parálisis preoperatorias a los grupos de histología posoperatoria maligna o benigna).
La prevalencia agrupada de parálisis preoperatoria en enfermedad benigna fue del 1,1% (IC del 95%, 0,7 a 1,7%; I2 71%) y en enfermedad maligna 6,3% (IC del 95%, 3,8 a 9,4%; I2 85%). La prevalencia es significativamente superior entre pacientes con enfermedad maligna con un efecto estimado RR 5,66, IC del 95%, 2,48, 12,88.
Los estudios analizados presentan sesgos que será necesario corregir en investigaciones futuras, eliminando los sesgos de cegamiento en la selección y asignación de pacientes o en la técnica de laringoscopia empleada. La LP en cirugía de tiroides evalúa posibles trastornos de motilidad laríngea. La prevalencia de la parálisis laríngea en enfermedad de tiroides hallada en la LP en pacientes con diagnóstico posoperatorio de enfermedad maligna es más elevada que en el grupo de enfermedad benigna. Esta información es necesaria para interpretar la señal de neuromonitorización intraoperatoria y tomar decisiones.
There is controversy regarding the performance of preoperative laryngoscopy (LP) in thyroid surgery, with different recommendations being made, based on observational studies, in various publications.
The aim of the study was to know the prevalence of laryngeal paralysis found in the LPs of patients who underwent thyroidectomy in benign and malignant pathology.
A systematic review was carried out with 29 articles included for the qualitative study and a meta-analysis of 13 articles in which the data could be obtained to evaluate the same effect (in all patients in which an LP was carried out, those with preoperative laryngeal paralysis were included, and assigned to malignant or benign postoperative histology groups).
The pooled prevalence of preoperative paralysis in benign pathology was 1.1% (95% CI 0.7 to 1.7%, 71% I2) and in 6.3% malignant pathology (95% CI 3.8 to 9.4%; I2 85%). The prevalence was significantly higher among patients with malignant pathology with an estimated effect RR 5.66, 95% CI, 2.48, 12.88.
The studies analyzed present biases that will need to be corrected in future research, eliminating blinding biases in the selection and allocation of patients or in the laryngoscopy technique used. The LP in thyroid surgery evaluates possible disorders of laryngeal motility. The prevalence of laryngeal paralysis in thyroid pathology found in LPs in patients with a postoperative diagnosis of malignant pathology was higher than in the benign pathology group. This information is necessary for interpreting the intraoperative neuromonitoring signal and for making informed decisions.
Hay controversia respecto a la realización rutinaria de laringoscopia preoperatoria en cirugía de tiroides (LPCT). Las recomendaciones, basadas en estudios observacionales, varían entre unas publicaciones y otras.
Algunos grupos recomiendan realizar LPCT selectiva en pacientes de mayor riesgo1-4 (antecedente de cirugía de cuello que puso en riesgo el nervio laríngeo recurrente [NLR] o el nervio vago, historia de radiación externa del cuello, sospecha de enfermedad tiroidea maligna o historia de cambios en la voz). Se han aportado criterios de coste indicando que la fibrolaringoscopia flexible de rutina no es rentable en pacientes asintomáticos con cáncer tiroideo de bajo riesgo ecográfico, independientemente de la extensión inicial planificada de la cirugía5.
Otras asociaciones y grupos de trabajo recomiendan realizar LPCT en todos los pacientes6-8 debido a la discrepancia entre la apreciación subjetiva de la voz y los hallazgos en la laringoscopia (puede haber parálisis laríngea sin disfonía y viceversa), a la necesidad de planificar la estrategia quirúrgica en caso de parálisis observada en el preoperatorio, para interpretar la señal de neuromonitorización intraoperatoria y por razones medicolegales.
Precisamente, debido a que hay pacientes con parálisis de una cuerda vocal con voz normal, la LPCT de rutina es un estándar esencial y una buena práctica científica y académica que debe realizarse sistemáticamente para evaluar la extensión de la enfermedad, tomar decisiones críticas intraoperatorias y seguir posoperatoriamente la tasa de complicaciones y los resultados funcionales9. Además, la parálisis unilateral preoperatoria desconocida del NLR incrementa el riesgo de parálisis laríngea bilateral si se va a realizar tiroidectomía contralateral, con el riesgo de dificultad respiratoria y necesidad de traqueotomía1,10,11.
La parálisis preoperatoria de cuerdas vocales en cirugía de tiroides (PPCVCT) hallada en la laringoscopia preoperatoria indica que puede haber invasión del NLR y varía entre el 0 y el 3,5% en pacientes con diagnóstico preoperatorio de enfermedad benigna y el 8% en enfermedad maligna1.
Se plantea, por tanto, la siguiente pregunta de investigación: en un paciente con enfermedad tiroidea sometido a tiroidectomía primaria (paciente), la laringoscopia prequirúrgica (intervención) relacionada con el diagnóstico histopatológico posoperatorio (benigno versus maligno) (comparación), ¿aporta diferencias en la prevalencia de parálisis laríngea preoperatoria (resultado)?
El objetivo del estudio es conocer la prevalencia de parálisis laríngea hallada en la laringoscopia preoperatoria de pacientes a los que se realizó tiroidectomía con diagnóstico posoperatorio de enfermedad benigna y maligna.
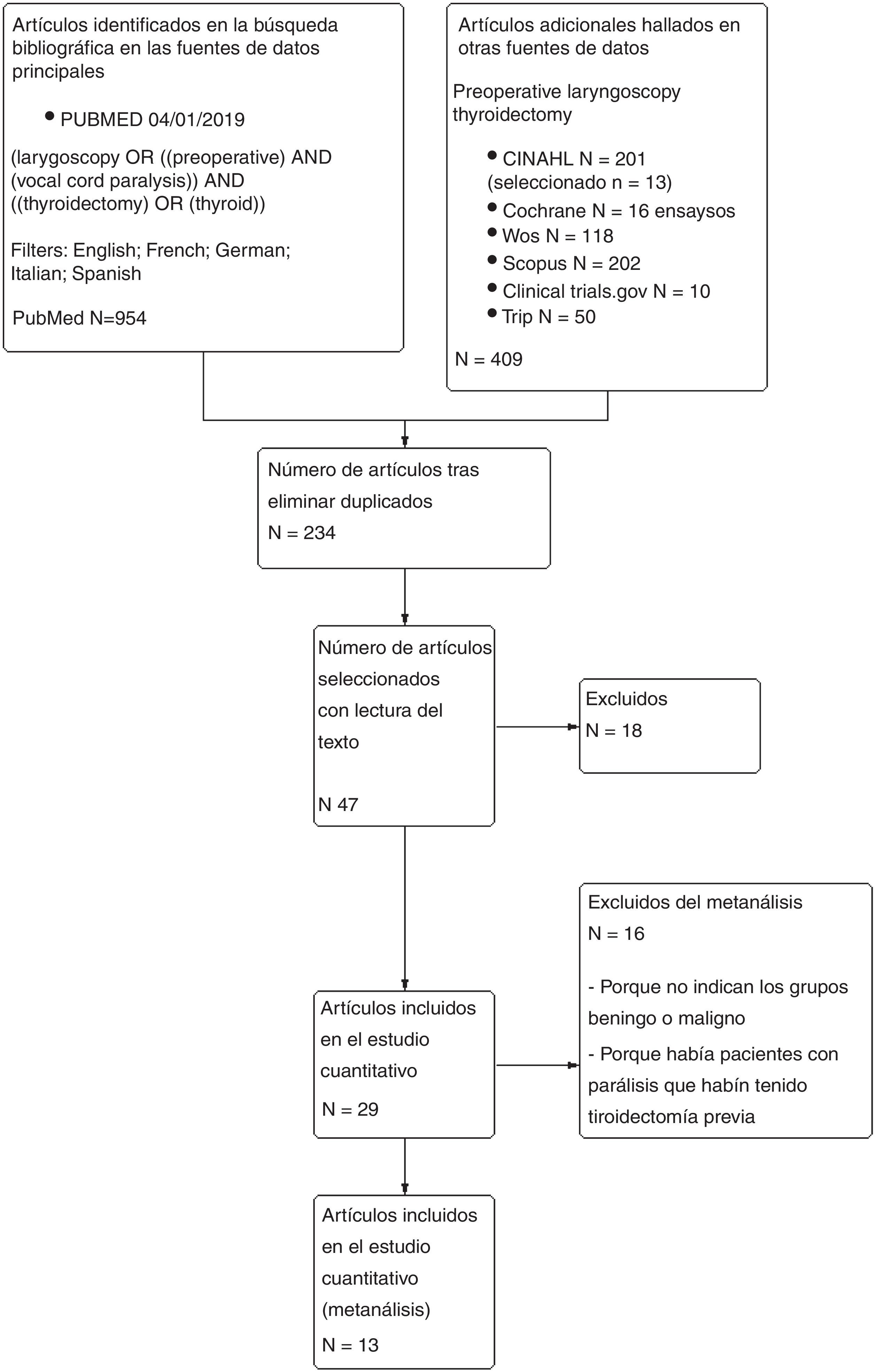
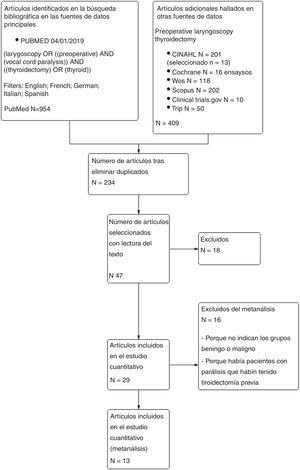
Material y métodoSe realizó una revisión sistemática mediante las búsquedas bibliográficas en las bases de datos PubMed, Cochrane Library, Scopus, CINAHL y WoS con los descriptores, las estrategias y los filtros que se resumen la figura 1. La última búsqueda se completó el 26 de diciembre del 2018. Para escribir el informe se utilizó la lista de verificación PRISMA-P12.
Para la selección y la eliminación de duplicados se utilizó la herramienta CREBP SRA (http://crebp-sra.com/#/tools).
La búsqueda, la selección de artículos y la evaluación del riesgo de sesgo fue realizada por 2investigadores individualmente.
Criterios para la búsqueda inicial y selección de pacientes: estudios aleatorizados y no aleatorizados (estudios observacionales retrospectivos o prospectivos) que incluyen una muestra de pacientes adultos tratados mediante tiroidectomía primaria —total o parcial— a los que se realizó laringoscopia preoperatoria con cualquier técnica y recogen el número de pacientes con parálisis laríngea en laringoscopia preoperatoria y su relación con el diagnóstico histológico final (benigno o maligno).
No se hallaron estudios aleatorizados, por lo que la investigación incluyó estudios no aleatorizados.
Exclusión de pacientes: pacientes con parálisis laríngea debida a cirugía cervical previa (tiroidectomía, cirugía vascular, abordaje a columna vertebral cervical u otras).
Se seleccionaron 29 artículos para el estudio cualitativo13-41, de los cuales se realizó metaanálisis de 13 artículos21,26-34 en los que pudieron obtenerse los datos para evaluar el mismo efecto (laringoscopia preoperatoria realizada en todos los pacientes incluidos, se recogen los pacientes con parálisis laríngea preoperatoria, figura el número total de pacientes y pueden asignarse las parálisis preoperatorias a los grupos de histología posoperatoria maligna o benigna).
La comparación de las medias de parálisis detectadas en los estudios incluidos en el metaanálisis frente a los no incluidos, según la técnica de laringoscopia utilizada o si se realizó estudio preoperatorio de la voz, se realizó mediante la prueba de Wilcoxon (W).
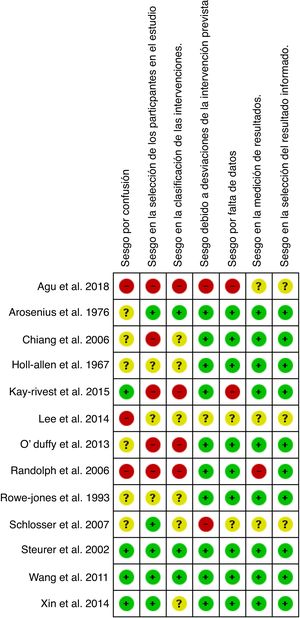
La evaluación del riesgo de sesgo para estudios de intervención no aleatorizado se realizó con la herramienta ROBINS-I42,43.
El metaanálisis se realizó con el programa RevMan 5 (Version 5.3. Copenhagen. The Nordic Cochrane Centre, The Cochrane Collaboration, 2014)44 aplicando el método estadístico de Mantel-Haenszel con modelo de análisis de efectos aleatorios y medida del efecto con la razón de riesgo con intervalo de confianza del 95% para cada estudio y para el total. Las prevalencias agrupadas se estimaron con la utilidad MetaXL para Excel (MetaXL, versión 5.3. Epigear International. www.epigear.com), asumiendo efectos aleatorios, incluyendo un análisis de sensibilidad.
Para elaborar la tabla de resultados se utilizó la herramienta GRADEpro (https://gdt.gradepro.org).
Los análisis de estadística descriptiva y pruebas no paramétricas se realizaron mediante el programa estadístico R (R version 3.5.2. The R Foundation for Statistical Computing).
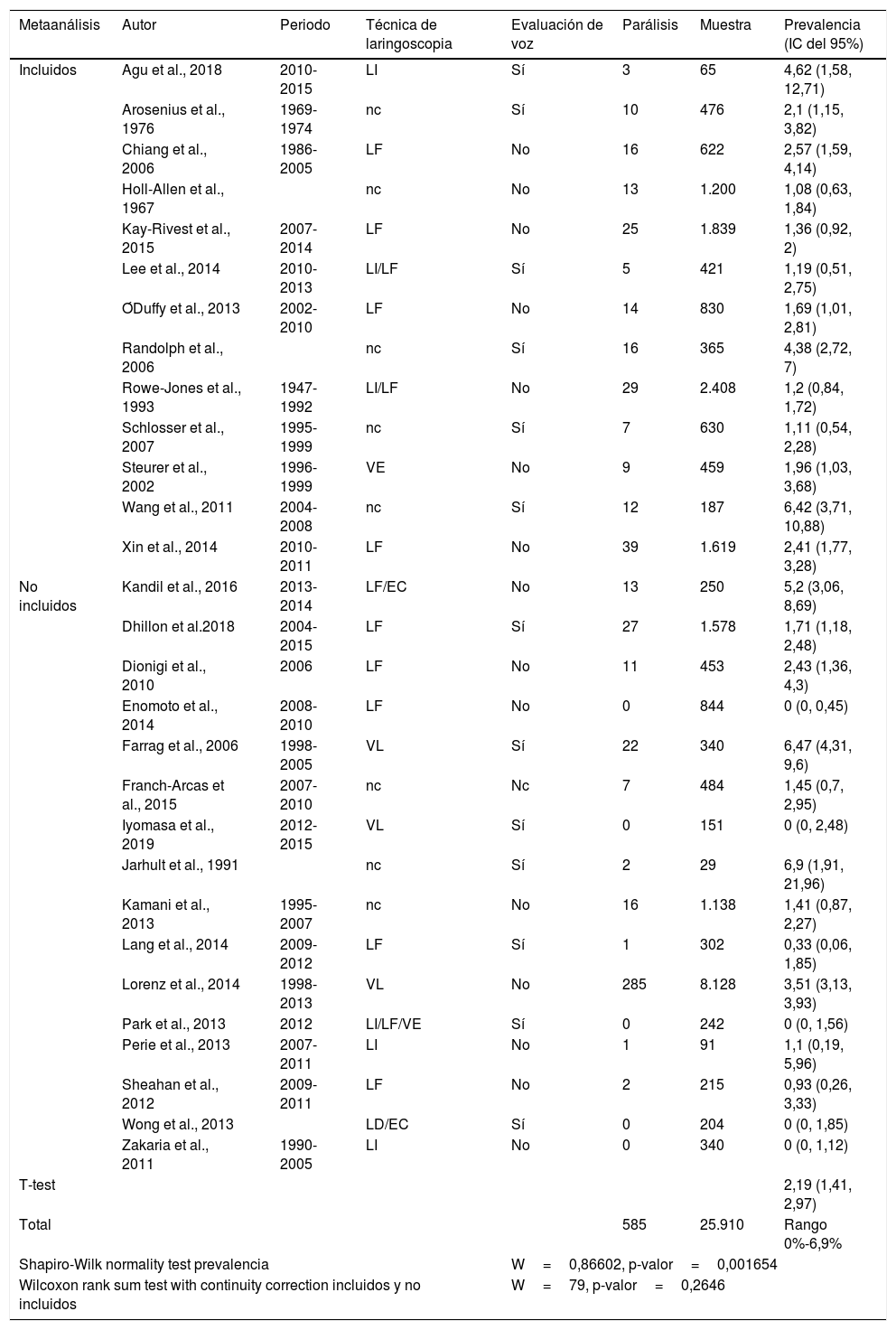
ResultadosLa tabla 1 recoge la prevalencia de PPCVCT hallada en la LPCT en los 29 estudios seleccionados para el estudio cualitativo que incluyen a 25.910 pacientes a los que les fue realizada una tiroidectomía primaria en los que se detectaron 585 parálisis unilaterales de cuerdas vocales (media 2,19% [IC del 95%, 1,41 a 2,97], rango 0%-6,9%). La prevalencia agrupada en enfermedad benigna fue del 1,1% (IC del 95%, 0,7 a 1,7%; I2 71%) y en enfermedad maligna 6,3% (IC del 95%, 3,8 a 9,4%; I2 85%).
Prevalencia de parálisis laríngea preoperatoria en cirugía tiroidea hallada en los artículos revisados
| Metaanálisis | Autor | Periodo | Técnica de laringoscopia | Evaluación de voz | Parálisis | Muestra | Prevalencia (IC del 95%) |
|---|---|---|---|---|---|---|---|
| Incluidos | Agu et al., 2018 | 2010-2015 | LI | Sí | 3 | 65 | 4,62 (1,58, 12,71) |
| Arosenius et al., 1976 | 1969-1974 | nc | Sí | 10 | 476 | 2,1 (1,15, 3,82) | |
| Chiang et al., 2006 | 1986-2005 | LF | No | 16 | 622 | 2,57 (1,59, 4,14) | |
| Holl-Allen et al., 1967 | nc | No | 13 | 1.200 | 1,08 (0,63, 1,84) | ||
| Kay-Rivest et al., 2015 | 2007-2014 | LF | No | 25 | 1.839 | 1,36 (0,92, 2) | |
| Lee et al., 2014 | 2010-2013 | LI/LF | Sí | 5 | 421 | 1,19 (0,51, 2,75) | |
| ÓDuffy et al., 2013 | 2002-2010 | LF | No | 14 | 830 | 1,69 (1,01, 2,81) | |
| Randolph et al., 2006 | nc | Sí | 16 | 365 | 4,38 (2,72, 7) | ||
| Rowe-Jones et al., 1993 | 1947-1992 | LI/LF | No | 29 | 2.408 | 1,2 (0,84, 1,72) | |
| Schlosser et al., 2007 | 1995-1999 | nc | Sí | 7 | 630 | 1,11 (0,54, 2,28) | |
| Steurer et al., 2002 | 1996-1999 | VE | No | 9 | 459 | 1,96 (1,03, 3,68) | |
| Wang et al., 2011 | 2004-2008 | nc | Sí | 12 | 187 | 6,42 (3,71, 10,88) | |
| Xin et al., 2014 | 2010-2011 | LF | No | 39 | 1.619 | 2,41 (1,77, 3,28) | |
| No incluidos | Kandil et al., 2016 | 2013-2014 | LF/EC | No | 13 | 250 | 5,2 (3,06, 8,69) |
| Dhillon et al.2018 | 2004-2015 | LF | Sí | 27 | 1.578 | 1,71 (1,18, 2,48) | |
| Dionigi et al., 2010 | 2006 | LF | No | 11 | 453 | 2,43 (1,36, 4,3) | |
| Enomoto et al., 2014 | 2008-2010 | LF | No | 0 | 844 | 0 (0, 0,45) | |
| Farrag et al., 2006 | 1998-2005 | VL | Sí | 22 | 340 | 6,47 (4,31, 9,6) | |
| Franch-Arcas et al., 2015 | 2007-2010 | nc | Nc | 7 | 484 | 1,45 (0,7, 2,95) | |
| Iyomasa et al., 2019 | 2012-2015 | VL | Sí | 0 | 151 | 0 (0, 2,48) | |
| Jarhult et al., 1991 | nc | Sí | 2 | 29 | 6,9 (1,91, 21,96) | ||
| Kamani et al., 2013 | 1995-2007 | nc | No | 16 | 1.138 | 1,41 (0,87, 2,27) | |
| Lang et al., 2014 | 2009-2012 | LF | Sí | 1 | 302 | 0,33 (0,06, 1,85) | |
| Lorenz et al., 2014 | 1998-2013 | VL | No | 285 | 8.128 | 3,51 (3,13, 3,93) | |
| Park et al., 2013 | 2012 | LI/LF/VE | Sí | 0 | 242 | 0 (0, 1,56) | |
| Perie et al., 2013 | 2007-2011 | LI | No | 1 | 91 | 1,1 (0,19, 5,96) | |
| Sheahan et al., 2012 | 2009-2011 | LF | No | 2 | 215 | 0,93 (0,26, 3,33) | |
| Wong et al., 2013 | LD/EC | Sí | 0 | 204 | 0 (0, 1,85) | ||
| Zakaria et al., 2011 | 1990-2005 | LI | No | 0 | 340 | 0 (0, 1,12) | |
| T-test | 2,19 (1,41, 2,97) | ||||||
| Total | 585 | 25.910 | Rango 0%-6,9% | ||||
| Shapiro-Wilk normality test prevalencia | W=0,86602, p-valor=0,001654 | ||||||
| Wilcoxon rank sum test with continuity correction incluidos y no incluidos | W=79, p-valor=0,2646 | ||||||
EC: ecografía laríngea transcutánea; LD: laringoscopia directa; LF: laringoscopia flexible; LI: laringoscopia indirecta; nc: no consta; VE: videoestroboscopia; VL: videolaringoscopia.
No se informaron parálisis bilaterales.
No se halla diferencia significativa en la detección de PPCV relacionada con la evaluación preoperatoria de la voz (W=88, p-valor=0,6776) o la técnica de laringoscopia (W=45, p-valor=0,3439).
No se halló diferencia significativa entre la media de parálisis detectadas en los estudios incluidos en el metaanálisis (2,47%) y los no incluidos (1,97%) —prueba de Wilcoxon, W=74, p-valor=0,1947.
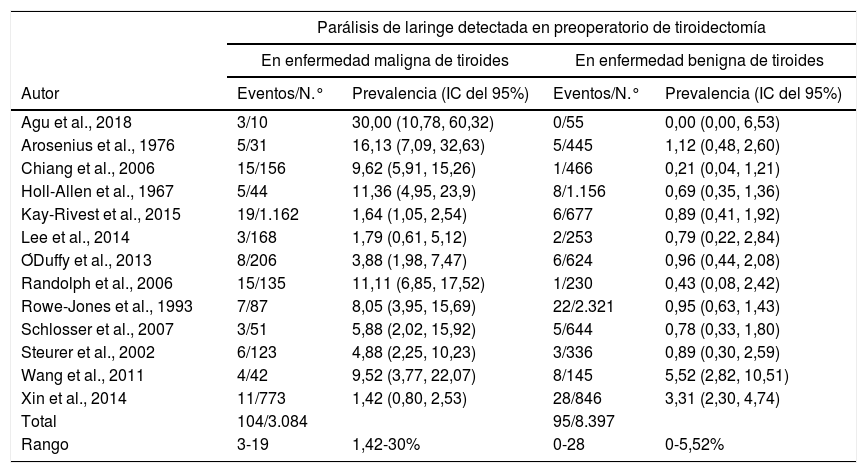
Los datos obtenidos de los 13 estudios incluidos en el metaanálisis se muestran en la tabla 2, que incluyen a 11.186 pacientes a los que se realizó LPCT y que informaban sobre la distribución de parálisis preoperatoria según la histopatología postoperatoria en 199 pacientes.
Parálisis laríngea detectada en la laringoscopia preoperatoria en los artículos incluidos en el metaanálisis
| Parálisis de laringe detectada en preoperatorio de tiroidectomía | ||||
|---|---|---|---|---|
| En enfermedad maligna de tiroides | En enfermedad benigna de tiroides | |||
| Autor | Eventos/N.° | Prevalencia (IC del 95%) | Eventos/N.° | Prevalencia (IC del 95%) |
| Agu et al., 2018 | 3/10 | 30,00 (10,78, 60,32) | 0/55 | 0,00 (0,00, 6,53) |
| Arosenius et al., 1976 | 5/31 | 16,13 (7,09, 32,63) | 5/445 | 1,12 (0,48, 2,60) |
| Chiang et al., 2006 | 15/156 | 9,62 (5,91, 15,26) | 1/466 | 0,21 (0,04, 1,21) |
| Holl-Allen et al., 1967 | 5/44 | 11,36 (4,95, 23,9) | 8/1.156 | 0,69 (0,35, 1,36) |
| Kay-Rivest et al., 2015 | 19/1.162 | 1,64 (1,05, 2,54) | 6/677 | 0,89 (0,41, 1,92) |
| Lee et al., 2014 | 3/168 | 1,79 (0,61, 5,12) | 2/253 | 0,79 (0,22, 2,84) |
| ÓDuffy et al., 2013 | 8/206 | 3,88 (1,98, 7,47) | 6/624 | 0,96 (0,44, 2,08) |
| Randolph et al., 2006 | 15/135 | 11,11 (6,85, 17,52) | 1/230 | 0,43 (0,08, 2,42) |
| Rowe-Jones et al., 1993 | 7/87 | 8,05 (3,95, 15,69) | 22/2.321 | 0,95 (0,63, 1,43) |
| Schlosser et al., 2007 | 3/51 | 5,88 (2,02, 15,92) | 5/644 | 0,78 (0,33, 1,80) |
| Steurer et al., 2002 | 6/123 | 4,88 (2,25, 10,23) | 3/336 | 0,89 (0,30, 2,59) |
| Wang et al., 2011 | 4/42 | 9,52 (3,77, 22,07) | 8/145 | 5,52 (2,82, 10,51) |
| Xin et al., 2014 | 11/773 | 1,42 (0,80, 2,53) | 28/846 | 3,31 (2,30, 4,74) |
| Total | 104/3.084 | 95/8.397 | ||
| Rango | 3-19 | 1,42-30% | 0-28 | 0-5,52% |
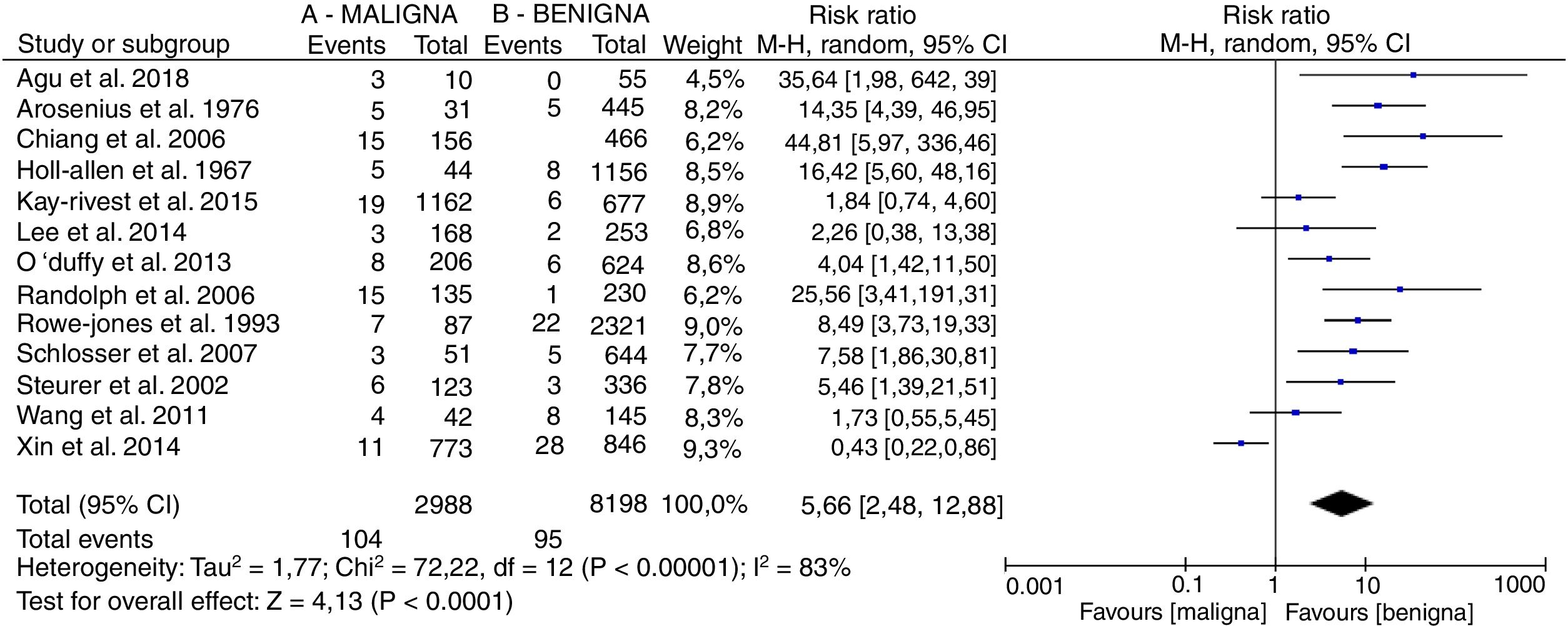
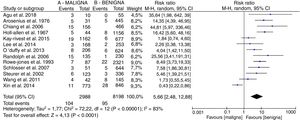
En la figura 2 se muestra el diagrama forest plot con los resultados del metaanálisis.
Se analizó la prevalencia de parálisis laríngea preoperatoria en enfermedad maligna (A) versus enfermedad benigna (B) tomando la razón de riesgos como índice del tamaño del efecto ponderada por el método de Mantel-Haenszel y asumiendo el modelo de efectos aleatorios dada la alta heterogeneidad (I2=83%), con una prevalencia significativamente superior entre pacientes con enfermedad maligna con un efecto estimado RR 5,66, IC del 95%, 2,48, 12,88.
La supresión de los estudios que incrementan la heterogeneidad, aunque reducen esta, no modifican la tendencia del efecto.
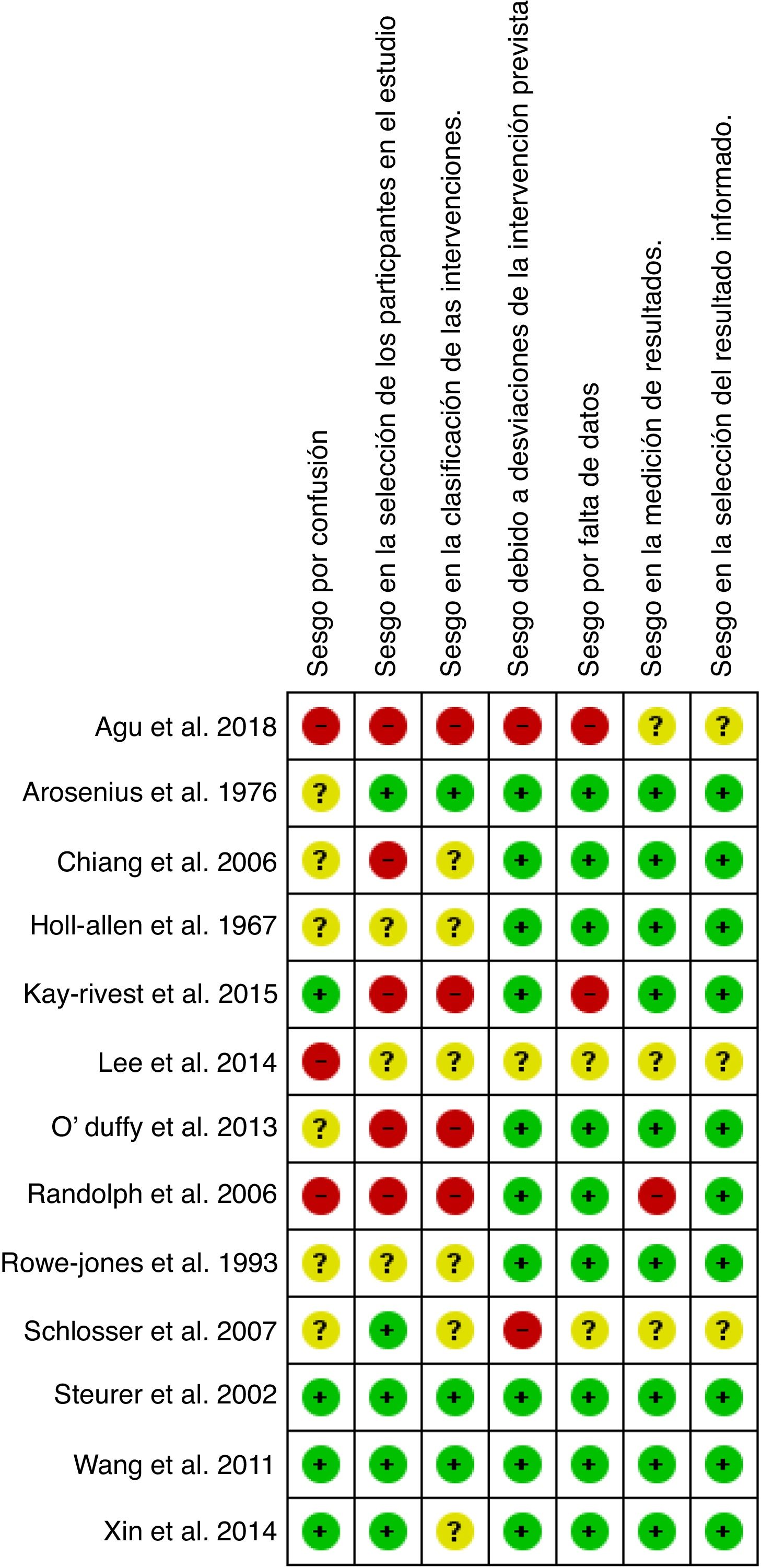
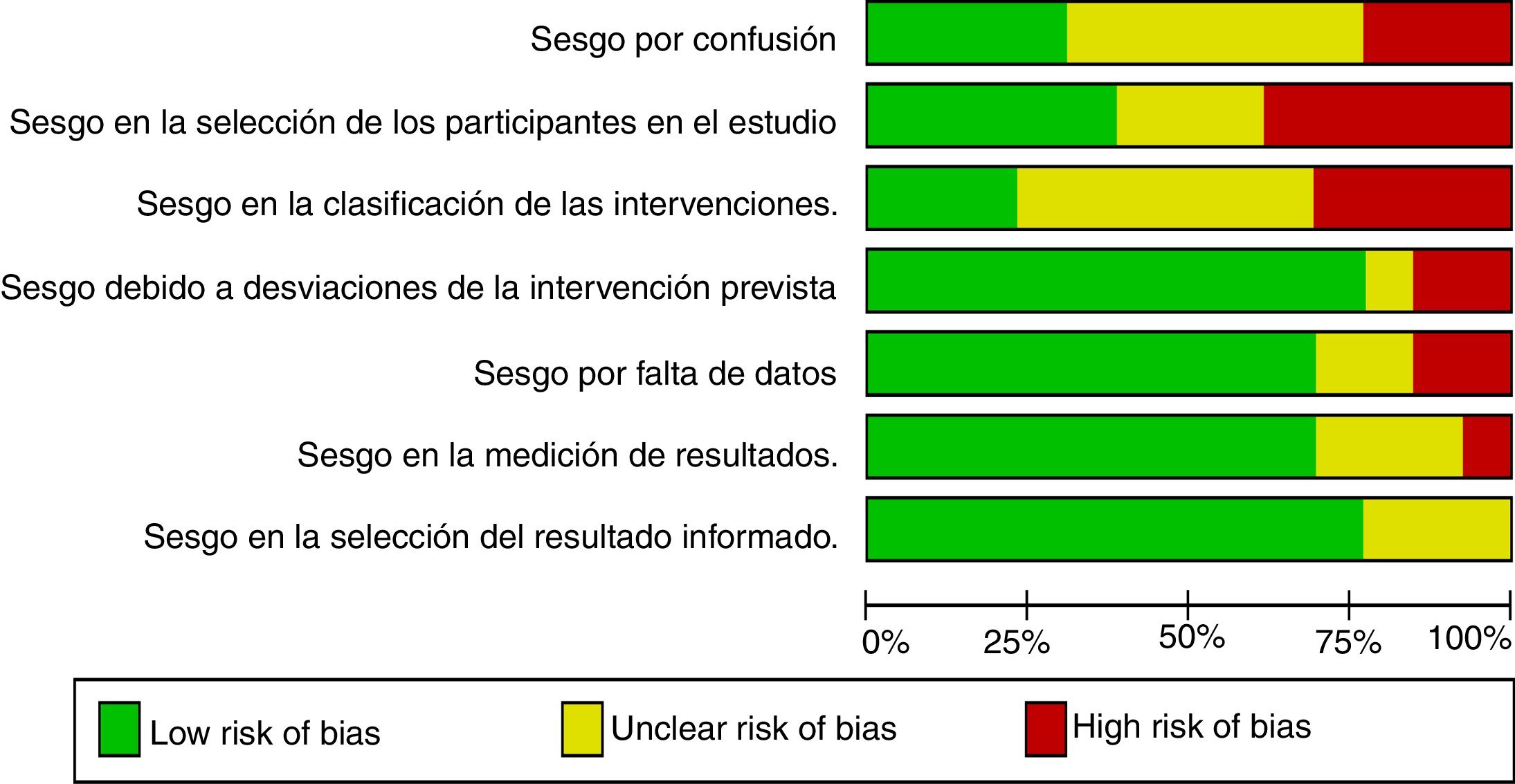
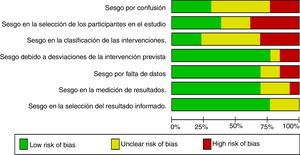
La figura 3 muestra el resumen del riesgo de sesgo evaluado por los autores mediante ROBINS-I42,43 para cada uno de los artículos incluidos en el metaanálisis. El gráfico de riesgo de sesgo se expone en la figura 4.
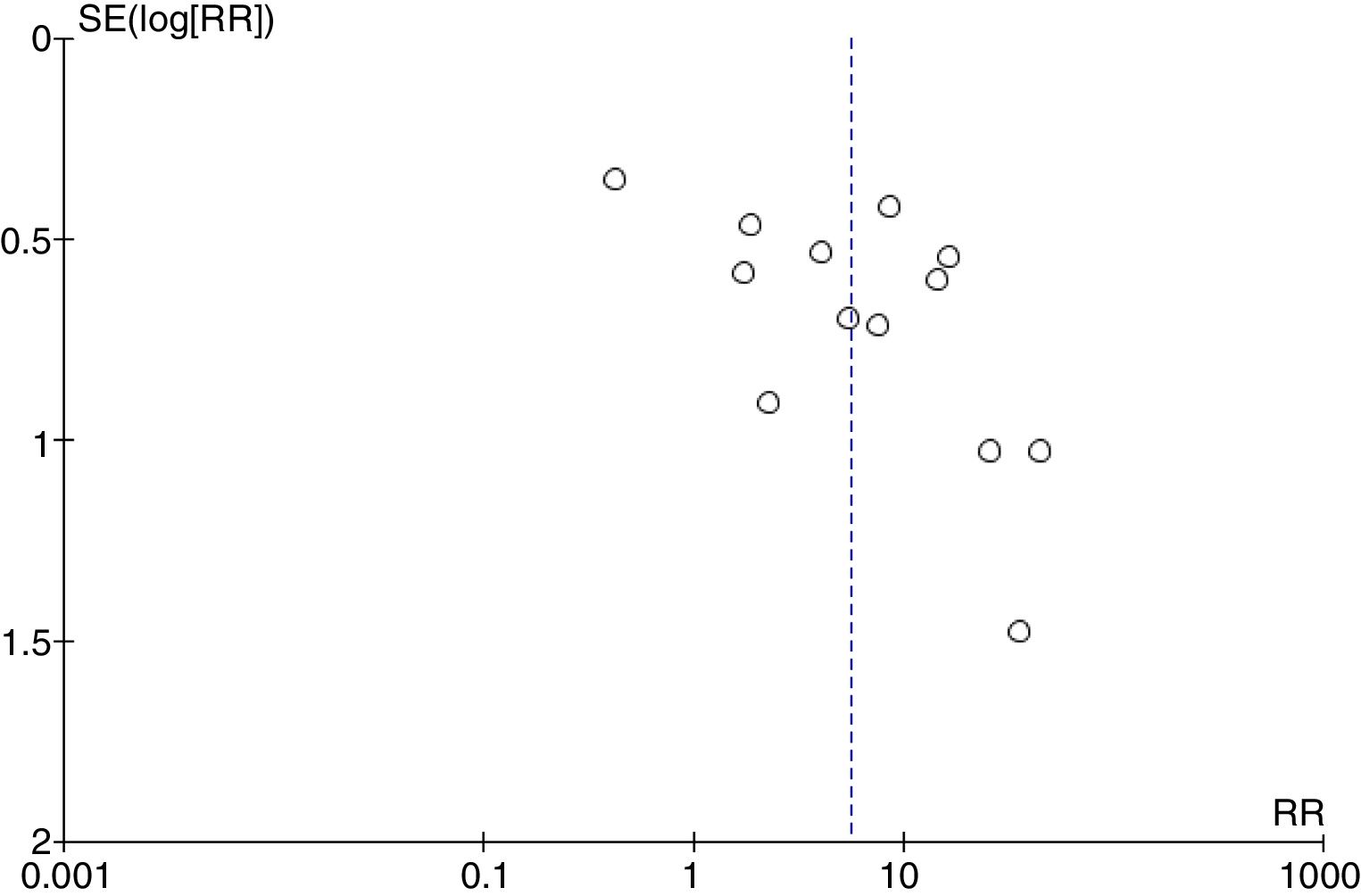
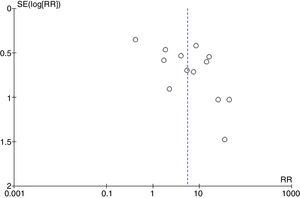
La figura 5 muestra el diagrama de embudo (funnel plot) con los estudios incluidos en el metaanálisis que muestra un alto sesgo de publicación.
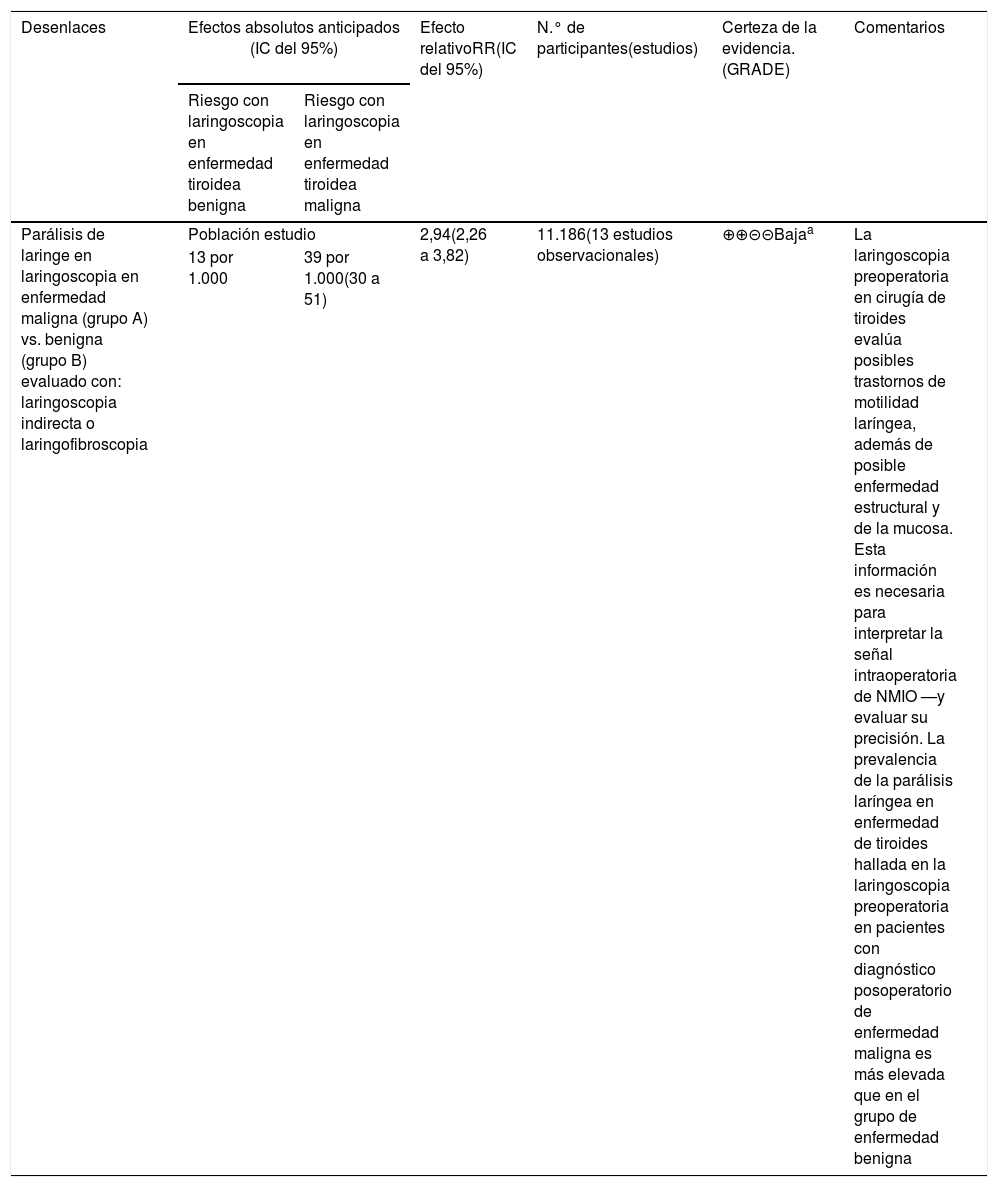
La tabla 3 muestra el resumen de hallazgos GRADE para el conjunto de los artículos incluidos en el metaanálisis. El nivel de evidencia es bajo. El riesgo de sesgo es alto, el sesgo de publicación es de sospecha fuerte y la magnitud del efecto es grande si se aplica el método de efectos fijos (RR 2,88 [2,20, 3,77]) y muy grande aplicando el modelo de efectos aleatorios (RR 5,66 [2,48, 12,88]).
Tabla de resumen de hallazgos GRADE para el conjunto de los estudios incluidos en el metaanálisis. Parálisis laríngea detectada en la laringoscopia preoperatoria en enfermedad de tiroides maligna y benigna
| Desenlaces | Efectos absolutos anticipados (IC del 95%) | Efecto relativoRR(IC del 95%) | N.° de participantes(estudios) | Certeza de la evidencia. (GRADE) | Comentarios | |
|---|---|---|---|---|---|---|
| Riesgo con laringoscopia en enfermedad tiroidea benigna | Riesgo con laringoscopia en enfermedad tiroidea maligna | |||||
| Parálisis de laringe en laringoscopia en enfermedad maligna (grupo A) vs. benigna (grupo B) evaluado con: laringoscopia indirecta o laringofibroscopia | Población estudio | 2,94(2,26 a 3,82) | 11.186(13 estudios observacionales) | ⊕⊕⊝⊝Bajaa | La laringoscopia preoperatoria en cirugía de tiroides evalúa posibles trastornos de motilidad laríngea, además de posible enfermedad estructural y de la mucosa. Esta información es necesaria para interpretar la señal intraoperatoria de NMIO —y evaluar su precisión. La prevalencia de la parálisis laríngea en enfermedad de tiroides hallada en la laringoscopia preoperatoria en pacientes con diagnóstico posoperatorio de enfermedad maligna es más elevada que en el grupo de enfermedad benigna | |
| 13 por 1.000 | 39 por 1.000(30 a 51) | |||||
Paciente o población: enfermedad de tiroides.
Intervención: laringoscopia en enfermedad tiroidea maligna.
Comparación: laringoscopia en enfermedad tiroidea benigna.
El riesgo en el grupo de intervención (y su IC del 95%) se basa en el riesgo asumido en el grupo de comparación y en el efecto relativo de la intervención (y su IC del 95%).
IC: intervalo de confianza; RR: riesgo relativo.
Calificaciones de la evidencia del Grupo de Trabajo GRADE. Alta certeza: estamos muy seguros de que el efecto real es similar al de la estimación del efecto; certeza moderada: confiamos moderadamente en la estimación del efecto; es probable que el efecto real sea cercano a la estimación del efecto, pero existe la posibilidad de que sea sustancialmente diferente; baja certeza: nuestra confianza en la estimación del efecto es limitada: el efecto real puede ser sustancialmente diferente de la estimación del efecto, y muy baja certeza: tenemos muy poca confianza en la estimación del efecto: es probable que el efecto verdadero sea sustancialmente diferente de la estimación del efecto.
En los artículos incluidos en el metaanálisis, la prevalencia de PPCVCT está entre el 1,42 y el 30% en enfermedad maligna y entre el 0 y el 5,52% en enfermedad benigna. Esta amplia variabilidad puede deberse, entre otros factores, a la variación en las técnicas empleadas (laringoscopia indirecta, videoestroboscopia, laringoscopia flexible con fibra óptica o la ecografía laríngea transcutánea con una alta tasa de falsos negativos27)13,36,39.
Aunque la PPCVCT es considerada como un indicador de probable enfermedad maligna y su prevalencia es más alta que entre los pacientes con enfermedad benigna —RR 5,66 [2,48, 12,88]—, no es exclusiva, como ponen de manifiesto los resultados de nuestro metaanálisis21,22,27,30. En este sentido, probablemente sea más correcto hacer referencia al carácter invasivo o no invasivo de la enfermedad tiroidea independientemente de la malignidad siguiendo el criterio de Randolph y Kamani en clasificar los grupos como enfermedad invasiva (grupo 1) o no invasiva (grupo 2)29. Algunos autores defienden la realización de laringoscopia preoperatoria solo en casos de sospecha de malignidad basado en la baja probabilidad de hallar PPCVCT en enfermedad benigna y reducción del coste22.
La PPCVCT es un marcador clínico predictor de enfermedad tiroidea invasiva, superior al estudio por imagen mediante tomografía computarizada (TC)29. La parálisis por tumor maligno de tiroides es más frecuente que entre tumores de pulmón o esófago24,33. La parálisis puede producirse por diversos mecanismos. En la enfermedad benigna por compresión o elongación y en la enfermedad maligna además por infiltración tumoral21,24,27. Tiene mayor incidencia en cuerda vocal izquierda27. Además, ha de tenerse en cuenta que puede haber otras causas que provoquen parálisis no relacionadas con la enfermedad tiroidea27. La edad es mayor entre pacientes con PPCVCT24 y entre los pacientes con enfermedad invasiva (grupo 1 de Randolph y Kamani29).
No todos los pacientes con parálisis laríngea refieren disfonía29, por lo que la disfonía no es un indicador válido de PPCVCT32,33 puesto que entre el 16,629 y el 87,2% de los pacientes con PPVCCT y el 55,4% con parálisis postoperatoria observada con laringoscopia pueden estar asintomáticos34. Por tanto, la laringoscopia preoperatoria y posoperatoria puede detectar parálisis asintomática, por lo que se hace necesaria en la evaluación pre y posoperatoria en todos los pacientes que van a ser tratados mediante cirugía de tiroides29,34. En el estudio de Lang et al., la mayoría de los pacientes con trastorno de voz en el preoperatorio no presentaban parálisis (33 pacientes con trastornos de voz, de ellos 7 parálisis, todos con alteración de la voz, 7/33, 21,2%)20. Sin embargo, la realización de LPCT no está generalizada; en EE. UU. se estima que se realiza LPCT en el 6,145 al 54%27.
Esto abre otro debate acerca de la evaluación de la voz en pacientes que van a ser tratados mediante cirugía de tiroides. Algunos autores recomiendan que se realice un estudio preoperatorio completo de voz en pacientes con trastornos de la voz, en profesionales de la voz o en pacientes con una puntuación preoperatoria alta en cuestionarios como el Thyroidectomy-Related Voice Questionnaire (TVQ), estudio que debe incluir fibrolaringoscopia, examen videostático, análisis perceptivo de la voz y análisis acústico (y, atendiendo al coste, la evaluación mínima debe incluir la fibrolaringoscopia y el análisis perceptivo de la voz)40.
Es necesario realizar la LPCT ya que conocer la existencia o no de PPCV permite al cirujano presuponer enfermedad invasiva y planificar el diagnóstico con pruebas complementarias (estudios por imagen mediante TC cervical y mediastínico, ecografía o realizar una endoscopia de la tráquea y el esófago para evaluar la invasión de la mucosa al comienzo de la tiroidectomía), realizar una planificación quirúrgica específica para cada paciente, incluida la necesidad potencial de traqueotomía o la intervención laringotraqueal, e informar y advertir preoperatoriamente al paciente29. Además, conocer la motilidad laríngea preoperatoria de las cuerdas vocales es esencial para tomar decisiones intraoperatorias (como dejar enfermedad microscópica residual en el NLR funcionante sin resecarlo en caso de parálisis contralateral)29 y conocer mejor la interpretación de la señal de neuromonitorización intraoperatoria (NMIO)34.
Si solo se utilizara el cambio de voz como indicación para la laringoscopia preoperatoria, perderíamos 2tercios de los pacientes con enfermedad invasiva29.
Por tanto, algunos autores recomiendan realizar laringoscopia en todos los pacientes independientemente de su voz o del diagnóstico histopatológico preoperatorio27.
Los resultados obtenidos en nuestra revisión indican que en el 2,19% (entre el 1,1% y el 6,42%) de los pacientes que van a ser tratados mediante cirugía primaria de tiroides pueden tener parálisis y que esta es más frecuente en pacientes con enfermedad tiroidea maligna (entre el 1,42% y el 30%) frente a pacientes con enfermedad benigna (hasta el 5,52%).
Las investigaciones se basan en estudios retrospectivos no aleatorizados, por lo que se parte de un nivel de evidencia bajo. El sesgo de publicación y la heterogeneidad son altos y la eliminación del metaanálisis de los estudios que elevan la heterogeneidad no modifican la tendencia del efecto.
Respecto a la técnica de laringoscopia, no se utiliza la misma en todos los estudios y algunos autores no la reflejan. No todos los artículos indican quién realiza la laringoscopia y en ningún estudio hay cegamiento en la exploración.
No hay sistematización de los hallazgos sobre la alteración de la motilidad laríngea obtenidos en la laringoscopia. Xin et al. clasifican los hallazgos en 3tipos de movimientos anormales (desde la motilidad lenta a ausente con asimetría laríngea)34, Lang et al. los clasifican en 2grados (icon movimiento reducido y ii sin movimiento)20, Lee et al. clasifican las anomalías en 3 categorías (disminución del movimiento de las cuerdas vocales, parálisis completa de las cuerdas vocales u otra anomalía)28 y Wong et al. en 3grados (desde el grado 1 [normal] al 3 [con parálisis])39. La mayoría de los estudios no reflejan el criterio seguido para clasificar las alteraciones de la motilidad. El patrón de motilidad laríngea guarda relación con su evolución en el posoperatorio34.
La laringoscopia es una exploración de rutina en Otorrinolaringología que no supone coste29. La LPCT tiene un rendimiento bajo y una utilidad limitada31 porque la prevalencia de PPCV es muy baja, lo que es atribuido por algunos autores al sesgo de selección28.
ConclusionesLos estudios analizados presentan sesgos que será necesario corregir en investigaciones futuras, eliminando los sesgos de cegamiento en la selección y asignación de pacientes o en la técnica de laringoscopia empleada.
La LPCT evalúa posibles trastornos de motilidad laríngea.
Esta información es necesaria para interpretar la señal de NMIO y tomar decisiones.
La prevalencia de la parálisis laríngea en enfermedad de tiroides hallada en la laringoscopia preoperatoria en pacientes con diagnóstico posoperatorio de enfermedad maligna es más elevada que en el grupo de enfermedad benigna.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.