El siringoadenoma papilífero (SP) fue descrito por primera vez por Werther en 1913 como un tumor poco frecuente que fue inicialmente denominado «nevus siringoadenomatoso papilífero»1. Suele aparecer como placas sin folículos pilosos que contienen pequeñas pápulas quísticas umbilicadas2.
Varón de 44 años consulta por un exudado seroso en región sacra. El paciente refiere que la lesión es congénita, pero en los últimos 12 meses ha notado un aumento del exudado seroso. A la exploración física se observó una placa marrón-rojiza de 3 x 3cm en área sacra con 3 orificios fistulosos en su seno, que liberan a la presión una secreción serosa, todo ello sugestivo de sinus pilonidal. Se decidió realizar resección completa de la placa y del tejido celular subcutáneo subyacente bajo anestesia local y sedación. El paciente fue dado de alta el mismo día de la intervención y no presentó complicaciones en el postoperatorio. A los 6 meses de seguimiento no se objetivaron signos de recidiva.
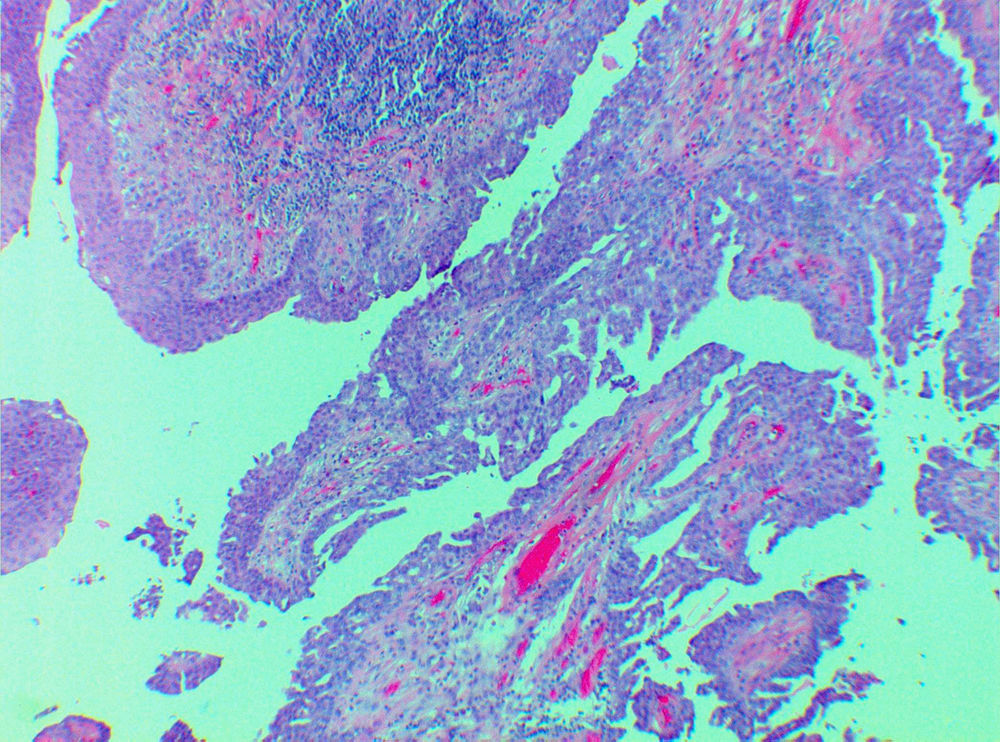
El estudio histopatológico evidenció formaciones papilares (fig. 1), con un estroma con abundantes células plasmáticas, diagnóstico de SP.
Los SP suelen localizarse en cabeza y cuello, pero hay casos descritos en otras localizaciones (tórax, mama, axila, genitales, brazo, ingle y párpado)2–5. Estos tumores son más frecuentes en mujeres y suelen estar presentes al nacimiento o aparecer en la infancia precoz como placas sin folículos pilosos con pequeñas pápulas quísticas umbilicadas. En la pubertad estas lesiones suelen volverse nodulares o verrucosas6. El color de las lesiones varía desde amarillento a marrón-rojizo, como en el paciente que presentamos. En ocasiones las placas se vuelven induradas debido a fibrosis estromal, sangre resecada o al exudado de las glándulas apocrinas asociadas2. Clínicamente, los SP suelen ser asintomáticos, pero en ocasiones pueden provocar intenso prurito, que con el rascado desarrollan erosiones locales en la piel3. Hasta la fecha no hay ningún trabajo en la literatura que describa una secreción serosa a través de orificios fistulosos en el seno de la lesión, como ocurre en nuestro paciente.
Aproximadamente un tercio de los casos de SP descritos aparecen asociados a un nevus sebáceo de Jadassohn. Otras lesiones asociadas al SP son el adenoma apocrino, condiloma acuminado, hidrocistoma, hidroadenoma papilífero, porosa folicular, queratosis siringea apocrina o comedón gigante5–7. La transformación maligna del SP es muy infrecuente, pero puede aparecer como carcinoma ductal de glándula sudorípara, SP maligno o carcinoma verrucoso2,7.
La histogénesis del SP es controvertida. Algunas hipótesis postulan que la porción adenomatosa se forma a partir de una proliferación hamartomatosa de la piel afectada, mientras que las áreas papilomatosas derivan de glándulas apocrinas o ecrinas2. Otros autores defienden que el SP es un hamartoma derivado de células pluripotenciales indiferenciadas, mientras que otros opinan que, o bien es un adenoma de origen ecrino ductal o bien deriva de los ductos de una glándula intermedia entre ecrina y apocrina8. La teoría más reciente postula que el SP se desarrolla a partir de células anexiales pluripotenciales y glándulas apocrinas de tipo híbrido9.
Histológicamente, los SP presentan una proliferación endofítica compuesta de infundíbulos que contienen papilas dérmicas rodeadas de una doble capa de epitelio apocrino. El estroma de las formaciones papilares muestra capilares dilatados y un gran número de células plasmáticas. En ocasiones, se observa una proliferación epitelial dentro del estroma formando un crecimiento de túmulos adenomatosos apocrinos. La epidermis rodeando el SP es frecuentemente papilomatosa o verrucosa con signos de erosiones a consecuencia del rascado3,8.
El tratamiento de los SP consiste en la completa escisión de la lesión. En aquellos SP con características benignas resecados completamente, no se han descrito recidivas.