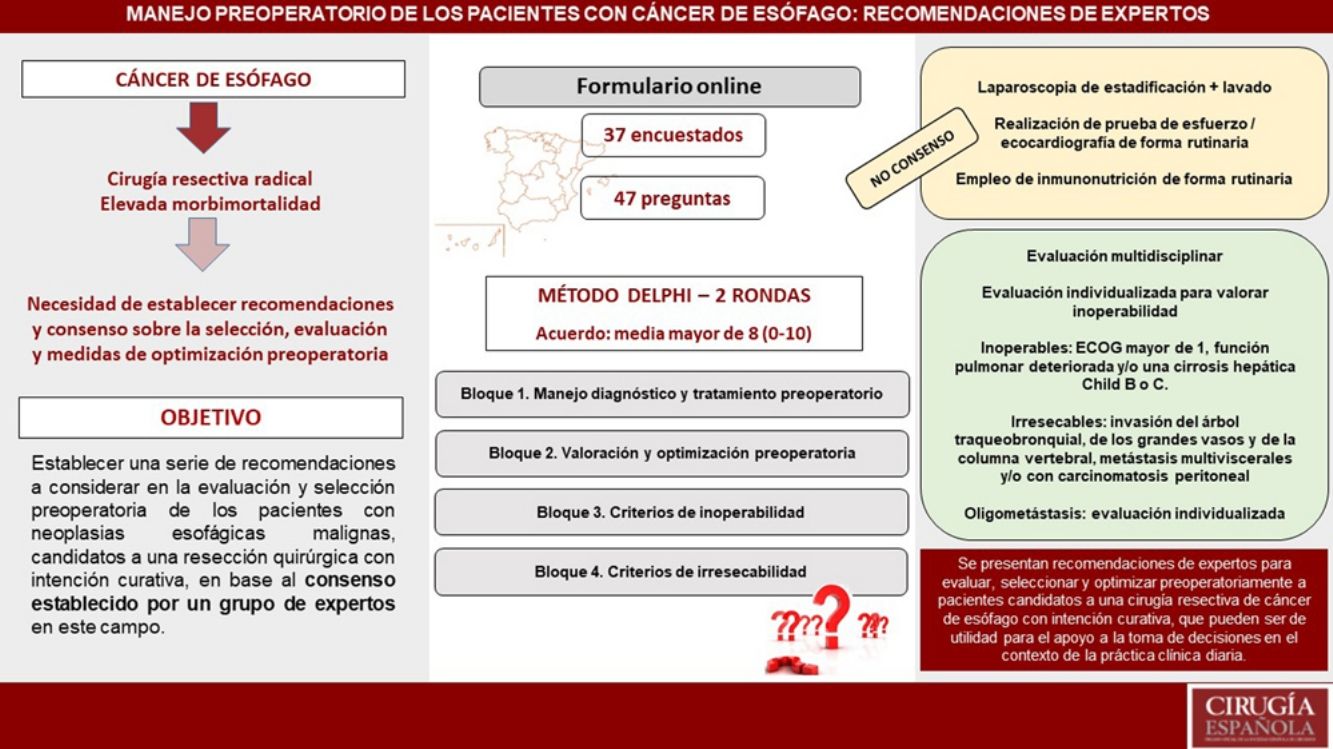
El objetivo de este trabajo es establecer recomendaciones en la evaluación y selección preoperatoria de pacientes con neoplasias esofágicas malignas, candidatos a una resección quirúrgica con intención curativa, con base en el consenso establecido por un grupo de expertos.
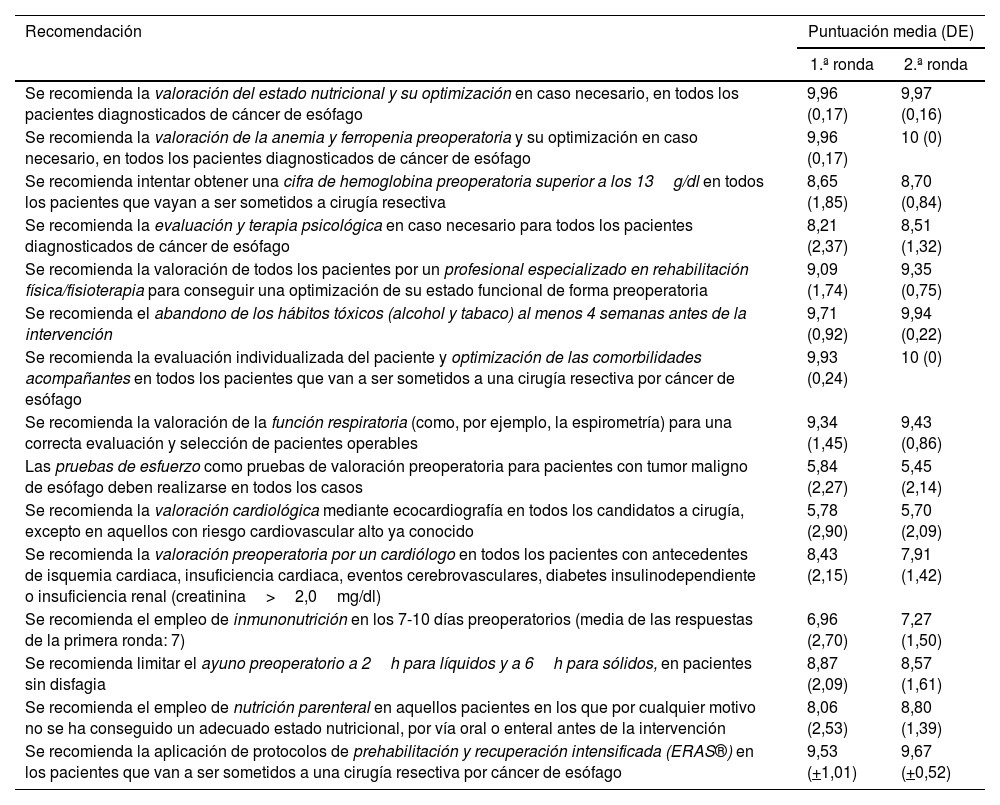
Mediante la utilización del método Delphi y tras 2 rondas de evaluación se obtuvieron respuestas de 37 expertos a 47 preguntas acerca del manejo preoperatorio del cáncer esofágico, considerándose consenso si existía una puntuación media mayor de 8 (rango de 0 a 10).
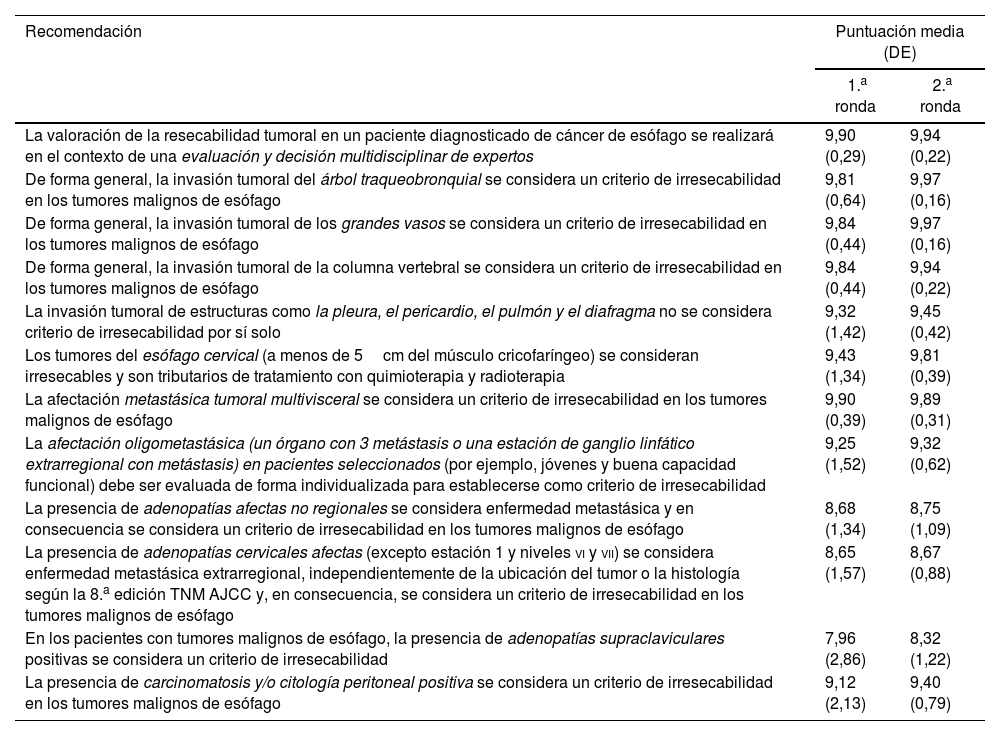
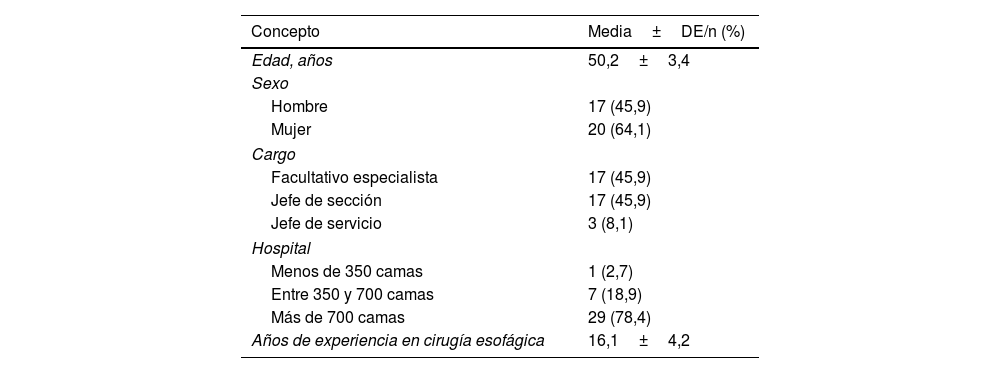
De los encuestados, el 54% eran mujeres, siendo la edad media del grupo de 50,2 años, con más de 15 años de experiencia media en cirugía esofágica. En la evaluación preoperatoria se obtuvo acuerdo en la mayor parte de las recomendaciones, siendo la indicación de una laparoscopia de estadificación la única donde no se alcanzó. En la optimización preoperatoria se estableció acuerdo en la evaluación nutricional, anemia, actividad física y respiratoria, y comorbilidades, sin conseguirlo para recomendar la inmunonutrición, una prueba de esfuerzo o ecocardiografía de forma rutinaria. En los criterios de inoperabilidad se recomienda que los pacientes no deban tener un ECOG mayor de 1, una función pulmonar deteriorada y/o una cirrosis hepática Child B o C. Se consigue acuerdo en considerar irresecables tumores con invasión del árbol traqueobronquial, de grandes vasos y columna vertebral, metástasis multiviscerales y/o carcinomatosis peritoneal, individualizando los casos de oligometástasis.
Por tanto, las recomendaciones establecidas en este manuscrito pueden ser de utilidad para el apoyo a la toma de decisiones en la práctica clínica diaria, existiendo un elevado grado de consenso en que las decisiones en torno al manejo de estos pacientes deben realizarse de forma individualizada y en el seno de un comité multidisciplinar de expertos.
The aim of this work is to establish recommendations for the preoperative evaluation and selection of patients with malignant esophageal neoplasms, who are candidates for surgical resection with curative intent, based on the consensus established by a group of experts.
Using the Delphi methodolgy and after 2 rounds of evaluation, responses were obtained from 37 experts to 47 questions about the preoperative management of esophageal cancer, considering consensus if there was a mean score greater than 8 (range between 0 to 10).
Of the respondents, 54% were women, with a mean age of 50.2 years, with more than 15 years of average experience in esophageal surgery. In the preoperative evaluation, agreement was obtained on most of the recommendations, with the indication of a staging laparoscopy being the only one where it was not reached. In the preoperative optimization, agreement was reached on nutritional, anemia, physical and respiratory status, and comorbidities evaluation, but no agreement was reached on recommending immunonutrition or echocardiography routinely. In the inoperability criteria were included ECOG greater than 1, impaired lung function, and/or Child B or C liver cirrhosis. Agreement was reached on considering unresectable tumors with invasion of the tracheobronchial tract, large vessels, and spinal column, multivisceral metastases, and/or peritoneal carcinomatosis.
Therefore, the recommendations established in this manuscript may be useful to support decision-making in daily clinical practice, with a high degree of consensus that decisions regarding the management of these patients should be made on an individual basis and within a multidisciplinary committee of experts.