La presencia de metástasis en los ganglios linfáticos (MGL) en la prostatectomía radical de rescate (PRs) se asocia con un mal pronóstico. Los factores predictivos de resultados en este contexto siguen siendo indeterminados. El objetivo fue evaluar el papel del número de ganglios linfáticos positivos sobre el resultado de los pacientes con MGL después de PRs y para el cáncer de próstata de radiorrecurrente.
Material y métodosSe analizaron los datos de una cohorte consecutiva de 215 hombres tratados con PRr en una sola institución. Se utilizaron los modelos de regresión de riesgos proporcionales de Cox univariante para la recurrencia bioquímica (RBQ) y los resultados metastásicos, con el antígeno prostático específico, la puntuación de Gleason, la extensión extraprostática, la invasión de vesículas seminales, el tiempo entre la terapia de radiación y PRr y el número de ganglios positivos como factores predictivos.
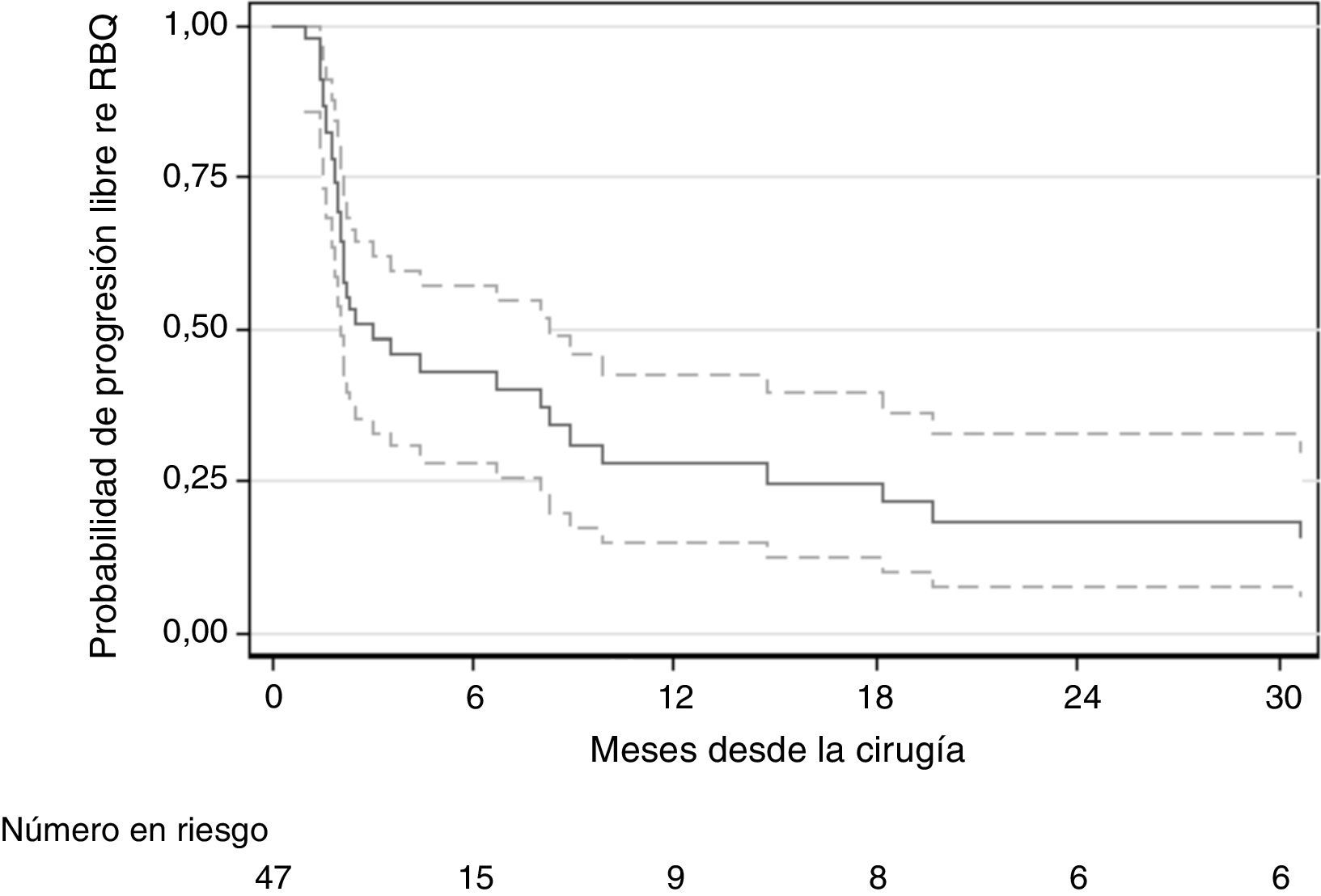
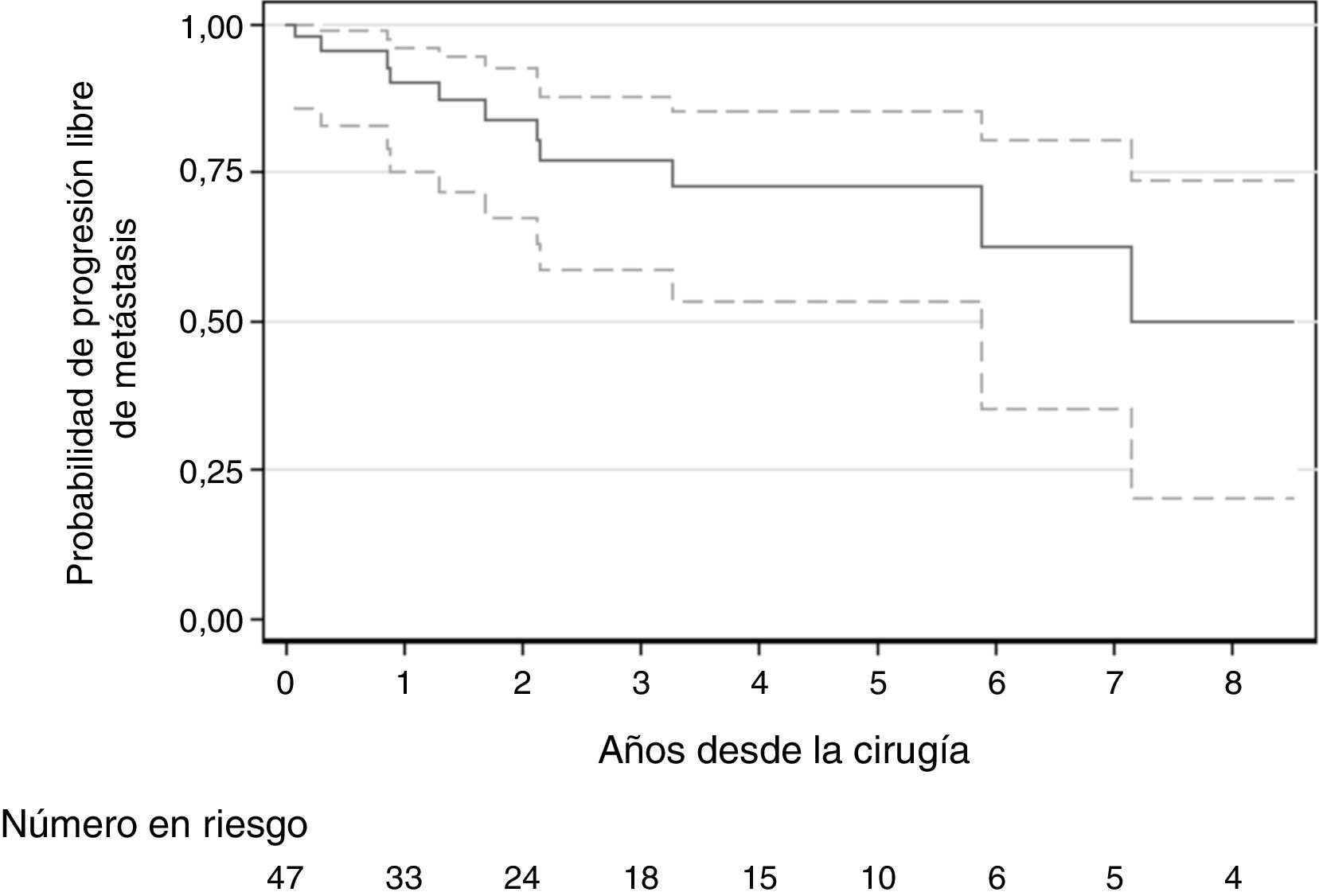
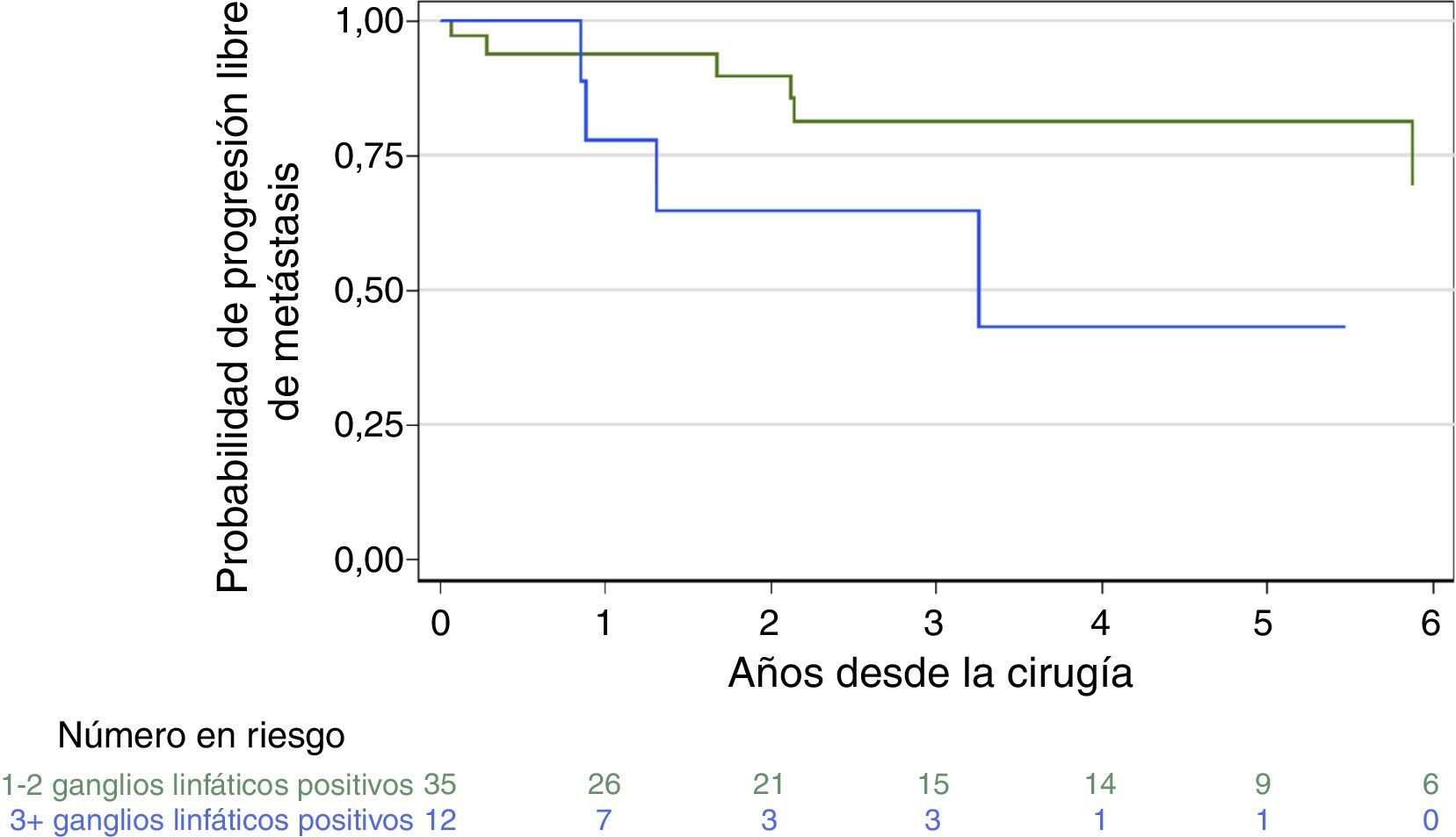
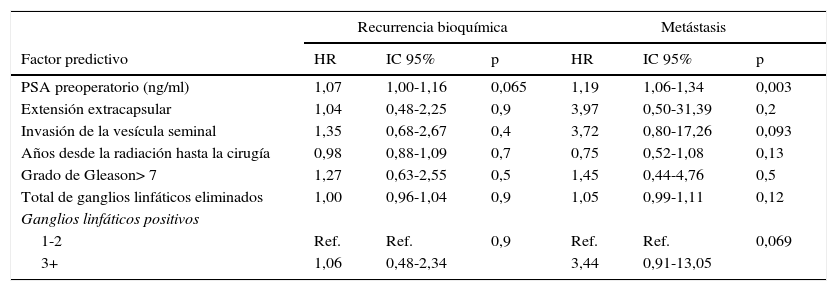
ResultadosDe los 47 pacientes con MGL, 37 desarrollaron RBQ, 11 desarrollaron metástasis a distancia y 4 fallecieron, con una mediana de seguimiento de 2,3 años para los supervivientes. El riesgo de metástasis aumentó con mayores niveles preoperatorios de PSA (HR 1,19 por 1ng/ml; IC 95%: 1,06-1,34; p=0,003). Los factores predictivos restantes no alcanzaron niveles convencionales de significación. Sin embargo, la eliminación de 3 o más ganglios linfáticos positivos demostró una asociación positiva, como se esperaba, con enfermedad metastásica (HR 3,44; IC 95%: 0,91-13,05; p=0,069) en comparación con uno o 2 ganglios positivos. Del mismo modo, la presencia de extensión extraprostática, invasión de vesículas seminales y grado de Gleason superior a 7 también demostraron una asociación positiva con un mayor riesgo de metástasis, con índices de riesgo de 3,97 (IC 95%: 0,50-31,4; p=0,2); 3,72 (IC 95%: 0,80-17,26; p=0,1) y 1,45 (IC 95%: 0,44-4,76; p=0,5), respectivamente.
ConclusionesEn los pacientes con MGL después de PRr para el cáncer de próstata radiorrecurrente, es probable que el riesgo de metástasis a distancia esté influido por el número de ganglios positivos (≥3), alto PSA preoperatorio, grado de Gleason y estadio patológico avanzado. Estos resultados son consistentes con los hallazgos del número de ganglios (de 1 a 2 frente a 3 o más ganglios positivos) como un indicador pronóstico después de la prostatectomía radical primaria y fortalecen la petición de una revisión de la estadificación ganglionar del cáncer de próstata.
Presence of lymph node metástasis (LNM) at salvage radical prostatectomy (sRP) is associated with poor outcome. Predictors of outcome in this context remain undetermined. ThE objective was to assess the role of number of positive lymph node on outcome of patients with LNM after sRP and for radio-recurrent prostate cancer.
Material and methodsWe analyzed data from a consecutive cohort of 215 men treated with sRP at a single institution. We used univariate Cox proportional hazard regression models for biochemical recurrence (BCR) and metastatic outcomes, with prostate-specific antigen, Gleason score, extraprostatic extension, seminal vesicle invasion, time between radiation therapy and sRP, and number of positive nodes as predictors.
ResultsOf the 47 patients with LNM, 37 developed BCR, 11 developed distant metastasis and 4 died with a median follow-up of 2.3 years for survivors. The risk of metastases increased with higher pre-operative PSA levels (HR 1.19 per 1ng/ml; 95% CI: 1.06-1.34; P=.003). The remaining predictors did not reach conventional levels of significance. However, removal of 3 or more positive lymph nodes demonstrated a positive association, as expected, with metastatic disease (HR 3.44; 95% CI: 0.91-13.05; P=.069) compared to one or 2 positive nodes. Similarly, the presence of extraprostatic extension, seminal vesicle invasion and Gleason grade greater than 7 also demonstrated a positive association with higher risk of metástasis, with hazard ratios of 3.97 (95% CI: 0.50, 31.4; P=.2), 3.72 (95% CI: 0.80-17.26; P=.1), and 1.45 (95% CI: 0.44-4.76; P=.5), respectively.
ConclusionsIn patients with LNM after sRP for radio-recurrent prostate cancer, the risk of distant metástasis is likely to be influenced by the number of positive nodes (3 or more), high preoperative PSA, Gleason grade and advanced pathologic stage. These results are consistent with the findings of number of nodes (1 to 2 vs. 3 or more nodes positive) as a prognostic indicator after primary radical prostatectomy and strengthen the plea for a revision of the nodal staging for prostate cancer.