El estudio por imágenes del tubo digestivo, y en especial del intestino delgado, ha avanzado drásticamente gracias a los avances tecnológicos. Desde estudios de proyección con uso de bario, hasta otros basados en cortes axiales más complejos como la enterografía por Tomografía Computada (ETC) y la enterografía por Resonancia Magnética (ERM). Éstos han permitido una visualización integrada de la pared intestinal, el lumen y el mesenterio, permitiendo determinar el grado de actividad inflamatoria, extensión y compromiso extraintestinal. Por el carácter recurrente de la enfermedad inflamatoria intestinal (EII) es clave reducir al máximo la radiación de cada estudio. Por esto se recomienda como primera línea la ERM. Esta tiene además las ventajas de evaluar en forma cuantitativa el grado de actividad inflamatoria y evalúa intestino delgado y región perianal en un mismo examen. Esto permite tomar decisiones terapeúticas y evaluar la progresión de la enfermedad.
With the advances in technology, imaging of the digestive tube, especially the small bowel has evolved from projectional techniques such as small bowel follow through to cross sectional imaging such as CT and MR Enterography. It is necessary to visualize not only the lumen, but also the wall and mesentery, in order to obtain the degree of inflammatory activity and the subtype in Crohńs disease. Due to its recurrent character, the possibility of quantitative evaluation of inflammatory activity, and also the factibility of visualizing at the same examination the perianal region, we recommend MRE as a first line study for the evaluation of the small bowel.
Con los avances tecnológicos y farmacológicos de los últimos tiempos, el rol de las imágenes en la evaluación de la enfermedad inflamatoria intestinal ha sido fundamental y cada vez mayor. Contando con múltiples modalidades que van desde los estudios baritados bajo fluoroscopía, pasando por el ultrasonido, hasta modalidades más complejas basadas en tomografía computada (TC) o resonancia magnética (RM).
El objetivo fundamental de las imágenes consiste en determinar si hay algún segmento del tracto gastrointestinal comprometido. Esto se puede manifestar de diversas formas:
- 1)
Engrosamiento parietal con disminución de calibre del lumen y estratificacion de la pared.
- 2)
Mayor refuerzo de la mucosa que se aprecia en los estudios contrastados.
- 3)
Proliferación de la vasa recta.
- 4)
Distanciamiento de las asas intestinales por el proceso inflamatorio y por proliferación del tejido adiposo adyacente1–3.
Una vez detectada la alteración del tubo digestivo, debe evaluarse si se trata más probablemente de Colitis Ulcerosa (CU), Enfermedad de Crohn (EC), u otra patología. Para esto se debe determinar:
- 1)
El segmento digestivo comprometido: recto, colon y/o intestino delgado.
- 2)
Características del compromiso: continuo o multisegmentario.
- 3)
Presencia de otras complicaciones como fístulas o abscesos.
Finalmente, es muy importante determinar el grado de actividad de la enfermedad, así como la respuesta al tratamiento, para determinar si es necesario mantener o cambiar la terapia. Para esto ha sido de gran utilidad la RM, con múltiples secuencias que evalúan el grado de refuerzo parietal, la presencia de edema submucoso, presencia de úlceras y restricción en secuencia de difusión de moléculas de agua.
2Modalidades de ImagenAntiguamente y por muchos años, las únicas modalidades para la evaluación de la enfermedad inflamatoria intestinal fueron los estudios baritados, ya sea el enema para la colitis ulcerosa y el tránsito de intestino delgado para la enfermedad de Crohn. Sin embargo, éstas son técnicas proyeccionales, con superposición de asas, en que sólo se visualiza el lumen intestinal y no la pared ni el mesenterio. Además, tienen un bajo valor predictivo negativo y en el caso del transito intestinal, puede demorar horas1. Otra desventaja es que el bario puede quedar retenido en las asas intestinales y en caso de requerir el paciente una cirugia, complica el acto quirúrgico.
Con el advenimiento de la TC y RM, y en especial de la enterografía por TC (ETC) y por RM (ERM), ha sido posible en un solo examen evaluar tanto el lumen y la pared intestinal así como también el mesenterio, con un alto valor predictivo negativo2,3, además de poder evaluar compromiso extraintestinal. En cualquiera de éstas, se administra por vía oral 1500 cc de manitol al 3% en 45-60 minutos, obteniendo adecuada distensión del intestino delgado, cuyo lumen se ve hipodenso o de baja señal, y la pared densa o de alta señal con el contraste endovenoso. Se pueden usar como apoyo agentes antiperistálticos como glucagón o escopolamina endovenosa. Se obtienen cortes axiales en fases enterográfica (35 segundos post inyección) y portovenosa (70 segundos post inyección). En el caso de la ETC, se realizan reformateos coronales y, si es necesario, sagitales o en otros planos. En ERM se realizan secuencias T2, estado estacionario sin y con saturación grasa, T1 en y fuera de fase, inversión recuperación, difusión y T1 con saturación grasa pre y postcontraste axiales y coronales. Las secuencias basadas en T2 permiten diferenciar edema de fibrosis parietal, y las contrastadas permiten diferenciar flegmones de abscesos y refuerzos inflamatorios versus fibróticos.
Además de estas técnicas, se ha desarrollado para la evaluación del colon la coloclisis por TAC (CTC) o por RM (CRM), que consiste en administrar dos litros de agua a través de una cánula endorrectal, y posteriormente se realiza una TC o RM pre y postcontraste, lo que ayuda a detectar la presencia de lesiones estenosantes cicatriciales o neoplásicas, además de la detección de lesiones polipoídeas mayores a 10mm y evaluar el compromiso inflamatorio colónico.
3Ventajas y Desventajas de ETC y ERMEn el caso de la ETC, las ventajas son: su alta resolución espacial, alto rendimiento, su rapidez y disponibilidad. Sus desventajas principales son el uso de radiación ionizante, (cada vez menor con los tomógrafos de doble energía y con nuevos algoritmos, aunque acumulativa dado que los exámenes tienden a repetirse).
En el caso de la ERM, sus ventajas son su alta resolución por contraste, capacidad multiplanar, la utilización de biomarcadores como difusión de moléculas de agua, edema, refuerzo postcontraste y secuencias cine, y la posibilidad de evaluar intestino delgado y región perianal en el mismo examen. Sus desventajas son su alto costo, el tiempo de examen, que puede durar 30-40 minutos, la necesidad de sedación en pacientes claustrofóbicos y su menor disponibilidad.
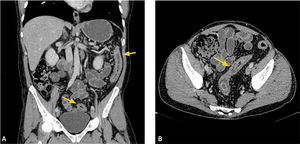
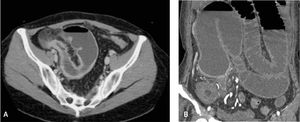
4Hallazgos caracteríSticos de CU y ECEn la colitis ulcerosa (CU) los hallazgos más frecuentes son engrosamiento parietal continuo de recto y colon, que puede extenderse hasta el ciego, incluso asociado a leve engrosamiento parietal de íleon distal (ileitis por reflujo). El colon pierde su patrón de haustras y adquiere una configuración tubular (figs. 1a-b). A diferencia de la enfermedad de Crohn, no se asocia a la presencia de enfermedad fistulizante. Puede haber focos de estenosis, que puede ser de origen cicatricial o neoplásico.
Los hallazgos habituales en enfermedad de Crohn son compromiso de íleon o colon de carácter segmentario o multisegmentario. Además de la extensión, debe determinarse el grado de compromiso y el subtipo. Los subtipos corresponden a:
- 1)
Inflamatorio
- 2)
Fibroestenosante
- 3)
Fistulizante-Penetrante y/o
- 4)
Reparativo.
Estos subtipos pueden coexistir, siendo en general uno más predominante. A continuación se describirán características propias de cada subtipo.
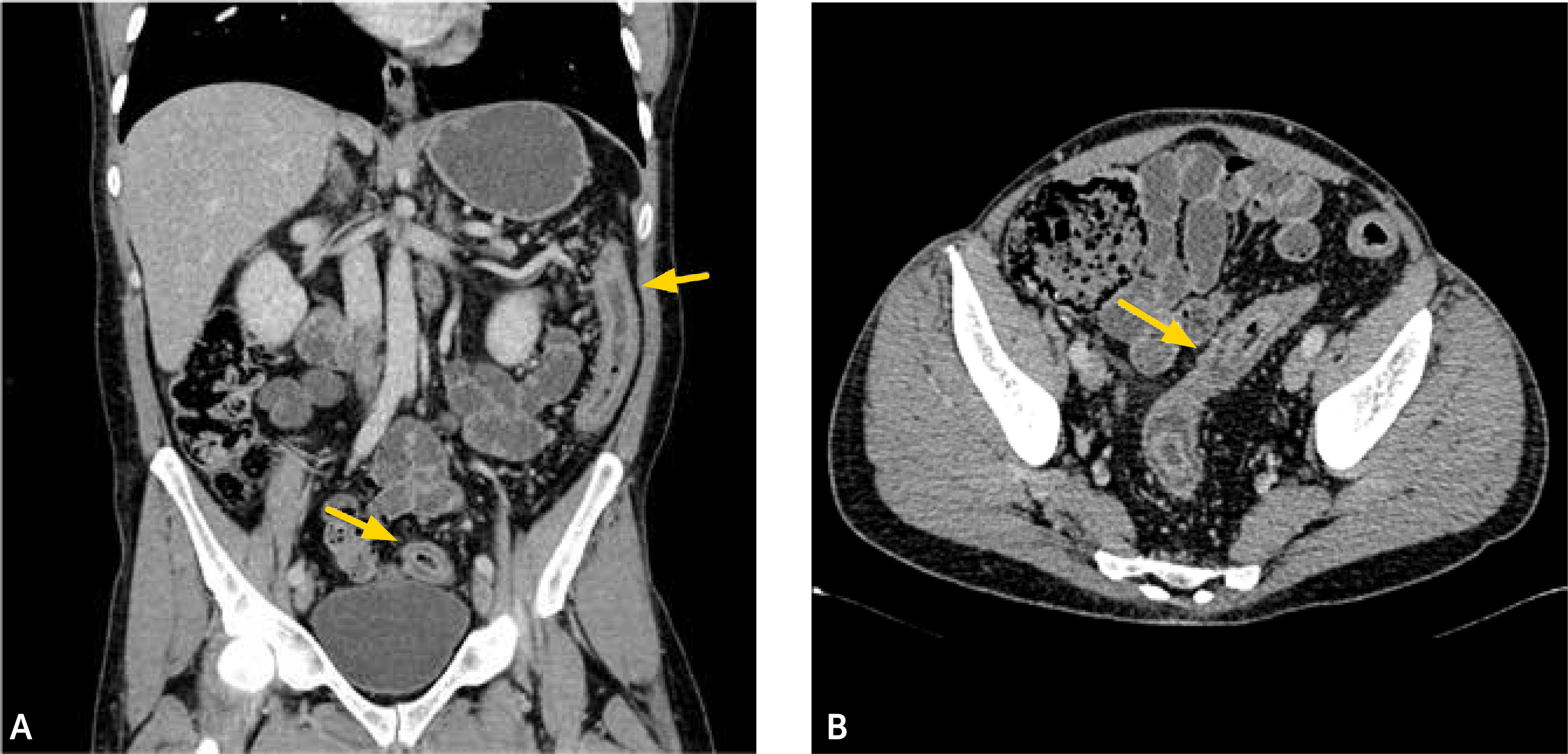
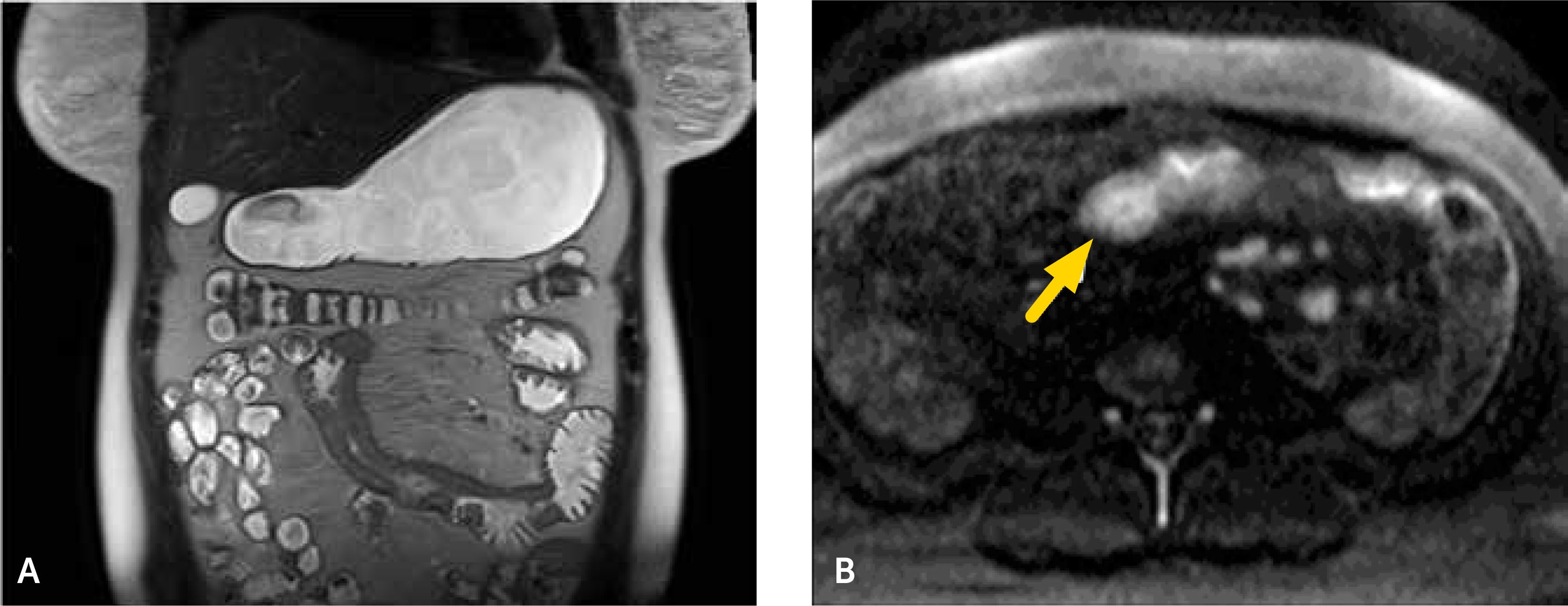
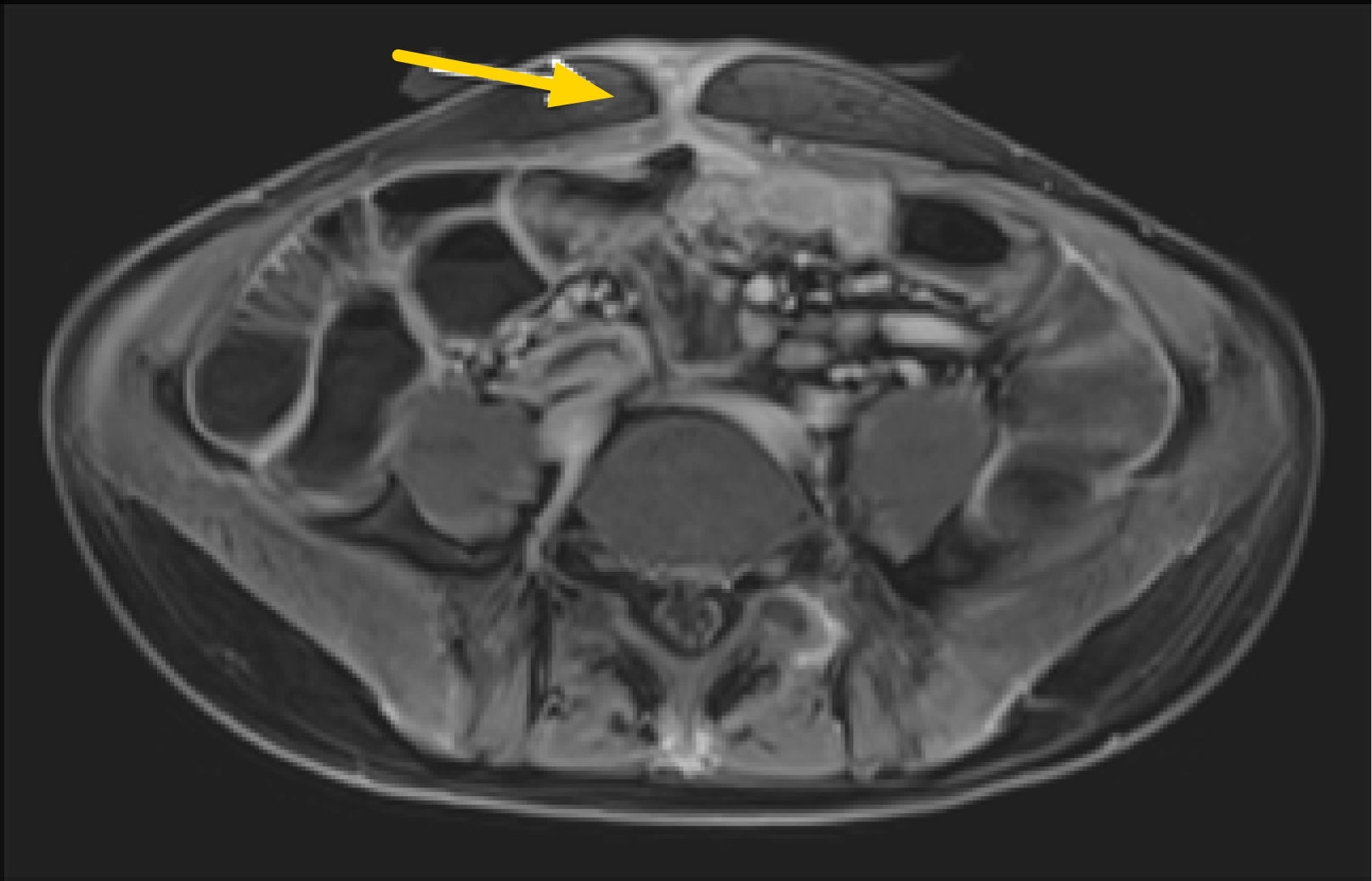
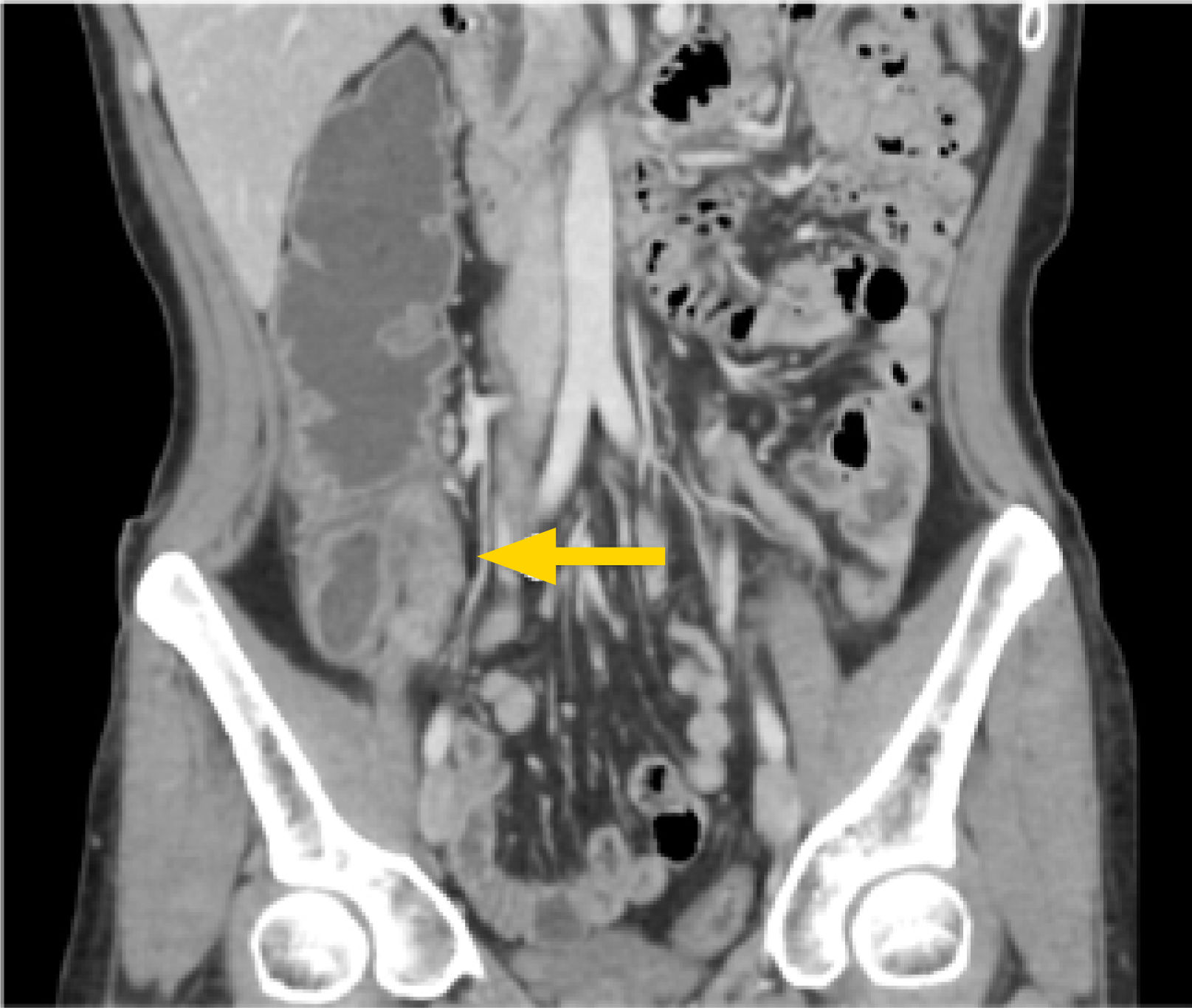
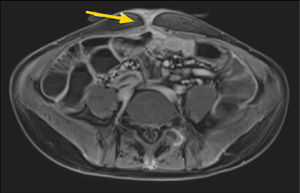
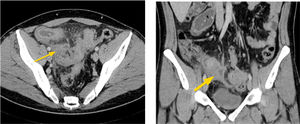
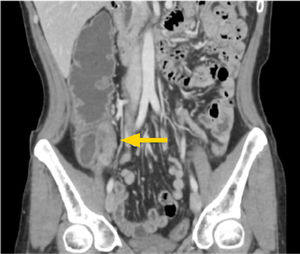
1. Subtipo inflamatorio: característicamente se observa engrosamiento parietal con estratificación e hiperrefuerzo mucoso3, edema de la submucosa y refuerzo de la serosa. También usualmente se observa proliferación de la vasa recta (signo de la peineta) (fig. 2) y la presencia de linfonodos prominentes con diámetros en sus ejes menores entre 5 y 8mm. La presencia de aumento de densidad o señal del tejido adiposo mesentérico adyacente es un marcador de actividad inflamatoria4. Rimola y cols5 desarrollaron un índice cuantitativo de actividad evaluado por ERM, llamado MaRIA (Magnetic Resonance Index of Activity), en el que se evalúan cuatro parámetros: grosor de la pared en milímetros, refuerzo relativo de la pared con el contraste, presencia o ausencia de edema parietal evaluado en secuencia T2, y presencia o ausencia de úlceras en seis segmentos intestinales (íleon distal, colon ascendente, transverso, descendente, sigmoides y recto). La ponderación es la siguiente: grosor en mm x 1.5+0.02 x refuerzo relativo postcontraste+edema x 5+úlceras x 10. Por la dificultad en la detección de estas úlceras en ERM, Kim y cols6,7 propusieron cambiar la presencia o ausencia de úlceras por una evaluación realizada en secuencia de difusión (DWI), en que la restricción de la difusión de moléculas de agua en la pared intestinal se ha visto que se correlaciona con la presencia de úlceras. De esta forma se le llamó a este nuevo índice MaRIA modificado. En la ecuación, se cambia úlceras x 10 por DWI x 5, en el cual DWI tiene un valor de 0 si no hay restricción a la difusión, un valor de 1 si la restricción es menor que la de los ganglios mesentéricos, y un valor de 2 si la restricción es igual o mayor a éstos (figs. 3a-b). Un índice igual o mayor a 7 representa actividad de la enfermedad, y un índice igual o mayor a 11 nos dice que la enfermedad es severa. Estos índices tienen una alta concordancia interobservador8 y son de gran utilidad tanto en la evaluación del grado de actividad como en la toma de decisiones terapéuticas y seguimiento de los pacientes.
Enfermedad de Crohn de yeyuno, subtipo inflamatorio.
Indice de actividad MaRIA severo. Secuencia T2 coronal (a) que muestra engrosamiento multisegmentario de yeyuno con edema de la submucosa, lo que le da un puntaje de 5. Secuencia de difusión axial (b) que evidencia restricción similar en pared de intestino y en ganglios mesentéricos (flechas), lo que le da un puntaje de 10.
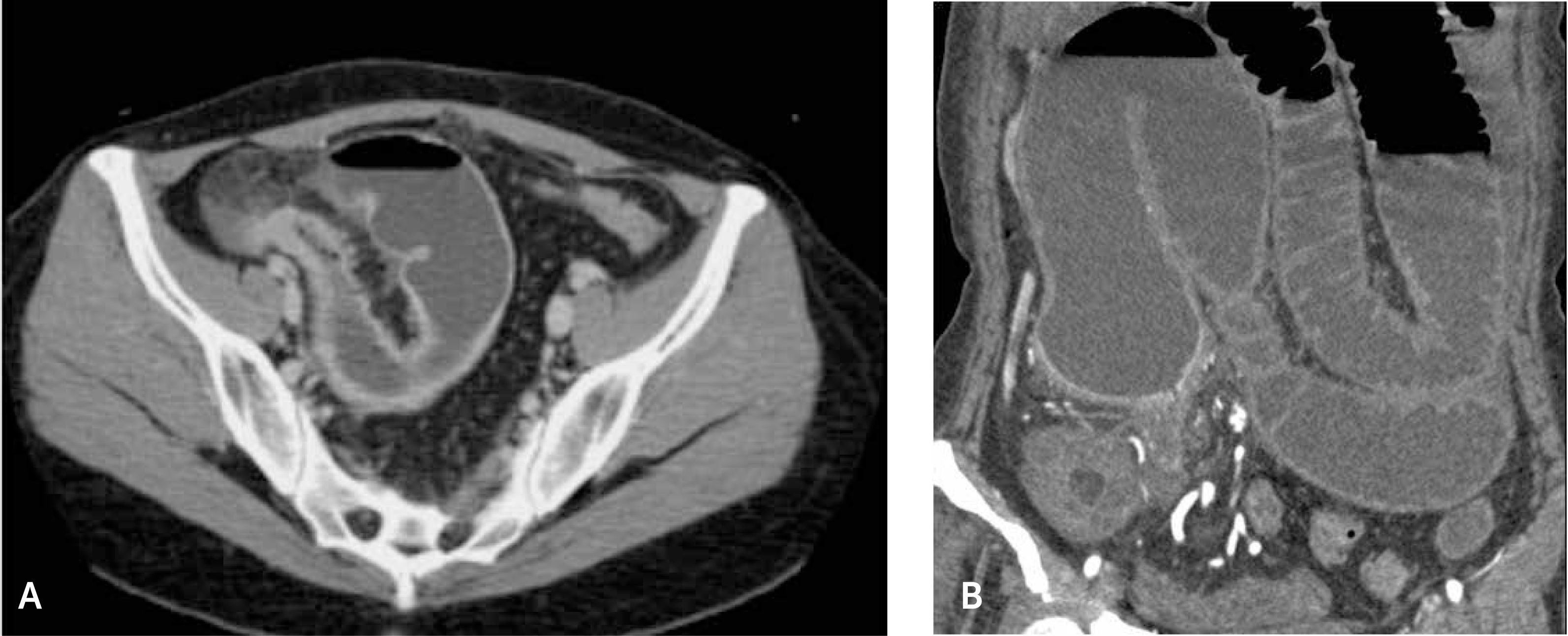
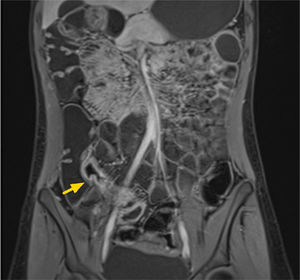
2. Subtipo fibroestenótico: el hallazgo primordial es la obstrucción intestinal parcial, con dilatación de asas de intestino delgado, usualmente íleon medio o distal, secundario a un engrosamiento focal sin estratificación de la pared, de tipo unilaminar, hipointenso en secuencias T1 y T2, sin signos de edema parietal, y sin asociarse a aumento de densidad o señal del mesenterio adyacente así como tampoco a adenopatías mesentéricas9 (figs. 4a-b). Mediante la secuencia estado estacionario cine, suele apreciarse ausencia de motilidad de este segmento. Este tipo de lesiones usualmente se tratan mediante dilatación con balón si el segmento es corto, o mediante cirugía si el segmento es más largo.
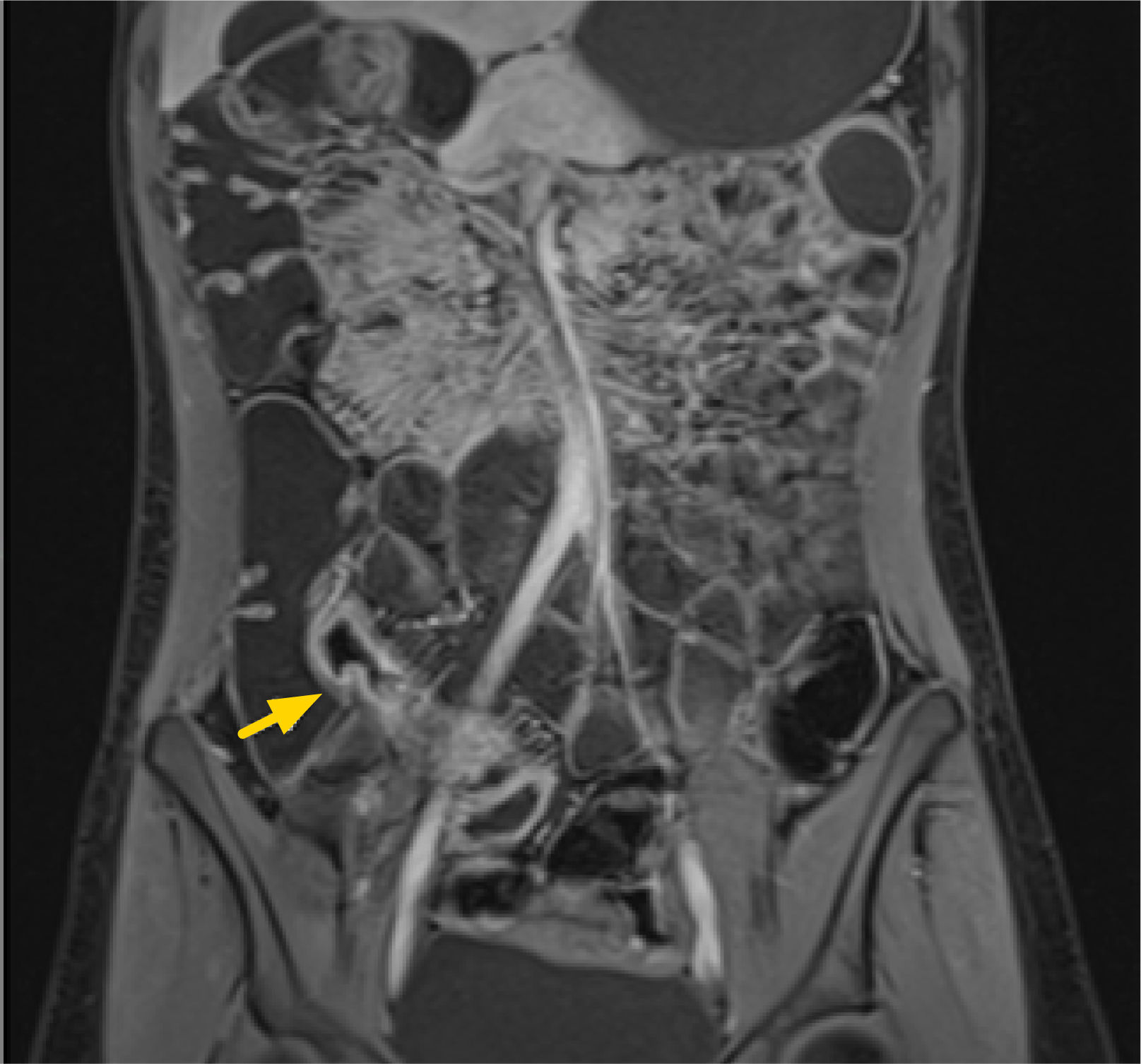
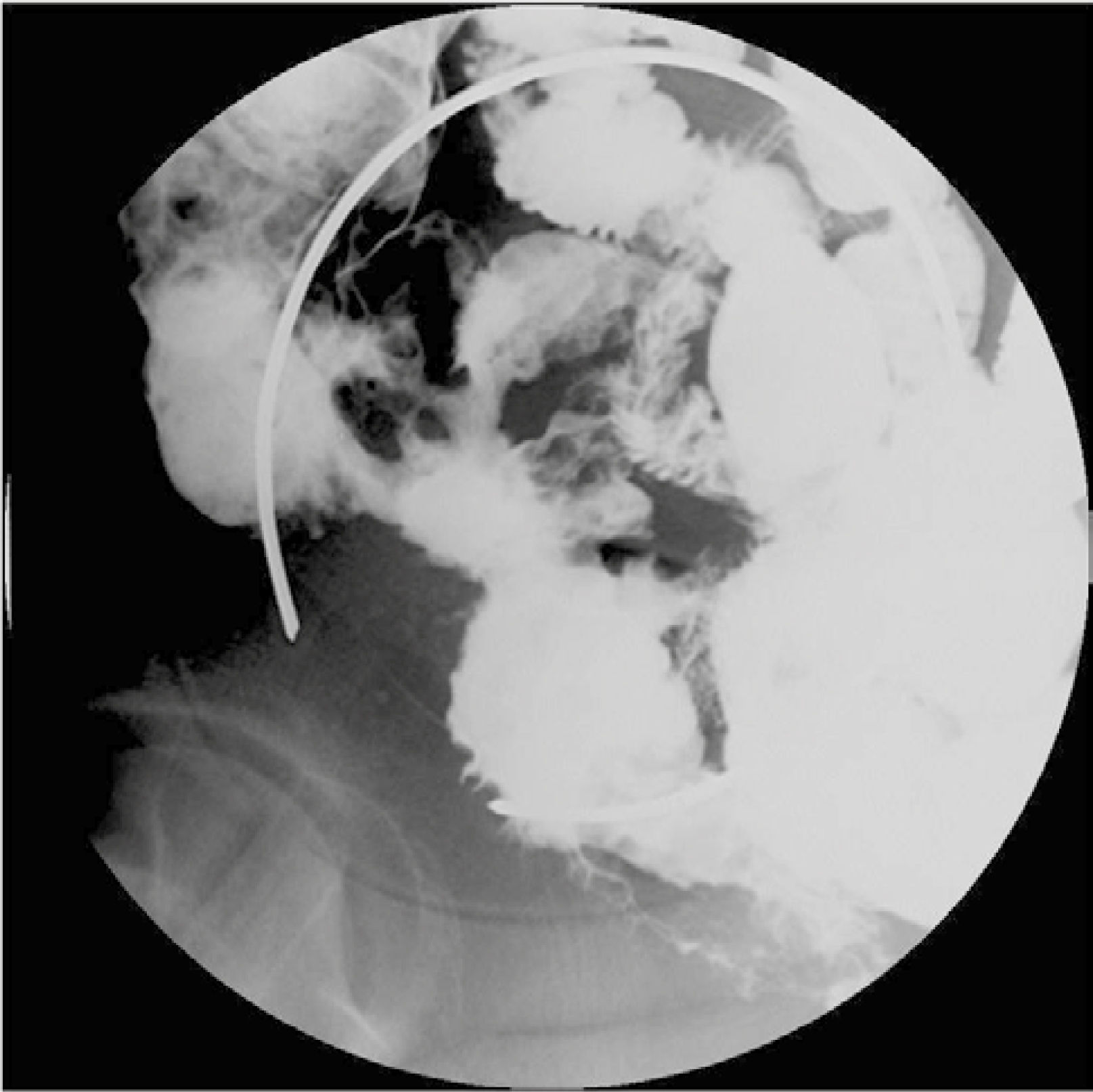
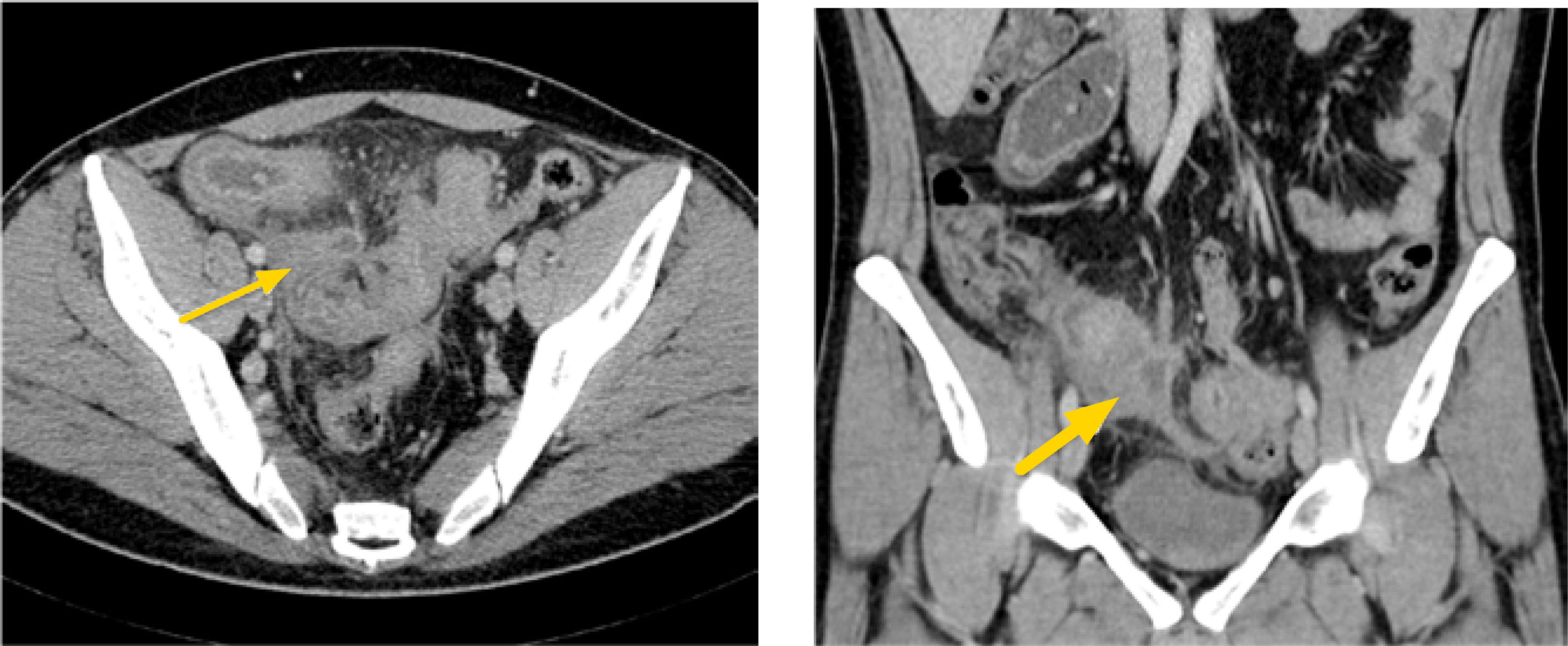
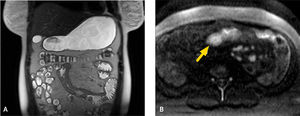
3. Subtipo fistulizante-penetrante: en el subtipo fistulizante-penetrante, pueden observarse trayectos fistulosos principalmente enteroentéricos y enterocólicos (fig. 5), así como también enterocutáneos (fig. 6), enterovesicales y anovaginales. Pueden a su vez verse senos, flegmones y/o abscesos mesentéricos, con formación de masas inflamatorias (figs. 7a-b). Los trayectos fistulosos con signos de inflamación activa son hiperintensos en T2, con refuerzo significativo con el contraste en fases enterográfica y portovenosa. Los flegmones se visualizan como áreas mal definidas de mayor densidad o señal en el mesenterio, adyacente al asa comprometida; y los abscesos como lesiones hipointensas en T1 e hiperintensas en T2 con paredes que refuerzan con el contraste10.
Dependiendo de cada subtipo existen diferentes terapias que pueden utilizarse. Es importante diferenciar especialmente el compromiso inflamatorio versus fibroestenótico, dado que el primero se trata médicamente y el segundo a través de cirugía o dilatación con balón del segmento estenótico.
Debe evaluarse también si hay compromiso de órganos extraintestinales, como de la vía biliar (colangitis esclerosante primaria, colelitiasis), páncreas (pancreatitis autoinmune), sistema genitourinario (nefrolitiasis), del esqueleto (espondilitis, sacroileítis)11, y menos probablemente del pulmón.
5Diagnóstico diferencialEn el diagnóstico diferencial de enfermedad inflamatoria intestinal, en especial de enfermedad de Crohn debe incluirse patología infecciosa como Salmonellosis o shigelosis, en las cuales se produce engrosamiento parietal de la región ileocólica asociado a adenopatías regionales (fig. 8). El compromiso por tuberculosis puede también afectar la región ileocecal, si bien es mayor el compromiso cecal, y las adenopatías pueden estar cavitadas. La vasculitis por lo general es más difusa, predomina el edema submucoso y se asocia a ascitis.
También debe incluirse en el diagnóstico diferencial patología neoplásica como linfoma o adenocarcinoma, aunque en ambos hay pérdida de la arquitectura del asa comprometida, y el engrosamiento es de mayor magnitud.
6ConclusiónLa ETC y ERM son modalidades de primera línea en la evaluación de pacientes con enfermedad inflamatoria intestinal, en especial enfermedad de Crohn. Dado el carácter recurrente de la enfermedad, y su mayor frecuencia en pacientes jóvenes, recomendamos la ERM para evitar radiación acumulativa12. Además, esta técnica evalúa de forma simultánea la enfermedad perianal y el grado de actividad de la enfermedad en forma cuantitativa, lo que permite un mejor manejo y seguimiento.
7Declaración conflicto de interesesEl autor no tiene conflictos de intereses.