Descripción y análisis de la relación entre las fracturas de húmero proximal y la lesión traumática del nervio axilar circunflejo.
Material y métodoEstudio prospectivo, observacional, de una serie de casos consecutivos de fracturas de extremo proximal de húmero. Se realizó valoración radiográfica, clasificando las fracturas según el sistema AO (Arbeitsgemeinshaft für Osteosynsthesefragen, Asociación de Grupo de Trabajo para el Estudio de la Fijación Interna de las Fracturas), y electromiografía (EMG) para la evaluación de la lesión del nervio axilar.
ResultadosDe 105 casos consecutivos de fracturas de húmero proximal, 31 pacientes cumplían los criterios de inclusión. Muestra: 86% mujeres y 14% hombres con edad media de 71,8 años (30-96 años). De los pacientes incluidos en el estudio, 58% presentó una EMG normal o leve axonotmesis, 23% presentó neuropatía del nervio axilar sin denervación muscular y 19%, lesión con denervación del nervio axilar. Los pacientes que sufrieron fracturas complejas de húmero proximal (AO11B y AO11C) tuvieron más riesgo de presentar lesiones tipo neuropatía axilar con denervación muscular en la EMG, siendo esta relación estadísticamente significativa (p < 0,001).
ConclusionesLos pacientes que sufren fracturas complejas de húmero proximal (AO11B y AO11C) tienen más riesgo de presentar lesiones tipo neuropatía axilar con denervación muscular en la EMG (p < 0,001).
Description and analysis of the relation between the proximal humerus fracture patterns and the traumatic injury of the axillary nerve.
Material and methodProspective, observational study of a consecutive case series that analyzed proximal humerus fractures. Radiographic evaluation was performed, and AO (Arbeitsgemeinshaft für Osteosynsthesefragen) system was used to classify the fractures. Electromyography was used to diagnose the axillary nerve injury.
ResultsThirty-one patients on 105 who had a proximal humerus fracture met inclusion criteria. Eighty-six percent of the patients included were women and 14% men. The mean age was 71.8 years (30–96 years). Of the patients included in the study, 58% had normal or mild axonotmesis EMG, 23% had axillary nerve neuropathy without muscle denervation and 19% had injury with axillary nerve denervation. Patients who suffered complex fractures of the proximal humerus (AO11B and AO11C) had a higher risk of presenting axillary neuropathy type lesions with muscle denervation in the EMG, this relationship being statistically significant (p<0.001).
ConclusionPatients who have more risk on presenting axillary nerve neuropathy with muscle denervation in electromyography are those who present complex proximal humerus fractures AO11B and AO11C (p<0.001).
Las fracturas del extremo proximal del húmero suponen aproximadamente 6% de las fracturas del adulto y son las terceras en frecuencia en pacientes mayores de 60 años1. Son lesiones frecuentes en el hueso osteoporótico2. El nervio circunflejo es especialmente vulnerable en las fracturas-luxaciones anteriores, debido a que su trayecto se localiza sobre la parte inferior de la cápsula y puede lesionarse o lacerarse por tracción3.
Pocos estudios tratan la relación de la lesión del nervio circunflejo con las fracturas del húmero proximal y casi todos los que hay son retrospectivos y no utilizan electromiografía (EMG) para evaluar la lesión neurológica4–8. Visser et al. estudiaron 143 casos consecutivos de fracturas de húmero proximal tras un traumatismo de baja energía9. En este estudio, utilizaron la clasificación de Neer para las fracturas de húmero proximal y el electromiograma para valorar la lesión nerviosa. Ellos encontraron signos de denervación EMG en 96 pacientes (67% de los casos). Las lesiones del nervio fueron más frecuentes en fracturas desplazadas (82%) que en no desplazadas (59%). La lesión nerviosa y la pérdida de fuerza muscular consiguiente se recuperaron en todos los pacientes de la serie.
Asumiendo que la lesión nerviosa puede jugar un papel muy importante en la recuperación de la función del hombro, ya se haya realizado un manejo quirúrgico o conservador, diseñamos un estudio prospectivo de seguimiento de las fracturas con valoración EMG del estado del nervio axilar tras el traumatismo.
Por otra parte, deberíamos tener en cuenta que el intenso dolor que sufren los pacientes con estas fracturas no sólo se debe al componente nociceptivo de la fractura sino a su frecuente y a veces grave afectación nerviosa10,11. Esto hace que el dolor neuropático acompañe en mayor o menor medida a estos cuadros, que, a veces, es difícil de controlar con analgesia habitual.
El objetivo de este estudio es valorar la lesión del nervio circunflejo en las fracturas del extremo proximal del húmero mediante un estudio neurofisiológico con EMG y electroneurograma; y ver si existe asociación entre el patrón de la fractura y el grado de la lesión del nervio10,11.
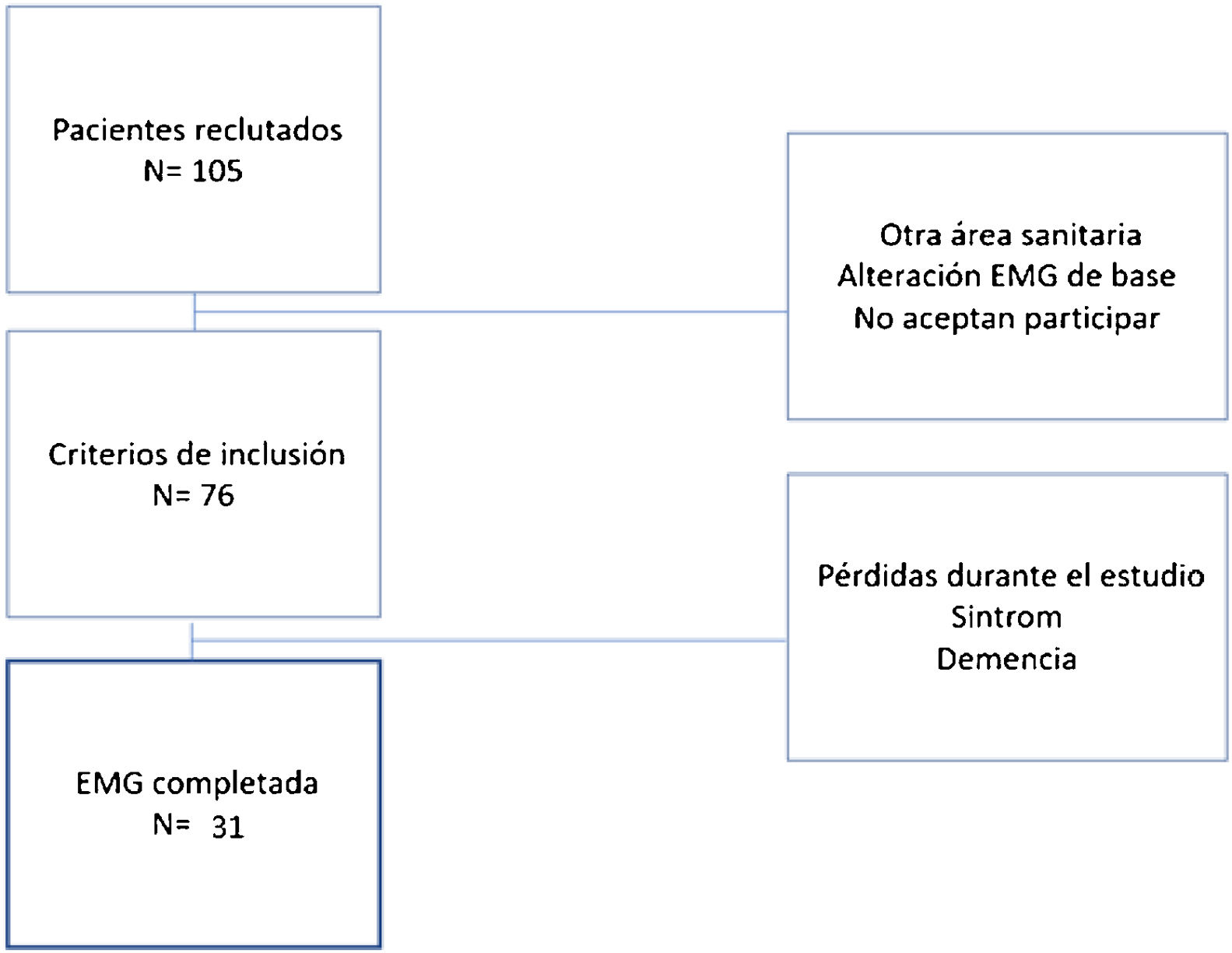
Material y métodoSe trata de un estudio prospectivo, observacional, de una serie de casos consecutivos: pacientes que acudieron al Servicio de Urgencias de nuestro hospital y que fueron diagnosticados de fractura del extremo proximal del húmero entre el 1 de marzo y el 30 de junio de 2017. Los criterios de inclusión en el estudio fueron: pacientes mayores de 18 años, de la población de referencia de nuestra área sanitaria, que presentasen una fractura del extremo proximal del húmero y que aceptasen voluntariamente participar en el estudio y realizar un estudio neurofisiológico (una EMG y un electroneurograma) como prueba diagnóstica añadida al tratamiento convencional de la fractura, es decir, el tratamiento conservador o quirúrgico. La decisión de tratamiento (conservador o quirúrgico) en los pacientes incluidos en el estudio no cambió por el hecho de entrar en el estudio; recibieron el tratamiento habitual que realizamos durante la asistencia clínica. El estudio neurofisiológico se programó a los 20 días de la fractura aproximadamente, pues se considera que es el momento óptimo para encontrar -de manera precoz- una lesión de este nervio con esta prueba. Esto se hizo así en los casos que recibieron tratamiento conservador con inmovilización con cabestrillo. El estudio neurofisiológico que se realizó fue tanto una EMG como un electroneurograma. Se hizo comparación con el brazo contralateral como control. Además, en los casos en los que se apreció lesión del nervio axilar, se repitió la EMG y el electroneurograma al mes, como control. La neurofisióloga que participó en el estudio es una profesional con amplia experiencia. Los criterios de exclusión fueron: enfermedades que pueden afectar el registro EMG de base (diabetes mellitus [DM], polineuropatía, miopatía, enfermedad de la motoneurona, hipotiroidismo o hipertiroidismo), tratamientos anticoagulantes como el acenocumarol o la warfarina, o demencia avanzada y otras enfermedades que puedan dificultar la colaboración del paciente durante el estudio neurofisiológico. Tampoco se incluyeron pacientes que presentasen fracturas patológicas ni aquellos que fueron atendidos en Urgencias de nuestro Hospital, pero tuvieron el seguimiento en otro centro. Por último, no se incluyó ningún paciente que hubiese sido operado previamente de ese hombro (fig. 1).
Se realizó una revisión de las radiografías simples de cada paciente. En los casos en los que se optó por un manejo quirúrgico o aquellos en los que la radiografía simple planteaba dudas sobre la indicación terapéutica sí que se realizó una tomografía axial computarizada (TAC) para completar el estudio.
En los casos que precisaron cirugía, que también se incluyeron en el estudio, se realizó un estudio neurofisiológico el día antes de la cirugía, que suele ser a los seis a 15 días de la caída, y otro estudio neurofisiológico de control posteriormente (a los 21 días de la cirugía). Tras comentar con los médicos del Servicio de Neurofisiología, se llegó a la conclusión de que era la mejor manera de proceder en estos casos, pues nos parece muy interesante incluir también los casos quirúrgicos a este estudio.
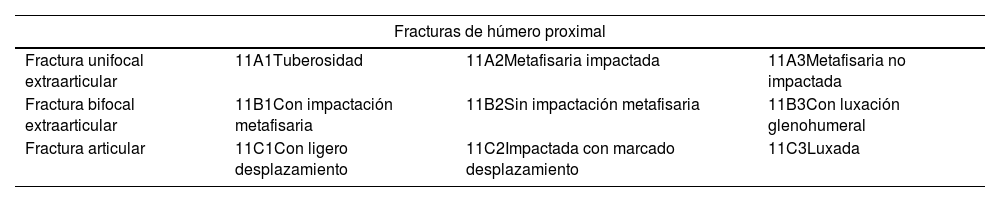
En la valoración inicial, las fracturas se clasificaron según la clasificación de la AO (Arbeitsgemeinshaft für Osteosynsthesefragen, Asociación de Grupo de Trabajo para el Estudio de la Fijación Interna de las Fracturas) en tipo AO11A, unifocal extraarticular; AO11B, bifocal extraarticular y AO11C, articular (fig. 2), y se subclasificaron según los grupos de esta clasificación (tabla 1).
Clasificación AO de las fracturas de húmero proximal
| Fracturas de húmero proximal | |||
|---|---|---|---|
| Fractura unifocal extraarticular | 11A1Tuberosidad | 11A2Metafisaria impactada | 11A3Metafisaria no impactada |
| Fractura bifocal extraarticular | 11B1Con impactación metafisaria | 11B2Sin impactación metafisaria | 11B3Con luxación glenohumeral |
| Fractura articular | 11C1Con ligero desplazamiento | 11C2Impactada con marcado desplazamiento | 11C3Luxada |
AO: Arbeitsgemeinshaft für Osteosynsthesefragen, Asociación de Grupo de Trabajo para el Estudio de la Fijación Interna de las Fracturas.
Las lesiones nerviosas del nervio axilar se clasificaron según la clasificación de Seddon12 en tres grupos: normal o leve axonotmesis, neuropatía axilar sin denervación muscular y neuropatía axilar con denervación muscular. Se compararon los grupos según la afectación del nervio y el tipo de fractura.
Hemos analizado si hay patrones de fractura que puedan predecir el daño nervioso y su pronóstico. Se comparó la relación entre fracturas complejas (AO11B y C) y más simples (AO11A) y el daño nervioso que presentaban en el estudio neurofisiológico. Además, se comparó el daño nervioso en aquellas fracturas metafisarias (AO11A3 y AO11B1-3), por la íntima relación anatómica del nervio con esta localización. El estudio estadístico se realizó utilizando la χ2 de Pearson en el programa SPSS. Las variables cualitativas valoradas fueron, por una parte, el tipo de fractura según la clasificación de la AO (Arbeitsgemeinshaft für Osteosynsthesefragen, Asociación de Grupo de Trabajo para el Estudio de la Fijación Interna de las Fracturas); por otra parte, se valoró el grado de lesión del nervio axilar (tabla 2). Las comparaciones según el tipo de fractura y el grado de lesión se realizaron en tablas 2x2. En caso de no haber al menos cinco casos en alguna de las casillas, se realizó un test exacto de Fisher.
Resultados de la EMG en los pacientes del estudio
| Lesión nerviosa diagnosticada en EMG. | |||
|---|---|---|---|
| Normal o leve axonotmesis | Neuropatía axilar sin denervación | Neuropatía con denervación muscular | |
| AO11A | 32% (10) | 14% (4) | 3% (1) |
| AO11B | 13% (4) | 6% (2) | 6% (2) |
| AO11C | 13% (4) | 3% (1) | 10% (3) |
| Total | 58% (18) | 23% (7) | 19%(6) |
EMG: electromiografía.
De 105 pacientes consecutivos con diagnóstico de fractura de húmero proximal, se realizó un estudio neurofisiológico a 31 pacientes que cumplían los criterios de inclusión y aceptaron participar en el estudio. En esta muestra aparecen 86% de mujeres (27 pacientes) y 14% de hombres (cuatro pacientes). La media de edad fue de 71,8 años (30-96 años); 55% de las fracturas fueron del lado derecho, 42% del lado izquierdo y 3% bilaterales.
De los pacientes que recibieron tratamiento quirúrgico y se les realizó el estudio neurofisiológico el día antes de la cirugía y uno de control posteriormente, no se vieron cambios en los resultados de las dos EMG en ninguno de los casos.
Con relación a la afectación neurológica, 58% de los pacientes de la muestra (18 casos) presentaba una EMG normal o leve axonotmesis. Siete casos, 23%, tuvo una neuropatía axilar sin denervación muscular, y de ellos, más de la mitad (cuatro casos) presentaban fracturas metafisarias del húmero proximal, sin ser esta comparación estadísticamente significativa (p > 0,05). De los pacientes, 19% (seis casos) con fractura de húmero proximal presentó lesiones con denervación del nervio axilar en el estudio neurofisiológico. De ellos, 86% (cinco casos) presentaba una fractura compleja del extremo proximal del húmero, es decir, una fractura AO11B o AO11C.
Los pacientes que sufrieron fracturas complejas de húmero proximal (AO11B y AO11C) tuvieron más riesgo de presentar lesiones tipo neuropatía axilar con denervación muscular en el estudio neurofisiológico, siendo esta relación estadísticamente significativa (p < 0,001).
Por tanto, la frecuencia de lesión del nervio axilar según el diagnóstico EMG en esta muestra fue de 42%.
En cuanto al tipo de fractura, 48%13 de las fracturas eran del tipo AO11A, 26%8 del tipo AO11B y 26%8 del tipo AO11C (tabla 2).
DiscusiónLa lesión del nervio circunflejo está íntimamente relacionada con las fracturas del extremo proximal del húmero14–17. Aparece un patrón que se repite en los estudios neurofisiológicos donde se ve neuropatía del nervio axilar sin evidenciarse denervación muscular y esta afectación se aprecia sobre todo en las fracturas desplazadas con un trazo metafisario. Esta relación no es estadísticamente significativa, aunque podría valorarse de nuevo en series más amplias con más pacientes. Por otra parte, parece que las fracturas no desplazadas no tienen riesgo de lesionar el nervio. Según esta serie, podemos decir que el aumento del riesgo de lesión nerviosa con denervación muscular se ve en aquellas fracturas complejas tipo AO11B y AO11C (p < 0,001). Esto puede ser un índice de probabilidad de riesgo de lesión del nervio axilar, tan importante en la recuperación del hombro. De tal modo que, conociendo los patrones que aparecen en este estudio, podríamos pautar un tratamiento específico rehabilitador sin necesidad de estudios neurofisiológicos para este grupo de pacientes.
Según los resultados del estudio, 19%6 de los pacientes con fractura de húmero proximal presentó lesiones con denervación del nervio axilar en el estudio neurofisiológico. De ellos, 86% presentaba una fractura compleja del extremo proximal del húmero, es decir, AO11B o AO11C (p < 0,001).
Tras hacer el estudio estadístico de los datos, podría afirmarse que los pacientes que sufren fracturas complejas de húmero proximal (AO11B y AO11C) presentan un mayor riesgo de lesiones tipo neuropatía axilar con denervación muscular en EMG (p < 0,001).
Como limitaciones del estudio, debemos señalar: 1) la ausencia de TAC preoperatorio en todos los pacientes para clasificar la fractura, no obstante, las más complejas en las que la clasificación podría plantear dudas contaban con él. 2) La limitación del número de pacientes incluidos. 3) Las diferencias temporales en el estudio EMG realizado entre los pacientes intervenidos y no intervenidos. 4) La interpretación de los resultados del estudio EMG que es muy dependiente de la experiencia de la persona que lo realiza.
Este estudio pretende avanzar en el manejo y la comprensión de las fracturas del húmero proximal. Hay pocos estudios que valoren la lesión del nervio axilar con estudios neurofisiológicos en fracturas de húmero proximal4–8, con este estudio hemos podido observar que la lesión concomitante del nervio axilar es frecuente, aunque la mayoría de los casos de buen pronóstico, pues son lesiones que en muchos casos se resuelven espontáneamente. En el artículo de Willis et al.4 se habla de un caso de fractura compleja del extremo proximal del húmero con lesión asociada de nervio axilar que precisó cirugía de trasposición con el nervio radial en un anciano. Sin embargo, Entezari et al.5 publica una serie con 376 fracturas diafisarias de húmero, de las cuales 96 pacientes presentaron lesión del algún nervio; como predictores de lesiones nerviosas en fracturas diafisarias de húmero, describe: fractura abierta, lesión vascular asociada, traumatismo de alta energía, y afectación de tercio medio o distal en comparación con el tercio proximal del húmero. Por último, en el artículo de Jeon et al.6 se publica una serie de 26 pacientes operados de osteosíntesis con placa por vía deltopectoral por fractura del extremo proximal del húmero o diafisaria a quienes se les realiza una EMG a las tres a cuatro semanas de la cirugía. A pesar de que la serie de Jeon et al.6 presenta patologías variadas, tanto fracturas de húmero proximal como diafisarias de tercio distal, medio y proximal de húmero; 31% de los pacientes presentaron una neuropatía del nervio axilar sin denervación. Este resultado se asemeja a los que presentamos en esta serie, pues 23% de los pacientes presentó neuropatía del nervio axilar sin denervación.
El diagnóstico de estas lesiones en la consulta es complejo, debido al dolor y es difícil valorar la fuerza motora del deltoides en una fractura de húmero proximal reciente. Por eso debemos sospechar la posible afectación neurológica asociada en las fracturas complejas de húmero proximal (tipos AO11B y AO11C). Esto podría suponer una mejora en el manejo terapéutico del paciente.
Nivel de evidenciaNivel de evidencia III.
FinanciaciónLa presente investigación no ha recibido ayudas específicas provenientes de agencias del sector público, sector comercial o entidades sin ánimo de lucro.
Conflicto de interesesLos autores declaran no tener conflicto de intereses.
Derecho a la privacidad y consentimiento informadoLos autores han obtenido el consentimiento informado de los pacientes y/o sujetos referidos en el artículo. Este documento obra en poder del autor de correspondencia.
Aprobación del comité de éticaEl estudio contó con la aprobación del Comité de Ética de Medicamentos del Principado de Asturias; CEImPA: 2023.026.