La artroplastia de codo representa una buena alternativa terapéutica para un gran porcentaje de pacientes con importante destrucción articular. Sin embargo, muchos cirujanos ortopédicos no están familiarizados con los abordajes o técnicas quirúrgicas relacionados con la sustitución protésica del codo. Además, la incidencia de complicaciones es superior a la de la artroplastia de otras articulaciones, siendo las más importantes, la infección, el fracaso mecánico, la neuropatía cubital y las alteraciones del tríceps. Por estos motivos, la utilización de artroplastia de codo en el medio español puede que sea inferior a la ideal. Aunque las artropatías inflamatorias, como la artritis reumatoide, constituyen la indicación más frecuente para este tipo de intervención, las fracturas de húmero distal y la afección postraumática representan una indicación creciente. Este trabajo intenta resumir los conceptos actuales más importantes relacionados con la artroplastia de codo.
Elbow replacement or arthroplasty is a good therapeutic option for a large percentage of patients with significant joint destruction. However, many orthopaedic surgeons are no familiar with the surgical approaches or techniques associated with elbow replacement implants. Furthermore, the incidence of complications is higher than in other joint replacements, the most important being infections, mechanical failure, cubital neuropathy, and problems with the triceps. For these reasons, the use of bone arthroplasty in Spain may be less than ideal. Although, inflammatory arthritic diseases, such as rheumatoid arthritis, are the most frequent indication for this operation, distal humerus fractures and post-traumatic disease are a growing indication. This work attempts to summarise the most important current concepts associated with elbow replacement.
La cirugía de sustitución articular ha representado uno de los principales avances en el campo de la Cirugía Ortopédica. La articulación del codo presenta una serie de peculiaridades que la diferencian de otras articulaciones, como la cadera o la rodilla, en lo relativo a la cirugía de sustitución articular. Se trata de una articulación relativamente más pequeña cuya estabilidad depende en gran parte de las estructuras ligamentosas. Por lo tanto, la artroplastia de codo presenta mayor riesgo de fracaso mecánico (especialmente desgaste de polietileno) e inestabilidad.
Existen varios factores adicionales que aumentan la complejidad de la artroplastia de codo, como la necesidad en muchos casos de abordar el codo mediante el aparato extensor, la existencia de una mayor incidencia de la infección, el papel aun no definido del remplazo de la cabeza del radio, y la posibilidad de desarrollo de la neuropatía cubital independientemente del manejo intraoperatorio del nervio cubital. Aún quedan por desarrollar grandes parcelas en el campo de la artroplastia de codo, como el papel de superficies de fricción alternativas al polietileno, el desarrollo de componentes no cementados eficaces, el uso de artroplastias parciales, el uso de navegación para la implantación precisa de componentes y el desarrollo de sistemas de revisión mejorados1.
DiseñosTipos de implanteLa mayor parte de los cirujanos ortopédicos coinciden en la actualidad en clasificar los implantes en abisagrados (engarzados) o no abisagrados (no engarzados) (en inglés, «linked» y «unlinked») (fig. 1). Los implantes abisagrados se caracterizan por la existencia de un mecanismo físico de conexión entre los componentes cubital y humeral, que permite o impide la subluxación o luxación. Los implantes no abisagrados carecen de tal conexión. En general, los implantes abisagrados presentan mayor grado de constricción. Sin embargo, algunos implantes no abisagrados presentan más constricción que los implantes abisagrados. La mayor parte de los implantes abisagrados actuales son semiconstreñidos, lo que significa que existe cierto grado de laxitud tanto varo-valgo como rotacional. En teoría, este grado de semiconstricción reduce las tensiones en la interfaz implante-cemento-hueso, con menor probabilidad de aflojamiento de componentes. Existen en la actualidad algunos diseños que permiten la selección intraoperatoria de abisagrado o no abisagrado del implante, como el diseño Latitude®.
Ciertas características relacionadas con el diseño de implantes articulares de codo han demostrado mejorar su supervivencia. La mayor parte de los implantes actuales constan de vástagos que se insertan en los canales medulares de húmero y cúbito, y se fijan con cemento acrílico, aunque determinados componentes, como el componente humeral Kudo-iBP parecen proporcionar buena fijación no cementada. Varios de los componentes humerales utilizados en la actualidad constan de un alerón anterior, que parece mejorar su estabilidad intraósea anteroposterior y lateral. El tipo de recubrimiento de los componentes está claramente relacionado con su supervivencia. En el caso de la artroplastia de Coonrad-Morrey, la generación de componentes cubitales recubiertos con cemento acrílico se han asociado con una mayor incidencia de osteólisis y fracaso mecánico. En otros diseños, la ausencia de recubrimiento poroso también parece haberse asociado a una mayor incidencia del fracaso mecánico.
Ventajas y desventajas de los componentes abisagrados y no abisagradosLos resultados y supervivencia de cada tipo concreto de componente abisagrado o no abisagrado no pueden extrapolarse a distintos tipos de implante en la misma familia. Sin embargo, existen una serie de ventajas y desventajas generales de los componentes abisagrados y no abisagrados.
Los componentes abisagrados garantizan la estabilidad del codo, incluso en el caso de insuficiencia ligamentosa grave o pérdida ósea. Estos implantes no solo eliminan la principal complicación de los implantes no abisagrados, la inestabilidad, sino que permiten realizar una liberación más extensa de partes blandas con el fin de corregir deformidades angulares y aumentar la movilidad. Su principal desventaja es la elevada transmisión de tensiones a la interfaz del implante, lo que puede conducir al aflojamiento. Los componentes semiconstreñidos parecen asociarse a una tasa relativamente baja de aflojamiento, pero presentan cierto riesgo de desgaste acelerado de polietileno, especialmente en presencia de deformidades angulares y desequilibrio de partes blandas.
Algunos componentes abisagrados permiten la sustitución protésica en situaciones de pérdida ósea grave, mientras que la mayor parte de los componentes no abisagrados requieren integridad de las columnas del húmero, así como la escotadura sigmoidea mayor. Los implantes abisagrados son también de gran utilidad en pacientes con gran contractura en flexión, que requiere la implantación no anatómica de los componentes con el fin de restablecer un arco de movilidad funcional.
Las principales ventajas de los implantes no abisagrados son la menor invasión del canal medular mediante el uso en general de vástagos más cortos, la posibilidad en algunos casos de utilizar el componente humeral como hemiartroplastia, y la teórica mayor supervivencia de los componentes si se consigue una implantación anatómica con recorrido articular perfecto.
La información publicada en la actualidad parece favorecer la utilización de implantes abisagrados. Little et al. publicaron una revisión sistemática de la literatura publicada hasta el 20032. Aunque la incidencia de revisión fue similar (11 vs 13%), los componentes abisagrados presentaron menor incidencia de aflojamiento radiológico y mayor movilidad en extensión. En el único estudio comparativo de supervivencia de implantes abisagrados y no abisagrados, Levy et al. publicaron mayores tasas de revisión con los componentes no abisagrados3.
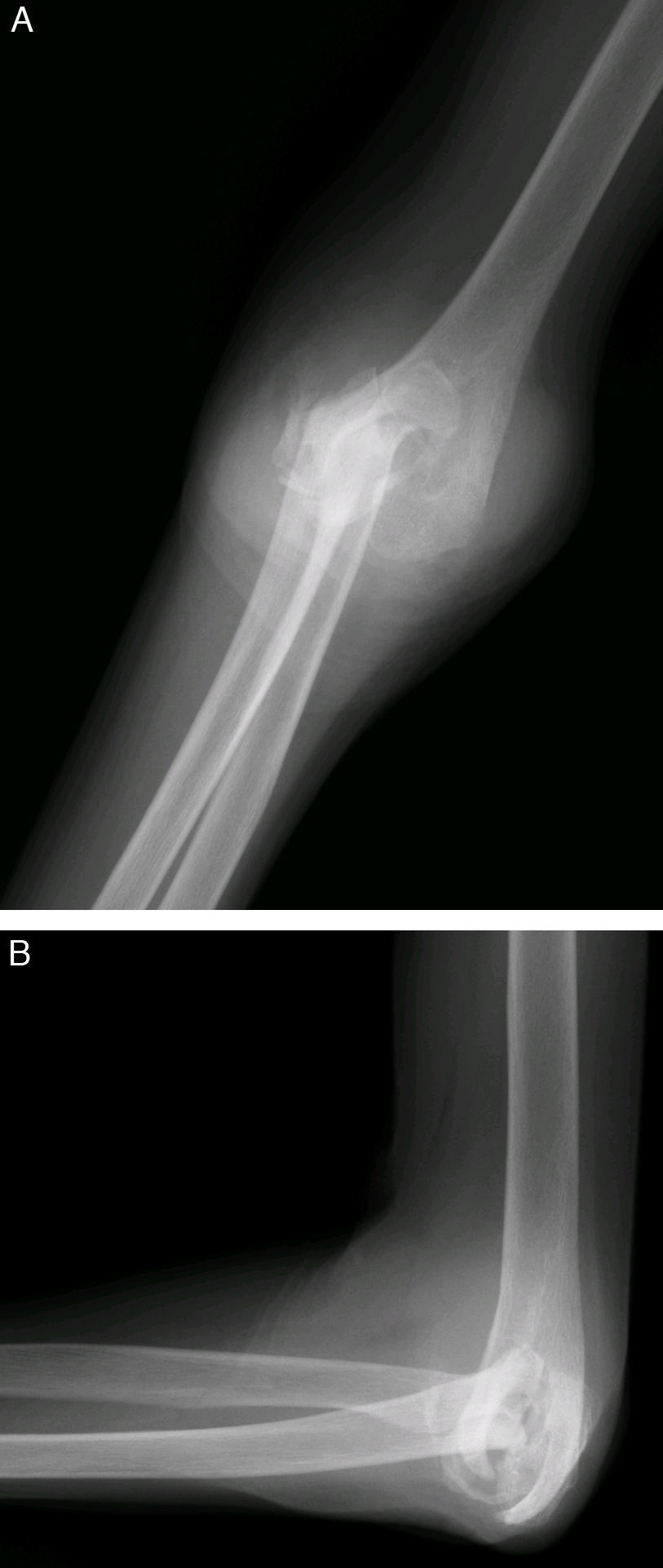
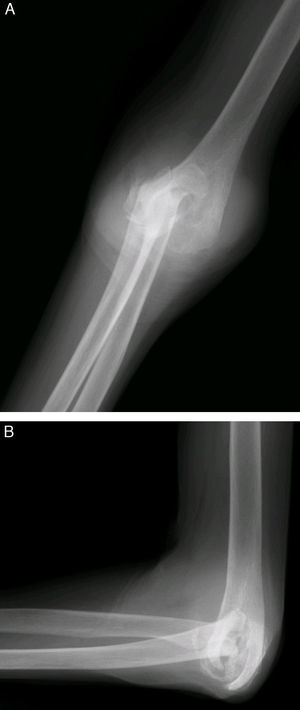
Indicaciones y contraindicacionesLas artropatías inflamatorias como la artritis reumatoide constituyen una indicación clásica de la prótesis de codo (fig. 2). Los pacientes con grados avanzados de destrucción articular (grados iii a v de la Clínica Mayo)4,5 experimentan mejoría clara de dolor, movilidad y función. Además, por la naturaleza poliarticular de estas enfermedades, el grado de actividad de los pacientes es limitado, lo que reduce la incidencia de fracaso mecánico de los implantes.
La elevada tasa de resultados satisfactorios de la artroplastia de codo en artropatías inflamatorias ha conducido a la expansión de sus indicaciones a otras afecciones. La artrosis postraumática de codo constituye uno de los procesos más difíciles de tratar, aunque la artroplastia de codo proporciona buenos resultados en términos de dolor y movilidad, se trata de pacientes más jóvenes y activos, lo que conduce a mayor riesgo de desgaste y aflojamiento.
La artroplastia de codo se considera actualmente una alternativa ideal en ciertos pacientes con fracturas y pseudoartrosis de húmero distal6–8. En pacientes ancianos con afectación articular previa u osteopenia grave, resulta difícil conseguir una osteosíntesis estable. Otras indicaciones de la artroplastia de codo incluyen rigidez intrínseca grave, grandes defectos óseos tras resección de tumores o traumatismos graves, artropatía hemofílica, y muy excepcionalmente artrosis primaria de codo, que generalmente responde al desbridamiento articular.
Técnica quirúrgicaAbordajeA pesar de la relativamente larga historia de la artroplastia de codo, aún existe cierto desacuerdo relativo a las vías de abordaje y manejo del nervio cubital. En la Clinica Mayo, clásicamente la inmensa mayoría de las artroplastias de codo se han asociado a la transposición del nervio cubital. Sin embargo, un porcentaje relativamente elevado de pacientes desarrolla neuropatía cubital. Existe cierto interés por la posibilidad de realizar una descompresión in situ del cubital sin transposición, con el fin de evitar la desvascularización nerviosa, pero actualmente no existe una base científica firme que aconseje proceder en un sentido u otro.
Con respecto al manejo del aparato extensor, todos los abordajes que realizan desinserción del tríceps conducen en un porcentaje de pacientes a debilidad en extensión. En algunos casos es posible realizar la intervención trabajando a ambos lados del tríceps9,10. Este abordaje está especialmente indicado en pacientes con defectos óseos en húmero distal (traumatismos graves, tumores, cirugía de revisión), así como en las fracturas y pseudoartrosis de húmero distal, situación en la que se resecan los fragmentos distales.
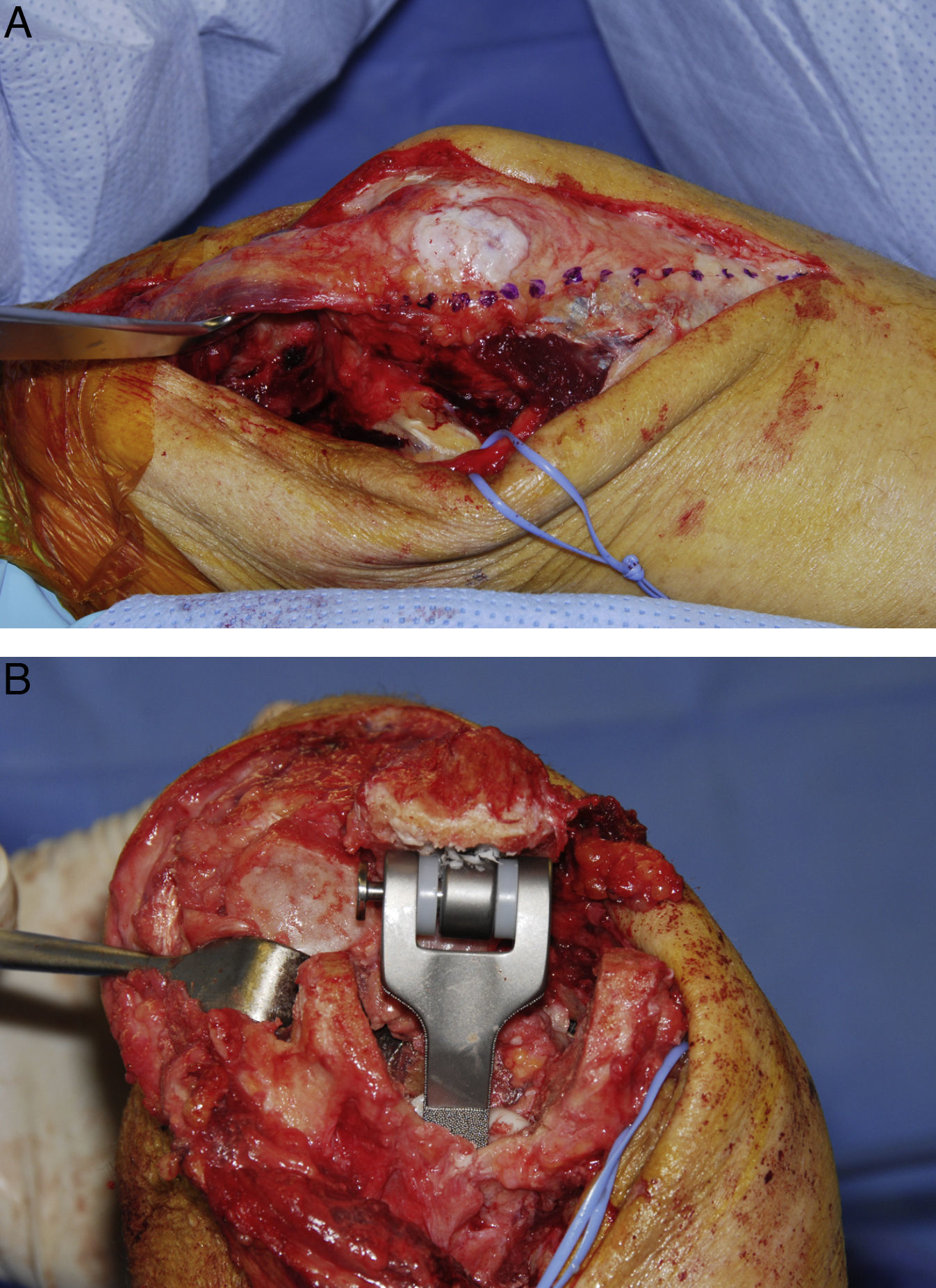
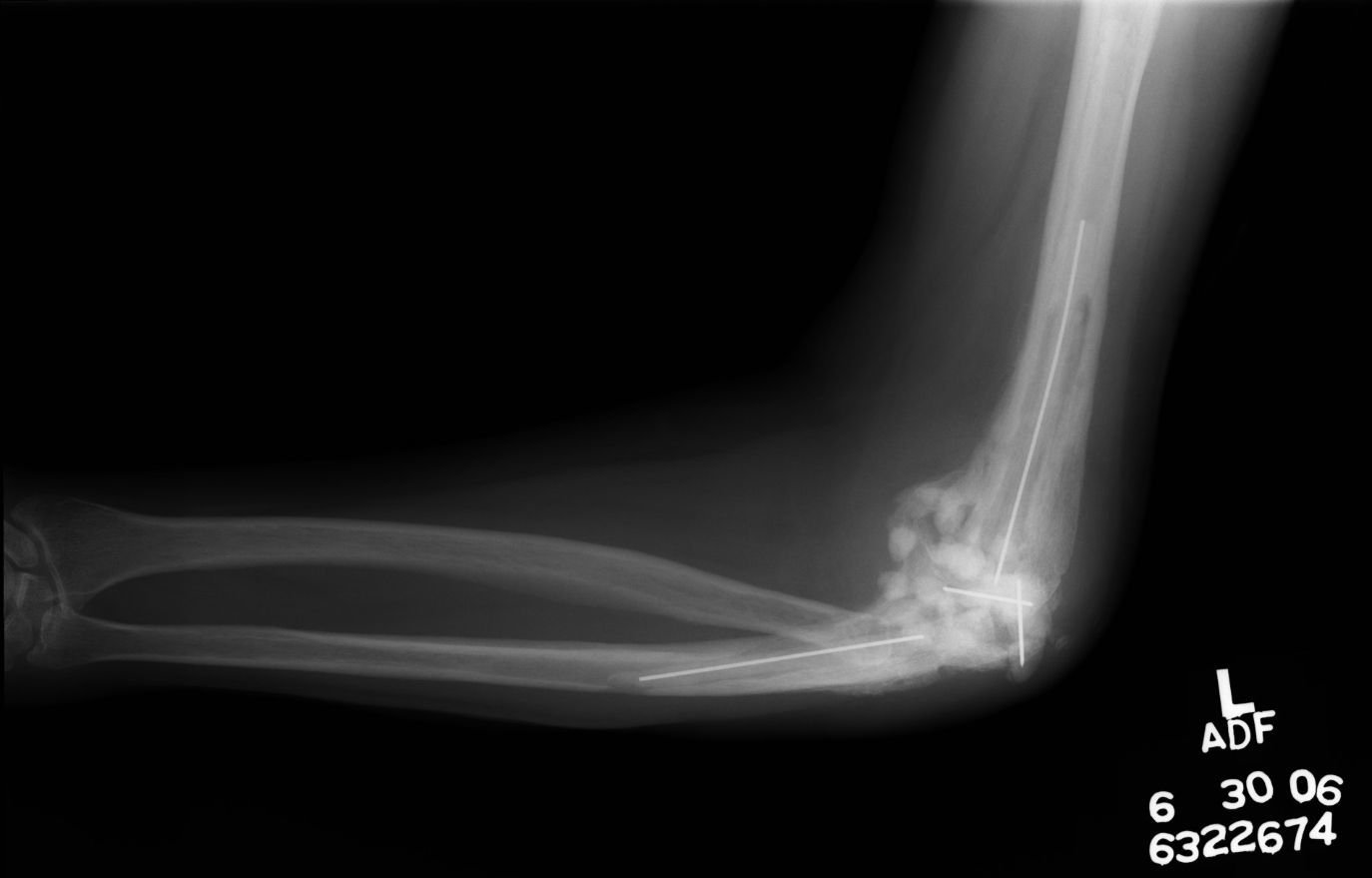
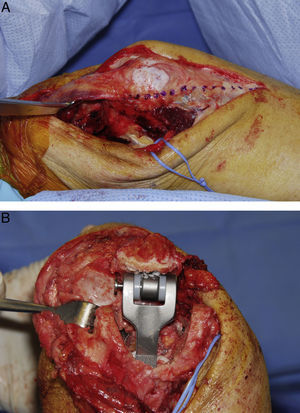
En muchos casos resulta extremadamente difícil realizar la intervención con el aparato extensor intacto. Los abordajes más populares en la actualidad son el abordaje descrito por Bryan y Morrey11, la división del tríceps en la línea medial, y las modificaciones del abordaje de Van Gorden con desinserción del aparato extensor en la unión miotendinosa12. En la actualidad no existe suficiente evidencia publicada en la literatura que claramente favorezca alguno de estos abordajes en comparación con los otros (fig. 3).
Un aspecto fundamental relacionado con el abordaje lo constituyen las técnicas de reparación y la protección postoperatoria del tríceps. La reparación debe realizarse de forma meticulosa, y en el caso de los abordajes de Bryan-Morrey y división tricipital es necesario utilizar suturas transóseas. En general, se recomienda evitar la extensión contra resistencia durante las primeras 6 semanas del postoperatorio.
Preparación ósea e inserción de componentesLa preparación ósea para la implantación de una artroplastia de codo naturalmente es específica para cada tipo de implante. Como norma general, los implantes requieren la preparación cuidadosa de los canales medulares con fresas y raspas, así como la realización de cortes óseos para acomodar la morfología de la porción articular de los implantes. La preparación del canal cubital puede resultar especialmente difícil en pacientes con esqueleto de pequeño tamaño.
La mayor parte de los implantes utilizados en la actualidad se fijan con cemento acrílico. Dada la elevada incidencia de infección en la artroplastia de codo en comparación con otras articulaciones, se recomienda la utilización sistemática de cemento con antibiótico. Es importante utilizar restrictores de cemento, no solo para mejorar la calidad de la cementación, sino también para evitar la necesidad de extraer grandes cantidades de cemento en caso de infección, así como para dejar espacio para una prótesis de hombro si fuese necesario más adelante. También, es importante conseguir una buena aposición del alerón anterior del componente humeral con la cortical anterior del húmero o con injerto interpuesto, dependiendo del diseño utilizado y de la morfología ósea local.
En casos de marcada pérdida preoperatoria de movilidad, la liberación de partes blandas puede ser insuficiente para restablecer un arco adecuado. En tal caso, puede ser necesario insertar los componentes en posición no anatómica (inserción más profunda de componentes tanto en el lado humeral como en el lado cubital), además de eliminar cualquier fuente de choque óseo.
Manejo postoperatorioLos objetivos de la primera fase del tratamiento postoperatorio son reducir el edema al máximo y favorecer la cicatrización de la herida quirúrgica. Conviene mantener la extremidad operada con el codo en extensión y elevada durante un par de días. A continuación se puede iniciar movilidad activa asistida. Cuando se utilizan prótesis no abisagradas, puede ser necesario mantener el codo inmovilizado más tiempo con el fin de proteger las estructuras ligamentosas. En aquellos codos en los que se haya desinsertado el aparato extensor, es importante que el paciente evite extensión activa contra resistencia durante las primeras 6 semanas.
El desgaste de polietileno parecer ser el principal factor limitante de la longevidad de los diseños actuales de prótesis de codo. En general, conviene evitar levantar objetos pesados con la extremidad intervenida. De forma empírica, se recomienda levantar no más de 5 kg, especialmente si se realiza de forma repetida.
ResultadosArtropatías inflamatorias crónicasExisten múltiples estudios sobre los resultados de la artroplastia de codo en artropatías inflamatorias crónicas utilizando implantes tanto abisagrados como no abisagrados. Gill y Morrey publicaron los resultados obtenidos en 78 codos reumatoides intervenidos consecutivamente utilizando la artroplastia de Coonrad-Morrey4. Al final del seguimiento, el 97% de los pacientes no presentaba dolor o el dolor era leve, y el rango medio de movilidad era de 28¿ de extensión a 131¿ de flexión. Las principales complicaciones presentadas incluyeron infección profunda (2 codos), aflojamiento (2 codos), avulsión del tríceps (3 casos), fracturas periprotésicas (2 casos) y fractura del componente cubital (un caso). La supervivencia libre de revisión fue del 92,4% a los 10 años. Gschwend et al. publicaron los resultados obtenidos con la prótesis GSB iii en 65 codos, de los cuales 31 eran reumatoides13. Con un seguimiento medio de 10 años, se obtuvieron buenos resultados clínicos en la mayor parte de los casos, siendo las principales complicaciones: la infección (6%), el aflojamiento (4,6%) y el fracaso del mecanismo de bisagra (13,6%).
Otros autores han publicado los resultados obtenidos con prótesis no abisagradas. Van der Lugt et al. publicaron los resultados obtenidos en 204 codos reumatoides utilizando el diseño Souter-Stratclyde14. Con un seguimiento medio de 6,4 años, solo 6 pacientes referían dolor en reposo, siendo las principales complicaciones: la infección (10 codos), el aflojamiento humeral (22 codos) y la luxación (4 codos). Kudo et al. publicaron los resultados obtenidos en 43 codos seguidos durante 3 años, con una tasa de resultados buenos o excelentes en el 86% de los casos15.
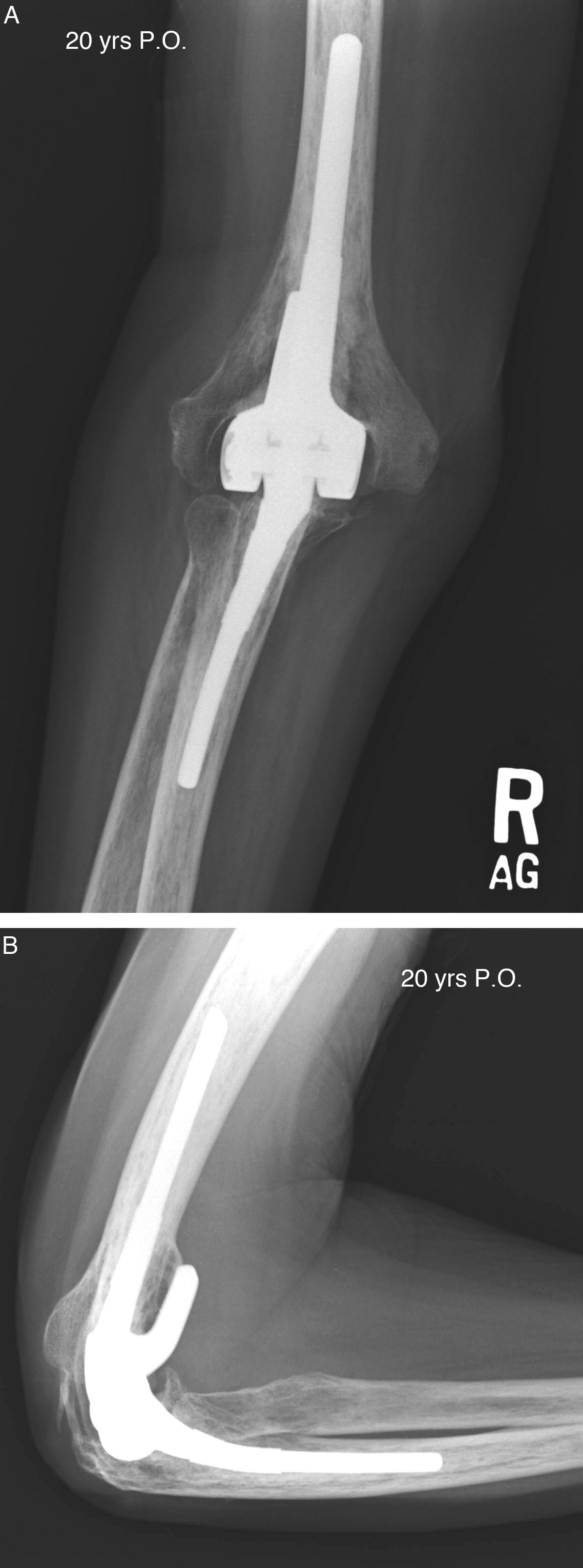
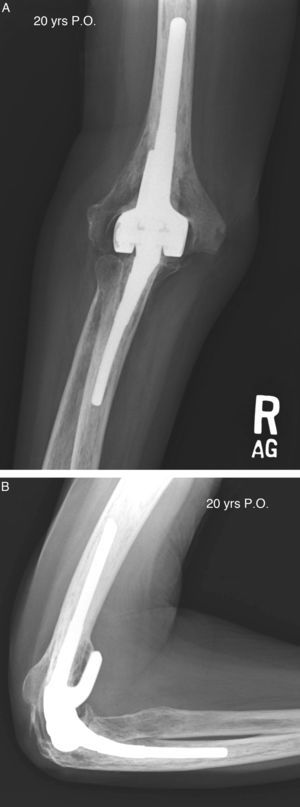
La experiencia global de la Clínica Mayo con la prótesis de Coonrad-Morrey ha sido revisada recientemente. La serie incluye un total de 461 artroplastias con un seguimiento medio de 8 años (rango: 2 a 25 años). Aproximadamente el 90% (418) de los implantes no han sido revisados; un 2,2% fueron revisados y resecados por infección, un 5,4% por aflojamiento, y un 1,7% por desgaste de polietileno. Tres pacientes requirieron osteosíntesis de una fractura periprotésica, y diecisiete desbridamiento por infección profunda, siendo la tasa global de infección del 5,8% (fig. 4).
Afección traumáticaArtrosis postraumáticaEsta es una de las afecciones más frecuentes de la articulación del codo, y a la vez, la más complicada de resolver. En pacientes con síntomas claramente relacionados con la superficie articular, la artroplastia de codo proporciona resultados mucho más predecibles en términos tanto de dolor como de movilidad. Sin embargo, se asocia con una tasa relativamente elevada de fracaso mecánico, especialmente en pacientes jóvenes.
Schneeberger et al. publicaron los resultados obtenidos en 41 codos utilizando la prótesis de Coonrad-Morrey para el tratamiento de la artrosis postraumática16. La edad media de los pacientes en el momento de realizar la cirugía fue de 57 años (rango: 32 a 82 años), y el tiempo medio de seguimiento de 5 años. Un 73% de los pacientes experimentaron mejoría del dolor y los resultados globales fueron considerados satisfactorios en el 83% de los casos. Sin embargo, la incidencia de complicaciones fue del 27%.
La experiencia actual de la Clínica Mayo fue recientemente actualizada por Throckmorton et al.17. Este trabajo recogió 84 artroplastias de las cuales 69 fueron seguidas un periodo medio de 9 años. Aproximadamente un 20% de los implantes fracasaron debido a desgaste de polietileno (7 codos), infección (4 codos), fractura de componentes (3 codos) y aflojamiento (2 codos). El 75% de los fracasos se produjeron en pacientes menores de 60 años en el momento de la cirugía. Los resultados fueron considerados buenos o excelentes en el 68% de los codos y la supervivencia a 15 años fue del 70%.
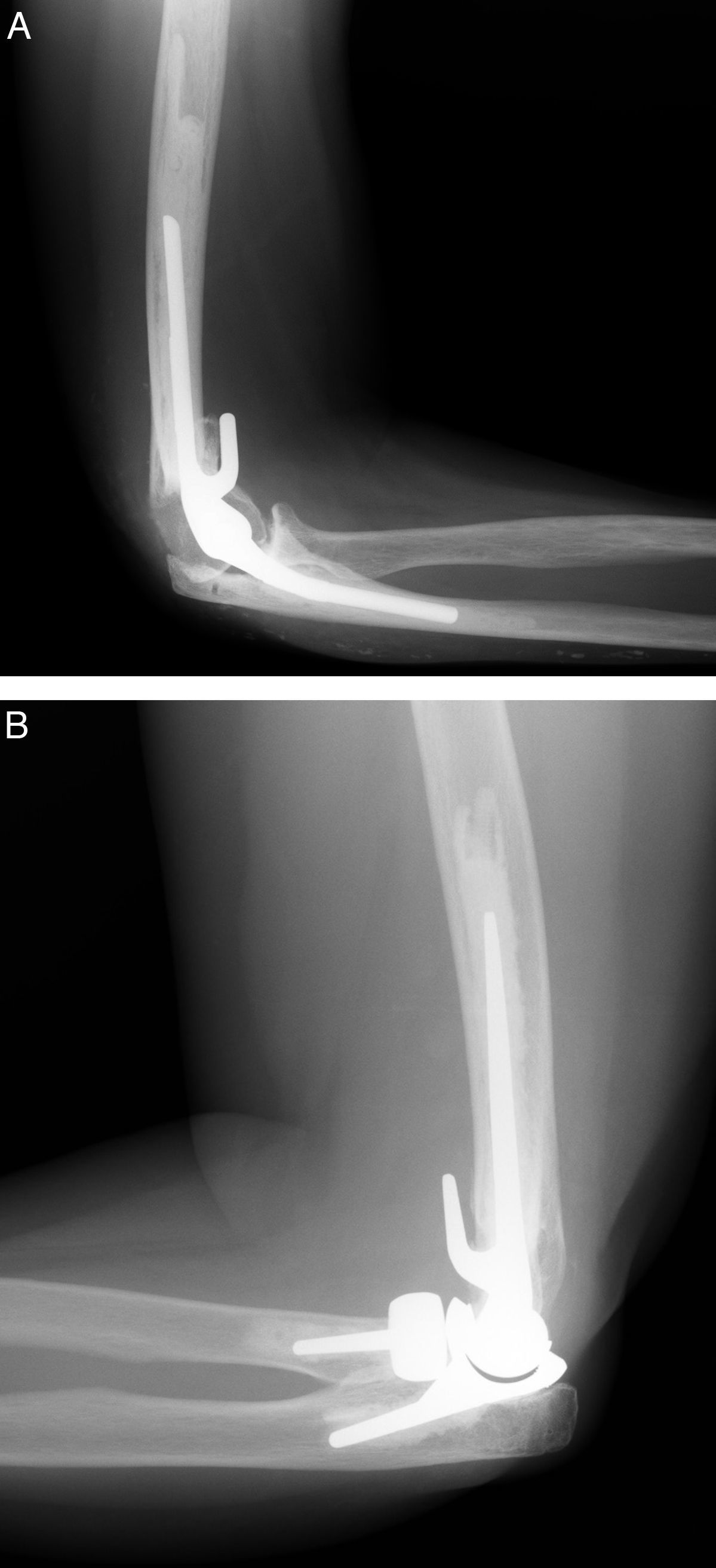
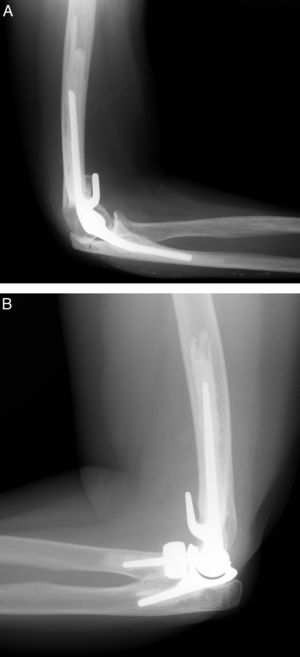
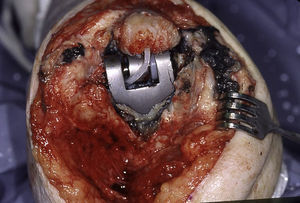
La incidencia relativamente elevada de fracaso mecánico de la artroplastia de codo en pacientes con artrosis postraumática ha representado la principal razón para el desarrollo de nuevos implantes, que en teoría deberían reducir la incidencia de fracaso mecánico (fig. 5). Sin embargo, no existen estudios publicados sobre el resultado de las nuevas generaciones de implantes.
Fracturas de húmero distalLa osteosíntesis es el tratamiento de elección de la mayor parte de las fracturas de húmero distal. Sin embargo, en pacientes ancianos con afección articular previa, la artroplastia puede ser una mejor alternativa, especialmente en presencia de osteopenia y/o conminución articular grave.
Existen distintas filosofías con respecto a la técnica quirúrgica para la realización de una artroplastia de codo en pacientes con fractura aguda de húmero distal. La más aceptada consiste en abordar la zona de fractura a ambos lados del tríceps, resecar los fragmentos fracturados e implantar los componentes. La resección de los fragmentos fracturados conlleva la desinserción de los complejos ligamentosos medial y lateral, por lo que es necesaria la utilización de componentes abisagrados. Curiosamente, la resección de los cóndilos no parece afectar la fuerza de prensión de la mano o la fuerza del codo en ninguno de los planos18.
Los resultados de la prótesis total de codo en pacientes seleccionados con fracturas de húmero distal son bastante satisfactorios. Kamineni et al. publicaron los resultados obtenidos en una serie consecutiva de 43 codos7. Con un seguimiento medio de 7 años, la mayor parte de los pacientes consiguieron resultados satisfactorios, con un rango medio de flexoextensión de 24 a 131¿. Sin embargo, 9 pacientes requirieron reintervención, incluyendo 5 revisiones de componentes. McKee et al. han publicado el único estudio prospectivo aleatorizado comparando artroplastia y osteosíntesis8; los pacientes tratados con artroplastia experimentaron una mejoría funcional más rápida y una menor incidencia de reintervención (12 vs 27%).
Pseudoartrosis de húmero distalCasos seleccionados de ausencia de consolidación de húmero distal también representan una buena indicación de artroplastia de codo. Como en el caso de las fracturas agudas, la artroplastia esta especialmente indicada en pacientes de edad avanzada con osteopenia, afección articular previa, o grave pérdida ósea. Morrey y Adams publicaron la experiencia inicial obtenida en 36 pacientes con una edad media de 68 años y seguidos durante una media de 4 años19. Se consiguieron resultados satisfactorios en el 86% de los casos, presentándose como complicaciones 2 infecciones y 3 codos con desgaste de polietileno. La experiencia de la Clínica Mayo ha sido recientemente publicada por Cil et al.6. Un total de 92 codos fueron seguidos con una media de 6,7 años; el 79% de los pacientes no presentaban dolor o el dolor era leve, con un rango medio de movilidad de 22 a 135¿. Se produjeron las siguientes complicaciones: aflojamiento (16 codos), fractura de componentes (5 codos), infección profunda (5 codos) y desgaste de polietileno (un codo).
Otras indicacionesExisten publicaciones seleccionadas sobre los resultados de la artroplastia de codo en pacientes con rigidez grave o anquilosis20, inestabilidad disfuncional secundaria a graves defectos óseos21, artropatía hemofílica22 y reconstrucción tras la resección de tumores23.
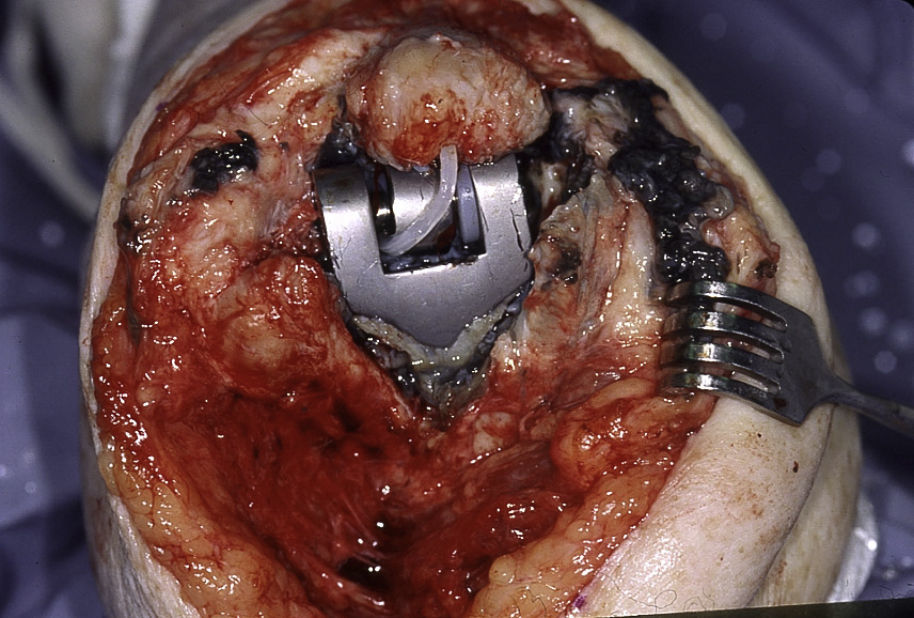
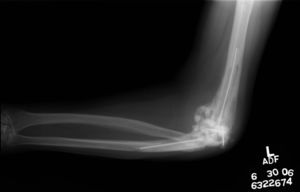
ComplicacionesInfecciónLa incidencia de infección periprotésica es más frecuente en el codo que en otras articulaciones. Ello se debe a una combinación de factores, incluyendo la fragilidad de las partes blandas en torno a la articulación del codo, la presencia de cierto grado de inmunosupresión en pacientes con artropatía inflamatoria, y la posibilidad de contaminación en cirugías previas en el caso de la afección traumática. La incidencia actual de infección se estima entre el 3 y el 4%24. Como se menciona previamente, es recomendable utilizar cemento con antibióticos de forma rutinaria para reducir la incidencia de infección. Las infecciones agudas se pueden tartar con desbridamiento, recambio del polietileno y retención de los componentes24. En las infecciones crónicas, en muchos casos es preferible optar por el reimplante en 2 tiempos o la resección (fig. 6), dependiendo de la naturaleza de la infección, las necesidades del paciente, y el estado del hueso y partes blandas restantes25,26.
Neuropatía cubitalLa incidencia real de neuropatía cubital es difícil de conocer, ya que probablemente muchos de los estudios publicados no recogen de forma precisa la incidencia de síntomas puramente sensitivos. La incidencia de neuropatía cubital grave probablemente sea de aproximadamente el 5%2. Aunque clásicamente se recomienda realizar una transposición subcutánea en el momento de la artroplastia de codo, es necesaria la realización de estudios adicionales para entender mejor el manejo ideal del nervio cubital en el momento de la cirugía1.
Disfunción del aparato extensorLa incidencia real de la disfunción del aparato extensor también resulta difícil de analizar en los trabajos publicados. En la revisión sistemática publicada por Little et al., la incidencia de insuficiencia del tríceps fue del 3%2. En el estudio de Celli et al., aproximadamente el 2% de las artroplastias de codo requirieron reintervención por disfunción del tríceps27. Los pacientes con disfunción sintomática del aparato extensor pueden mejorar con técnicas de reparación directa, flaps de rotación del ancóneo o reconstrucción con aloinjerto de Aquiles27,28.
InestabilidadLa artroplastia de codo no abisagrada puede desarrollar subluxación o luxación. La incidencia de luxación es de aproximadamente el 5%, y la incidencia combinada de subluxación y luxación es de aproximadamente el 15%2. Aunque se han publicado intentos de reducción cerrada e inmovilización, en la mayor parte de los casos es necesario recurrir a la cirugía de revisión con implantación de componentes abisagrados.
Fracaso mecánicoLa incidencia global de aflojamiento en la artroplastia de codo probablemente oscila entre el 5 y el 10% y es diferente dependiendo del tipo de implante. De acuerdo con la revisión sistemática de Little et al., la incidencia publicada de aflojamiento aséptico es del 2% en el caso de la prótesis de Coonrad-Morrey, el 8% en el caso de la prótesis de Souter y el 18% en el caso de la prótesis de Kudo2. Existen otros mecanismos de fracaso mecánico, incluyendo desgaste de polietileno, osteólisis, fractura de componentes, y desensamblaje de componentes, cuya incidencia real es difícil de estimar. El desgaste de polietileno es probablemente el mecanismo responsable del fracaso a medio y largo plazo de la artroplastia de codo en pacientes jóvenes y activos17.
Fracturas periprotésicasLas fracturas periprotésicas se clasifican en función de la localización de la fractura, el estado de fijación de los componentes y la necesidad de utilizar técnicas especiales para la reconstrucción ósea29,30. En general, las fracturas de cóndilos humerales pueden tratarse de forma conservadora siempre que no afecten a la estabilidad de prótesis no abisagradas. Por el contrario, la mayor parte de las demás fracturas requieren osteosíntesis y/o cirugía de revisión.
El futuroLas mejoras más necesarias en el campo de la artroplastia de codo en un futuro no muy lejano probablemente incluyan más opciones de implantes, una posición más precisa de los componentes, mejor estabilidad de los componentes no abisagrados, mejoras en las superficies de fricción para reducir el desgaste, mejor preservación de la integridad del aparato extensor y reducción de la incidencia de infección1.
Existe un enorme interés por el desarrollo y utilización de prótesis parciales. La mayor parte de la experiencia actual se ha centrado en torno a la artroplastia parcial de húmero distal y la artroplastia de capitellum. Quizá en el futuro también se desarrollen prótesis de coronoides y prótesis de cúbito proximal. Se han realizado trabajos en laboratorio sobre la utilización de navegación para la implantación de componentes; por el momento, el factor limitante parece ser la variabilidad del segmento articular con respecto a los canales medulares31.
ConclusionesEl campo de la artroplastia de codo continúa experimentando avances importantes. Actualmente, la artroplastia de codo representa una buena alternativa terapéutica para pacientes con procesos inflamatorios, así como determinados pacientes con artrosis postraumática, pacientes ancianos con fracturas de húmero distal, pseudoartrosis de húmero distal, ciertos casos de anquilosis, artropatía hemofílica y reconstrucción tras resección tumoral. Algunos de los diseños de artroplastia abisagrada parecen asociarse con mejores resultados y permiten el manejo de una variedad más amplia de patología. Existe gran interés en el desarrollo de diseños mejorados que reduzcan el desgaste de polietileno y el fracaso mecánico en pacientes jóvenes y activos.
El éxito de la artroplastia de codo depende en gran parte del conocimiento por parte del cirujano de la anatomía y abordajes quirúrgicos del codo, así como de la adecuada selección e implantación de los componentes y el adecuado manejo postoperatorio. Aunque en ocasiones la artroplastia de codo es la única opción terapéutica viable, es importante entender que este procedimiento se asocia a una tasa relativamente elevada de complicaciones que en ocasiones son extremadamente difíciles de resolver.
En un futuro no muy lejano, probablemente dispongamos de implantes no cementados que puedan implantarse con precisión, quizá con ayuda de cirugía asistida por ordenador o navegación. También, es necesario entender mejor el manejo del nervio cubital y el aparato extensor, y el papel que puedan jugar superficies de fricción alternativas en el campo de la artroplastia de codo.
Nivel de evidenciaNivel de evidencia III.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que en este artículo no aparecen datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores declaran que en este artículo no aparecen datos de pacientes.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.