Revisar definiciones, factores asociados a adherencia, métodos para medición y determinación de adherencia a medicamentos modificadores de la enfermedad orales en artritis reumatoide.
MétodosSe realizó una búsqueda de la literatura en las bases de datos de Pubmed hasta diciembre de 2017 mediante términos MeSH (((«Arthritis, Rheumatoid» [Mesh] AND «Medication Adherence» [Mesh]) OR «Patient Compliance» [Mesh]) AND «Antirheumatic Agents» [Mesh]) de artículos que estuvieran en idioma español o inglés e incluyeran solo población adulta.
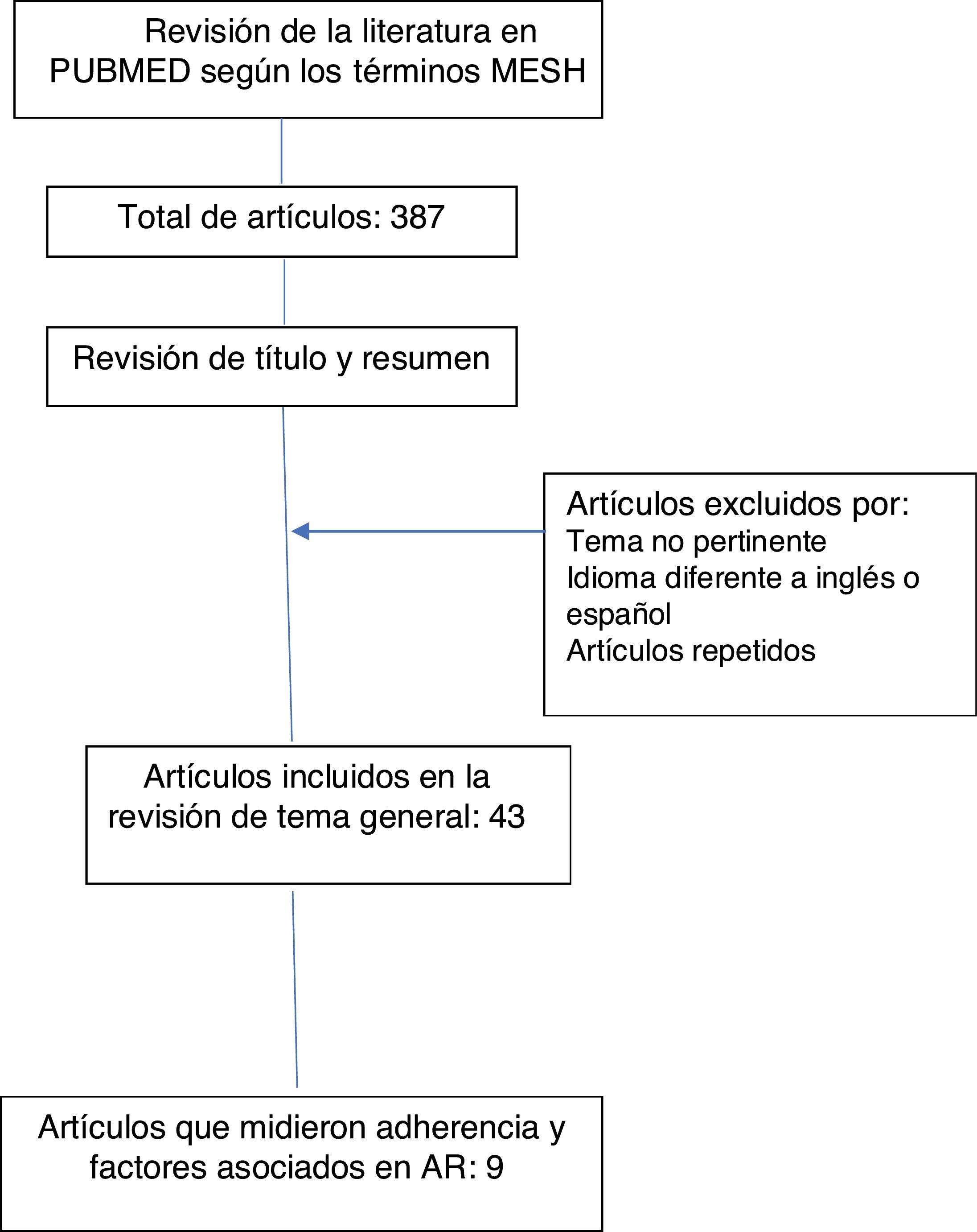
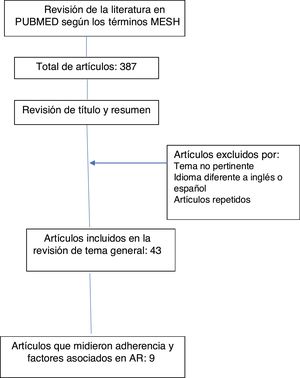
ResultadosDe un total de 387 artículos encontrados, 43 se incluyeron para la revisión general, con información sobre definiciones de adherencia, cumplimiento, concordancia y persistencia, componentes, clasificación y dimensiones, factores de riesgo relacionados con la no adherencia al tratamiento, descripción de los métodos de medición. Solo 9 artículos midieron adherencia e incluyeron información sobre factores relacionados con adherencia a medicamentos orales en artritis reumatoide.
ConclusionesLa adherencia al tratamiento farmacológico en artritis reumatoide es subóptima y se relaciona con menor efectividad en el control de la actividad inflamatoria. Los principales factores relacionados con baja adherencia incluyen problemas de acceso y disponibilidad del medicamento, mayor actividad y duración de la enfermedad, polifarmacia, uso de medicamentos por periodos prolongados, bajo estrato socioeconómico, etnia, reacciones adversas por medicamentos, percepción de inefectividad de la medicación y enfermedades concomitantes. Es necesario incorporar de forma sistemática la medición de adherencia farmacológica dentro de la práctica clínica rutinaria y la identificación de los factores de riesgo más frecuentes asociados a una baja adherencia con el fin de diseñar estrategias encaminadas a mejorar la adherencia de los pacientes y lograr mejores desenlaces clínicos.
To review the definitions, associated factors, as well as the methods for the measurement and determination of adherence to oral disease modifying drugs in rheumatoid arthritis.
MethodsA search of the literature was carried out in the PUBMED databases up to December 2017 using MeSH terms: (((“Arthritis, Rheumatoid” [Mesh] AND “Medication Adherence” [Mesh]) OR “Patient Compliance” [Mesh]) AND “Antirheumatic Agents” [Mesh]). Only articles that included an adult population and were in Spanish or English were reviewed.
ResultsFrom the 387 articles found, 43 were included for general review (definitions of adherence, compliance, concordance and persistence, components, classification and dimensions of adherence, risk factors related to non-adherence, description of direct and indirect methods for measuring adherence). Only 9 articles measured adherence and included information about risk factors related to non-adherence to oral treatment in rheumatoid arthritis.
ConclusionsThe adherence to pharmacological treatment in rheumatoid arthritis is sub-optimal and is associated with less effectiveness in the control of inflammatory activity. The main factors related to low adherence include problems of drug access and availability, increased activity and duration of the disease, polypharmacy, use of medications for prolonged periods, socioeconomic stratum, ethnicity, adverse drug reactions, perception of ineffectiveness of the medication, and concomitant diseases. It is necessary to incorporate the systematic measurement of pharmacological adherence within clinical practice. It is also important to identify the most frequent risk factors associated with low adherence, in order to design strategies aimed at improving patient adherence and achieve better clinical outcomes.
La artritis reumatoide (AR) es una enfermedad autoinmune sistémica de curso crónico1 cuya expresión clínica más importante es articular2,3, aunque puede tener compromiso extraarticular, como la presencia de nódulos reumatoides, compromiso pulmonar, vasculitis o comorbilidades sistémicas3,4. Su prevalencia es mayor en las personas de edad media y en mujeres adultas mayores5. Tiene una incidencia del 0,32 al 0,38% y una prevalencia cercana al 1%1,5; se estima que 1,3-1,5 millones de adultos en Estados Unidos de América padecen la enfermedad6. En Colombia se ha descrito una prevalencia de 0,9 pacientes por cada 100 habitantes, con una relación entre mujer/hombre de 4:17. Durante el curso de la enfermedad se desarrolla dolor articular recurrente, inflamación y deformidad, lo cual afecta no solo la funcionalidad, sino también la capacidad laboral y la calidad de vida tanto de los pacientes como de su familia, además de aumentar la morbimortalidad1,5,8.
En el estudio de carga global de la enfermedad la AR ocupa el lugar 42 entre las condiciones que mayor discapacidad producen y representa el 0,49% (0,36-0,62%) del total de años de vida vividos con discapacidad9. Además, se estima que la carga económica total de la enfermedad es de $5,8 billones de dólares anualmente10.
En 2009 se inició la implementación de la estrategia Treat to Target (T2T), a través de la cual se crean algoritmos para simplificar las diferentes estrategias y combinaciones farmacológicas en el tratamiento de la AR, ya que están enfocadas a metas terapéuticas concretas11-14. En la actualidad la meta de tratamiento planteada por las guías de manejo de AR de la Liga Europea contra el Reumatismo (EULAR) consiste en alcanzar la remisión o un período de actividad baja de la enfermedad12. Un principio fundamental en esta estrategia es que el tratamiento debe ser una decisión compartida entre el paciente y el reumatólogo14; por lo tanto, el especialista debe involucrar al paciente en el contexto del T2T y en la estrategia que se implementará para alcanzarla13.
Desafortunadamente, la adherencia por parte de los pacientes al tratamiento crónico de la AR es subóptima15. La Organización Mundial de la Salud (OMS) reporta que, en los países desarrollados, la adherencia de las personas que tienen patologías crónicas es alrededor del 50%15,16, es decir, que la mitad de las personas que sufren enfermedades crónicas cumplen con las recomendaciones del tratamiento15,16.
La no adherencia al tratamiento reduce la efectividad de los fármacos, retarda la recuperación de la sintomatología, permite la progresión de la enfermedad y crea la necesidad de adicionar nuevas intervenciones y medicamentos para alcanzar un óptimo control de los síntomas con el riesgo de generar interacciones farmacológicas y eventos adversos, así como el incremento en los costos15,17. Además, afecta la calidad de vida y genera un incremento en el número de recaídas, de discapacidad y de mortalidad5,15,18. Se ha descrito que en Norteamérica el costo por falta de adherencia está estimado en 300 billones de dólares por año representado en costos evitables19.
MetodologíaSe realizó una búsqueda de la literatura en las bases de datos de Pubmed de revisiones publicadas hasta diciembre de 2017 que incluyera solo adultos. La estrategia de búsqueda se realizó mediante términos MeSH: (((«Arthritis, Rheumatoid» [Mesh] AND «Medication Adherence» [Mesh]) OR «Patient Compliance» [Mesh]) AND «Antirheumatic Agents» [Mesh]). Se revisaron los artículos que estuvieran en idioma español o inglés
ResultadosLa búsqueda de la literatura arrojó 387 artículos, de los cuales finalmente se incluyeron 43 artículos para la revisión. Se excluyeron 344 artículos por no pertinencia del tema, idioma diferente al inglés o español y por ser artículos repetidos (fig. 1).
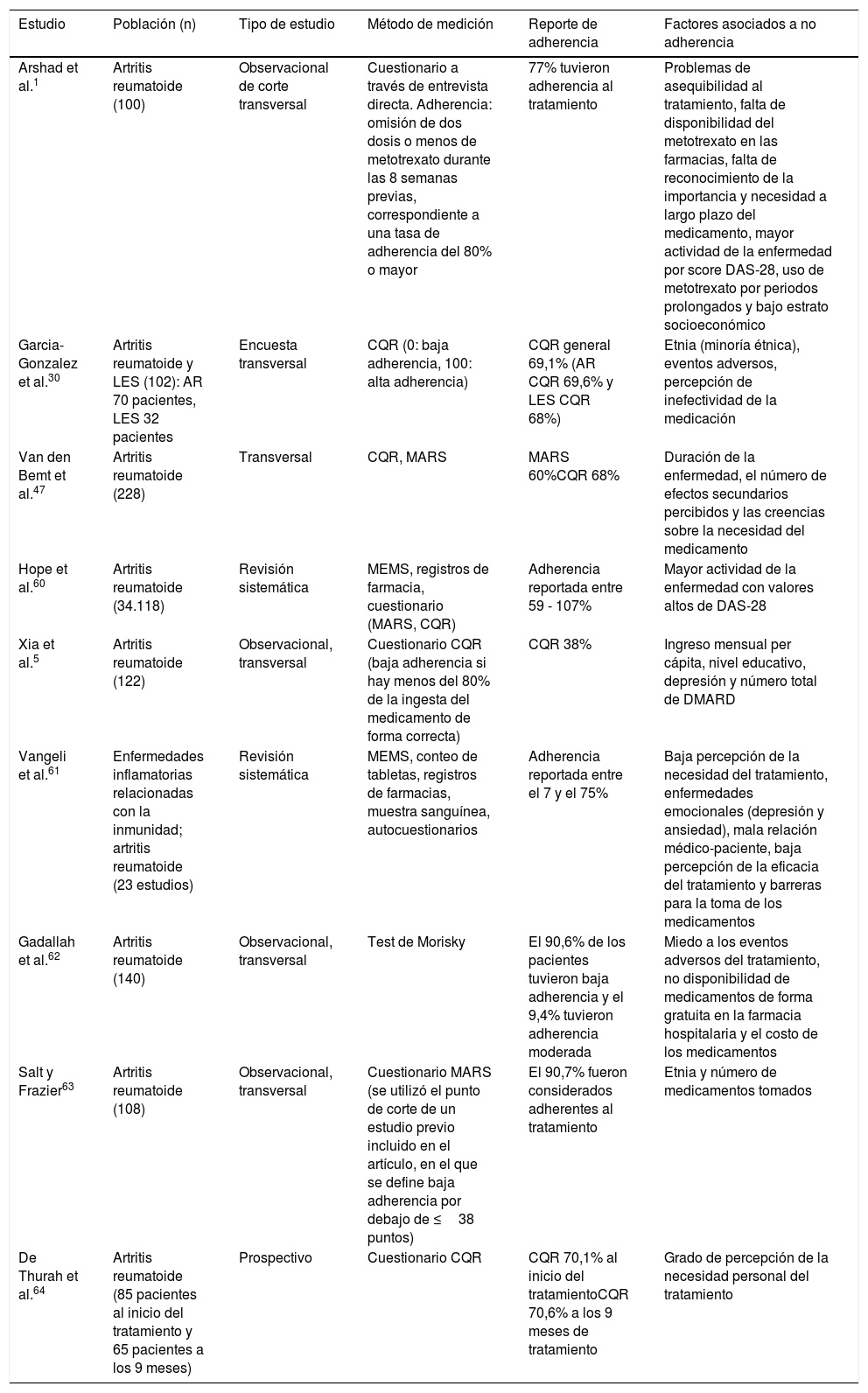
La información recolectada de los 43 artículos incluyó: definiciones (adherencia, cumplimiento, concordancia y persistencia), componentes, clasificación y dimensiones de la adherencia, factores de riesgo relacionados con la adherencia al tratamiento, descripción de los métodos directos e indirectos para la determinación de adherencia y determinación de la adherencia global al tratamiento oral modificador de la enfermedad. Solo 9 artículos midieron adherencia e incluyeron información sobre factores relacionados con adherencia a medicamentos orales en AR (tabla 1).
Características y resultados de los estudios que evaluaron el grado de adherencia al tratamiento farmacológico en artritis reumatoide
| Estudio | Población (n) | Tipo de estudio | Método de medición | Reporte de adherencia | Factores asociados a no adherencia |
|---|---|---|---|---|---|
| Arshad et al.1 | Artritis reumatoide (100) | Observacional de corte transversal | Cuestionario a través de entrevista directa. Adherencia: omisión de dos dosis o menos de metotrexato durante las 8 semanas previas, correspondiente a una tasa de adherencia del 80% o mayor | 77% tuvieron adherencia al tratamiento | Problemas de asequibilidad al tratamiento, falta de disponibilidad del metotrexato en las farmacias, falta de reconocimiento de la importancia y necesidad a largo plazo del medicamento, mayor actividad de la enfermedad por score DAS-28, uso de metotrexato por periodos prolongados y bajo estrato socioeconómico |
| Garcia-Gonzalez et al.30 | Artritis reumatoide y LES (102): AR 70 pacientes, LES 32 pacientes | Encuesta transversal | CQR (0: baja adherencia, 100: alta adherencia) | CQR general 69,1% (AR CQR 69,6% y LES CQR 68%) | Etnia (minoría étnica), eventos adversos, percepción de inefectividad de la medicación |
| Van den Bemt et al.47 | Artritis reumatoide (228) | Transversal | CQR, MARS | MARS 60%CQR 68% | Duración de la enfermedad, el número de efectos secundarios percibidos y las creencias sobre la necesidad del medicamento |
| Hope et al.60 | Artritis reumatoide (34.118) | Revisión sistemática | MEMS, registros de farmacia, cuestionario (MARS, CQR) | Adherencia reportada entre 59 - 107% | Mayor actividad de la enfermedad con valores altos de DAS-28 |
| Xia et al.5 | Artritis reumatoide (122) | Observacional, transversal | Cuestionario CQR (baja adherencia si hay menos del 80% de la ingesta del medicamento de forma correcta) | CQR 38% | Ingreso mensual per cápita, nivel educativo, depresión y número total de DMARD |
| Vangeli et al.61 | Enfermedades inflamatorias relacionadas con la inmunidad; artritis reumatoide (23 estudios) | Revisión sistemática | MEMS, conteo de tabletas, registros de farmacias, muestra sanguínea, autocuestionarios | Adherencia reportada entre el 7 y el 75% | Baja percepción de la necesidad del tratamiento, enfermedades emocionales (depresión y ansiedad), mala relación médico-paciente, baja percepción de la eficacia del tratamiento y barreras para la toma de los medicamentos |
| Gadallah et al.62 | Artritis reumatoide (140) | Observacional, transversal | Test de Morisky | El 90,6% de los pacientes tuvieron baja adherencia y el 9,4% tuvieron adherencia moderada | Miedo a los eventos adversos del tratamiento, no disponibilidad de medicamentos de forma gratuita en la farmacia hospitalaria y el costo de los medicamentos |
| Salt y Frazier63 | Artritis reumatoide (108) | Observacional, transversal | Cuestionario MARS (se utilizó el punto de corte de un estudio previo incluido en el artículo, en el que se define baja adherencia por debajo de ≤38 puntos) | El 90,7% fueron considerados adherentes al tratamiento | Etnia y número de medicamentos tomados |
| De Thurah et al.64 | Artritis reumatoide (85 pacientes al inicio del tratamiento y 65 pacientes a los 9 meses) | Prospectivo | Cuestionario CQR | CQR 70,1% al inicio del tratamientoCQR 70,6% a los 9 meses de tratamiento | Grado de percepción de la necesidad personal del tratamiento |
A lo largo del tiempo se han descrito tres términos que se deben tener en cuenta cuando se evalúa la ingesta de los medicamentos: «concordancia», «cumplimiento» y «adherencia»20,21. Sin embargo, algunos autores utilizan los términos «adherencia» y «cumplimiento» indistintamente para describir el grado en que un paciente toma su medicamento según lo prescrito22.
El término «concordancia» es definido como la medida en que los pacientes son apoyados exitosamente para la toma de decisiones sobre los temas relacionados con los medicamentos y su ingesta21,22. Por otro lado, el término «cumplimiento» hace referencia a la medida en que el registro de administración de los medicamentos referida por el paciente corresponde al régimen prescrito por el médico21,22. El término «adherencia» se refiere al grado en que el comportamiento de los pacientes concuerda con las recomendaciones acordadas por el prescriptor21,22. De esta forma, se puede entender que el término «adherencia» presume de un acuerdo o cooperación del paciente con las recomendaciones o consejos del prescriptor, mientras que el «cumplimiento» sugiere que el paciente sigue de forma pasiva las instrucciones de su médico22.
Actualmente el término utilizado es «adherencia al tratamiento», que según la OMS se define como el grado en el que el comportamiento del paciente en términos de medicación, seguimiento de dieta o cambios en el estilo de vida concuerda con las recomendaciones acordadas con el profesional de la salud16,23. También es definida como la medida en que un paciente actúa de acuerdo con el intervalo y régimen de dosificación prescrito10. A partir de lo anterior, se ha definido como punto de corte para determinar una adecuada o satisfactoria adherencia un consumo igual o mayor al 80% del medicamento prescrito de forma correcta1,24,25.
Otro término a tener en cuenta es la «persistencia de la medicación», que se refiere al cumplimiento de las recomendaciones del tratamiento durante el tiempo de prescripción2, es decir, cumplir con el intervalo de duración del tratamiento desde el momento en que se inicia hasta cuando se da la interrupción de la terapia10.
La adherencia tiene tres componentes principales26. El primero de ellos es la iniciación, en la cual el paciente toma la primera dosis del medicamento que fue prescrito por el profesional de salud21, acepta la necesidad del medicamento y ajusta el horario de prescripción a su vida diaria26. El segundo componente es la implementación, en la cual se determina que la dosis utilizada por el paciente corresponde a la dosificación prescrita por el profesional de salud desde la primera hasta la última dosis27. Y finalmente está el componente de interrupción, en el cual no se toman más dosis del medicamento prescrito21.
La no adherencia al tratamiento se puede clasificar en primaria y secundaria15. La no adherencia primaria ocurre cuando un paciente no sigue la prescripción inicial del médico por múltiples factores, por ejemplo, debido a factores socioeconómicos28. Por otro lado, la no adherencia secundaria se presenta cuando el paciente interrumpe el tratamiento de forma temprana debido a factores como la presencia de reacciones adversas a los medicamentos, la falta de eficacia del fármaco o la no respuesta oportuna de la enfermedad al tratamiento15,28.
Factores de riesgo relacionados con la adherencia al tratamientoLa OMS ha descrito cinco dimensiones involucradas con la adherencia al tratamiento, las cuales se agrupan en factores socioeconómicos, factores relacionados con los sistemas de atención en salud y el equipo médico, factores relacionados con las comorbilidades, factores relacionados con el tratamiento y factores relacionados con el paciente16,21,23. Algunos autores han descrito que factores como la actividad de la enfermedad, las comorbilidades, la relación médico-paciente y la edad pueden influir en la adherencia al tratamiento farmacológico29. Incluso se ha documentado que la no adherencia al tratamiento se da con mayor frecuencia en las minorías étnicas en comparación con los pacientes caucásicos30. También algunos factores relacionados con el médico están determinados por el conocimiento de la enfermedad y la relación con el equipo médico31. Adicionalmente, es importante reconocer las creencias de los pacientes sobre el tratamiento como un factor decisivo de la adherencia15,32.
Los factores de riesgo relacionados con la no adherencia al tratamiento pueden ser clasificados como modificables (basados en el comportamiento) y no modificables (edad, sexo)19.
La no adherencia al tratamiento desde la perspectiva del paciente puede ser clasificada en no intencional (involuntaria) o intencional25. La no adherencia involuntaria se produce cuando el paciente tiene la intención de tomar el tratamiento prescrito pero no lo puede hacer por diversas circunstancias, como el olvido de la toma del medicamento, la falta de comprensión de las recomendaciones dadas durante la prescripción o la incapacidad para pagar el tratamiento farmacológico21,25,33,34. La no adherencia intencional está determinada por la decisión del paciente de suspender el tratamiento o por la modificación del régimen de dosificación que había sido prescrito por el profesional de la salud. Este tipo de no adherencia puede estar influenciado por las creencias de los pacientes sobre la efectividad de las recomendaciones de los profesionales de salud, sus propios conocimientos sobre la enfermedad y su capacidad para alcanzar las metas en salud21,25,33,34.
Descripción de los métodos directos e indirectos para la determinación de adherenciaExisten diferentes métodos para evaluar la adherencia, los cuales se clasifican en directos e indirectos25,35. Los métodos directos hacen referencia a la medición del fármaco a través de muestras biológicas para la determinación sérica de fármacos/metabolitos y la observación directa de la ingesta de los medicamentos21,25,36. Aunque ninguno de estos métodos directos tienen una confiabilidad del 100%, tienen la ventaja que presentan un índice bajo de sesgos37.
Los estudios biológicos de medición sérica de fármacos/metabolitos son más precisos, pero no están disponibles para el estudio de todos los fármacos. Tienen la desventaja de ser métodos más costosos, invasivos, poco prácticos para los pacientes y su interpretación depende de la farmacocinética de cada individuo y de las interacciones farmacológicas21,25,38,39; además, reflejan resultados de adherencia a corto plazo y pueden sobreestimar la adherencia a largo plazo porque pueden estar influenciados por el efecto de «adherencia de bata blanca»37. Por otro lado, la observación directa se realiza administrando el medicamento u observando al paciente mientras lo ingiere; sin embargo, este método solo es práctico para tratamientos de dosis única o para pacientes que asisten a un hospital o centro de infusión21.
Los métodos indirectos incluyen la realización de entrevistas, autocuestionarios, el control de la dispensación de medicamentos, el conteo de tabletas, la evaluación de los resultados terapéuticos y el uso de dispositivos electrónicos21,25,37.
Los registros de farmacia dan información sobre los medicamentos dispensados, y son métodos objetivos, de bajo costo y no invasivos37; sin embargo, no pueden evaluar si el paciente realmente tomó el medicamento o el momento preciso en que lo hizo40. Mediante estos registros se pueden medir los días sin medicamentos o la persistencia del tratamiento40. El conteo de tabletas es un método de bajo costo, no invasivo, práctico, pero puede sobreestimar la adherencia debido a que puede haber manipulación por parte del paciente y es un método que depende del número correcto de tabletas dispensado37. Este método sirve para estimar la adherencia general o promedio pero no permite establecer la adherencia diaria o la adherencia por dosis40.
Los dispositivos de monitorización electrónica, como el Medication Event Monitoring System (MEMS), son actualmente la prueba de oro en la determinación de la adherencia25,41, dado que son métodos más precisos, objetivos y permiten obtener información adicional sobre el intervalo de dosificación37,38. La desventaja de estos dispositivos es que son costosos, no permiten la observación directa del paciente ni determinar cuánto de la medicación fue ingerida25,40.
Las medidas de autorreporte son útiles dado su bajo costo, la capacidad de proporcionar información sobre las creencias del paciente, la facilidad de implementación, la no invasividad y la reproducibilidad42,43. Estos instrumentos incluyen diarios y cuestionarios de autorreporte42,43. Se han utilizado varios cuestionarios en enfermedades reumáticas, incluyendo el Cuestionario de Cumplimiento Reumatología44 y la Medication Adherence Report Scale (MARS)45,46. Sin embargo, se debe tener en cuenta que los métodos de autoinforme son subjetivos, suelen sobreestimar la adherencia en comparación con el conteo de tabletas o la monitorización por dispositivos electrónicos y pueden estar influenciados por el sesgo de recuerdo y notificación; además, los pacientes tienden a responder los cuestionarios de una forma que las personas sienten que es socialmente aceptable40,41,47. Las escalas o cuestionarios son utilizados porque tienen una buena fiabilidad, son rápidos de realizar y han sido validados para diferentes enfermedades48.
El test de Morisky49 es un cuestionario que consta de cuatro preguntas para identificar las razones de la falta de adherencia, tiene una consistencia (Cronbach's) de α=0,61, una sensibilidad del 81% y una especificidad del 44%; sin embargo, no ha sido validado en AR37. El cuestionario MARS se ha utilizado en una variedad de enfermedades como psicosis, asma, enfermedad pulmonar obstructiva crónica, AR y diabetes y tiene ítems que están enfocados a determinar la no adherencia intencional (preferencia a evitar, olvidar, ajustar y dejar de tomar medicamentos) y el olvido de la medicación45,46,50,51.
El Compliance Questionnaire on Rheumatology (CQR) es un cuestionario de 19 ítems autoadministrado que se utiliza para medir la adherencia a un régimen terapéutico, identificando factores que contribuyen a la adherencia subóptima35. Fue desarrollado de forma específica para el área de reumatología en AR, polimialgia reumática y gota en el hospital universitario de Maastrich44 con sensibilidad del 98%, especificidad del 67% y kappa Cohen de 0,71 en la detección de baja adherencia44. El análisis stepwise discriminant reveló que 3 ítems clasificaron el 84% de todos los casos de forma correcta, con una sensibilidad del 99%, una especificidad del 80% y kappa de 0,7844. En un estudio posterior validado en pacientes con enfermedades inflamatorias reumatológicas con MEMS como comparador en 6 meses de seguimiento, tuvo una sensibilidad del 62%, una especificidad 95% y kappa esperado de 0,78 para detectar no adherencia24. La razón de verosimilitud (likelihood ratio) para detectar baja adherencia fue de 11,624. Por lo tanto, es una escala válida y confiable utilizada en la práctica clínica para pacientes con AR.
Un grupo colombiano realizó la adaptación transcultural y validación en Colombia en 233 pacientes con AR52. El punto de corte del CQR para establecer adherencia al tratamiento fue de 80,7, con lo cual se obtuvo una sensibilidad del 80,2% (IC95%: 71,9-86,9%) y una especificidad del 72,3% (IC95%: 63,1-80,4%)52. De acuerdo con este punto de corte, se estableció que el 43,8% (n=102) de los pacientes eran adherentes a la terapia antirreumática oral52.
Adherencia global al tratamiento oral modificador de la enfermedad en artritis reumatoideAproximadamente el 50% de las personas con patologías crónicas no tienen adherencia al tratamiento médico farmacológico y hasta el 50% de los medicamentos prescritos a largo plazo no son tomados como se indica en la prescripción médica16,47,53. Se ha identificado que entre el 10 y el 30% de los pacientes con AR son intolerantes al metotrexato, por lo cual suspenden el tratamiento de forma periódica54,55. Adicionalmente, los pacientes presentan temor a las reacciones adversas de los medicamentos; por ejemplo, temor a la toxicidad ocular producida por la cloroquina56, al desarrollo de cáncer por el uso de medicamentos biotecnológicos57 o temor a tomar un fármaco que también es utilizado como agente antineoplásico (metotrexato)58.
Específicamente en AR, la tasa de adherencia descrita en promedio es baja, reportada entre el 30 y el 80%5,18, aunque se encuentran reportes que estiman que la adherencia varía entre el 33% (infrautilización) y el 107% (uso excesivo)10. La variabilidad de los datos es secundaria a los diferentes métodos de medición utilizados en los estudios59.
Un estudio observacional transversal determinó la adherencia a metotrexato en 100 pacientes con AR que habían recibido terapia durante al menos 2meses y evaluó los posibles factores que podían intervenir en la adherencia farmacológica1. Se identificó que la tasa de no adherencia era del 23%, relacionada con la mayor actividad de la enfermedad determinada por score DAS-28 (p<0,001), el uso de metotrexato por periodos prolongados (p<0,001) y el bajo estrato socioeconómico (p<0,0001). Se evidenciaron problemas de asequibilidad al tratamiento, falta de disponibilidad del metotrexato en las farmacias, falta de reconocimiento sobre la importancia y la necesidad a largo plazo del medicamento como variables que intervienen en la no adherencia. Además, se encontró que un factor motivacional importante fue el hecho de tener una adecuada educación y consejería por parte del médico tratante (p<0,001) y que la falta de apoyo familiar es una variable que influye en la no adherencia al tratamiento (p<0,001)1.
También se realizó un estudio que evaluó la adherencia de forma autoinformada en pacientes con AR y lupus eritematoso sistémico en 102 pacientes con diversidad étnica (43% hispanos, 32% afroamericanos y 25% de raza blanca) a través del cuestionario CQR (0: baja adherencia; 100: alta adherencia)30. La puntuación promedio de CQR fue de 69,1±10,5 (adherencia moderada) y se evidenció que un tercio de los pacientes informaron que nunca olvidaron tomar sus medicamentos, mientras que el 40% informaron suspensión de sus medicamentos debido a efectos secundarios y el 20% suspensión por falta de eficacia. El 23% de los pacientes pertenecientes a las minorías étnicas tuvieron problemas para tomar sus medicamentos en comparación con el 11% de los pacientes de etnia blanca (p=0,03). Factores como niveles de educación más bajos y efectos secundarios fueron asociados con una menor adherencia30.
Un estudio descriptivo evaluó las tasas de adherencia en 228 pacientes con AR que usaban medicamentos antirreumáticos modificadores de la enfermedad (disease-modifying antirheumatic drug [DMARD]) a través del método CQR y MARS; el 68% (CQR) y el 60% (MARS) de los pacientes tuvieron adherencia al tratamiento farmacológico. La duración de la enfermedad, el número de efectos secundarios percibidos y las creencias sobre la necesidad del medicamento se relacionaron débilmente con la adherencia47.
Una revisión sistemática de 2015 evaluó la tasa de adherencia al metotrexato y los posibles predictores de adherencia60. La tasa de adherencia fue estimada entre el 59 y el 107%, tuvo una respuesta subóptima (59-63%) en 2 estudios, óptima en otros 2 estudios (80-88%), y en un estudio se reportó adherencia del 107% (sobreutilización). Se determinó que los valores altos de DAS-28 estuvieron relacionados con una adherencia disminuida, sugiriendo que una actividad más grave de la enfermedad se asocia con menor grado de adherencia al tratamiento. Se encontraron algunos factores modificables para mejorar la adherencia al tratamiento, como son las creencias que existen en torno al tratamiento, la autoeficacia con respecto a la toma de medicamentos y los estilos de afrontamiento de la enfermedad60.
Un estudio descriptivo transversal evaluó el grado de adherencia a DMARD en pacientes chinos con AR, reportando que el 38% de los pacientes fueron adherentes al tratamiento con DMARD según la escala CQR5. Se encontró que el ingreso mensual per cápita (OR=2,515; p=0,01), la depresión (OR=4,305; p=0,01) y el número total de DMARD (OR=1,843; p=0,05) fueron variables relacionadas con resultados de no adherencia al tratamiento5.
Otra revisión sistemática determinó que la tasa de adherencia varió entre el 7 y el 75% para las condiciones reumatológicas, entre el 4 y el 72% en enfermedad inflamatoria intestinal y entre el 8 y el 87% en psoriasis61. Se concluyó que los factores psicosociales fueron asociados con el desarrollo de no adherencia al tratamiento, incluyendo bajas percepciones de la necesidad del tratamiento (creencias de la toma de medicamentos, preocupaciones y eficacia), enfermedades emocionales (depresión y ansiedad), mala relación médico-paciente, baja percepción de la eficacia del tratamiento y barreras para la toma de los medicamentos61.
Un estudio descriptivo transversal realizado en Egipto y en la región del Medio Oriente evaluó la adherencia farmacológica en 140 pacientes que padecían AR62. Se encontró que el 90,6% de los participantes tuvieron baja adherencia y el 9,4% tuvieron una tasa de adherencia moderada62. Las variables relacionadas con la no adherencia fueron el miedo a los efectos secundarios, la falta de disponibilidad de medicamentos de forma gratuita en la farmacia hospitalaria y el costo de los medicamentos62. Los pacientes más jóvenes (p=0,002) con mejor satisfacción (p=0,02) tuvieron mejor adherencia al tratamiento, al igual que el hecho de tener el tratamiento a tiempo (p=0,001) y la menor actividad de la enfermedad (p=0,02)62.
En un estudio descriptivo transversal se evaluó la adherencia a los medicamentos DMARD63. Se estimó que cerca del 90% de los individuos reportaron adherencia; sin embargo, la única variable que mostró diferencia estadísticamente significativa entre el grupo adherente y no adherente fue la etnia (p=0,04), dado que los individuos de raza no caucásica reportaron una adherencia significativamente menor a los DMARD63. Con el modelo de regresión logística se identificó que la etnia (OR=3,34; p<0,05) y el número de medicamentos tomados (OR=1,7; p<0,05) fueron predictores relacionados con la falta de adherencia a los medicamentos63.
En otro estudio se evaluó la adherencia a metotrexato al inicio del tratamiento (85 pacientes) y a los 9meses (65 pacientes) a través de CQR. Los autores reportan una adherencia del 70,1 y del 70,6 en la primera y segunda evaluación, respectivamente. El principal objetivo de este estudio fue evaluar la relación entre creencias personales acerca de la necesidad de tratamiento y preocupaciones del individuo sobre el metotrexato, encontrando que solo la percepción sobre necesidad de tratamiento se relaciona con una baja adherencia64.
Finalmente, en un estudio que evaluó las creencias sobre la necesidad de los medicamentos, los factores que están en relación con creencias específicas acerca de los fármacos y su correlación con la adherencia al tratamiento en 600 pacientes con AR, se identificó que tres cuartas partes de los pacientes que tienen AR presentan creencias positivas sobre la necesidad de la toma de los medicamentos, pero existen factores relacionados con el potencial de eventos adversos, sobre todo a largo plazo65. En este estudio no se realizó medición de adherencia.
ConclusionesLa adherencia al tratamiento farmacológico es un término que involucra al paciente en las decisiones relacionadas con el tratamiento y que se debe utilizar para evaluar el comportamiento que presentan los pacientes en relación con la ingesta de los medicamentos y las recomendaciones en términos de hábitos de vida saludable que son brindadas por los profesionales de la salud. La adherencia al tratamiento farmacológico se ha determinado a través de métodos directos e indirectos. Los métodos directos son más precisos pero no están disponibles para evaluar todos los fármacos, son costosos e invasivos y varían según la farmacocinética de cada individuo. Los métodos indirectos, aunque son subjetivos, no son invasivos, tienen un bajo costo y son fáciles de implementar. Se ha identificado que la adherencia al tratamiento farmacológico en AR es subóptima y se relaciona con menor efectividad en el control de la actividad inflamatoria. Los principales factores relacionados con baja adherencia a los medicamentos orales modificadores de la enfermedad son los problemas de asequibilidad al tratamiento, la falta de disponibilidad del medicamento en las farmacias, la mayor actividad de la enfermedad por score DAS-28, la mayor duración de la enfermedad, el número de medicamentos, el uso de medicamentos por periodos prolongados, el bajo estrato socioeconómico, la etnia, las reacciones adversas por medicamentos, la percepción de inefectividad de la medicación y las enfermedades concomitantes.
Es necesario incorporar de forma sistemática la medición de la adherencia farmacológica dentro de la práctica clínica rutinaria y la identificación de los factores de riesgo más frecuentes asociados a una baja adherencia con el fin de diseñar estrategias encaminadas a mejorar la adherencia de los pacientes y lograr mejores desenlaces clínicos.
FinanciaciónLos escritores recibieron financiación de la Asociación Colombiana de Reumatología para la realización de un proyecto relacionado con la medición de adherencia farmacológica en pacientes con artritis reumatoide en Colombia. Esta revisión es un primer producto del proyecto.
Conflicto de interesesLos autores no tienen conflicto de intereses.