LOS SISTEMAS SANITARIOS deben aspirar a ofrecer atención de alta calidad de una manera segura y físicamente adecuada, teniendo en cuenta que las acciones legislativas han dado lugar a muchos cambios en el presupuesto hospitalario. Estos cambios alientan encarecidamente a los profesionales hospitalarios a explorar nuevos métodos de cuidado de los pacientes sin comprometer la calidad de la atención ofrecida o la satisfacción de los pacientes durante su estancia en el hospital.
Entre 48 horas y 3 semanas después de la fecha del alta, algunos pacientes elegidos al azar reciben la encuesta de satisfacción sobre los servicios recibidos en el hospital (HCAHPS). La puntuación de rendimiento de la HCAHPS permite que la satisfacción del paciente sea uno de los aspectos más importantes en el reembolso hospitalario por parte de los Centros de Servicios Medicare y Medicaid a través del programa de compra basado en valores. Cada hospital debe examinar sus puntuaciones de rendimiento para determinar qué cambios son necesarios. Los jefes deben supervisar el rendimiento de sus unidades y hacer los ajustes necesarios para mejorar el rendimiento del equipo interdisciplinario.
En este artículo explicamos cómo trabajó el jefe de una unidad con el equipo de enfermería para desarrollar una estructura coherente que pudieran utilizar para educar a los pacientes y revisar los medicamentos administrados in situ y para llevar a casa cuando les dieran el alta. Además, abordaremos cómo afectó esta práctica a las puntuaciones de la HCAHPS.
El papel de la jefa de enfermería clínicaLos centros han empezado a integrar la figura de la jefa de enfermería clínica (JEC) en su flujo de trabajo, tal como recomendó la American Association of Colleges of Nursing en 20071. Las JEC que tienen un máster son las líderes del microsistema que se les ha asignado y analizan de cerca el funcionamiento de su equipo y los resultados subsiguientes. En respuesta a los resultados evaluados, la JEC implementa prácticas basadas en la evidencia de forma colaborativa para mejorar diferentes procesos del flujo de trabajo. La JEC debe ser un agente de cambio con habilidades eficaces de liderazgo, colaboración y comunicación. Según Harris et al., las JEC aportan conocimientos, experiencia y capacidades que favorecen los resultados positivos a través de la colaboración con médicos en el lugar de atención2.
En nuestro centro urbano de 222 camas contratamos estudiantes de máster de JEC para la función de facilitadoras de atención al paciente (FAP). Las JEC/FAP hacen evaluaciones del microsistema de los pacientes que tienen asignados. Una evaluación de microsistema incluye, entre otros, datos de HCAHPS, información de la satisfacción de pacientes, datos de reingresos/duración de la estancia, índices de infección sanitaria y análisis de la población de pacientes. Este estudio de mejora del proceso se llevó a cabo en una unidad de telemetría médico-quirúrgica de 36 camas para pacientes posquirúrgicos, de telemetría y excedentes. A continuación, todos los hallazgos de la unidad se revisaron con un equipo tutor interdisciplinario.
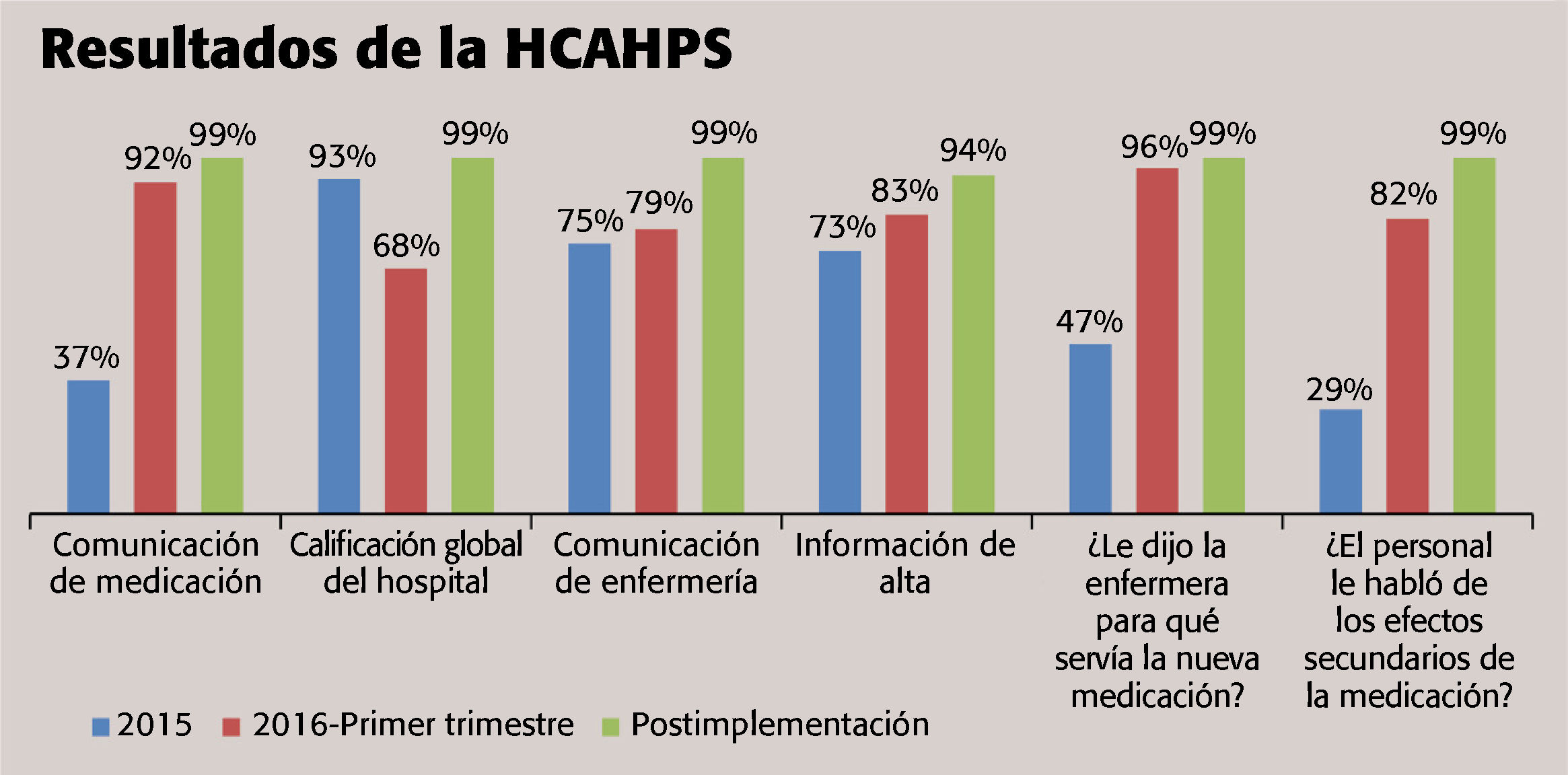
Este equipo revisó escrupulosamente todos los datos recogidos en 2015, y concluyó que las puntuaciones y las prácticas de comunicación de la medicación tenían el mayor margen de mejora y de beneficio económico, porque esta área se quedaba corta, con una puntuación de la HCAHPS de satisfacción del paciente del 37% (N=395).
El equipo consideró el logro secundario que se podría alcanzar si se educaba mejor a los pacientes sobre sus fármacos. Esto podría reducir los reingresos mejorando el cumplimiento de las pautas farmacológicas prescritas. El equipo también consideró la posibilidad de optimizar las prácticas de formación sobre medicación. Formalizar los procesos de administración de fármacos con los instrumentos disponibles podría afectar positivamente a la percepción de los pacientes sobre la comunicación con las enfermeras, incluida la relativa a los fármacos.
Implementación del proyectoLo que se pretendía con la iniciativa era desarrollar una estructura coherente que las enfermeras pudieran utilizar al administrar medicamentos y revisar con los pacientes los fármacos que se llevaban a casa al darles el alta. Una estructura coherente permite mejorar el conocimiento de los pacientes sobre los fármacos administrados, aumentar el cumplimiento de la pauta y las puntuaciones de comunicación de enfermería y medicación de la HCAHPS para la unidad3.
La National Patient Safety Foundation (NPSF) estima que 90 millones de personas de Estados Unidos están en riesgo de reingreso, malos resultados e incumplimiento, e incluso muerte por falta de conocimientos médicos4. Las enfermeras tienen muchas oportunidades de educar a los pacientes cuando estos ingresan en el hospital. Jones et al. van más allá y explican que utilizar prácticas coherentes de administración de fármacos mejora el diálogo entre los profesionales sanitarios y los pacientes, a la vez que aumenta la base de conocimiento de estos5.
La NPSF presenta un programa educativo llamado Ask Me 3, desarrollado por expertos en alfabetización sobre salud3. La Association for Patient Experience (APE) aportó el componente Teach 3 al programa6. El programa Ask 3/Teach 3 pretende ofrecer una estructura que permita mejorar las prácticas actuales de comunicación de la medicación. La APE explica que los expertos en alfabetización sobre salud desarrollaron la herramienta Ask 3/Teach 3 para animar a los pacientes a participar en su propio cuidado6.
El componente del programa Ask 3 incrementa los beneficios del proceso alentando a los pacientes a hacer preguntas concretas sobre lo que les está pasando físicamente, qué tienen que hacer para mejorar su salud y por qué es importante para ellos. A su vez, esta parte del programa Ask 3/Teach 3 fomenta una comunicación bilateral y una alfabetización sobre salud mejorada para favorecer el cumplimiento de la pauta de tratamiento.
El componente de compromiso del paciente de Teach 3 implica que los profesionales sanitarios eduquen de manera coherente a los pacientes en tres aspectos de la medicación que les administran: el nombre del medicamento, el motivo por el que se lo administran y al menos un efecto secundario potencial.
El programa Ask 3/Teach 3 estructura las interacciones entre profesional y paciente de un modo que alienta a los pacientes y cuidadores a actuar como colaboradores en el proceso de comunicación de la medicación y hace que los pacientes participen en el tratamiento de su enfermedad6. Los dos componentes se complementan entre ellos para crear un entorno de aprendizaje para los pacientes6.
El proyecto fue implementado por la estudiante de JEC en colaboración con el equipo tutor, los propulsores de la unidad, los supervisores y el jefe de la unidad. Los pacientes objetivo eran cualquier paciente ingresado en la unidad de telemetría médico-quirúrgica. La NPSF entregó un folleto para la implicación de los pacientes en Ask Me 3 que explicaba los tres elementos incluidos en la iniciativa Ask 3/Teach 3 de la unidad, y la organización tenía un folleto sobre efectos secundarios de la medicación para los pacientes7. Los dos recursos se añadieron a un paquete de ingreso que se entregaba a todos los pacientes que ingresaban en la unidad. Los recursos añadidos reforzaron y ayudaron a los pacientes y a sus familiares a elaborar preguntas bien construidas para los profesionales, e incluyeron una parte para anotar la nueva información adquirida.
El folleto de Ask Me 3 de la NPSF se imprimió, plastificó y se ubicó estratégicamente en las habitaciones como recordatorio para pacientes y familiares7. Los folletos del centro sobre efectos secundarios de la medicación también se plastificaron y se colgaron en las habitaciones de los pacientes, cerca de los lectores de medicación, para que las enfermeras pudieran utilizarlos al dar información sobre medicación a los pacientes. Estos folletos estaban disponibles en inglés y en español.
Los puntos de vista cualitativos del personal, así como las puntuaciones de la HCAHPS sobre comunicación de medicación y enfermería recogidas antes de implementar el proyecto, se compararon con las recogidas al final del periodo de estudio de 8 semanas para determinar el valor y la eficacia de la iniciativa Ask 3/Teach 3.
Plan educativoEl personal de la unidad de telemetría médico-quirúrgica requirió diferentes elementos educativos y formación para garantizar la coherencia de la iniciativa. La formación inicial del personal se llevó a cabo en unas reuniones regulares programadas. La formación incluía una presentación de diapositivas en el ordenador y documentos impresos. Para convencer al personal del proyecto, era importante que entendieran por qué era necesario.
Durante la presentación, la estudiante de JEC expuso estadísticas de alfabetización de salud, índices de reingreso, cumplimiento del tratamiento y percepciones de los pacientes de la unidad de telemetría médico-quirúrgica acerca de la comunicación sobre medicación según los datos de la HCAHPS. La programación y los recursos educativos Ask 3/Teach 3 se presentaron al personal para que empezaran a utilizarlos con el paciente y sus familiares.
El propulsor de la unidad, los supervisores de los turnos y otros miembros de la plantilla elaboraron y editaron un breve vídeo con dramatizaciones. Este vídeo se mostró al personal durante los corrillos de información de los turnos y también estaba disponible para profesionales que necesitaran revisar el proceso.
Los folletos del proyecto se colgaron en siete puntos concretos de la unidad con mucho tráfico, como la sala de espera, la sala de descanso y la consulta del profesional sanitario. Servían como recordatorios del programa para enfermeras y pacientes y fomentaban el diálogo congruente.
La estudiante de JEC y los propulsores de la unidad ayudaron al equipo durante la primera semana del proyecto quedándose en la unidad para hablar del programa, evaluar la coherencia del personal al implementar el programa y ofreciendo orientación cuando era necesario. El jefe de la unidad envió recordatorios sobre el programa al equipo en los correos electrónicos semanales del equipo de dirección. Por último, cuatro propulsores de la unidad crearon un tablero educativo para la unidad como recurso adicional.
Fase de evaluación del proyectoLa medida que determinaba el éxito del proyecto fueron los resultados de la encuesta HCAHPS sobre comunicación de medicación. La estudiante de JEC supervisó todos los resultados de la HCAHPS en la unidad durante la implementación del proyecto, centrándose específicamente en estas preguntas:
- •
Antes de que le administraran algún medicamento, ¿con qué frecuencia le dijo el personal del hospital para qué servía el medicamento?
- •
¿El personal del hospital describió los posibles efectos secundarios de un modo que pudiera Ud. entenderlo?8.
La estudiante de JEC descubrió los beneficios indirectos del proyecto para pacientes que recibieron el alta de la unidad de telemetría médico-quirúrgica en las categorías de comunicación de enfermería, información en el alta y puntuación global del hospital (v. Resultados de la HCAHPS). Para mantener al personal de la unidad de telemetría médico-quirúrgica informado sobre la evolución del proyecto, se publicaron las puntuaciones actualizadas en la sala de reuniones al principio, en la mitad y al final del proyecto de 8 semanas. El periodo del proyecto, desde su puesta en funcionamiento hasta el final de la recogida de datos, fue de 12 semanas.
Lecciones aprendidasAl implementar cualquier nuevo proyecto es importante tener en cuenta las opiniones del personal directamente afectado. Antes de la implementación se repartió una encuesta anónima de tres preguntas a todas las enfermeras. Esta encuesta planteaba si se sentían cómodas instruyendo a sus pacientes sobre los puntos siguientes:
- •
para qué se toman la medicación los pacientes;
- •
qué posibles efectos secundarios deberían conocer los pacientes;
- •
si las enfermeras incluyeron los tres aspectos de Teach 3 a la hora de dispensar la medicación y de revisar la información de medicación a la hora de dar el alta.
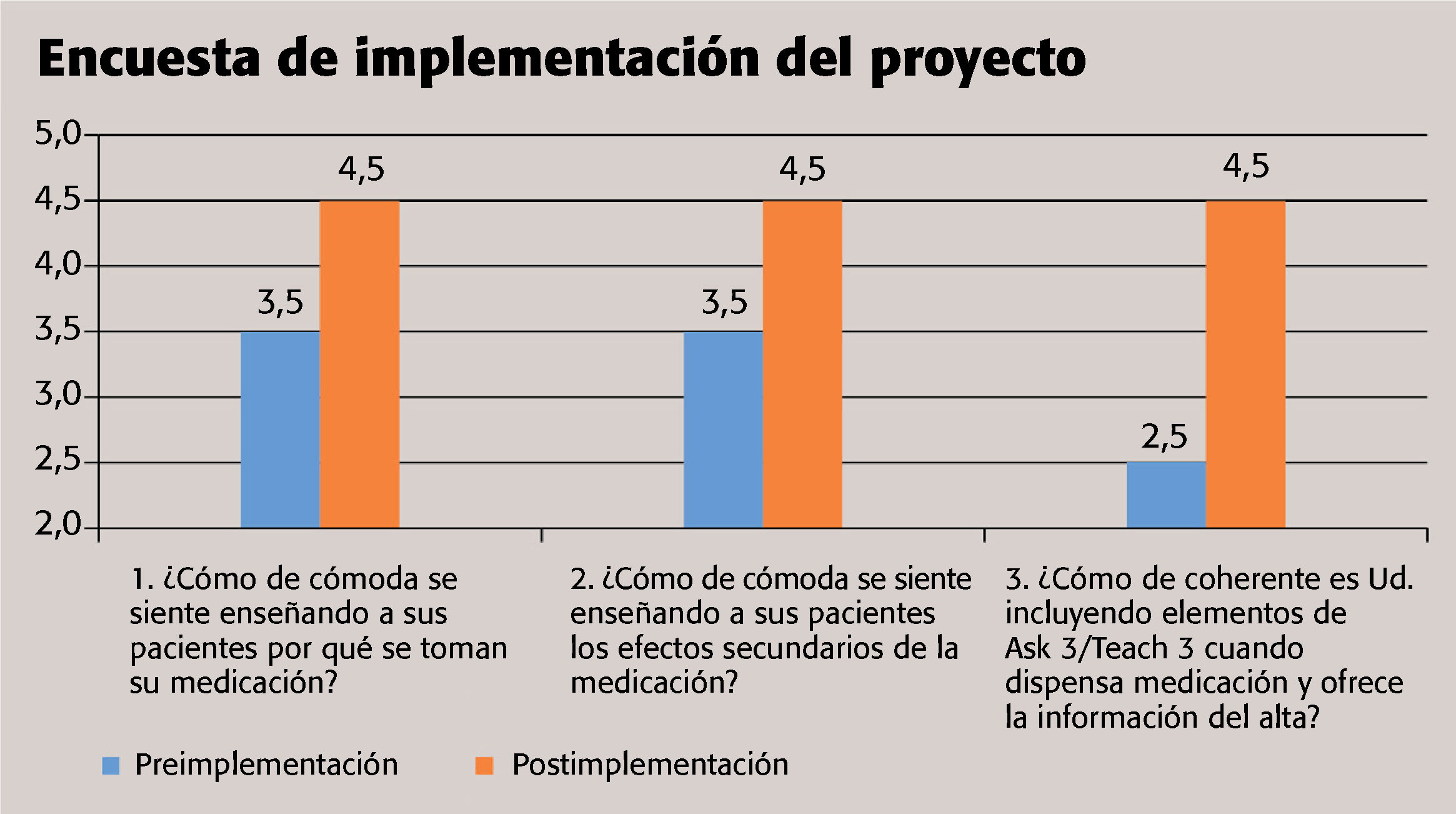
Se pidió al personal que calificara su nivel de comodidad del 1 al 5, donde 1 era nada cómodo y, el 5, muy cómodo el 100% de las veces. La media de la comodidad del personal al instruir sobre “indicaciones de la medicación” y “posibles efectos secundarios” en la encuesta del proyecto previo a la implementación fue de 3,5. El personal obtuvo una media de 2,5 al responder la tercera pregunta sobre si incluyen los tres puntos de Teach 3 de forma coherente.
Una encuesta del proyecto posterior a la implementación aportó más información para los equipos de tutores y de dirección. Los resultados de las tres preguntas mejoraron hasta alcanzar una media global de 4,5 (v. el cuadro encuesta de implementación del proyecto).
Los hallazgos posteriores a la implementación del proyecto respaldan la estructuración de la comunicación de la medicación y las prácticas educativas de las enfermeras clínicas. Las puntuaciones globales de comunicación de enfermería en la HCAHPS 2015 fueron del 75% (N=399) y los resultados de información en el alta fueron de 73% (N=342). Los resultados de dos preguntas supervisadas fueron los siguientes:
- •
“¿Le dijo la enfermera para qué servía la nueva medicación?”, donde el 47% respondió que sí (N=226).
- •
“¿Le describió la enfermera los efectos secundarios de la medicación?”, donde el 29% dijo que sí (N=223).
Los hallazgos posteriores a la implementación se recogieron 8 semanas después de la fecha de inicio. Los datos de la HCAHPS del periodo de 8 semanas arrojaron puntuaciones de comunicación del 99% (N=14), calificación global del hospital por los pacientes del 99% (N=25), comunicación de enfermería del 99% (N=25) e información de alta del 94% (N=25). Las puntuaciones sobre las preguntas concretas de si la enfermera le contó al paciente para qué era la medicación (N=14) y si describió los efectos secundarios de la medicación fueron ambas del 99% (N=12).
Atención en transformaciónLa falta de conocimientos sobre salud afecta negativamente tanto a los sistemas hospitalarios como a los pacientes5. La investigación demuestra que utilizar métodos estratégicos para educar a los pacientes y reforzar el cumplimiento del tratamiento farmacológico aumenta la satisfacción del paciente, reduce los índices de reingreso de 30 días y aumenta el cumplimiento global del paciente. Pagels et al. comprobaron que la educación coherente sobre medicación mejora la visión de los pacientes de la enfermería y de la comunicación de la medicación9.
El desarrollo de prácticas educativas coherentes mejora la percepción de los pacientes sobre la instrucción de medicación que han recibido. ■