La inserción, mantenimiento o retirada de un catéter venoso central (CVC) es un procedimiento invasivo y, como tal, no está exento de riesgos, pudiendo llegar a producir complicaciones graves que comprometan la vida del paciente, como es el caso de la embolia aérea1-3, que consiste en la entrada de gas en el interior de las vías arteriales o venosas4.
A continuación describimos el caso de una paciente que tuvo un ictus isquémico por embolia gaseosa durante el recambio de una nutrición parenteral al manipular el CVC.
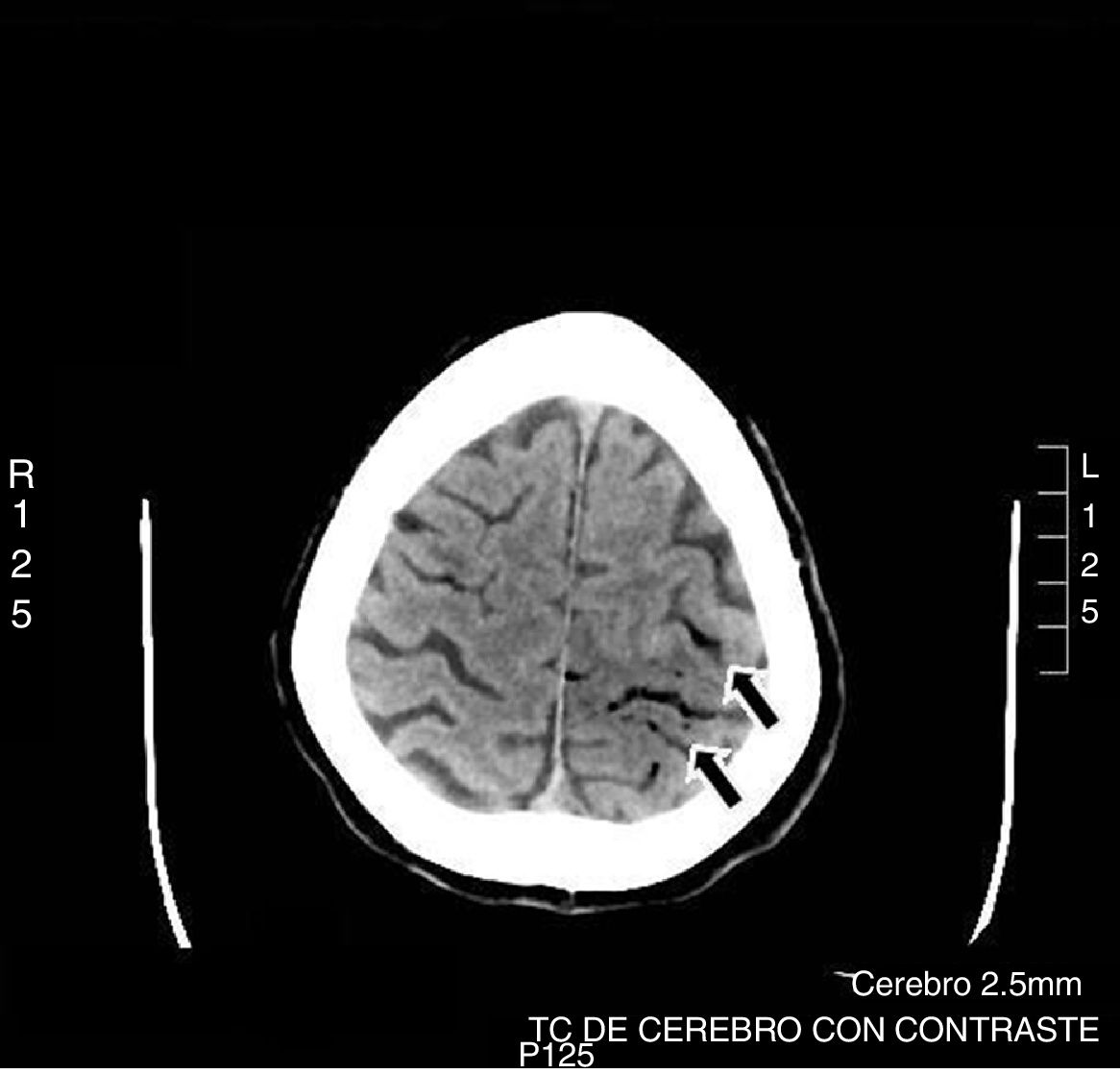
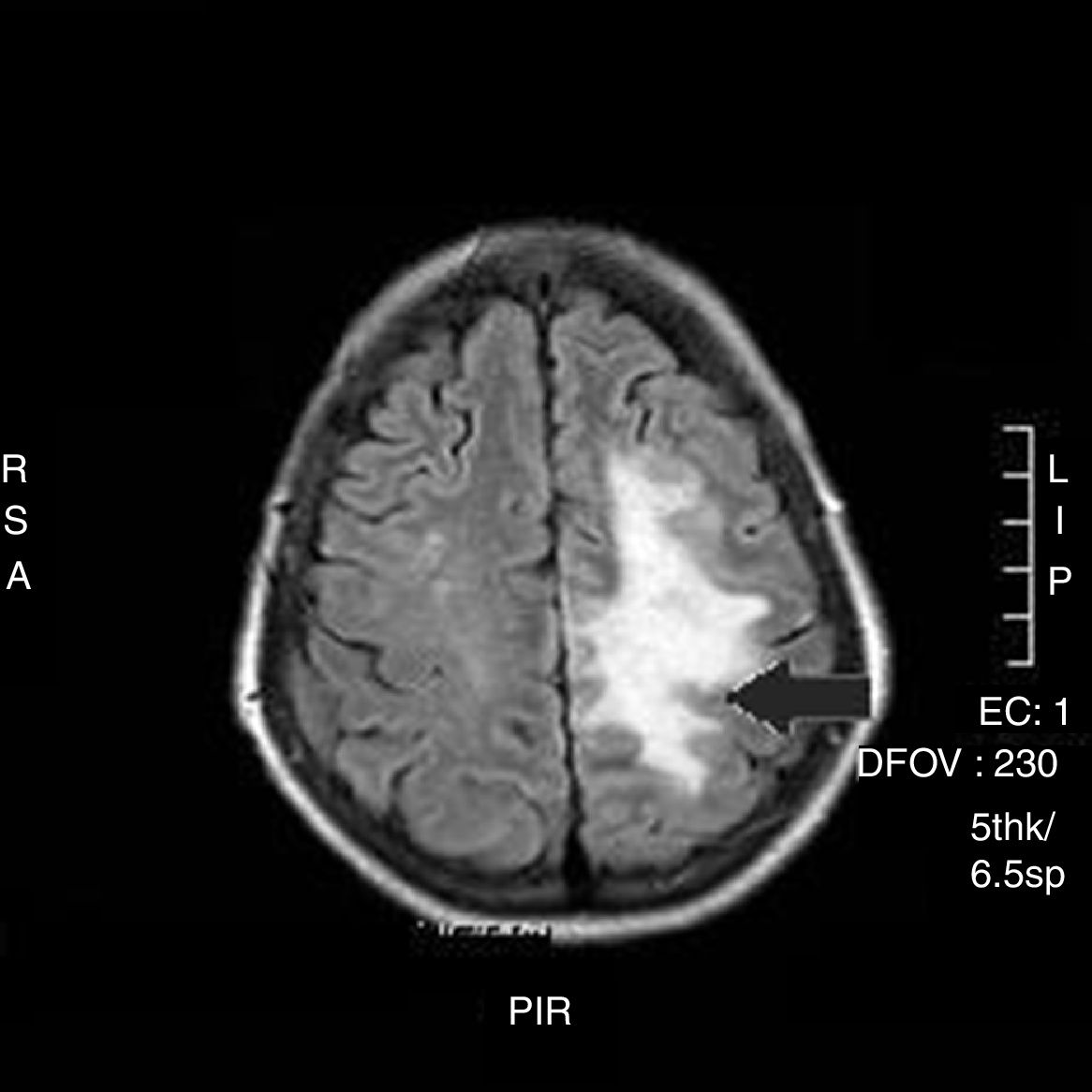
Mujer de 55 años, fumadora de 15 cigarrillos/día, con enfermedad pulmonar obstructiva crónica, síndrome depresivo, lupus eritematoso sistémico (con nefropatía lúpica y síndrome antifosfolipídico). Seguía tratamiento con escitalopram, salbutamol y acenocumarol. Ingresó por dolor abdominal de 10h de evolución debido a perforación duodenal. Fue intervenida quirúrgicamente de urgencia realizándose sutura de cara anterior de primera porción de duodeno más epiplopastia mediante laparotomía media. Durante la intervención precisó la colocación de un CVC en la yugular interna, derecha (bajo control ecográfico), que se utilizaría en el postoperatorio inmediato para la nutrición parenteral. La cirugía transcurrió sin incidencias y la paciente fue trasladada a reanimación donde permaneció 12h, sin presentar ninguna complicación, comenzando con la nutrición parenteral. Posteriormente, fue trasladada a planta. A las 48h, inmediatamente tras el recambio de la nutrición parenteral, que se llevó a cabo con la paciente en sedestación, esta presentó una disminución brusca del nivel de conciencia, con tetraparesia, desviación de la mirada hacia la izquierda y desviación de la comisura bucal. La presión arterial, frecuencia cardiaca y saturación de oxígeno fueron normales. Se realizó un TAC craneal urgente (fig. 1), que reveló neumoencéfalo, con burbujas aéreas intraparenquimatosas en la zona limítrofe de la arteria cerebral media y cerebral anterior izquierda y en los surcos aracnoideos de la convexidad parietal izquierda compatible con embolismo gaseoso. Al recuperar el nivel de conciencia, la paciente presentaba una hemiplejía derecha junto con disartria, por lo que se decidió el traslado para tratamiento con oxígeno hiperbárico. La RMN (fig. 2) realizada a las 48h mostraba una extensa área de edema cerebral vasogénico compatible con lesiones isquémicas agudas/subagudas. En el ecocardiograma no se evidenciaron cardiopatías, valvulopatías ni shunts intracardiacos. A pesar del tratamiento en cámara hiperbárica, administrando oxígeno al 100% a 2,2 atmósferas durante 60min, 4 sesiones, la paciente no presentó mejoría clínica persistiendo la hemiplejía derecha y la disartria. Al alta presentaba paresia del miembro superior derecho 3/5, paresia del miembro inferior derecho 3/5 con hipoestesia junto con alteración de la sensibilidad posicional e incapacidad para la bipedestación y marcha, siendo dependiente para las actividades básicas de la vida diaria. El valor en la escala de Barthel fue de 15/100.
En el último control realizado en la consulta a los 2 meses, la paciente continuaba con la hemiparesia derecha, pero a nivel de la mano era capaz de realizar prensión y pinzas débiles y había iniciado la marcha con andador más cuidador, necesitando ayuda para las actividades básicas; Barthel de 40/100.
El mecanismo por el cual una embolia aérea se localiza en el árbol arterial encefálico requiere la entrada de aire al sistema sanguíneo y el paso del aire al circuito izquierdo, saltándose el pulmón que actúa como un filtro para estas burbujas aéreas. Estas burbujas ocluyen arterias de pequeño diámetro y sus consecuencias son una reducción en la perfusión distal a la obstrucción. El paso del aire al sistema izquierdo, saltándose el filtro pulmonar, se conoce como embolia paradójica5 y se debe al paso desde el sistema venoso al sistema arterial a través de una anomalía vascular, siendo la más frecuente el foramen oval permeable6, que se encuentra hasta en un 30% de la población. En nuestro caso se descartó la presencia de una comunicación derecha-izquierda, siendo el mecanismo causante del embolismo aéreo el ascenso del aire vía retrógrada a través del CVC por la circulación venosa, avanzando en dirección opuesta al flujo sanguíneo venoso normal, pudiendo alcanzar en última instancia la circulación venosa intracraneal, facilitado por una presión venosa central inferior a la presión atmosférica, condición que se da en la vena cava superior si el paciente se encuentra con el tórax elevado o durante maniobras de Valsalva. Se trata de una entidad infradiagnosticada con una prevalencia desconocida, dado que existen hasta el momento muy pocos casos publicados7-9. En una muestra hospitalaria que analizaba los infartos cerebrales de causa inhabitual durante un período de tiempo de 10 años y con un total de 70 pacientes reclutados, en una serie clínica hospitalaria de 2.000 pacientes consecutivos con ictus, ninguno de ellos presentó un embolismo gaseoso en el contexto de un CVC10. Su etiología parece estar relacionada con el tamaño de las burbujas de aire, el diámetro del catéter y la fracción de eyección11. La isquemia por émbolos aéreos se debe a la obstrucción del flujo sanguíneo por los mismos, el vasoespasmo y la formación de trombos por activación plaquetaria. Cuando afecta a los vasos cerebrales se produce la muerte neuronal por isquemia y aparece una respuesta inflamatoria por irritación endotelial derivando en un edema cerebral vasogénico.
El diagnóstico se basa en las pruebas de neuroimagen11, que deberán realizarse de forma inmediata para demostrar la presencia de gas, junto con la clínica que incluye confusión, amnesia, crisis epilépticas, vasculopatía cerebral isquémica y coma.
Ante la sospecha, se debe colocar al paciente en posición de Trendelenburg y en decúbito lateral izquierdo para favorecer el retorno del aire a la circulación venosa central. Se recomienda utilizar oxígeno al 100% y cámara hiperbárica12,13 para tratar la hipoxia y la hipoxemia y para eliminar las burbujas de aire del encéfalo mediante un gradiente de difusión favoreciendo su salida.
El embolismo aéreo debe sospecharse en pacientes portadores de CVC que presentan clínica neurológica no justificada tras manipulación o inserción del catéter, siendo el diagnóstico y tratamiento precoces fundamentales para evitar secuelas irreversibles.