En los ensayos clínicos la reducción eficaz de la presión arterial (PA) produce una disminución de la incidencia de la morbimortalidad cardiovascular (CV). Nuestro objetivo principal es conocer si en las condiciones reales de la práctica clínica el control de la PA reduce a largo plazo los eventos CV.
Pacientes y métodosEl estudio se realizó en 164 pacientes con hipertensión arterial (HTA) elegidos entre los pacientes que acudían a las consultas de medicina de familia por HTA. Se hizo un análisis entre los pacientes que presentaban una PA clínica inferior a 140/90mmHg y los que la tenían más elevada. Los pacientes se seguían hasta que se producía un evento CV o hasta un máximo de 20 años, en que se finalizaba el seguimiento.
ResultadosDel total de los 164 pacientes alcanzaron un buen control clínico de la HTA 93 (56,7%) pacientes y no lo alcanzaron 71 (42,2%). En el análisis multivariante quedó únicamente como variable predictora de eventos CV la falta de control estricto de la HTA (HR: 2,93; IC 95%: 1,45-5,89; p=0,003), y el sexo femenino fue protector para eventos CV (HR: 0,37; IC 95%: 0,18-0,74; p=0,005)
ConclusionesLa variable predictora fundamental de morbimortalidad CV en pacientes con HTA es la falta de control estricto de la HTA; las mujeres también tuvieron menos complicaciones CV.
During clinical trials effective reduction of blood pressure (BP) leads to a reduction in the incidence of cardiovascular (CV) morbimortality. Our main aim is to ascertain whether, under actual conditions of clinical practice, BP monitoring leads to a long-term reduction in CV events.
Patients and methodsThe study was performed on 164 patients with hypertension (HT) selected among patients who came to family medicine consultations because of HT. An analysis was performed between patients who presented clinical BP lower than 140/90mmHg and those that had higher levels. When patients entered the study, they were followed up until a CV event occurred or up to a maximum of 20 years, at which time follow up ended.
ResultsOf the total of 164 patients, good control of BP was attained by 93 (56.7%), and 71 did not attain good control (42.2%). In the multivariate analysis, the only predictive variable for CV events was the lack of strict control of BP (HR: 2.93; 95% CI: 1.45-5.89; p=0.003), and the female sex was protective for CV events (HR: 0.37; 95% CI: 0.18-0.74; p=0.005).
ConclusionsThe fundamental predictor variable of CV morbimortality in patients with HT is the lack of HT strict control; the women also had fewer CV complications.
La hipertensión arterial (HTA) es un factor de riesgo cardiovascular (CV) además de una enfermedad. Su prevalencia es elevada tanto en España como en el resto del mundo. El 42,6% de la población adulta española de edad≥18 años tiene HTA1–3. La HTA es el factor de riesgo modificable más importante para la enfermedad CV (ECV) prematura: cardiopatía isquémica (CI), accidente cerebrovascular (ACV), insuficiencia cardíaca (IC), arteriopatía periférica (AP) y enfermedad renal crónica (ERC) definida como un filtrado glomerular inferior a 60mL/min/1,73m2, con la formula CKD-EPI.
Frecuentemente coexiste con otros factores de riesgo CV (RCV). La presencia de más de un factor de riesgo aumenta el riesgo de eventos CV y cuanto más elevadas son las cifras de presión arterial (PA), mayor es el RCV4–7. Los niveles de PA que se utilizan para definir la HTA cambiaron a lo largo del tiempo. Para los pacientes de alto riesgo se utiliza mayoritariamente el umbral de 130/80mmHg, mientras que para el resto de los pacientes se usa el umbral de 140/90mmHg8. Tanto la presión arterial sistólica (PAS) como la diastólica (PAD) predicen de forma independiente los resultados adversos, a pesar de un mayor efecto de la PAS5,9.
El estudio español IBERICAN, que es un estudio realizado en personas de entre 18 y 85 años atendidas en centros de Atención Primaria, incluye pacientes de mediana edad con predominio de mujeres, como ocurre en la mayoría de las consultas de Atención Primaria10–12. Los pacientes de este estudio tenían una alta prevalencia de factores de RCV, entre ellos la HTA, que estaba presente en el 48,0% de ellos. La mayoría eran hombres (53,2%), destacando que el 58,5% de los pacientes estaban bien controlados. Estos pacientes con HTA mostraban una prevalencia de factores de RCV elevada, así como lesión subclínica orgánica y ECV establecida, ya que uno de cada 4 la había padecido y el 6,9% estaban en alto riesgo de ERC. El RCV estimado por SCORE fue muy elevado en el 36% de los pacientes, alto en el 21% y moderado-bajo en el 43%. En los pacientes con HTA, el número medio de fármacos antihipertensivos fue de 1,5±0,9, y el 54,7% estaban tomando al menos 2 fármacos antihipertensivos. Los pacientes obesos tenían más del doble de riesgo de tener HTA y el riesgo de HTA aumentaba 7,1% por cada año cumplido. Además, en el estudio IBERICAN se demuestra que la HTA es un factor de riesgo para el desarrollo de ERC (OR: 1,56)13,14.
Con ello se demuestra la importancia de un correcto diagnóstico y seguimiento de estos pacientes, que en un porcentaje elevado son de muy alto RCV y precisan de intervenciones multifactoriales y de más de un fármaco para tratar la PA. Se demostró que disminuir la PA con el tratamiento antihipertensivo reduce el riesgo de eventos CV en todos los pacientes, incluso en los de más edad (>65 años), en donde el beneficio fue mayor15. Como la edad avanzada se asocia a un mayor RCV, reducciones modestas de la PA pueden proporcionar un beneficio absoluto, mayor que los observados en pacientes más jóvenes. Un estudio chino realizado en pacientes de edades comprendidas entre 60 y 80 años con HTA demostró que la reducción intensiva de la PAS de 130-150 a 110-130mmHg reducía la incidencia de eventos CV16.
En el estudio Sprint, realizado en pacientes con HTA con alto riesgo de eventos CV pero sin diabetes, el tratamiento intensivo de la PAS (121,4 frente a 136,2mmHg) demostró que se produce una disminución de la mortalidad por todas las causas y de los eventos CV fatales y no fatales en el grupo de tratamiento intensivo frente al grupo estándar, aunque con más efectos secundarios para el grupo de tratamiento intensivo17. En un nuevo ensayo clínico de los pacientes que participaron en el estudio Sprint mayores de 75 años, se demostró que la reducción intensiva de la PAS a<120mmHg en comparación con un objetivo estándar de 140mmHg resultó en una tasa significativamente más baja de eventos CV mayores fatales y no fatales y muerte por cualquier causa. En este estudio se demuestra que reducir intensivamente la PA en pacientes mayores de 75 años de edad es beneficioso y que no existe un límite de edad para reducir la PA18.
El beneficio de tratar la HTA quedó sobradamente demostrado en numerosos estudios en los que el tratamiento con fármacos antihipertensivos reducía los eventos CV19–24. Reducir la PAS 10mmHg y la PAD 5mmHg disminuye entre un 10 y un 15% la mortalidad, un 20% las complicaciones CV, un 35% el ictus, un 40% la IC y un 20% la CI25. Reducir la PAS a menos de 130mmHg tiene importantes beneficios CV, sobre todo en personas con antecedentes de ECV25. En los ensayos clínicos donde la PAS inicial es más elevada (>160mmHg), el tratamiento se asoció con una reducción sustancial del riesgo de muerte26. La Guía de Práctica Clínica KDIGO 2021 sobre el tratamiento de la PA en la ERC recomienda el manejo estricto de la PA para personas con ERC sin diálisis, ya que mejorar el control de la PA reduce el riesgo de ECV en estos pacientes27. Esta evidencia sobre la eficacia del tratamiento de HTA está avalada y recomendada en la mayoría de las guías clínicas5,28.
El diagnóstico y tratamiento de la HTA mejoró notablemente desde los estudios más antiguos a los más recientes, como se objetiva en el estudio IBERICAN11, pero sigue siendo insuficiente, a pesar de la evidencia de que reducir la PA disminuye la mortalidad CV29. Sin embargo, todos estos estudios que demostraron la reducción de eventos CV fueron ensayos clínicos aleatorizados, que pueden diferir en la forma en que se lleva a cabo la atención sanitaria en las consultas de los médicos y enfermeras de familia, por lo tanto, estos resultados pueden no ser enteramente superponibles.
El objetivo principal de nuestro estudio era saber si el control estricto de la PA en las condiciones habituales de la práctica clínica en Atención Primaria reduce a largo plazo los eventos CV mayores: CI, ACV, IC, ERC y AP.
Material y métodosDiseñoLa población estudiada estaba formada por pacientes del Centro de Salud de Mariñamansa (Ourense) que habían sido previamente diagnosticados de HTA, pertenecían a un cupo médico y no tenían complicaciones CV. Los pacientes entraban en el estudio voluntariamente si cumplían los criterios de inclusión y ninguno de exclusión. Los criterios de inclusión fueron: hombres y mujeres mayores de 18 con HTA sin eventos CV previos; los de exclusión: HTA secundaria, la ECV previa o la presencia de fibrilación auricular (FA) y la esperanza de vida limitada, y los criterios de exclusión en el seguimiento: el seguimiento inferior a 5 años en el estudio sin evento CV y la falta de por lo menos 2 determinaciones de PA anual (criterio de finalización). El periodo de inclusión fue entre los años 1996 y 1999, entre los pacientes con HTA que acudían a la consulta de medicina de familia para control de la misma. Cuando entraban en el estudio eran seguidos con determinaciones de PA cada 4 meses en la consulta de la enfermera, para aumentar la fiabilidad de las mediciones. Anualmente, o cuando lo solicitaba la enfermera, se valoraban por un médico de familia que podía solicitar una monitorización ambulatoria de la PA (MAPA) si lo consideraba oportuno, para un adecuado control de la PA, pero los registros de la MAPA no se tuvieron en cuenta en el análisis de los resultados de este estudio porque ese tipo de medición no se realizó en todos los pacientes.
Los pacientes se clasificaban en el primer año de seguimiento en 2 grupos: aquellos que tenían un control clínico estricto (PA≤140/90mmHg) y los que tenían un control clínico no estricto (PA>140/90mmHg). A continuación, hicimos 2 grupos en función de si hubo un evento CV posterior a la inclusión en el estudio o no, y realizamos un análisis bivariado para comparar las diferencias existentes entre ambos grupos de pacientes. Analizamos las variables que en la literatura se asocian con mayor riesgo CV: edad, sexo, FA, índice de masa corporal (IMC), hábito de fumar, hipertrofia del ventrículo izquierdo (HVI), diabetes, riesgo CV (Registre Gironí del Cor [REGICOR]), presencia de bloqueos auriculoventriculares (AV), niveles de colesterol total y c-HDL y grado de control de la HTA.
Los pacientes finalizaban el estudio si se producía un evento CV, o bien cuando llegaban a los 20 años de seguimiento. Los pacientes que no alcanzaban un seguimiento mínimo de 5 años sin evento CV, o en estos primeros 5 años carecían de al menos 2 determinaciones de PA anual, eran contactados telefónicamente, y si no acudían a las citas eran retirados del estudio.
A todos los pacientes se les realizó una analítica y un electrocardiograma al inicio del estudio y periódicamente para un adecuado seguimiento, y se registró específicamente si tenían bloqueos AV. También se les realizó al entrar en el estudio un ecocardiograma por el servicio de cardiología de referencia para evaluar la posible HVI.
PoblaciónLos pacientes que entraban en el estudio eran seleccionados por muestreo consecutivo no probabilístico hasta adquirir el tamaño de la muestra predeterminado.
El cálculo del tamaño de la muestra fue realizado asumiendo que el porcentaje de los pacientes con mal control de la PA que tendrán un evento CV es del 45% en 10 años de seguimiento, y con un buen control de la PA será del 20%25,26. Teniendo en cuenta estos resultados, el cálculo del tamaño de la muestra para comparar 2 proporciones fue de 144 pacientes (72 pacientes con un control no estricto de la PA y 72 pacientes con un control estricto), con un nivel de confianza del 95% (IC 95%) y una potencia estadística del 90%. Asumiendo posibles pérdidas en el seguimiento, el tamaño de la muestra se aumentó a los 180 pacientes que entraron inicialmente en el estudio.
Este estudio siguió rigurosamente las normas éticas, los pacientes fueron informados oralmente y por escrito, y firmaron un consentimiento informado. Fue aprobado por el Comité de Ética e Investigación de nuestra área sanitaria en el año 1999 y posteriormente para completar la segunda parte del estudio en el año 2018, con número de registro 2018/603. Fue financiado con una beca del Fondo de Investigaciones Sanitarias de la Seguridad Social, expediente n.o: 96/1528.
MedidasAl inicio del estudio se registraron: edad, sexo, IMC, hábito de fumar, HVI, presencia de bloqueos AV y niveles de lípidos, y se calculó el RCV mediante las tablas de REGICOR. La PA se midió durante todo el estudio. Durante el seguimiento se objetivó si los pacientes tenían FA o diabetes, y los fármacos prescriptos para la HTA.
Se realizó un análisis descriptivo de las variables incluidas en el estudio. Las variables cuantitativas se expresaron como: media±desviación estándar. Las variables cualitativas se presentan con su valor absoluto y como porcentaje. En el análisis bivariable, se emplearon las pruebas de la χ2, la t de Student y el análisis de la varianza. La normalidad de las variables numéricas se analizó mediante las pruebas de Kolmogorov-Smirnov y de la homocedasticidad. Para determinar las variables asociadas con ECV, se empleó el análisis multivariante con regresión de Cox, para la FA y la diabetes que se registraron a lo largo del tiempo y se analizaron como covariables dependientes del tiempo, por último se realizaron curvas de supervivencia de Kaplan-Meier. Las variables candidatas al análisis multivariante son las que mostraron significación estadística en el análisis bivariable y la variable dependiente era la morbimortalidad CV.
Todos los resultados se presentan con la media y el IC 95%, se exponen con decimales, y durante el cálculo no se redondea. Se consideró estadísticamente significativo un valor de p<0,05. El análisis estadístico se realizó con los programas SPSS® v.15. El ordenador utilizado fue un Toshiba Satellite Pro.
ResultadosLa muestra viene definida por 180 pacientes diagnosticados de HTA; de estos pacientes, no se tuvieron en cuenta 16 que no cumplieron un mínimo de al menos 2 determinaciones de PA anuales en los 5 primeros años, quedando la muestra finalmente constituida por 164 pacientes de los que tenemos datos de morbimortalidad al final de estos 20 años.
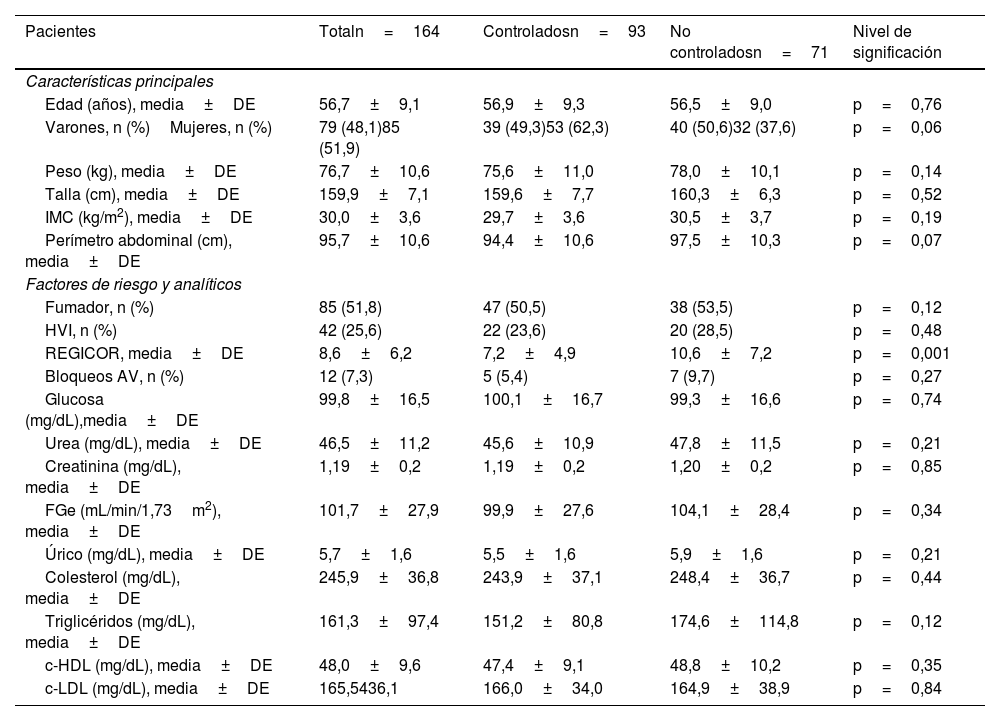
El número de pacientes que acudían habitualmente al programa de HTA de nuestro centro de salud eran 1.332, por lo que nuestra muestra supone el 12,3% de estos pacientes. Del total de los 164 pacientes seguidos de esta cohorte histórica, alcanzaron un control clínico estricto de la HTA 93 (56,7%) pacientes y no lo alcanzaron 71 (43,2%). Las características clínicas y los factores de RCV al inicio del estudio se presentan en la tabla 1.
Característica basales generales, factores de riesgo y parámetros analíticos basales
| Pacientes | Totaln=164 | Controladosn=93 | No controladosn=71 | Nivel de significación |
|---|---|---|---|---|
| Características principales | ||||
| Edad (años), media±DE | 56,7±9,1 | 56,9±9,3 | 56,5±9,0 | p=0,76 |
| Varones, n (%)Mujeres, n (%) | 79 (48,1)85 (51,9) | 39 (49,3)53 (62,3) | 40 (50,6)32 (37,6) | p=0,06 |
| Peso (kg), media±DE | 76,7±10,6 | 75,6±11,0 | 78,0±10,1 | p=0,14 |
| Talla (cm), media±DE | 159,9±7,1 | 159,6±7,7 | 160,3±6,3 | p=0,52 |
| IMC (kg/m2), media±DE | 30,0±3,6 | 29,7±3,6 | 30,5±3,7 | p=0,19 |
| Perímetro abdominal (cm), media±DE | 95,7±10,6 | 94,4±10,6 | 97,5±10,3 | p=0,07 |
| Factores de riesgo y analíticos | ||||
| Fumador, n (%) | 85 (51,8) | 47 (50,5) | 38 (53,5) | p=0,12 |
| HVI, n (%) | 42 (25,6) | 22 (23,6) | 20 (28,5) | p=0,48 |
| REGICOR, media±DE | 8,6±6,2 | 7,2±4,9 | 10,6±7,2 | p=0,001 |
| Bloqueos AV, n (%) | 12 (7,3) | 5 (5,4) | 7 (9,7) | p=0,27 |
| Glucosa (mg/dL),media±DE | 99,8±16,5 | 100,1±16,7 | 99,3±16,6 | p=0,74 |
| Urea (mg/dL), media±DE | 46,5±11,2 | 45,6±10,9 | 47,8±11,5 | p=0,21 |
| Creatinina (mg/dL), media±DE | 1,19±0,2 | 1,19±0,2 | 1,20±0,2 | p=0,85 |
| FGe (mL/min/1,73m2), media±DE | 101,7±27,9 | 99,9±27,6 | 104,1±28,4 | p=0,34 |
| Úrico (mg/dL), media±DE | 5,7±1,6 | 5,5±1,6 | 5,9±1,6 | p=0,21 |
| Colesterol (mg/dL), media±DE | 245,9±36,8 | 243,9±37,1 | 248,4±36,7 | p=0,44 |
| Triglicéridos (mg/dL), media±DE | 161,3±97,4 | 151,2±80,8 | 174,6±114,8 | p=0,12 |
| c-HDL (mg/dL), media±DE | 48,0±9,6 | 47,4±9,1 | 48,8±10,2 | p=0,35 |
| c-LDL (mg/dL), media±DE | 165,5436,1 | 166,0±34,0 | 164,9±38,9 | p=0,84 |
AV: auriculoventriculares; DE: desviación estándar; FGe: filtrado glomerular estimado; HVI: hipertrofia del ventrículo izquierdo; IMC: índice de masa corporal.
En cuanto a la variable edad, hay que destacar que en nuestra muestra había un número significativo de persona mayores de 65 años: 33 (20,1%) pacientes. Al finalizar el estudio, 13 (7,9%) pacientes no tomaban fármacos para tratar la HTA, 53 (32,3%) tomaban un solo fármaco, 84 (51,2%) tomaban 2 fármacos y 14 (8,5%) tomaban 3 o más fármacos. Los fármacos que recibían los pacientes eran: diuréticos, 53 (53,6%); IECA, 75 (45,7%); ARA2, 57 (34,7%); antagonistas del calcio, 56 (34,1%), y otros fármacos antihipertensivos, 2 (1,2%).
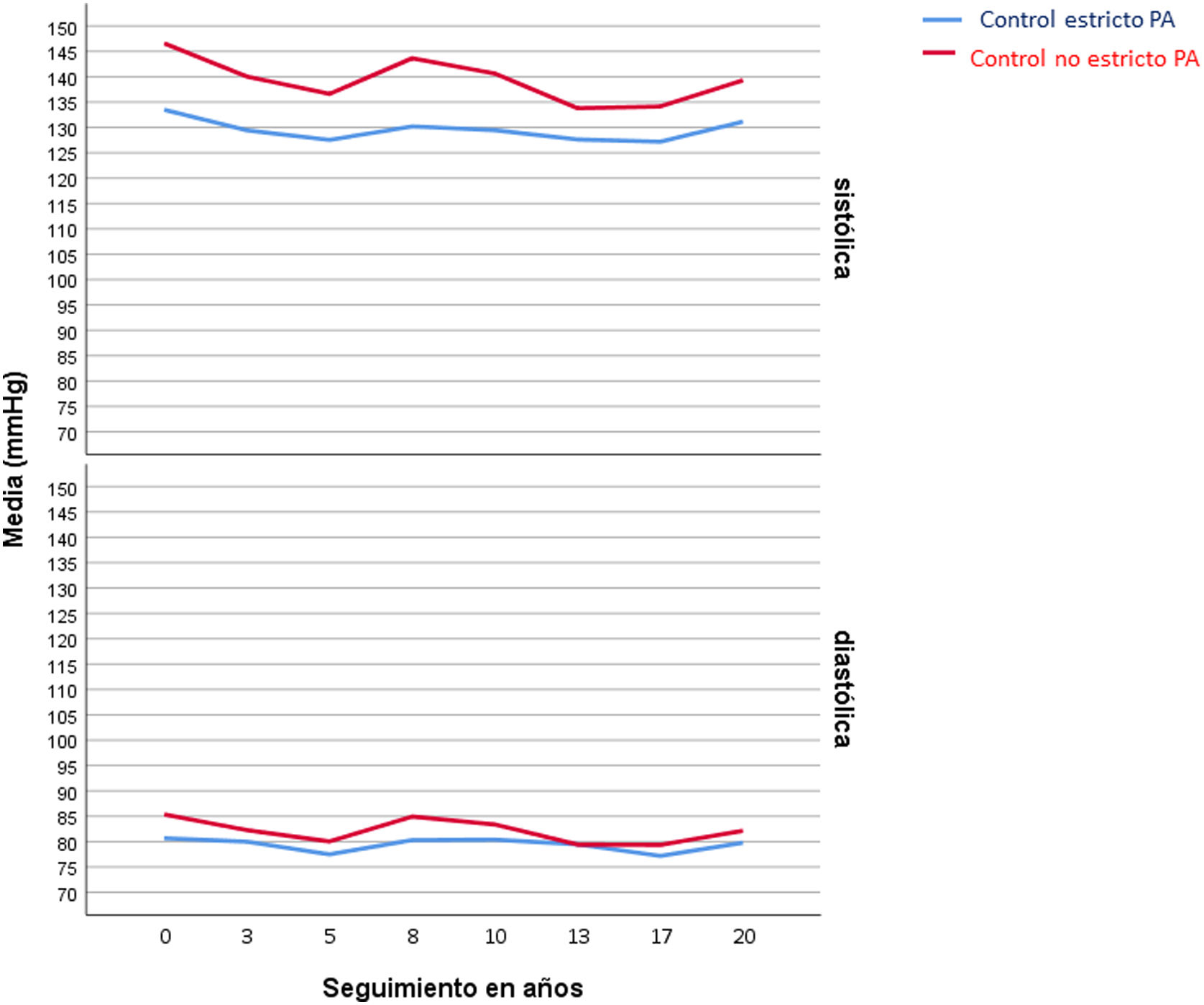
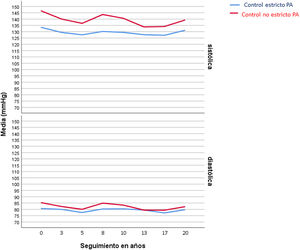
La PA media del primer año de seguimiento del estudio, en el grupo de control estricto de la PA, fue de 131/85mmHg, frente a la del grupo de control clínico no estricto, que fue de 154/91mmHg. El valor medio de la PA durante el seguimiento se puede ver en la figura 1. Como se puede observar, las diferencias de PA entre ambos grupos se mantiene durante el seguimiento.
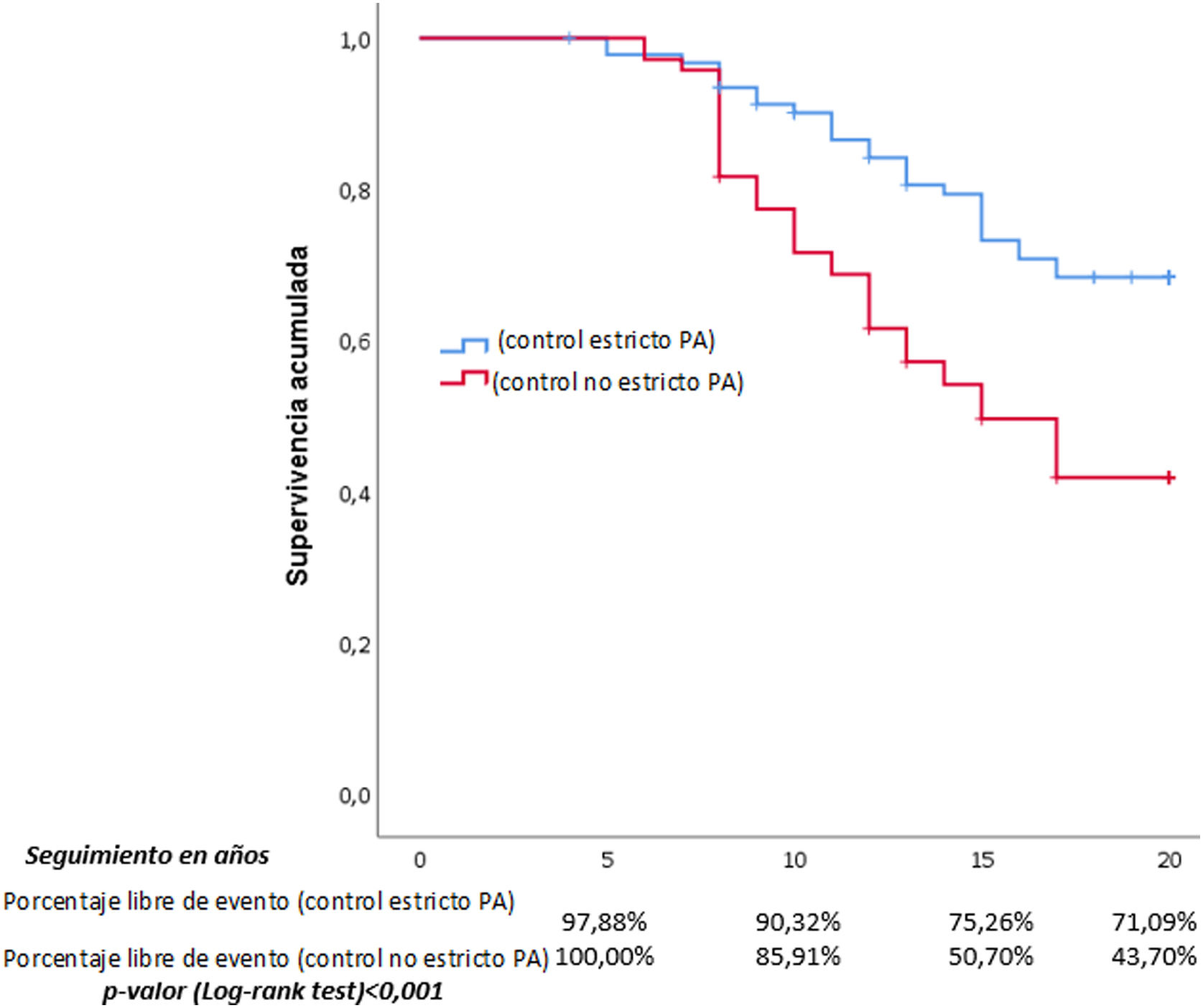
A lo largo del estudio desarrollaron FA 17 (10,3%) pacientes, 11 (11,8%) en el grupo de control clínico estricto y 6 (8,4%) en el grupo de control clínico no estricto (p=0001); y diabetes, 56 (34,1%), 26 (27,9%) en el grupo de control estricto y 30 (42,2%) en el grupo de control clínico no estricto (p=0,067). Al final del estudio desarrollaron un evento CV 67 (59,1%) pacientes, 27 (29,03%) en el grupo de control clínico estricto de la PA y 40 (56,33%) en el grupo de control clínico no estricto de la PA (p<0,0001), con un seguimiento medio de 15,5±4,9 años para el conjunto de los pacientes.
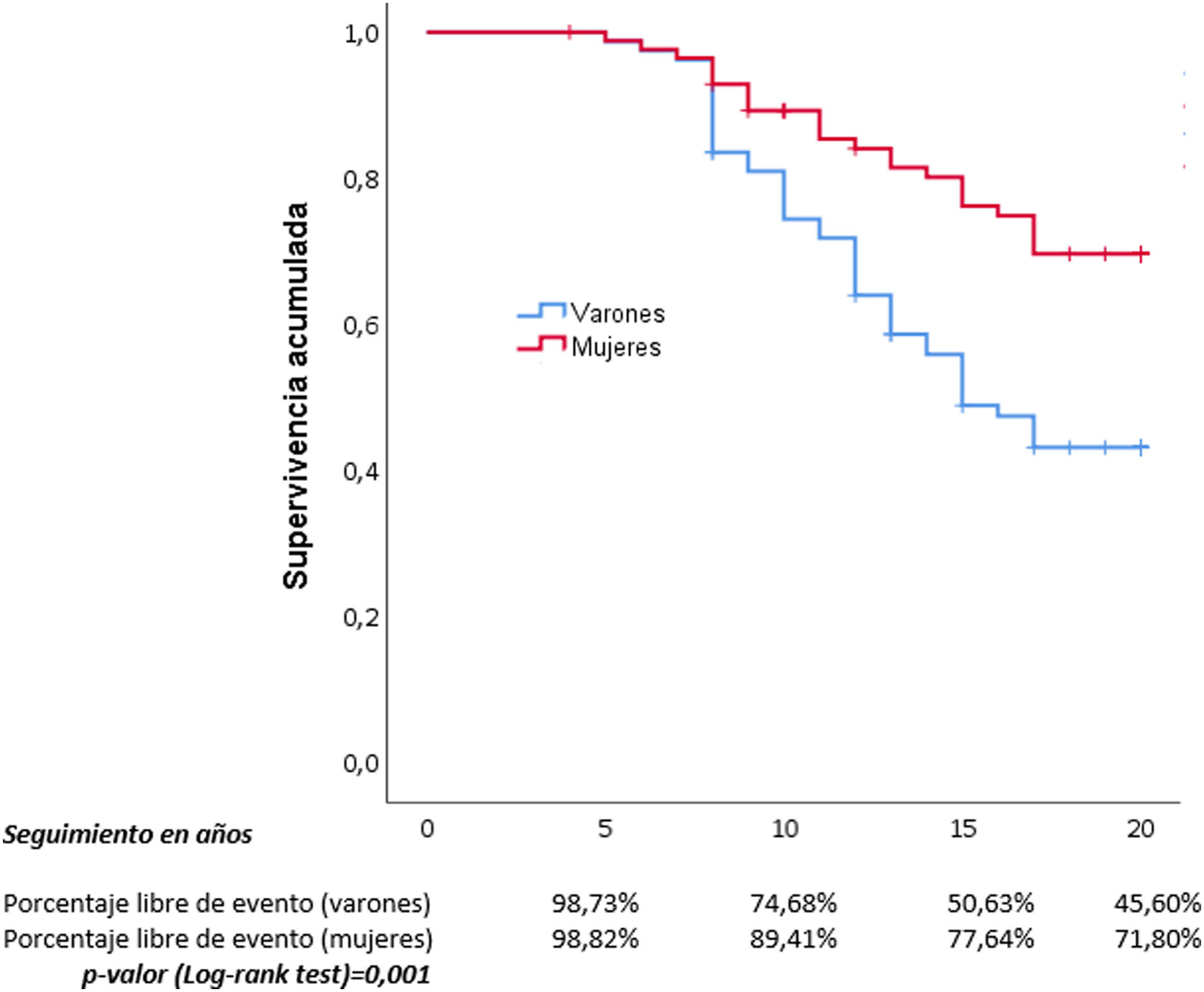
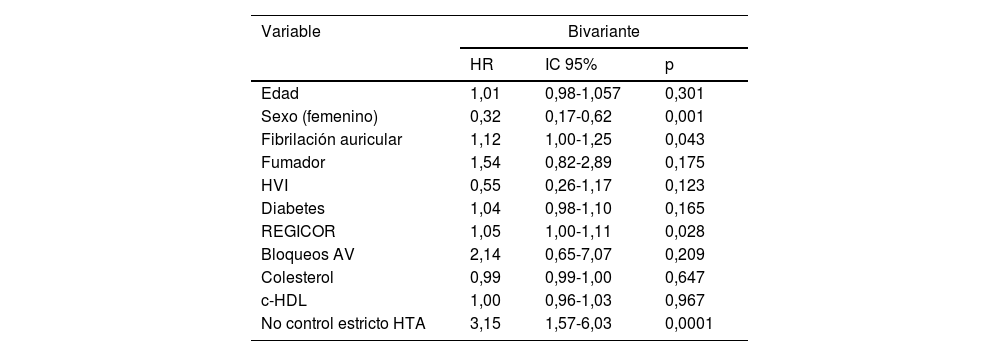
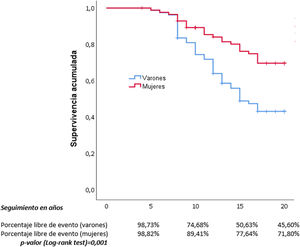
Se realizó un análisis bivariado para las variables, alcanzando significación estadística: el sexo femenino (factor protector), desarrollar FA, el mayor RCV (medido con las tablas de REGICOR) y el control no estricto de la HTA (tabla 2). Con las variables que alcanzaron significación estadística se hizo un análisis multivariante, quedando finalmente como variable predictora de eventos CV únicamente el control no estricto de la HTA, y el sexo femenino como protector (tabla 2).
Análisis bivariado y análisis multivariante
| Variable | Bivariante | ||
|---|---|---|---|
| HR | IC 95% | p | |
| Edad | 1,01 | 0,98-1,057 | 0,301 |
| Sexo (femenino) | 0,32 | 0,17-0,62 | 0,001 |
| Fibrilación auricular | 1,12 | 1,00-1,25 | 0,043 |
| Fumador | 1,54 | 0,82-2,89 | 0,175 |
| HVI | 0,55 | 0,26-1,17 | 0,123 |
| Diabetes | 1,04 | 0,98-1,10 | 0,165 |
| REGICOR | 1,05 | 1,00-1,11 | 0,028 |
| Bloqueos AV | 2,14 | 0,65-7,07 | 0,209 |
| Colesterol | 0,99 | 0,99-1,00 | 0,647 |
| c-HDL | 1,00 | 0,96-1,03 | 0,967 |
| No control estricto HTA | 3,15 | 1,57-6,03 | 0,0001 |
| Variable | Multivariante | ||
|---|---|---|---|
| HR | IC 95% | p | |
| Sexo (femenino) | 0,37 | 0,18-0,74 | 0,005 |
| Fibrilación auricular | 1,12 | 0,99-1,27 | 0,055 |
| REGICOR | 1,01 | 0,95-1,06 | 0,719 |
| No control estricto HTA | 2,93 | 1,45-5,89 | 0,003 |
AV: auriculoventriculares; c-HDL: colesterol unido a lipoproteínas de alta densidad; HR: hazard ratio; HTA: hipertensión arterial; HVI: hipertrofia del ventrículo izquierdo; IC 95%; intervalo de confianza del 95%.
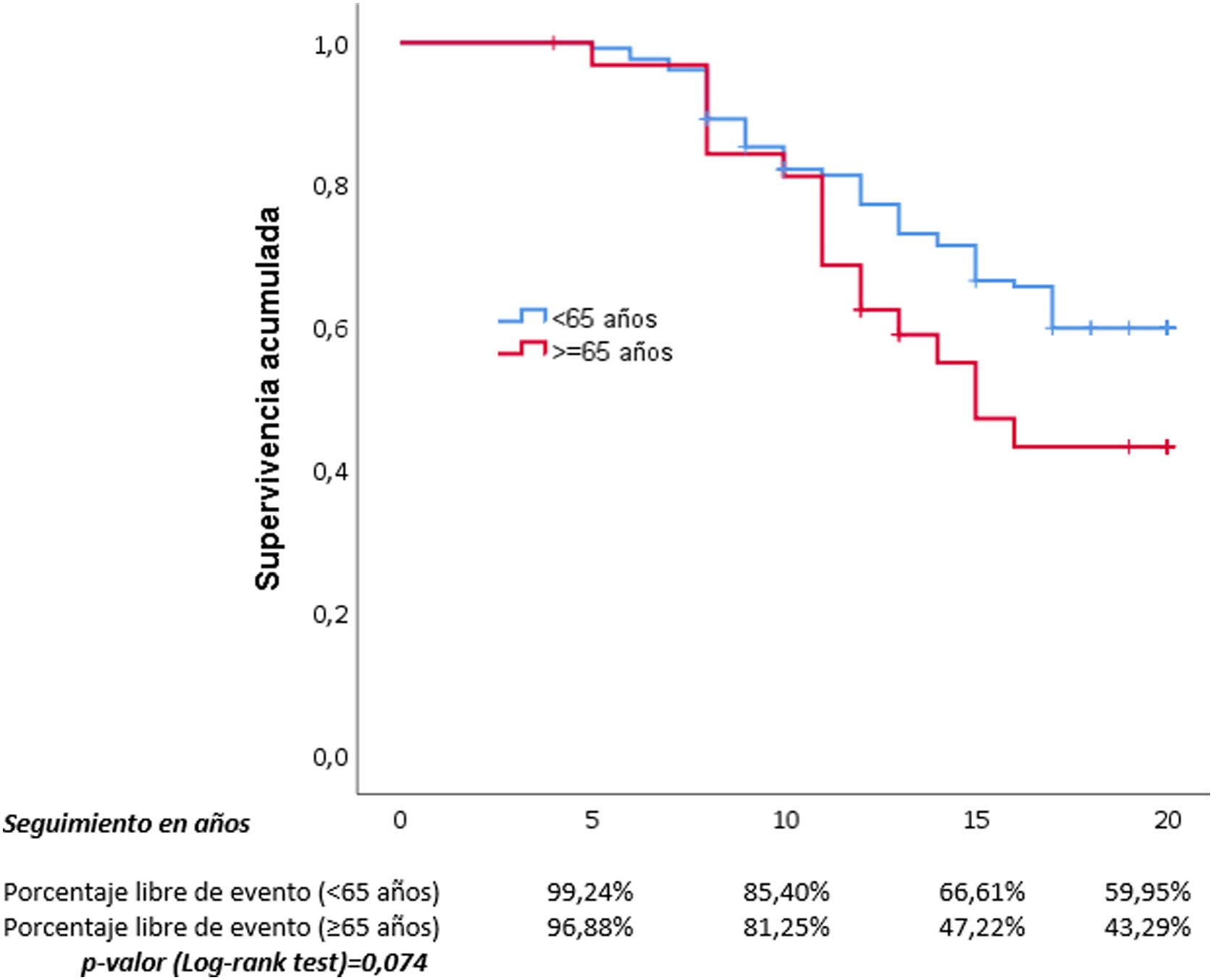
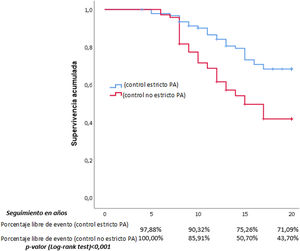
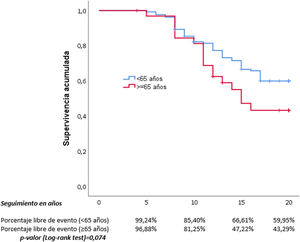
Hicimos curvas y tablas de supervivencia para las variables que habían adquirido significación estadística en el análisis multivariante (figs. 2 y 3), y también para la edad menor o mayor de 65 años (fig. 4).
DiscusiónDe nuestro estudio se concluye que alcanzar valores de la PA por debajo del umbral marcado como objetivo general (<140/90mmHg) disminuye la incidencia de la enfermedad CV. Las diferencias en los valores de PA entre los 2 grupos variaron a lo largo del seguimiento.
Tanto el denominado grupo de control clínico estricto de la PA al inicio del estudio como el grupo de control no estricto disminuyeron las cifras de PA en los 20 años que duró este estudio, debido probablemente al seguimiento exhaustivo que se hacía dentro del programa de HTA, pero las diferencias en las cifras de PA se mantuvieron entre ambos grupos, por lo que los resultados CV obtenidos se deben a un control más estricto frente a uno menos estricto de la PA.
Nuestra población no presentaba diferencias estadísticamente significativas en las características clínicas ni en los factores de RCV, excepto la presencia de diabetes, que era más frecuente en los pacientes del grupo control de la HTA no estricto (42,2%) que en el grupo de control estricto (27,9%), resultando estadísticamente casi significativa (p=0,056). Este dato condicionaba un discreto mayor RCV entre los pacientes no controlados estrictamente para la HTA (10,6±7,2), frente a los de control clínico estricto (7,2±4,9) (p=0,001). Los pacientes con control no estricto de la PA tenían un mayor IMC, pero no había diferencias entre los 2 grupos ni clínica ni estadísticamente significativas en el nivel del colesterol total, el c-LDL y el c-HDL, no así en los triglicéridos, que eran más elevados en los pacientes con control no estricto de la HTA, aunque no adquiría significación estadística.
Nuestros datos refuerzan los obtenidos en múltiples ensayos clínicos y metaanálisis en los que reducir la PA disminuye los eventos CV30,31. Nuestros resultados demuestran que la reducción mantenida de la PA reduce un objetivo compuesto de morbimortalidad CV formado por CI, ACV, IC, ERC y AP, por lo que en la práctica clínica se deben realizar mayores esfuerzos para aumentar el número de pacientes con un mayor control de la cifras de PA. Este mayor número de eventos se hace más evidente a partir de los 10 años, según se puede apreciar en las curvas de supervivencia para el control de la HTA entre ambos grupos (fig. 2), pudiéndose observar cómo a partir de entonces las curvas de supervivencia se separan claramente entre el grupo de control estricto frente al menos estricto en el seguimiento de la HTA. Sucede de la misma manera cuando se analiza por sexos, ya que estas curvas de supervivencia muestran una clara diferencia también a partir de los 10 años de seguimiento. Se realizaron curvas de supervivencia entre los pacientes mayores y menores de 65 años de edad y se observó el mismo resultado, solo a partir de los 10 años de evolución de la HTA las curvas comienzan a separarse, por lo que podemos concluir que los efectos de la PA elevada sobre los eventos CV se hacen más evidentes pasados al menos 10 años.
Se analizaron las diferentes variables que en la literatura se asocian a eventos CV. Inicialmente se hizo un análisis bivariante con las variables: edad, sexo, FA, IMC, hábito de fumar, HVI, diabetes, RCV (REGICOR), presencia de bloqueos AV, niveles de colesterol, c-HDL y grado de control de la HTA. Los resultados obtenidos muestran que el sexo femenino es protector frente a la enfermedad CV; por el contrario, se asoció con un mayor riesgo la presencia de FA, el RCV y el control no estricto de la HTA. En el análisis multivariante las 2 únicas variables que quedaron como predictoras de eventos CV fueron el control menos estricto de la PA como mayor riesgo y el sexo femenino como menor riesgo.
Ensayos terapéuticos aleatorizados basados como el nuestro en la morbimortalidad CV demostraron beneficios a favor del tratamiento intensivo17–25,32–34. Estos estudios tienen importantes limitaciones, al no estar realizados en condiciones habituales de la práctica clínica, teniendo una escasa representación los pacientes mayores de 65 años, en donde el riesgo de mortalidad CV se incrementa mucho sin un umbral claro de PA desde el cual comienza este incremento32. Además, en los ensayos terapéuticos se sigue un protocolo muy diferente al nuestro, ya que se continúa prescribiendo fármacos aunque sean ineficaces, no cambiándose el esquema terapéutico previamente diseñado, mientras que en nuestro estudio el médico hacía todos los cambios que creía oportunos para controlar la PA, en función de muchos datos clínicos como era el conocimiento de la PA obtenida en la consulta de la enfermera o por MAPA, como se recomienda en las guías clínicas5,8,28,35,36. La duración de los estudios normalmente se limita a 4 o 5 años, mientras que la duración habitual de los tratamientos para la PA son mayores, ya que la expectativa de vida es más amplia, y pocos ensayos prolongaron la investigación más allá.
La limitación de nuestro estudio está en tener que utilizar como variable de resultado una variable compuesta de morbimortalidad CV por ACV, CI, IC, ERC y AP debido al bajo número de eventos cuando se consideraban por separado. Sin duda, nuestros puntos fuertes fueron los del rigor clínico en el manejo de nuestros pacientes, controlados siempre por un mismo médico y una misma enfermera, que no variaron a lo largo del estudio, por lo que los posibles sesgos cometidos fueron por igual para ambos grupos de pacientes. También es un punto fuerte el hecho de que a diferencia de otros estudios de base poblacional, el nuestro se realiza en las condiciones habituales de la práctica clínica que se lleva a cabo en Atención Primaria, lo que concede un valor añadido a los resultados obtenidos por su aplicabilidad.
Nuestro estudio está realizado en una población con HTA sin complicaciones CV al inicio del estudio y con un RCV bajo, como corresponde a una población de nuestro entorno. El RCV es la probabilidad de presentar un evento CV. Lo hemos calculado con las tablas de REGICOR37, que estiman la morbimortalidad coronaria y se pueden emplear entre los 35 y los 74 años de edad, porque se adaptan mejor a nuestra población, que en general es de bajo riesgo, mientras que las tablas de SCORE38, que se utilizaban cuando iniciamos el estudio, evalúan el riesgo de presentar un episodio vascular mortal en población de hasta 65 años de edad. La cohorte fue clasificada de acuerdo con el control o no de su PA en control estricto (PA<140/90mmHg) o no estricto si la PA era superior, y como pudimos observar, no existían diferencias entre los 2 grupos en lo que respecta a las variables sociodemográficas ni a los factores de RCV; solo la diabetes era más frecuente en el seguimiento de los pacientes con un control menos estricto de la HTA y, por lo tanto, el RCV era mayor en el grupo de control no estricto de la HTA (estas diferencias se tuvieron en cuenta al realizar análisis estadísticos).
No se consiguió un grado de control estricto de la PA muy elevado, probablemente porque había muchos pacientes mayores de 65 años y en ellos es muy difícil reducir la PA, como ocurre en la mayoría de los ensayos clínicos, en los que el objetivo de control se consigue escasamente. A pesar de este bajo control estricto de la PA, las diferencias de PA entre los 2 grupos se mantuvieron a lo largo del estudio. En un estudio con pacientes españoles en el que se analizaron las publicaciones con datos epidemiológicos desde el año 2000 en 341.632 pacientes en total39, el porcentaje de no controlados estrictamente es del 67% (IC 95%: 64,1-69,9) (considerando mal control de la PA unas cifras de PA≥140/90mmHg). En el estudio Di@betes1, que es una encuesta de base poblacional, se demuestra que el control de la PA solo lo alcanzaron el 26,6% de los pacientes tratados, porcentaje muy inferior al obtenido en nuestro estudio. Un estudio español en centros de Atención Primaria40, que analizó 12.961 pacientes con el objetivo de determinar las tasas de control de la PA en pacientes con HTA tratados que asistieron a las consultas de Atención Primaria, el control adecuado de la PA se definió como una PA<140/90mmHg. En el año 2002, el 36,3% de los hombres y el 35,9% de las mujeres alcanzaron un buen control de la PA, y en el año 2006 aumentó al 44,7% en hombres y el 47,9% en mujeres. Solo recientemente el estudio IBERICAN11 obtiene mejores resultados, con un grado de control de la HTA del 58,5% de los pacientes. En todos estos estudios, con la excepción del IBERICAN, que obtiene resultados semejantes al nuestro, el grado de control de la HTA fue inferior al obtenido por nosotros.
Se analizó a lo largo del seguimiento, y antes de desarrollar un evento CV, si presentaban otros eventos como FA y diabetes, y se analizaron como predictores de RCV, no resultando significativos en el análisis multivariante probablemente debido a que eran pocos casos. La reducción de la PA proporciona una protección relativa similar en todos los niveles de RCV, aunque las reducciones del riesgo absoluto sean progresivamente mayores a medida que aumenta el riesgo inicial41.
A pesar de la evidencia existente en la literatura de que reducir la PA disminuye el RCV individual, y de que esta sería una medida de salud pública de enorme impacto, ya que reducir tan solo unos milímetros de mercurio la PA reduciría la mortalidad CV, las medidas tomadas en este sentido son claramente insuficientes. Una medida a fomentar serían las automedidas domiciliarias. La monitorización de la PA automedida tiene un gran potencial para mejorar el control y el tratamiento de la HTA como se propone en recomendaciones recientes42. Los pacientes con HTA no son conscientes del RCV y raramente se consiguen con ellos los objetivos terapéuticos, y todo esto explica que la HTA siga siendo en los países desarrollados la primera causa de mortalidad CV prevenible y tratable43.
Nuestro estudio contiene la evidencia suficiente para demostrar que la variable asociada a morbimortalidad CV es el control no estricto de la PA. Necesitamos más estudios que demuestren en la práctica clínica habitual que el control de otros factores de RCV pueden disminuir los eventos CV.
Consideraciones éticasEste estudio fue aprobado por los comités de ética e investigación de Pontevedra, Vigo y Ourense del Servicio Galego de Saúde. Código de Registro: 2018/603.
El proyecto se desarrolló conforme a la Declaración de Helsinki, las International Guidelines for Ethical Review of Epidemiological Studies, la regulación europea y española sobre investigación biomédica, y la regulación europea (General Data Protection Regulation 2016/679; GDPR-2016) y española (Ley Orgánica 3/2018, de 5 de diciembre, de Protección de Datos Personales y garantía de los derechos digitales; LOPDP-2018) sobre protección de datos personales. Los investigadores firmaron un compromiso de confidencialidad e igualmente se adoptaron medidas específicas para mantener la integridad y seguridad de los datos y evitar el acceso de terceros a cualquier dato personal identificado o identificable. Ninguna publicación o informe derivados del estudio utilizará o contendrá datos o imágenes identificadas o identificables.
FinanciaciónParte de este estudio fue financiado con una beca del Fondo de Investigaciones Sanitarias de la Seguridad Social (FISS expediente: 96/1528).
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
Al Dr. Miguel Pérez de Juan, que fue el cardiólogo que realizó todas las ecocardiografías.
Al Dr. Alfonso Otero González, que como jefe de servicio de nefrología permitió realizar todas las MAPA cuando el centro de salud carecía de Holter.
A todos los profesionales del Centro de Salud Mariñamansa por todas las facilidades que nos dieron para realizar este estudio.
De una manera especial, a todos los pacientes que aceptaron participar en este estudio.