El objetivo principal es analizar la percepción de los encuentros difíciles experimentados por distintos grupos profesionales implicados en la atención del paciente de atención primaria.
Material y métodosLa metodología utilizada es cualitativa mediante grupos de discusión. Se constituyeron 4: médicos/as, enfermería, personal no sanitario y expertos en técnicas de comunicación. El emplazamiento: atención primaria, área de Ourense. El muestreo fue intencional. La captación se hizo por un miembro de su mismo grupo profesional. Cada sesión fue grabada en audio y vídeo. Se categorizó la información tomando como referencia la bibliografía consultada y la información surgida en los discursos.
ResultadosSe constituyeron las siguientes categorías: concepto de paciente difícil/encuentro difícil, causas de la dificultad, consecuencias para el profesional y el paciente, estrategias individuales de abordaje y estrategias institucionales.
El concepto de dificultad varía en los distintos grupos. Todos reconocen la corresponsabilidad del profesional, pero este reconocimiento no surge de forma espontánea, salvo en el grupo de expertos.
En cuanto al abordaje del encuentro difícil, la mayoría expresa estrategias basadas en el sentido común y la propia experiencia. El grupo de expertos muestra estrategias más elaboradas.
ConclusionesHay diferencias en la calidad del discurso y en el posicionamiento respecto al usuario entre el grupo de expertos y los demás grupos. Recomendamos la formación en técnicas de comunicación para inducir una evolución en las posturas en dirección a un código centrado en el paciente; pero los contenidos formativos deberían elaborarse teniendo en cuenta el conocimiento del colectivo al cual se dirigen.
The main objective of the study is to analyze the perception of difficult encounters experienced by the various professional groups involved in patient care.
Material and methodsThe methodology used is qualitative, using focus groups. Four groups were formed: doctors, nurses, primary care receptionists, and experts in communication skills. The location was primary care, in Ourense area. Sampling was purposive. Patients were recruited by a member of the same professional group. Each session was recorded on audio and video. Information was categorized by reference to the bibliography and information resulting from conversations.
ResultsThe following categories were established: the concept of a difficult patient/difficult encounter, reasons for difficulty, consequences for the professional and patient, individual strategies of management, and strategies that institutions should take.
The concept of difficulty varies among the different groups. All are capable of recognizing the professional responsibility, but this aspect does not arise spontaneously, except in the group of experts.
In relation to difficult encounter management, most express strategies based on common sense and experience. The expert group uses more sophisticated techniques.
ConclusionsThere are differences in the quality of discourse and positioning relative to the user from the group of experts and other groups. Training in communication techniques is recommended to encourage a change in attitudes towards a patient-centered code, but the content of training should be developed based on knowledge of the group to which they are addressed.
Los encuentros entre usuarios y profesionales de atención primaria suelen responder a un patrón de relación donde el reparto de roles está bien delimitado y el cumplimiento de expectativas mutuas es aceptable. Pero hay un porcentaje de estas relaciones que se aleja de este estándar y no logra este objetivo, dando lugar a encuentros difíciles (ED), los cuales pueden darse con mayor frecuencia con ciertos pacientes, que fueron denominados pacientes difíciles o pacientes de «trato difícil» (PD)1–3.
La incidencia comunicada de PD oscila entre un 0,7%1 y un 20%2. Cuando hablamos de ED, menos estudiados como tales, la frecuencia oscila entre un 2,7%1 y un 20%3.
A pesar de su escasa frecuencia relativa, los médicos reconocen el intenso contenido emocional de este tipo de encuentros, y la literatura considera el fenómeno como un factor predisponente de desgaste profesional4.
Por otro lado, parece un hecho que tratamos a los pacientes de distinto modo dependiendo de lo que sintamos hacia ellos5. Cuando un médico experimenta un ED hay una disminución en los patrones de calidad prefijados para la anamnesis, se genera una peor orientación diagnóstica y hay un incremento significativo en la prescripción de fármacos no esenciales6. Con los PD es más probable cometer errores7.
Así pues, el abordaje del ED es algo más que un juego de desencuentros personales, pues afecta directamente a la equidad y a la eficiencia de nuestra labor como profesionales7.
Una dificultad a la hora de enfrentarnos con el estudio del PD es la amplia variabilidad de definiciones, inicialmente centradas en las sensaciones que el paciente produce en los médicos8,9.
Estudios cuantitativos se han centrado en determinar la incidencia de PD o de ED en las consultas de facultativos, así como los perfiles de los pacientes calificados de PD y de los médicos que así los califican10,11.
La investigación cualitativa existente al respecto se ha realizado mediante entrevistas individuales a médicos12,13, o grupos de discusión también formados por facultativos1, aportando información sobre sentimientos generados por estos encuentros, repercusión sobre los médicos y estrategias de manejo.
Así pues, por ahora no ha sido suficientemente estudiada la perspectiva de otras categorías profesionales también implicadas en el trato con el paciente y con un importante papel en los factores moduladores de la relación.
El objetivo principal de nuestro estudio es analizar, con metodología de investigación cualitativa, la percepción de los distintos profesionales implicados en la atención del paciente de atención primaria acerca de los ED experimentados.
Pacientes y métodosDiseñoLa metodología utilizada es cualitativa y la técnica elegida, los grupos de discusión. El trabajo se diseñó como una investigación que toma la perspectiva de los diferentes trabajadores implicados en la atención del paciente en el centro de salud. La elección de la metodología se justifica por interés que tiene para nuestro objetivo la recogida de los discursos generados por las distintas categorías profesionales.
Muestra y participantesEl muestreo se realizó de forma intencional, buscando que cada grupo de discusión mantuviese un equilibrio necesario para no dar lugar a discursos excluyentes (tabla 1). Para ello se utilizó un criterio mayor que fue la categoría profesional, y así se formó un grupo de médicos/as (grupo M), otro de enfermería (grupo E), otro de personal no sanitario (grupo NS); todos ellos trabajadores de centros de salud de la Xerencia de Atención Primaria de Ourense. Se constituyó un cuarto grupo donde el criterio fue la formación en técnicas de comunicación, por lo que se invitó a personal de distintas categorías, de diferentes puntos de la comunidad autónoma de Galicia, y perteneciente al grupo de Comunicación y Salud, que denominaremos grupo de expertos (grupo Ex).
Grupos de discusión y perfiles
| Composición | Mujeres/hombres | Experiencia: >10 años/<10 años | |
|---|---|---|---|
| Grupo M | Médicos/as (n=10) | 6/4 | 6/4 |
| Grupo E | Enfermeros/as (n=8) | 6/2 | 5/3 |
| Grupo NS | Personal no sanitario (n=8) | 5/3 | 4/4 |
| Grupo Ex | Expertos en comunicación (n=13) | 8/5 | 6/7* |
E: grupo de personal de enfermería; Ex: grupo de expertos en comunicación; M: grupo de médicos/as; NS: grupo de personal no sanitario.
La captación se hizo para cada grupo por medio de alguien de la misma categoría profesional, y para el grupo de expertos en comunicación, por medio de su coordinador. Las reuniones tuvieron lugar en salas habilitadas específicamente para ello que, aunque pertenecían al Servicio Gallego de Salud, en ningún caso constituían el escenario de trabajo de los profesionales. Las fechas de celebración se fijaron en función de la disponibilidad de los participantes, entre noviembre de 2009 y abril de 2010. El número de participantes osciló entre 8 y 13.
El moderador, uno de los autores del presente trabajo, fue siempre el mismo para todos los grupos. Se realizó una sesión por grupo, que fue grabada en audio y en vídeo y tuvo una duración aproximada de 1h. Al principio de la misma se explicaba sucintamente el objetivo de la reunión y se pedía autorización para grabar, garantizando la confidencialidad y el uso restringido de la información que se generase. En las sesiones hubo un investigador encargado de monitorizar externamente la dinámica del grupo y tomar notas de campo.
Se abrieron las intervenciones a través de una pregunta abierta o «provocación inicial» pidiendo opiniones sobre las relaciones difíciles con los usuarios. Luego, en el desarrollo de la sesión, se trataron temas correspondientes a un guión preelaborado a partir de la bibliografía disponible, para lo que se realizó previamente una revisión del tema que fue objeto de publicación14.
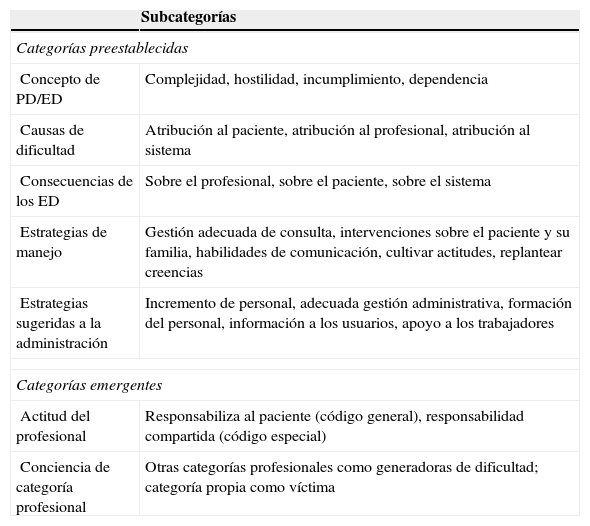
Análisis de la informaciónEl análisis se realizó sobre las transcripciones con el procesador de textos Microsoft Office Word 2003, mediante la técnica de análisis del contenido, siguiendo las categorías y subcategorías que se exponen esquemáticamente en la tabla 2.
Categorías y subcategorías
| Subcategorías | |
|---|---|
| Categorías preestablecidas | |
| Concepto de PD/ED | Complejidad, hostilidad, incumplimiento, dependencia |
| Causas de dificultad | Atribución al paciente, atribución al profesional, atribución al sistema |
| Consecuencias de los ED | Sobre el profesional, sobre el paciente, sobre el sistema |
| Estrategias de manejo | Gestión adecuada de consulta, intervenciones sobre el paciente y su familia, habilidades de comunicación, cultivar actitudes, replantear creencias |
| Estrategias sugeridas a la administración | Incremento de personal, adecuada gestión administrativa, formación del personal, información a los usuarios, apoyo a los trabajadores |
| Categorías emergentes | |
| Actitud del profesional | Responsabiliza al paciente (código general), responsabilidad compartida (código especial) |
| Conciencia de categoría profesional | Otras categorías profesionales como generadoras de dificultad; categoría propia como víctima |
ED: encuentros difíciles; PD: pacientes de «trato difícil».
Fue realizado por 2 de los investigadores del presente estudio, consensuado y supervisado por un experto en investigación cualitativa. Se enviaron los resultados a la totalidad de los participantes a través de correo electrónico solicitando sus aportaciones, recibiendo 5 respuestas, todas ellas validando el análisis.
Resultados y discusiónConcepto de pacientes de «trato difícil»/encuentros difícilesEl grupo NS centra su discurso en las relaciones hostiles con los usuarios, aunque también encuentra dificultades con los pacientes de abordaje complejo por su patología sensoperceptiva, cognitiva y disfunciones familiares o sociales. En el grupo E, el concepto de dificultad se orienta especialmente al incumplimiento de las prescripciones y a las resistencias al cambio que muestran algunos pacientes; pero también la hostilidad está en la naturaleza de sus ED. El grupo M hace gravitar su discurso alrededor de pacientes complejos o que suponen desafíos para el profesional, pero manejando a la vez los conceptos de hostilidad e incumplimiento como generadores de dificultad. En el grupo Ex predominan los esfuerzos por alejar el concepto de PD e introducir el de relación o ED.
En cuanto a la dualidad de conceptos PD/ED, en todos los grupos se admite la convivencia de ambos, aunque se advierte una tendencia dominante a utilizar el concepto de PD.
Causas de la dificultad (tabla 3)Las dificultades atribuidas al paciente o al profesional no se plantean como excluyentes; ambas están reconocidas en todos los grupos. No obstante, aunque formalmente se admite que el sistema y el propio personal generan relaciones difíciles, en la práctica las intervenciones tienden a enriquecer los argumentos que focalizan la responsabilidad en el usuario.
Causas de la dificultad
| NS2 «(los desplazados) vienen con una actitud de superioridad respecto al resto de los pacientes y al personal... y quieren imponer las normas... y vienen diciendo que allá donde están, las cosas no funcionan así, que todo funciona mejor»NS7 «Los gitanos son muy conflictivos, y lo malo es que siendo así consiguen colarse delante de todos» |
| E2 «Claro que sí, cuántas veces(el profesional es responsable)... pero eso es humano»E5 «Con mucha frecuencia el motivo es cómo tengas la lista...»E6 «Los pacientes adoran a su enfermera, por ello, como sustituta, para mí todos son difíciles... tienes que romper ese vínculo incluso en cosas tontas... que si pones el compresor aquí y siempre me lo ponen aquí... etc.» |
| M3 «Hay el paciente que abusa del sistema, y nosotros somos la fuerza de choque que tiene que recibirlos cuando quieran y como quieran... y la administración en lugar de respaldarnos promueve esa situación»M5 «La administración tiene que explicar bien cómo funciona una consulta, el tiempo que tenemos... así se explicarían las demoras» |
| Ex1 «También hay médicos difíciles... estoy pensando en uno que hay en mi centro que a la semana de llegar consiguió que se le cambiasen 400 pacientes»Ex9 «Se supone que el burnout es algo en lo que influye el tiempo trabajado... pues yo veo gente muy joven que no tiene ganas de pegar palo al agua».Ex6 «Si a alguien le dices que tiene que esperar 6 meses para operarse conviertes una situación habitual en una situación difícil» |
E: grupo de personal de enfermería; Ex: grupo de expertos en comunicación; M: grupo de médicos/as; NS: grupo de personal no sanitario.
El grupo NS hace hincapié en las conductas agresivas o violentas de los usuarios, muchas de ellas asociadas a la marginalidad. También atribuyen dificultad a demandas o exigencias que no consideran razonables. Citan como ejemplo a los pacientes desplazados.
El grupo E relata espontáneamente razones de la dificultad que son atribuibles al paciente o al sistema. También reconoce la responsabilidad del profesional, pero tras ser interpelado por el moderador a ese respecto. El grupo M, asimismo, hace una atribución espontánea de las causas al paciente, aunque cuando se le pide que analice otras responsabilidades, lo hace derivando la responsabilidad al sistema. El grupo Ex introduce el reparto de responsabilidades sin que medie provocación del moderador.
Consecuencias de las relaciones difícilesLas consecuencias de las relaciones difíciles apenas suscitan debate. No surgen de manera espontánea en el discurso de los grupos y se focalizan en las repercusiones sobre el profesional. El grupo de expertos es el que más desarrolla este tema, con intervenciones en la línea de: «Si no tienes herramientas adecuadas se convierte en algo que a largo plazo provoca burnout» (Ex6); «Genera malestar, tensión y desvía el objetivo de trabajo... si no sabes reaccionar emocionalmente dejas de ser profesional... » (Ex11)
Estrategias de manejo (tabla 4)En el grupo NS se proponen soluciones para el manejo de situaciones de agresividad. Reconocen la importancia de que el equipo funcione coordinadamente. Hay acuerdo general en que el personal no sanitario debe participar de reuniones de equipo y acordar normas para gestionar los ED. Se propugna mantener una actitud serena, evitando mostrarse amedrentado. Para lograrlo hay que alcanzar un grado adecuado de relajación.
Estrategias de manejo
| NS5 «Tener reuniones de equipo, unificar criterios, tener un guión y ceñirnos todos al mismo guión»NS7 «Debes dar la sensación de que no te dan miedo aunque te lo den»NS4 «Yo me apoyo contra los archivadores, que los tengo detrás de mí, y dejo caer la cabeza, y respiro hondo...» |
| E5 «Yo hace mucho que no tengo un conflicto con un paciente aunque lo esté buscando... porque si él ataca pero tú no sigues tirando de la cuerda, ahí se queda...»E2 «En ocasiones es suficiente con explicar bien las cosas»E3 «Escuchar, mantener la calma y no exaltarnos» |
| M1 «Citarlos (a los pacientes difíciles) al final de la consulta... si los citas al principio... ya lo pasas mal todo el día»M6 «Citarlos para una consulta programada, para que no te bloquee la consulta...»M5 «Me parece muy difícil manejar a estos pacientes. Creo que hay que llegar a hacer una especie de pacto con ellos...» |
| Ex1 «Preguntarse por qué son difíciles. A veces te encuentras que son difíciles porque viven la vida como una tragedia, porque tienen unas circunstancias socioeconómicas muy desfavorables. Desde que lo entiendes, lo aceptas y dejan de ser difíciles»Ex11«Asumir que forma parte de tu trabajo. En mi trabajo yo tengo que saber aspectos técnicos y aspectos de comunicación»Ex6 «La estrategia de las 2 cabezas: reconocer las emociones que estás teniendo en ese momento y hacer un control en ruta...» |
E: grupo de personal de enfermería; Ex: grupo de expertos en comunicación; M: grupo de médicos/as; NS: grupo de personal no sanitario.
El grupo E se polariza en torno a la manera de abordar el problema del incumplimiento. Hay voces a favor de cultivar actitudes de tolerancia, y otras que proponen que sea el paciente quien se adapte. Se proponen ciertas habilidades de comunicación ante posturas exigentes desafiantes o agresivas, como evitar la escalada o dar al paciente las debidas explicaciones. También se invoca el autocontrol emocional.
El grupo M, preocupado por el impacto que pueden tener las situaciones difíciles en la organización de la consulta, busca adecuadas fórmulas de gestión. Se defiende la importancia de negociar con los PD.
El grupo de Ex formula soluciones orientadas a modificar actitudes y creencias del profesional, operando sobre aspectos cognitivos que promuevan el análisis y aceptación de la dificultad como parte de la realidad del paciente o como parte del trabajo del profesional; o tratando de reconocer las emociones que genera en el médico el PD.
Estrategias institucionales (tabla 5)Al igual que el debate sobre la responsabilidad de la administración, la cuestión de las medidas que se le piden a esta también genera debates con alto grado de participación, aunque con una cierta tendencia a abandonar los objetivos del estudio para derivar en intercambio de quejas y experiencias acerca de la organización y gestión de los recursos.
Estrategias sugeridas a la administración
| NS6 «Al paciente que agrede, quitarle la gratuidad de los servicios sanitarios, por ejemplo durante 6 meses»NS2 «Más personal, médico sobre todo (...) si no se cubren las bajas de los médicos, la gente sobrecarga las urgencias»NS1 «Que la administración denuncie esos casos (de agresión) mediante algún mecanismo sin que tengas que estar tu todo el día en el juzgado»NS2 «Para mí los cursos son interesantísimos, y es una pena que no hagan más»NS6 «Yo creo que los centros grandes deberían contratar un guardia de seguridad» |
| E5 «Las cosas de tipo administrativo no deberían meterse en la consulta. A veces están esperando horas por un papel...»E3 «A lo mejor la administración tendría que entrenar al personal que recibe a los pacientes para que lo hiciese bien...»E7 «Poner más personal...»E7 «Mala gestión de la citación por teléfono, que cuando las agendas están llenas citan como urgencias, sin serlo... y cuando los haces esperar se suben por las paredes» |
| M1 «Yo envié a una de estas pacientes difíciles a una psicóloga (...) la psicóloga me respondió que no le mandara nunca más a esa paciente (...) lo que quiero decir con esto es que ante el paciente difícil el sistema, la sociedad, no tiene respuesta...»M5 «La administración tiene que explicar bien cómo funciona una consulta, el tiempo que tenemos... así se explicarían las demoras»M6 «Se podría organizar una campaña publicitaria o de educación sanitaria para enseñar a utilizar bien los servicios sanitarios...»M8 «A veces se necesitaría que alguien te quitase ciertos casos de encima que son totalmente irresolubles, que no tienen una solución médica ni...»M8 «Lo único que le pediría es que cuando tienes una queja o una reclamación, que te apoye y si tú tienes la razón que te la de a ti...» |
| Ex5 «Quitar burocracia» (...) «la burocracia aumenta siempre. Nunca se ha dado el caso de que disminuyera»Ex1 «Hacer una cartera de servicios realista. A veces se oferta todo, pero todo no se puede dar...»Ex4 «Debe hacerse diagnóstico de personal enfermo o que esté empezando a dar síntomas de desgaste (...) con el profesional quemado: no se hace nada, sino que se arropa por sus compañeros»Ex1 «Es evidente que la formación del personal en técnicas de comunicación mejora el manejo» |
E: grupo de personal de enfermería; Ex: grupo de expertos en comunicación; M: grupo de médicos/as; NS: grupo de personal no sanitario.
La actitud del profesional parece moverse entre 2 códigos respecto a la relación que se establece con los pacientes. En todos los grupos excepto el grupo de expertos se aprecia una postura común y dominante, de orientación corporativa, tendente a «responsabilizar al paciente», a defender en primer término el rol del profesional y recuperar el concepto de autoridad, que se percibe amenazada por la acción u omisión de una administración que se dirige a los usuarios más para reforzarlos en sus derechos que para recordarle sus obligaciones. Tal postura puede ilustrarse con discursos del tipo: «Yo lo que veo es gente maleducada, con muy poco respeto y con muy poca educación» (E7); «una de las causas (de agresión) es que saben que agredir al personal sanitario no les va a traer consecuencias» (NS1), etc.
Frente a este habría un discurso de «responsabilidad compartida», muy presente en el grupo Ex, que trata de legitimar el papel activo del usuario en aras de una mayor efectividad de las intervenciones y un mejor funcionamiento del sistema, aunque ello pueda ser percibido como una cesión de terreno por parte de los profesionales. Puede resumirse en intervenciones del tipo: «El paciente es difícil sobre todo por tu inseguridad, por no saber cómo manejarlos» (Ex 9), «Hay que preguntarse por qué son difíciles (...) Desde que lo entiendes, lo aceptas y dejan de ser difíciles» (Ex1).
Otra categoría resultante del análisis de los discursos es la conciencia de categoría profesional. Las alusiones a otras categorías profesionales como generadoras de dificultad, o a la propia como víctima de las demás, adquiere especial relevancia en el grupo NS, y a continuación en el grupo E, omitiéndose este debate en los demás grupos (tabla 6).
Discurso alusivo a las categorías profesionales
| NS8 «A veces el médico no te ayuda para nada... viene uno sin cita por la receta y tu le dices que tiene que coger cita para mañana y el ya te contesta bueno, eso ya lo veremos, y luego va el médico y se la hace»NS6 «Algunas veces los médicos inducen que el paciente vaya abajo a protestar al personal de administración»NS6 «Yo tengo experiencia de determinados médicos o enfermeros, algunos días llegan los pacientes, suben a su consulta, y bajan convertidos en pacientes difíciles, protestando, criticando...»NS4 «Y a veces el médico tampoco se atreve a decirle al paciente que eso no es una urgencia y por eso no se viene... luego sale de la consulta y me dice que no era urgencia ni era nada... pues habérselo dicho tú que eres el que sabe lo que tiene... ese tipo de cosas a mi me producen agresividad»NS4 «Nosotros somos el parachoques... pero cuando entran al médico cambian el chip por completo. Sale el médico a la sala y... como una seda»NS5 «Yo el manejo del conflicto con un paciente suelo hacerlo con cierta facilidad... ahora, el médico que está cabreado por lo que sea es mucho más difícil de moderar...» |
| E1 «El paciente joven piensa que el médico es lo importante y percibe a la enfermería como muy complementaria»E5 «Pero para que se visualice el trabajo de enfermería, el enfermero también tiene que saber venderse...»E1 «Hay que quitar el chip del médico que es imprescindible, que es Dios...» |
E: grupo de personal de enfermería; NS: grupo de personal no sanitario.
Tal y como muestran los resultados, en nuestro estudio hallamos diferencias cualitativamente relevantes en los discursos de las diferentes categorías, aunque predominan los elementos discursivos comunes en todos los grupos excepto el grupo Ex. Tales rasgos comunes y diferenciales no se hallan descritos en la bibliografía.
Aunque el concepto de dificultad experimenta variaciones en los distintos grupos en función de la profundidad de la relación con el paciente, la mayoría de los perfiles de PD/ED son compartidos. El grupo Ex tiende a emplear más la denominación de encuentros o relaciones difíciles y se esfuerza por abandonar la de PD.
Con respecto a las causas de la dificultad, los factores que se relatan no difieren de los que aporta la bibliografía12,15,16. Los grupos detectan espontáneamente la responsabilidad del usuario y del sistema. Aunque también son capaces de reconocer la responsabilidad del profesional, este aspecto no surge nunca en primer lugar ni de forma espontánea, salvo en el grupo Ex.
La escasa relevancia que los grupos otorgan a las consecuencias de los ED contrasta con el peso relativo que adquiere en la bibliografía5,17. Aunque también se describe el hecho de que el profesional incorpora el conflicto de forma natural a su actividad como una parte más de su trabajo18.
En lo referente al abordaje del ED, solo el grupo Ex es capaz de aportar técnicas elaboradas de manejo. Los demás grupos expresan estrategias desarrolladas más desde el sentido común y la propia experiencia que desde el entrenamiento específico en ese campo, lo cual concuerda con las aportaciones de otros autores sobre este aspecto19. No se mencionan técnicas tales como la elaboración de mapas de quejas o listas jerarquizadas de problemas9, actuaciones sobre la esfera cognitivo-conductual20, intervenciones basadas en terapia familiar breve21, etc.
En cuanto a la actitud frente al paciente, en el grupo Ex prevalece lo que llamaremos un «código especial», no corporativista, centrado en el paciente; frente a un «código general», tendente a exonerar al profesional, dominante en los demás grupos.
Los aspectos críticos acerca de otras categorías profesionales como generadoras de ED no se hallan descritos en la bibliografía consultada.
Entre las limitaciones del estudio, el hecho de haber formado un único grupo de cada categoría y una única sesión no garantiza adecuadamente la saturación de la información, por lo que los resultados aquí recogidos podrían abrir una línea de debate e investigación para ulteriores estudios que se centren con mayor profundidad en cada colectivo. Por otro lado, las aportaciones obtenidas de los participantes con objeto de validar las conclusiones fueron escasas; no se investigaron las razones de los no respondedores. En cuanto a la composición de los grupos, se procuró que tuviesen representación de ambos sexos, aunque no se logró ni se persiguió el equilibrio numérico.
A la vista de los resultados, y de acuerdo con la bibliografía22, parece lógico recomendar la formación en técnicas de comunicación para inducir un cambio en las posturas, en dirección a un código discursivo centrado en el paciente; pero los contenidos formativos deberían elaborarse sobre la base del conocimiento de las peculiaridades del colectivo al cual se dirigen.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que en este artículo no aparecen datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores declaran que en este artículo no aparecen datos de pacientes.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.