Sr. Editor:
El acenocumarol es un anticoagulante oral ampliamente usado en el ámbito de la patología cardiovascular1. Ejerce su efecto al inhibir los factores activos de la coagulación vitaminaK dependientes (ii, vii, ix y x). Pero, además, también inhibe la proteínaC dependiente de la gamma-carboxilación, la cual tiene propiedades anticoagulantes a través de la inactivación de dos cofactores de la coagulación: el factorv y viii activado2. Es por estos efectos competitivos que los cumarínicos crean una paradoja bioquímica, pues producen un efecto anticoagulante y a la vez un efecto potencialmente trombogénico menos conocido. Presentamos un caso de necrosis cutánea por Sintrom, una complicación muy infrecuente pero con fatal desenlace.
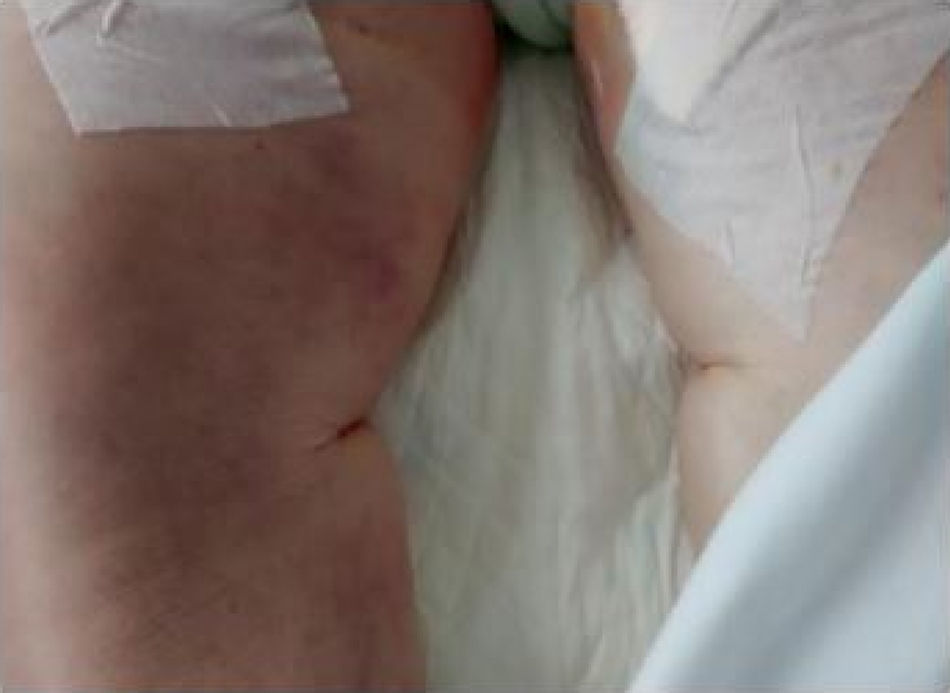
Mujer de 61 años, con antecedentes de diabetes mellitus tipo2, hipertensión arterial y obesidad mórbida que precisó intervención quirúrgica, realizándose bypass gástrico y presentando episodio de fibrilación auricular (FA) perioperatoria, al alta en ritmo sinusal. Un mes después ingresa por tromboembolismo pulmonar, iniciándose entonces anticoagulación con Sintrom. Acude a urgencias 12 días tras haber iniciado el tratamiento anticoagulante refiriendo astenia y dolor en miembros inferiores. El ECG muestra FA de 170lpm. A la exploración llama la atención el regular estado general: sudorosa, pálida y taquipneica. Destaca la presencia en ambos muslos de múltiples nódulos violáceos palpables, con induración de tejido celular subcutáneo (fig. 1). Analíticamente presenta acidosis metabólica, insuficiencia renal aguda prerrenal y coagulopatía. Se inicia amiodarona para control de frecuencia, con buena respuesta y se estabiliza a la paciente con fluidoterapia y reposición de plasma fresco y vitaminaK. Se biopsian las lesiones de miembros inferiores, cuyo resultado anatomopatológico se informa como compatible con necrosis cutánea por Sintrom. Se suspende el fármaco y se inicia heparina de bajo peso molecular a dosis anticoagulantes y se mantiene tratamiento de soporte. Durante los días posteriores presenta tórpida evolución, con sobreinfección de los nódulos por Staphylococcus aureus meticilinorresistente (SAMR) que lleva a precisar desbridamiento quirúrgico amplio. Tras un mes de ingreso, la paciente fallece por fallo multiorgánico secundario a shock séptico por sobreinfección de partes blandas por SAMR.
La necrosis inducida por dicumarínicos es una complicación rara pero asocia alta morbimortalidad. Se ha descrito una prevalencia en entre el 0.01 y 0.1% de los pacientes tratados con dicumarínicos, mostrando predilección por el sexo femenino (70-90%), siendo el paciente típico una mujer de mediana edad, obesa, con historia de trombosis venosa profunda o tromboembolia pulmonar3. Es característico que las lesiones se desarrollen durante los primeros días del inicio de la terapia anticoagulante. Sin embargo, también se han descrito casos de presentación tardía (hasta años después del inicio de tratamiento). En estos casos la hipótesis es que en algún momento se pudo haber suspendido la anticoagulación, haber disminuido los niveles de manera transitoria o presentarse un estado procoagulante (sepsis, insuficiencia cardiaca, hepatopatía, entre otras situaciones) y una vez reiniciada la anticoagulación se desarrolla la necrosis4. La fisiopatología exacta de esta entidad aún está por aclarar, barajando entre posibles hipótesis la trombosis microvascular, la hipersensibilidad al fármaco y un efecto tóxico directo de este. Sin embargo, el mecanismo más probable parece ser un desequilibrio transitorio entre los sistemas anti y procoagulantes, más específicamente relacionado con un rápido descenso en los niveles de proteínaC durante la terapia inicial. Se postula que podría estar asociada con la deficiencia hereditaria de proteínaC5. El cuadro clínico se manifiesta como edema de tejidos blandos y eritema mal delimitado, de inicio súbito, asociado a dolor o parestesias. En los peores casos se desarrollan petequias que progresan a equimosis y grandes ampollas de contenido hemorrágico para terminar en una necrosis franca. La mayoría de veces son lesiones únicas, aunque en un tercio de las ocasiones se describen como múltiples. Tienen predilección por zonas grasas como son las mamas, los glúteos o los muslos. Hay pocos casos comunicados de curación espontánea una vez se ha suspendido el fármaco, y no siempre recurren con la reintroducción del mismo6. Para el diagnóstico se requiere un alto grado de sospecha para un abordaje eficaz. Se recomienda terapia inicial conservadora y de soporte. Desde el reconocimiento de la entidad se debe suspender el dicumarínico e iniciar heparina no fraccionada o heparina de bajo peso molecular para evitar la formación de otros trombos, siendo aconsejable el uso de vitaminaK y plasma fresco congelado para una rápida reposición de los niveles de proteínasC y S6. En estadios avanzados, más del 50% de los pacientes requerirán manejo quirúrgico y desbridamiento extenso. La prevención de la necrosis se podría lograr evitando la dosis de carga y con la coadministración de heparina no fraccionada o heparina de bajo peso molecular como terapia puente al menos durante los primeros 5 días. Por otro lado, el cribado para deficiencia de proteínasC y S no es coste-efectivo, ya que muchos pacientes con deficiencia documentada no desarrollan esta entidad. Se han intentado otras opciones de tratamientos como vasodilatadores o esteroides, pero estos no alteran el curso de la enfermedad. El estudio histopatológico en fases tempranas muestra daño microvascular con depósitos de fibrina en las vénulas poscapilares y vasos de la dermis superficial. En fase avanzada asocia hemorragia y necrosis difusa de la dermis y tejido celular subcutáneo graso7. En el diagnóstico diferencial se deben tener en cuenta varias enfermedades, dentro de las que destacan trastornos de la coagulación como el síndrome antifosfolípido, la trombocitopenia inducida por heparinas, la púrpura trombótica trombocitopénica, la coagulación intravascular diseminada y algunos síndromes mieloproliferativos crónicos8.