Las reacciones alérgicas a betalactámicos constituyen la causa mas frecuente de reacciones adversas a fármacos mediadas por un mecanismo inmunológico específico1,2. De éstos, las penicilinas son el grupo mas involucrado y mejor estudiado debido a dos motivos fundamentales: su alto consumo y la estabilidad química de los conjugados que se generan. La incidencia de reacciones está disminuyendo probablemente debido a una mejora en los procesos de manufactura, aunque esto se ve parcialmente compensado por el incremento de su consumo de tal forma que continúan siendo la primera causa de reacciones alérgicas a fármacos.
CLASIFICACION
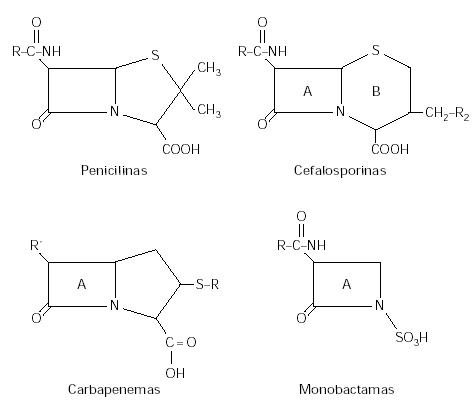
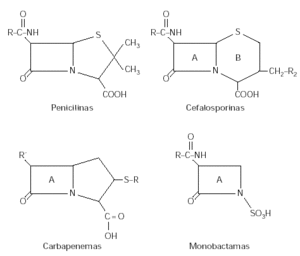
La familia de los betalactámicos está formada por antibióticos naturales y semisintéticos que se clasifican en varios grupos según su estructura química: Penicilinas, Cefalosporinas, Monobactamas, Carbapenemas, Oxacefemas y Clavamas. Todos se caracterizan por poseer una estructura común de cuatro carbonos denominada anillo betalactámico (A) que da nombre al grupo (fig. 1). Las penicilinas poseen además un anillo tiazolidínico (B) de cinco carbonos, las cefalosporinas un anillo dihidrotiazina (B) y los carbapenemas (B) un anillo de cinco carbonos. Los monobactamas tan sólo están formadas por el anillo betalactámico. Todos poseen al menos una cadena lateral que es la responsable de las diferencias dentro de cada grupo, las cefalosporinas y carbapenemas tienen dos cadenas laterales. Es importante conocer que diferentes grupos, aunque no tengan la misma estructura nuclear, pueden tener cadenas laterales idénticas, como ocurre entre la amoxicilina y el cefadroxilo.
Figura 1.--Estructura química de los antibióticos betalactámicos.
INMUNOQUIMICA
Los antibióticos betalactámicos son inmunológicamente considerados haptenos por ser estructuras de bajo peso molecular que necesitan unirse a moléculas portadoras para adquirir poder inmunógeno. Las penicilinas, cefalosporinas, aztreonam e imipenem tienen la capacidad de unirse a proteínas mediante la apertura espontánea del anillo betalactámico. En los estudios de Lafaye se observó que en indivíduos normales que tomaban penicilina la albúmina se encontraba fuertemente peniciloilada3. La unión del antibiótico a grupos amino de proteínas autólogas modifica la estructura haciendo que el sistema inmune la reconozca como extrañas4.
Las penicilinas tienen un determinante antigénico mayor que es el bencilpeniciloil (BPO) formado por el ataque nucleofílico de la molécula de penicilina por el grupo amino de las proteínas plasmáticas o de membrana celulares. Se denomina determinante antigénico mayor porque clásicamente se considera que la mayoría de los pacientes alérgicos y los controles producen una respuesta humoral (IgE, IgG o IgM) a este determinante. Los determinantes antigénicos menores son una mezcla de bencilpenicilina, bencilpeniciloato y bencilpeniloato a los que responden de forma variable una menor proporción de los sujetos alérgicos5. En el caso de las cefalosporinas se presupone la existencia de un determinante cefalosporil pero este es menos conocido que el BPO debido a su baja estabilidad y a que es un paso intermedio transitorio a otras estructuras.
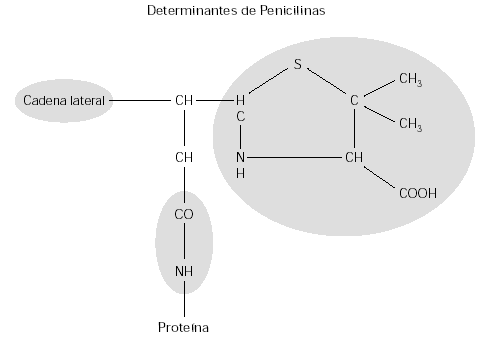
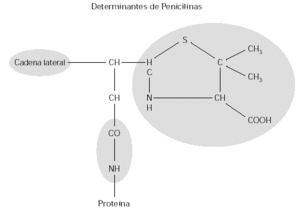
A pesar de que gran parte de los trabajos publicados han apuntado como determinante antigénico fundamental el formado por el grupo BPO, desde el principio se sabía que algunas estructuras son más inmunógenas que otras. Mediante la producción de anticuerpos monoclonales frente a bencilpenicilina De Haan demostró la existencia de al menos tres epitopes en dicha estructura (fig. 2): anillo de tiazolidina, cadena lateral y nuevo determinante antigénico6. La cadena lateral es la estructura que marca las diferencias entre las distintas penicilinas y el nuevo determinante antigénico se define como la estructura química formada por la unión entre el grupo carbonilo del anillo betalactámico con un grupo amino de una proteína transportadora. Este último epitopo es común para todos los betalactámicos que se unan a proteínas y sería el responsable de la reactividad cruzada entre penicilinas.
Figura 2.--Epitopos en la molécula de penicilina según los estudios de De Haan con anticuerpos monoclonales.
Mediante la producción de anticuerpos monoclonales frente a una aminopenicilina, la amoxicilina, se ha determinado que si bien la estructura de la cadena lateral es la que es reconocida, la mayor parte de los anticuerpos reconocen otras partes de la molécula. A partir de estudios de inhibición, los patrones de reconocimiento de estos anticuerpos se pueden agrupar en: anticuerpos selectivos a la cadena lateral de amoxicilina, anticuerpos que reconocen de forma selectiva la cadena lateral de la amoxicilina pero necesita de parte de la región nuclear de la molécula para tener un reconocimiento óptimo, anticuerpos que reconocen la cadena lateral de la amoxicilina con reactividad cruzada con la de otras penicilinas y cefalosporinas y anticuerpos que reconocen la región nuclear del antibiótico con lo que se produce una reactividad cruzada entre los diferentes betalactámicos7. Estos patrones de reconocimiento han sido igualmente confirmados en una población de pacientes con reacción inmediata a penicilinas8.
En el caso del grupo de las cefalosporinas los estudios realizados por Nagakura et al mediante la producción de anticuerpos monoclonales en ratón frente a cefalexina confirman que la cadena lateral tiene importancia en el reconocimiento de las cefalosporinas9. Ellos encuentran una serie de especificidades en sus anticuerpos y entre las mas importantes están: la cadena lateral, el núcleo cefema abierto y la unión cefema-proteína.
TIPOS DE REACCIONES ALÉRGICAS
Una clasificación clásica de las reacciones alérgicas a betalactámicos, que suele corresponderse con las manifestaciones clínicas, se basa en el intervalo de tiempo que transcurre entre la toma del fármaco y la aparición de la reacción2:
Inmediatas: Generalmente ocurren en la primera hora tras la administración del fármaco. Las manifestaciones clínicas más frecuentes son, anafilaxia, hipotensión, edema laríngeo, urticaria/angioedema y sibilancias. Este tipo de reacciones suelen ser IgE mediadas.
Tardías: Ocurren a partir de las 72 horas después de la toma del fármaco. No está establecido el límite máximo del intervalo aunque este puede ser de hasta varias semanas. Las manifestaciones clínicas pueden ser muy variadas, rash, dermatitis exfoliativa y síndrome de Stevens-Johnson, enfermedad del suero, fiebre, así como manifestaciones órgano-específicas como nefritis, anemia, neutropenia, trombocitopenia, etc. Este tipo de reacciones suelen estar mediadas por linfocitos T.
Aceleradas: Ocurren entre 1 a 72 horas tras la toma del fármaco. La clínica es urticaria/angioedema, edema laríngeo y sibilancias. El mecanismo implicado en este tipo de reacciones no está suficientemente aclarado.
Esta clasificación ha sido muy útil no sólo para la evaluación clínica de los pacientes sino también para la interpretación de los mecanismos incluidos en las reacciones alérgicas a penicilinas. Dado que los mecanismos que inducen la mayoría de las reacciones alérgicas a penicilinas están mediados por anticuerpos IgE o por células T, desde un punto de vista mas práctico, se ha propuesto otra terminología que clasifica las reacciones en inmediatas y no inmediatas.
Reacciones inmediatas
Las manifestaciones clínicas aparecen inmediatamente después de la administración del medicamento (como máximo 1 hora) y varían desde reacciones leves como urticaria a graves como choque anafiláctico. Estos síntomas se producen por una liberación rápida de histamina y otros mediadores inflamatorios a partir de la interacción anticuerpos IgE específicos en la superficie de mastocitos y basófilos con el conjugado hapteno-carrier.
Reacciones no inmediatas
Aunque Levine consideró como reacciones mediadas por células T aquellas que aparecen a partir de 72 horas de la toma del medicamento numerosos estudios han mostrado que pueden aparecer síntomas tales como urticaria o exantema no IgE mediada después de un periodo variable de tiempo que va desde horas a días o incluso semanas tras la administración controlada de betalactámicos. Por lo que parece razonable agrupar las reacciones aceleradas y tardías de Levine bajo un mismo epígrafe de reacciones no inmediatas ya que ambas están mediadas por células y no por anticuerpos IgE. En este grupo se incluyen una amplia variedad de manifestaciones clínicas que van desde el síndrome de la enfermedad del suero a desórdenes descamativos graves de la piel que incluye el síndrome Lyell, aunque afortunadamente la mayoría son relativamente benignas como urticarias o exantemas.
IMPORTANCIA DE LA CADENA LATERAL
Tras la aparición de nuevas penicilinas, especialmente la amoxicilina, se empezaron a describir reacciones selectivas a estos betalactámicos. Estas reacciones podían ser inmediatas y no inmediatas, por lo que incluyen mecanismos tanto IgE como células T mediados. En Canadá existía evidencia de la existencia de reacciones IgE específicas a determinantes únicos de penicilinas semisintéticas10 y en Suecia se publicó la aparición de respuestas específicas a Penicilina V11. Un estudio llevado a cabo en España en pacientes alérgicos a betalactámicos mostró que el medicamento mas relevante para el diagnóstico de reacciones a penicilina era la bencilpenicilina y que la amoxicilina no estaba implicada en ninguno de los sujetos estudiados12. Estos datos son bastante diferentes a los observados por nuestro grupo en 1988 donde describimos por primera vez la existencia de reacciones selectivas a amoxicilina en pacientes que habiendo padecido anafilaxis a dicho betalactámico toleraban la administración de bencilpenicilina13. Con esto se demuestra la importancia de la estructura química de la cadena lateral de la amoxicilina, en este caso, a la hora de la inducción de anticuerpos IgE que van a desencadenar la reacción alérgica. De forma general y basándonos en las estructuras químicas que se han descrito en este capítulo los anticuerpos IgE frente a penicilinas pueden ser específicos a la porción nuclear del betalactámico que es común a todas las penicilinas y produce reactividad cruzada, o a la cadena lateral de los betalactámicos produciendo reacciones selectivas.
CEFALOSPORINAS
Tras las penicilinas, las cefalosporinas son el grupo de antibióticos betalactámicos que con mayor frecuencia inducen una respuesta alérgica selectiva. Las reacciones alérgicas a cefalosporinas se han valorado fundamentalmente en sujetos alérgicos a penicilinas pero a medida que su consumo va en aumento cada vez encontramos más pacientes que consultan por haber presentado una reacción alérgica a cefalosporinas. En un primer estudio realizado en 1997 por Romano et al14 encontraron que un 50 % de los pacientes alérgicos a cefalosporinas tenían reactividad cruzada con penicilinas y la otra mitad eran selectivos a cefalosporinas tolerando la administración de penicilinas. En este último grupo existen dos subgrupos que corresponden al 50 % cada uno: Pacientes que responden solamente a una cefalosporina la cual ha sido la responsable de la inducción de la reacción alérgica y pacientes que reaccionan a varias cefalosporinas además de la reactividad a la cefalosporina inductora. En un segundo estudio de estos mismos autores realizado en la misma población de pacientes pero cinco años después los porcentajes encontrados difieren15. Se encuentra un aumento importante de las reacciones selectivas a cefalosporinas hasta un 87 %, de las cuales un 58 % eran selectivas a un sola cefalosporina y el resto reacciona cruzadamente a otras cefalosporinas. Tan sólo un 13 % de los pacientes tenían reactividad cruzada con penicilinas.
Un caso especial: el Cefaclor
Desde 1970 se han publicado casos de cuadros similares a la enfermedad del suero tras la administración de cefaclor. La incidencia es de un 0,024 % a un 0,2 % por curso de tratamiento por cefaclor. Los síntomas clínicos suelen aparecer a la primera o segunda semana tras el comienzo del tratamiento. Se caracteriza por la aparición de fiebre (75-100 %), rash (eritema multiforme > 90 %) y artropatía (> 75 %). Los síntomas pueden empeorar a pesar de dejar el tratamiento y se necesitan de unas 2 a 8 semanas para resolver el cuadro cutáneo. A pesar de que se denomina SSLS no se han encontrado inmunocomplejos circulantes ni depósitos de IgM, IgA, IgE o complemento en el endotelio vascular. Aunque ciertas características puedan sugerir un mecanismo de hipersensibilidad tipo III, el comienzo a la semana, la presencia de eritema multiforme y la tardanza en la resolución del rash las asemeja a las reacciones por anticonvulsivantes y sulfamidas. Estos fármacos producen reacciones tardías por biotransformación a metabolitos potencialmente tóxicos.
Kearns et al han estudiado la patogenia de las reacciones a cefaclor, mediante el ensayo de la citotoxicidad linfocitaria in vitro utilizando tanto el fármaco como sus metabolitos. Para ello obtienen linfocitos de sangre periférica del paciente sometido a estudio y se incuban con cefaclor y con o sin microsomas hepáticos de ratón. Posteriormente cuantifican el porcentaje de muerte linfocitaria encontrando un mayor porcentaje de muerte celular en los pacientes con SSLR no encontrando diferencias entre los pacientes con reacciones de hipersensibilidad y los controles. Los pacientes con SSLR eran mas jóvenes (3,8 años) que los pacientes con hipersensibilidad (12,2 años). Cuando el ensayo se realizaba sin la presencia de microsomas hepáticos no se producía muerte celular por lo que la biotransformación del cefaclor parece ser un prerrequisito para la producción de SSLR en individuos susceptibles16.
REACCIONES ALÉRGICAS EN NIÑOS
Durante la infancia el tratamiento con antibióticos betalactámicos por vía oral es frecuente, no siendo raro la aparición de efectos adversos del tratamiento como reacciones cutáneas y síntomas gastrointestinales17. Muchos niños que reaccionan de esta forma son considerados alérgicos y se suspende el tratamiento por miedo a la aparición de reacciones adversas, aunque éste sea el fármaco de elección para infecciones serias. En muchos casos se administra un tratamiento alternativo con macrólidos o con sulfamidas, a pesar de que ninguno de estos fármacos sea el de primera elección y en muchas ocasiones puedan ocasionar efectos secundarios. Muchos pacientes que han experimentado una reacción urticarial a betalactámicos tienen pruebas cutáneas negativas y buena tolerancia a los mismos en las pruebas de provocación18,19. Además en el caso concreto de los niños se considera que las reacciones a penicilinas IgE mediadas20,21 así como las graves17,19 son raras. Por todo ello es fundamental realizar una correcta evaluación del niño mediante un completo estudio alergológico para evitar falsos diagnósticos.
La incidencia real de las reacciones alérgicas a betalactámicos en la infancia no es del todo conocida. La mayoría de los autores coinciden que alrededor del 10 % de los niños que son estudiados por haber presentado una reacción tras la toma de un antibiótico betalactámico son realmente alérgicos22-26, aunque otros autores lo cifran alrededor del 20 %19,27. Estas diferencias se deban probablemente al modo de selección de los pacientes a estudiar. Un estudio español evalúa los niños que acuden a una unidad de alergología infantil durante un periodo de 6 años por probable alergia a fármacos encontrando que estas reacciones son el 10 % del motivo de consulta en su servicio confirmándose el diagnostico en tan solo un 8.5 % de los casos, llamando la atención la baja incidencia de reacciones alérgicas a penicilina siendo el 9.7 % del total de fármacos implicados25.
Manifestaciones clínicas
Las reacciones alérgicas no inmediatas a betalactámicas, en niños suelen ser más frecuentes que en adultos. Se estima que el porcentaje es de un 11 % inmediatas, 39,4 % aceleradas y 49,6 % tardías27. La piel es el órgano más frecuentemente afectado, predominando los exantemas urticariales, seguidos en frecuencia por los exantemas maculopapulares. La incidencia de anafilaxia en niños es muy baja23,24-26,28 contrastando con lo que ocurre en adultos, y se estima que corresponde como máximo un 10-13 % del total de niños evaluados24,27.
Una de las reacciones que con más frecuencia se producen durante el tratamiento con betalactámicos, especialmente con aminopenicilinas, son los exantemas maculopapulares29. La incidencia con el tratamiento con ampicilina es de un 9,5 %30. Se ha pensado que estos exantemas eran idiopáticos ya que suelen aparecer de dos a tres días tras el inicio del fármaco, no esta asociado a la presencia de anticuerpos IgE específicos y no parece que predisponga al paciente a reacciones urticariales. En la última década se ha demostrado que estos exantemas pueden constituir reacciones no inmediatas mediadas por células y que se asocia a la presencia de pruebas cutáneas e intradérmicas positivas tardías31-33. En algunos casos las biopsias de las pruebas cutáneas muestras patrones histológicos similares a los de la alergia de contacto y la provocación con el fármaco reproduce la reacción31,33. Sin embargo, en otros casos de exantemas maculopapulares no existe evidencia de mecanismo inmune implicado y la provocación con el fármaco es bien tolerada33. En que forma intervienen otros factores es poco conocido.
Protocolo diagnóstico
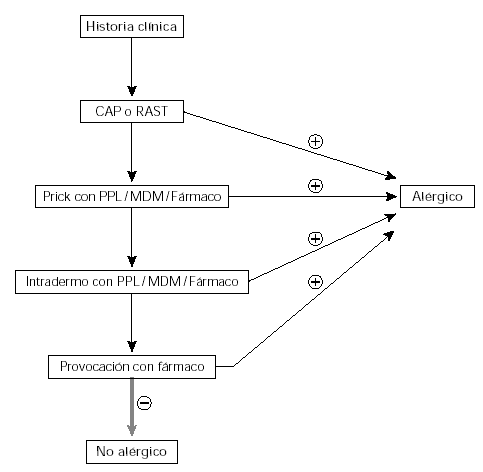
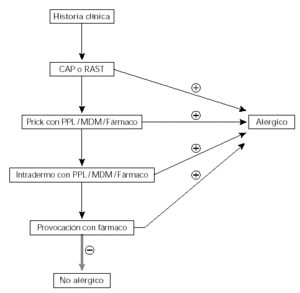
El diagnóstico de los individuos con hipersensibilidad a medicamentos se basa en la realización de una correcta historia clínica. El estudio de alergia a medicamentos lleva consigo la realización de pruebas diagnósticas in vivo entre las que se incluyen las pruebas cutáneas y estudios de tolerancia a simple ciego controladas utilizando placebos. Aunque no son de práctica generalizada los tests in vitro completan los tests in vivo. En la figura 3 se detalla el algoritmo diagnóstico propuesto para el diagnóstico de niños con reacciones de hipersensibilidad a betalactámicos.
Figura 3.--Algoritmo diagnóstico de hipersensibilidad a betalactámicos en niños.
Historia clínica
Se deben de recoger de forma detallada todos los fármacos que se han tomado antes de la reacción, el intervalo de tiempo entre la reacción y la toma de dichos fármacos con objeto de ver la relación de temporalidad y posible causalidad, y el número de días que el paciente está tomando el o los medicamentos antes de la aparición de la reacción. Con la historia clínica se consigue en muchas ocasiones información suficientemente válida para establecer el diagnóstico con cierto grado de certeza, aunque existen ocasiones en donde los datos obtenidos son incompletos, insuficientes y a veces incoherentes.
Pruebas cutáneas
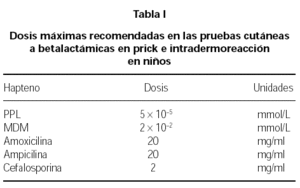
En primer lugar se realizarán mediante técnicas de prick y si son negativas mediante intradermorreacción. Estas pruebas se realizarán con los determinantes mayores (PPL) y menores de la bencilpenicilina (MDM). El MDM está compuesto por bencilpenicilina y ácido bencilpenicilóico exclusivamente. Además se usará amoxicilina, ampicilina y el fármaco implicado si fuese otro34. Las dosis máximas recomendadas se indican en la tabla I.
Medición de anticuerpos IgE específicos
Las ventajas con respecto a las pruebas cutáneas es que no están exentas de riesgo para el paciente, los resultados no se ven influenciados por el tratamiento con medicamentos concomitantes, pueden ser preferible en ciertos grupos tales como niños, pacientes con dermografismo o con una dermatitis extendida. Pero los tests in vitro también tienen desventajas: es mas caro que el test cutáneo, es menos sensible aunque existen pacientes con pruebas cutáneas negativas y tests in vitro positivos, los resultados no se disponen inmediatamente y prácticamente solo están puestos a punto para betalactámicos por lo que la mayoría de los estudios se han realizado con estos antibióticos. El radio-allergo-sorbent-test (RAST) ha sido el método mas validado por los laboratorios para la medición de anticuerpos IgE específicos35. Otra técnica muy utilizada y suficientemente validada es el sistema de CAP FEIA cuyos resultados tienen una alta correlación con el RAST con la ventaja de no utilizar isótopos radiactivos36.
Administración controlada del fármaco
Básicamente consiste en la administración de dosis crecientes y progresivas del fármaco a intervalos variables de 30 a 60 minutos hasta alcanzar la dosis terapéutica habitual, utilizando placebos. La técnica se realiza a simple ciego y en ocasiones a doble ciego. Es una técnica no exenta de riego y por razones éticas no puede ser usado de forma generalizada37.
La utilidad de cada uno de estos métodos diagnósticos es variable en diferentes estudios ya que algunos encuentran que las pruebas cutáneas diagnostican prácticamente a todos los realmente alérgicos23,24,38 a otros en los que no diagnostican a ninguno22 y es necesario provocarlos a todos. Las diferencias pueden ser explicadas por la proporción de reacciones inmediatas y no inmediatas incluidas en cada estudio. Así en un estudio reciente se encuentra que las pruebas cutáneas diagnostican un 73 % de las reacciones inmediatas y un 37 % de las no inmediatas por lo que un 23 % de las inmediatas y un 77 % de las no inmediatas necesitan ser provocadas para realizar un correcto diagnóstico27.
Pérdida de sensibilidad
La posibilidad de encontrar una prueba cutánea positiva disminuye con el intervalo de tiempo transcurrido entre la reacción y el estudio. Esto ocurre en el caso de las reacciones inmediatas ya que en las no inmediatas el tiempo transcurrido no parece que influya39. Esto puede ser debido a un aclaramiento de los anticuerpos IgE específicos en el primer caso y a que en el segundo caso al estar mediada por linfocitos T la memoria inmunológica de estos permanece inalterable en el tiempo. Al igual que existe la posibilidad de que pruebas cutáneas positivas se negativicen con el tiempo puede ocurrir el caso de que pacientes alérgicos a medicamentos y con pruebas cutáneas negativas vuelvan a ser positivas tras nuevos contactos con el fármaco aunque el porcentaje real de repositivización en niños es desconocido.
CONCLUSIONES
Podemos concluir que solo un pequeño porcentaje de niños con reacciones sugestivas de alergia a antibióticos betalactámicos realmente lo son y la mayoría de reacciones pueden ser atribuidas fundamentalmente a agentes infecciosos o a la interacción entre el agente infeccioso y el fármaco. Esto nos obliga a realizar un diagnóstico claro para no etiquetar a los pacientes como falsamente alérgicos. Las pruebas cutáneas son un método eficaz fundamentalmente en el diagnostico de las reacciones alérgicas inmediatas a betalactámicos y las aceleradas y tardías se diagnostican fundamentalmente por provocación.