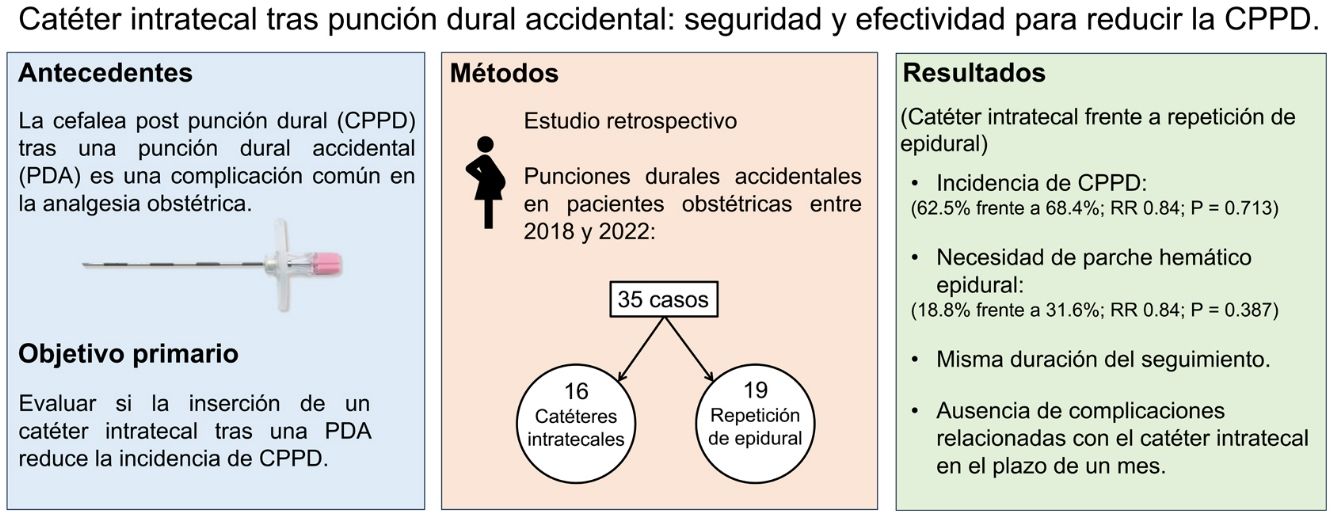
La cefalea post punción dural (CPPD) tras una punción dural accidental (PDA) es una complicación común en la analgesia obstétrica. Se ha propuesto que la inserción de un catéter intratecal (CIT) tras una PDA puede reducir la incidencia de CPPD y la necesidad de parche hemático epidural (PHE). Nuestro objetivo primario fue evaluar si la inserción de un CIT tras una PDA reduce la incidencia de CPPD en las pacientes obstétricas. Los objetivos secundarios incluyeron la evaluación de los requerimientos de PHE y las complicaciones relacionadas con el CIT.
MétodosRealizamos un estudio retrospectivo de todas las pacientes obstétricas con PDA documentada durante su analgesia para el parto entre enero de 2018 y diciembre de 2022. Se compararon los datos de las pacientes a las que se había insertado un CIT y aquellas con repetición de epidural.
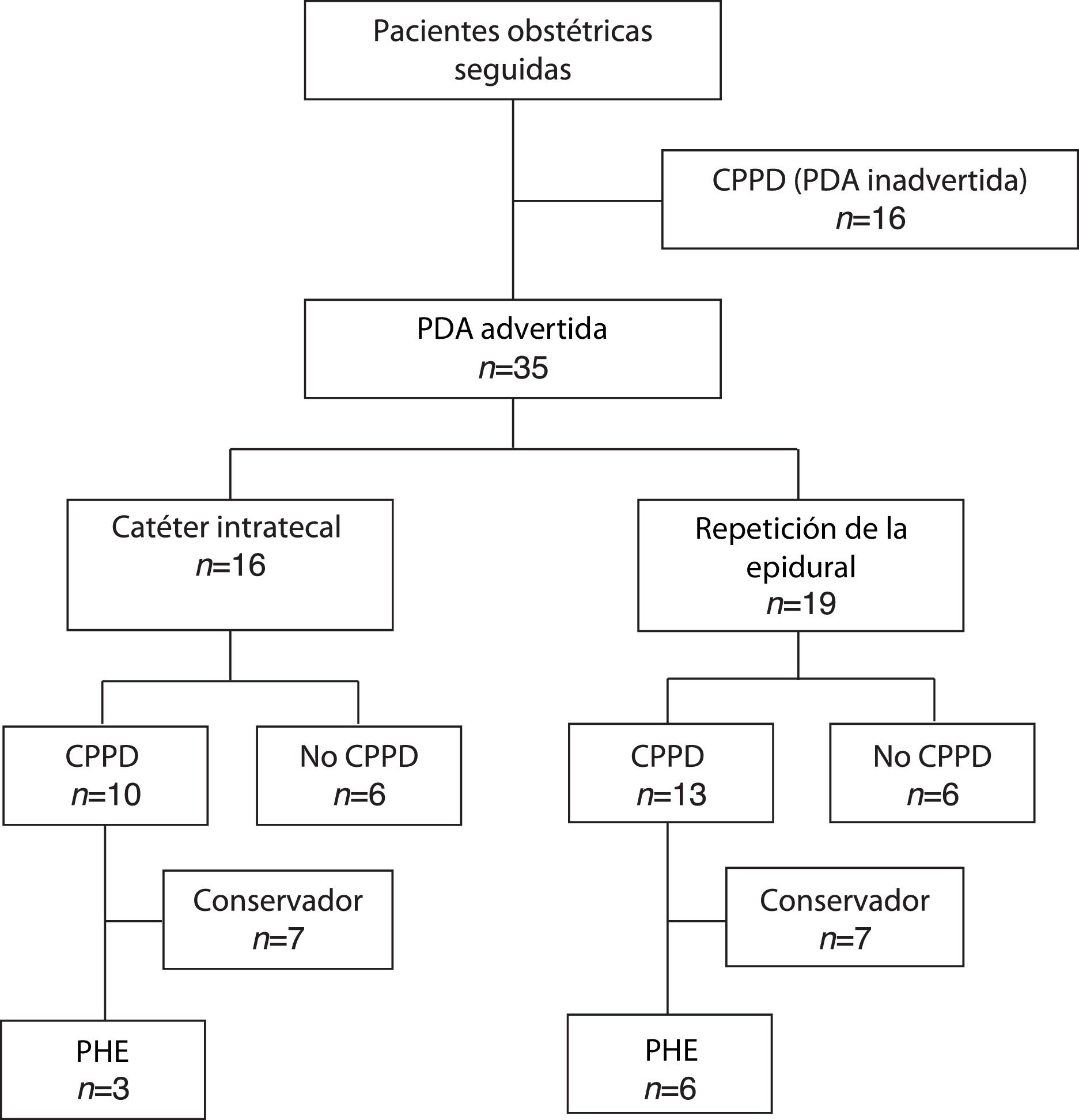
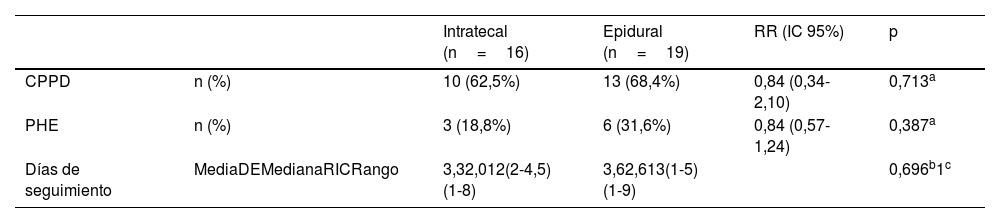
ResultadosA lo largo de nuestro periodo de estudio de 5años se documentaron 35 casos de PDA. De estos, 16 pacientes (45,7%) recibieron un CIT durante 24horas, mientras que 19 (54,3%) recibieron una nueva epidural. No se observó diferencia significativa en cuanto a la incidencia de CPPD entre los grupos de CIT y de repetición de la epidural (62,5% frente a 68,4%; RR: 0,84; p=0,713), ni de necesidad de PHE (18,8% frente a 31,6%; RR: 0,84; p=0,387). La duración del seguimiento no difirió significativamente entre los grupos y no se reportaron complicaciones relacionadas con el CIT en el periodo de 1mes.
ConclusionesNuestros hallazgos concuerdan con los de la literatura previamente reportada, lo cual indica una tendencia que favorece el uso de CIT. Además del beneficio potencial de reducir la incidencia de CPPD, su uso es seguro y aporta analgesia de calidad con un inicio de acción rápido.
Post-dural puncture headache (PDPH) after an accidental dural puncture (ADP) is a common complication in obstetric analgesia. It has been proposed that inserting an intrathecal catheter (ITC) after an ADP may reduce PDPH incidence and the need for therapeutic epidural blood patch (EBP). Our primary objective was to assess if the insertion of an ITC after an ADP reduces the incidence of PDPH in obstetric patients. Secondary objectives included evaluating EBP requirements and ITC-related complications.
MethodsWe conducted a retrospective study of all obstetric patients with a documented ADP during their labor analgesia between January 2018 to December 2022. Data from the patients in whom an ITC was inserted and those with a repeated epidural were compared.
ResultsOver our 5-year study period, 35 cases of ADP were documented. Of these, 16 patients (45.7%) received an ITC for 24hours, while 19 (54.3%) underwent epidural re-siting. No significant difference was observed in PDPH incidence between ITC and re-sited epidural groups (62.5% vs 68.4%; RR: 0.84; P=.713), nor in EBP requirement (18.8% vs 31.6%; RR: 0.84; P=.387). Follow-up duration did not differ significantly between groups and no ITC-related complications were reported within 1month.
ConclusionsOur findings align with previously reported literature, indicating a trend favoring ITC utilization. In addition to the potential benefit of reducing PDPH incidence, their use is safe and provides quality analgesia with rapid onset.