Estimar la frecuencia de prácticas inefectivas en la atención primaria (AP) en función de la opinión de profesionales clínicos, así como valorar la importancia, consecuencias y factores que pueden estar contribuyendo a su mantenimiento.
Material y métodosEncuesta de opinión online a una muestra de conveniencia de 575 profesionales de la AP seleccionados a partir de artículos publicados en los últimos años de las revistas Atención Primaria y Semergen.
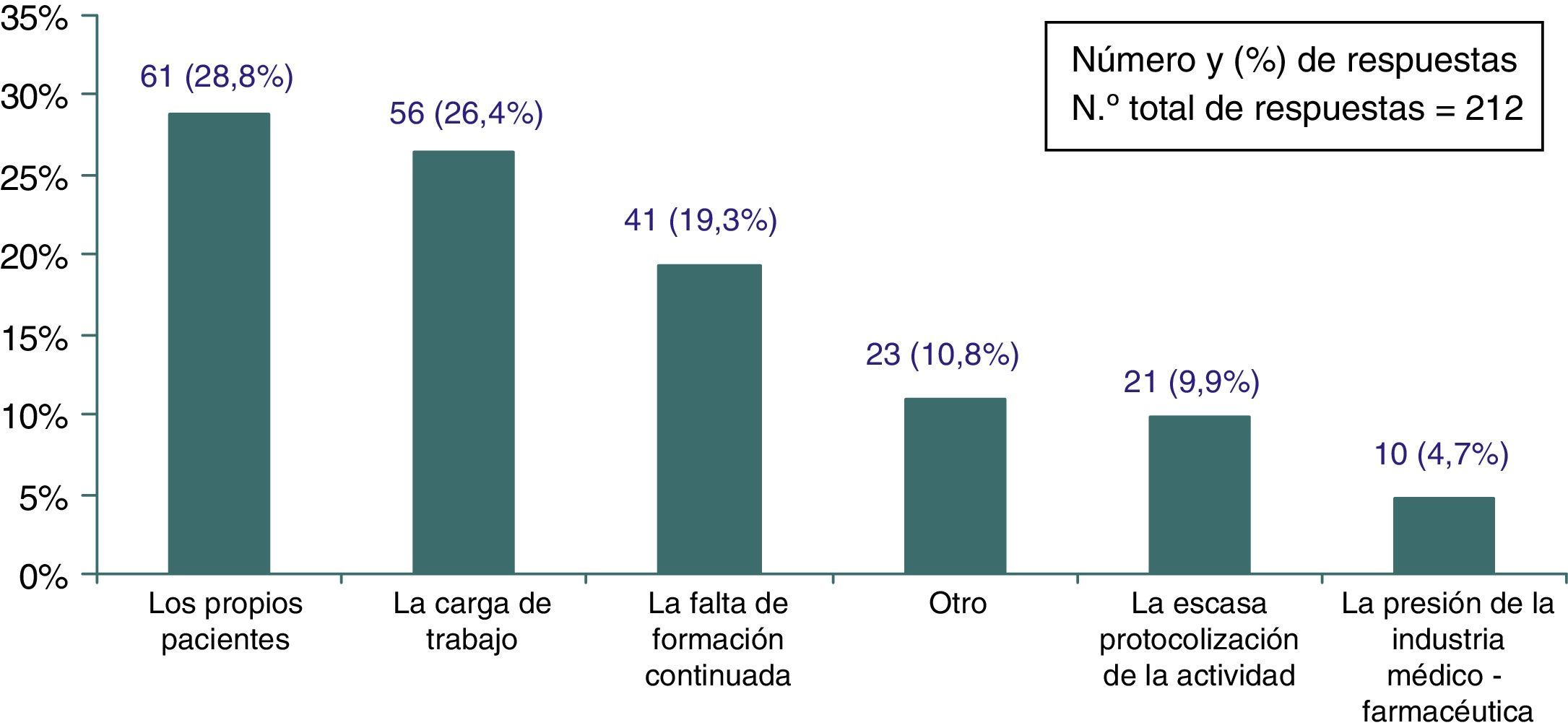
ResultadosRespondieron 212 encuestados (37%). Para el 70,6% (IC 95%: 64,5-73,7) el problema de las prácticas inefectivas resultó frecuente o muy frecuente en AP y la importancia fue valorada con una puntuación media de 7,3 (DE=1,8) sobre 10. Las principales consecuencias de las prácticas inefectivas fueron poner en peligro la sostenibilidad del sistema (48,1%; IC 95%: 41,2-54,9) y el daño a los pacientes (32,1%; IC 95%: 25,7-38,5). Contribuyeron a su mantenimiento los propios pacientes (28%; IC 95%: 22,6-35,0), la carga de trabajo (26,4%; IC 95%: 20,3-32,5) y la falta de formación continuada (19,3%; IC 95%: 13,9-24,7). Los procesos clínicos con mayor grado de utilización inadecuada fueron la prescripción de antibióticos en determinadas infecciones, la periodicidad del cribado del cáncer de cérvix, el control farmacológico de la diabetes tipo 2, la utilización de psicofármacos en ancianos y el uso de analgésicos en pacientes con hipertensión o insuficiencia renal.
ConclusionesLa utilización de intervenciones inefectivas en AP fue apreciada como un problema muy relevante que afectaría a muchos pacientes, pondría en peligro la sostenibilidad del sistema y causaría daño a los pacientes.
To estimate the frequency of ineffective practices in Primary Health Care (PHC) based on the opinions of clinical professionals from the sector, and to assess the significance, implications and factors that may be contributing to their continuance.
Material and methodsAn on line survey of opinion from a convenience sample of 575 professionals who had published articles over the last years in Atención Primaria and Semergen medical journals.
ResultsA total of 212 professionals replied (37%). For 70.6% (95% confidence interval [CI] 64.5 to 73.3) the problem of ineffective practices is frequent or very frequent in PHC, and rate their importance with an average score of 7.3 (standard deviation [SD]=1.8) out of 10. The main consequences would be endangering the sustainability of the system (48.1%; 95% CI, 41.2 to 54.9) and harming patients (32.1%; 95% CI, 25.7 to 38.5). These ineffective practices are the result of the behaviour of the patients themselves (28%; 95% CI, 22.6 to 35.0) workload (26.4%; 95% CI, 20.3 to 32.5), and the lack of the continuous education (19.3%; 95% CI, 13.9 to 24.7). Clinical procedures of greatest misuse are the prescribing of antibiotics for certain infections, the frequency of cervical cancer screening, rigorous pharmacological monitoring of type 2 diabetes in patients over 65 years, the use of psychotropic drugs in the elderly, or the use of analgesics in patients with hypertension or renal failure.
ConclusionsThe use of ineffective procedures in PHC is considered a very important issue that negatively affects many patients and their treatment, and possibly endangering the sustainability of the system and causing harm to patients.
Actualmente hay un gran movimiento de ámbito internacional que busca identificar y reducir el uso de aquellas intervenciones de salud que ofrecen beneficios marginales, ya sea por el uso excesivo, mal uso o desperdicio. Las razones para este movimiento son de 3 tipos: 1) la primera de naturaleza ética, debido a que las pruebas diagnósticas o tratamientos innecesarios pueden causar daño en los pacientes sin proporcionarles ningún beneficio; 2) la segunda de carácter científico-técnico, pues la calidad asistencial y la buena práctica están reñidas con cualquier actuación innecesaria; y 3) la tercera de índole económica, ya que la contención de los costes sanitarios y la sostenibilidad de los sistemas asistenciales deben lograrse no con recortes indiscriminados, sino a partir de la eliminación de las intervenciones inefectivas y la difusión de las más coste-efectivas1,2.
Quizá los exponentes máximos de este movimiento han sido las iniciativas del National Institute for Clinical Excelence (NICE)3 o la más reciente de «elegir sabiamente» (choosing wisely), liderada en EE. UU. por la ABIM Foundation4. Sin embargo, otras iniciativas han aparecido también en otros países5, incluido recientemente España6, impulsadas en ocasiones por agrupaciones de pacientes7 o respaldadas, en otros casos, por medios de difusión científica como The British Medical Journal que ha lanzado una campaña al respecto8,9, o JAMA, que tiene un apartado específico para los artículos relacionados con este tema (Less is more). El problema es tan importante que incluso se ha llegado a sugerir que la sobreutilización tecnológica y, en especial, el sobrediagnóstico podría ser la norma y no la excepción en la práctica médica actual10.
Aunque la mayoría de las prácticas señaladas como inefectivas tienen que ver con el uso de tecnología de alto coste en los centros de atención especializada, algunas de ellas, como la prescripción de determinadas pruebas diagnósticas o el uso de antibióticos también tienen relación con la atención primaria (AP), que es el elemento central del sistema sanitario y el primer punto de contacto individual y comunitario con el sistema de salud11–13.
Existen algunos estudios parciales en el ámbito de la AP, en relación principalmente con la adecuación de la prescripción y el gasto farmacéutico14; los factores asociados a las derivaciones inadecuadas entre AP y especialistas15; o la utilización de pruebas de laboratorio16, pero no tenemos información suficiente sobre el grado de penetración que podrían tener estas prácticas inefectivas en la AP, ni tampoco sobre la consciencia que tienen los profesionales de la magnitud de ese problema o de la propia inefectividad de alguna de las prácticas identificadas como de bajo valor y que pueden estar practicándose en ese nivel asistencial13.
Disminuir en lo posible el consumo sanitario inapropiado se ha convertido en un aspecto fundamental de la racionalidad en las políticas sanitarias que la crisis económica ha puesto sobre el tapete17. En España el gasto sanitario total ha pasado a representar el 9,6% del producto interior bruto en 2010, generándose en AP el 37% del mismo, con un crecimiento medio anual per cápita del 2,5% en el período 2000-201018. Una buena parte de ese gasto, sin duda, estaría relacionado con intervenciones innecesarias o de utilidad cuestionable y su eliminación sería una de las vías más apropiadas para racionalizar ese gasto.
En ese sentido, los objetivos del presente estudio fueron: estimar la frecuencia y valorar la importancia que los médicos de AP conceden a la utilización de prácticas inefectivas en su ámbito asistencial, así como las consecuencias que podrían estar ocasionando, los factores que estarían contribuyendo a su mantenimiento e identificar las principales áreas de intervención, para lograr mejoras en esta cuestión.
MetodologíaTipo de estudioEstudio descriptivo en el que se analizaron las respuestas a una encuesta de opinión sobre la utilización de algunas intervenciones consideradas infectivas realizada a una muestra de médicos de AP, que fue seleccionada a partir de los autores de contacto reseñados en artículos publicados en las revistas Atención Primaria y Semergen.
Ámbito de estudioSin una demarcación geográfica específica, se utilizó un ámbito de conveniencia que pretendía representar la visión personal de determinados informadores clave, como son quienes publican estudios en esas revistas, órganos de difusión de las 2 principales sociedades médicas de AP de España, con un desempeño profesional activo y una especial inquietud investigadora.
Selección de la muestraSe revisaron los números publicados de las revistas citadas entre enero de 2008 y junio de 2013, obteniéndose las direcciones de los correos de contacto de los autores. Se descartaron, cuando fue posible porque así constaba en las credenciales, todos aquellos que no fueran médicos o cuyo ámbito de trabajo no fuera la AP. Se reunió así una muestra inicial de 792 potenciales profesionales a encuestar, que finalmente se redujo a 575 tras eliminar 163 (20,6%) de las direcciones de correo que no estaban activas y otras 54 (6,8%) cuyo titular manifestó no trabajar en el ámbito de la AP.
Diseño del cuestionarioDos de los autores revisaron de forma independiente la lista completa de Choosing-Wisely4 para identificar aquellos procedimientos o prestaciones que se utilizaban en el ámbito de la AP, resolviendo posteriormente, tras un proceso de discusión y consenso informal, tras consulta de la cartera de servicios de AP del Sistema Nacional de Salud, cualquier diferencia en las prestaciones seleccionadas.
Con las 17 intervenciones seleccionadas de esta manera se elaboró un cuestionario para que los profesionales valorasen la frecuencia de uso de dichas prácticas teniendo en cuenta su propia experiencia profesional, su entorno habitual de trabajo y tomando como referencia la población de casos en los que esa intervención fuera de aplicación. Para cuantificar dicha opinión se estableció una escala tipo Likert graduada en 5 niveles de respuesta: 1) muy raramente (<1% de los casos); 2) ocasionalmente (1-10% de los casos); 3) con cierta frecuencia (10-25% de los casos); 4) con bastante frecuencia (25-50% de los casos); y 5) en la mayoría de los casos (>50% de los casos). Adicionalmente se añadieron otras 5 preguntas de carácter general sobre la frecuencia, relevancia y repercusiones que la utilización de prácticas inefectivas estaba teniendo en AP.
Se utilizó la plataforma de Google Drive para elaborar, remitir y administrar on line el cuestionario. Previamente se realizó una prueba piloto con 7 personas que trabajaban en AP para comprobar el grado de comprensión de las preguntas y el buen funcionamiento de su cumplimentación.
Tiempo del estudioEl cuestionario se remitió de forma personalizada y acompañado de una carta de presentación explicativa a los correos de la muestra seleccionada a principios de junio de 2013 (días 3 y 4), cerrándose la recepción de respuestas el 3 de julio de 2013.
Variables recogidasAdemás de las respuestas a cada una de las preguntas del cuestionario se recogió información sobre las variables del médico: sexo, grupo de edad, años de experiencia y frecuencia de lectura de artículos científicos al año. No se incluyó la C. A. de origen para evitar la sensación de pérdida de anonimato de los encuestados y facilitar la participación.
Análisis estadísticoLas posibles diferencias en la opinión de los encuestados se analizaron con las pruebas de Chi-cuadrado de Pearson (variables cualitativas) y el test de Kruskal-Wallis (variables cuantitativas). Para ello, las variables respuesta se agruparon siempre en 3 grupos: «<10% de los casos» (escalas 1 y 2 de Likert); «entre el 10 y el 25% de los casos» (escala 3 de Likert) y «>25% de los casos» (escalas 4 y 5 de los casos). De la misma forma se agruparon los años de experiencia profesional (menos de 10 años de experiencia; entre 11 y 20 años de experiencia y más de 20 años de experiencia) y los artículos científicos leídos al año (menos de 10 artículos leídos al año, entre 11 y 20 artículos al año y más de 20 artículos leídos al año). El nivel de significación estadística se estableció para cualquier valor p≤0,05.
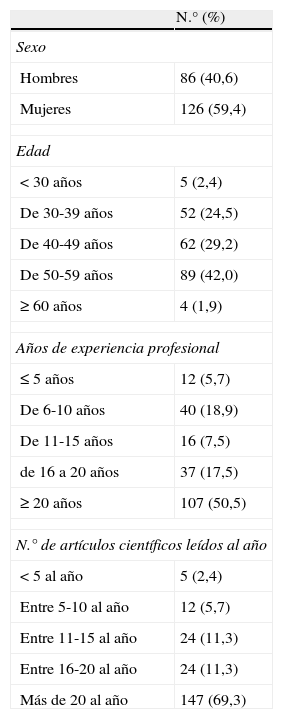
ResultadosTasa de respuesta y perfil de respondedoresSe recibieron 212 respuestas, lo que representa una tasa de respuesta de 36,9%. La mayoría eran varones, de entre 50 y 59 años, con más de 20 años de experiencia profesional y que acostumbraban a leer más de 20 artículos científicos al año (tabla 1).
Características de los médicos de atención primaria que contestaron la encuesta (n=212)
| N.° (%) | |
| Sexo | |
| Hombres | 86 (40,6) |
| Mujeres | 126 (59,4) |
| Edad | |
| <30 años | 5 (2,4) |
| De 30-39 años | 52 (24,5) |
| De 40-49 años | 62 (29,2) |
| De 50-59 años | 89 (42,0) |
| ≥60 años | 4 (1,9) |
| Años de experiencia profesional | |
| ≤5 años | 12 (5,7) |
| De 6-10 años | 40 (18,9) |
| De 11-15 años | 16 (7,5) |
| de 16 a 20 años | 37 (17,5) |
| ≥20 años | 107 (50,5) |
| N.° de artículos científicos leídos al año | |
| <5 al año | 5 (2,4) |
| Entre 5-10 al año | 12 (5,7) |
| Entre 11-15 al año | 24 (11,3) |
| Entre 16-20 al año | 24 (11,3) |
| Más de 20 al año | 147 (69,3) |
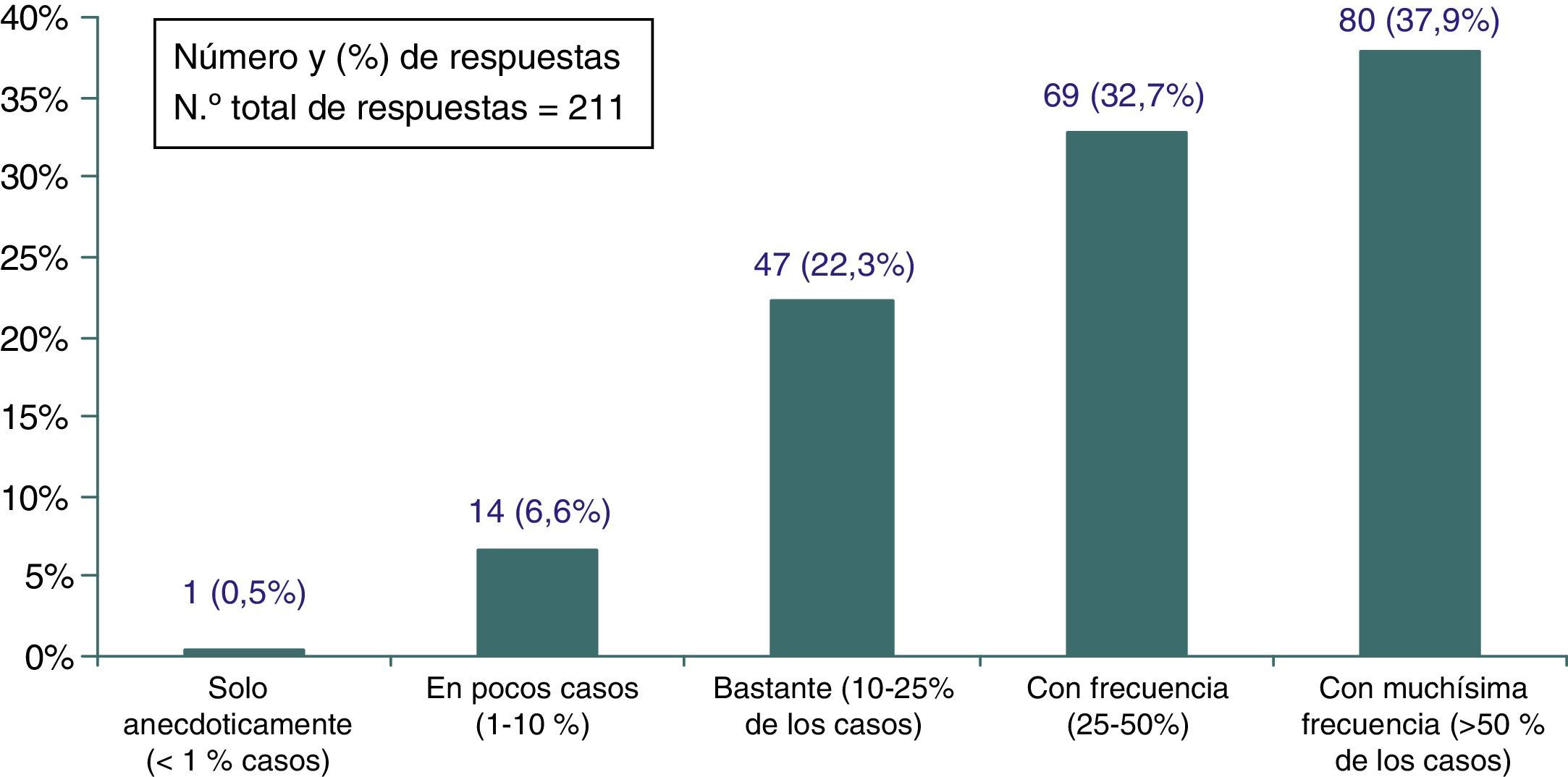
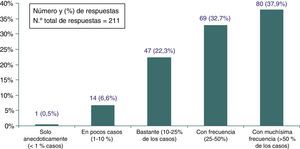
Más del 70% (IC 95%: 64,5-73,7) de los encuestados opinó que los problemas de sobremedicación, sobrediagnóstico o sobretratamiento (fig. 1) podrían estar afectando a más del 25% de los pacientes atendidos en AP. No se hallaron diferencias en esta apreciación ni en función del sexo (p≥0,92), la edad (p≥0,57), los años de experiencia profesional (p≥0,42) y el número de artículos científicos leídos al año (p≥0,75).
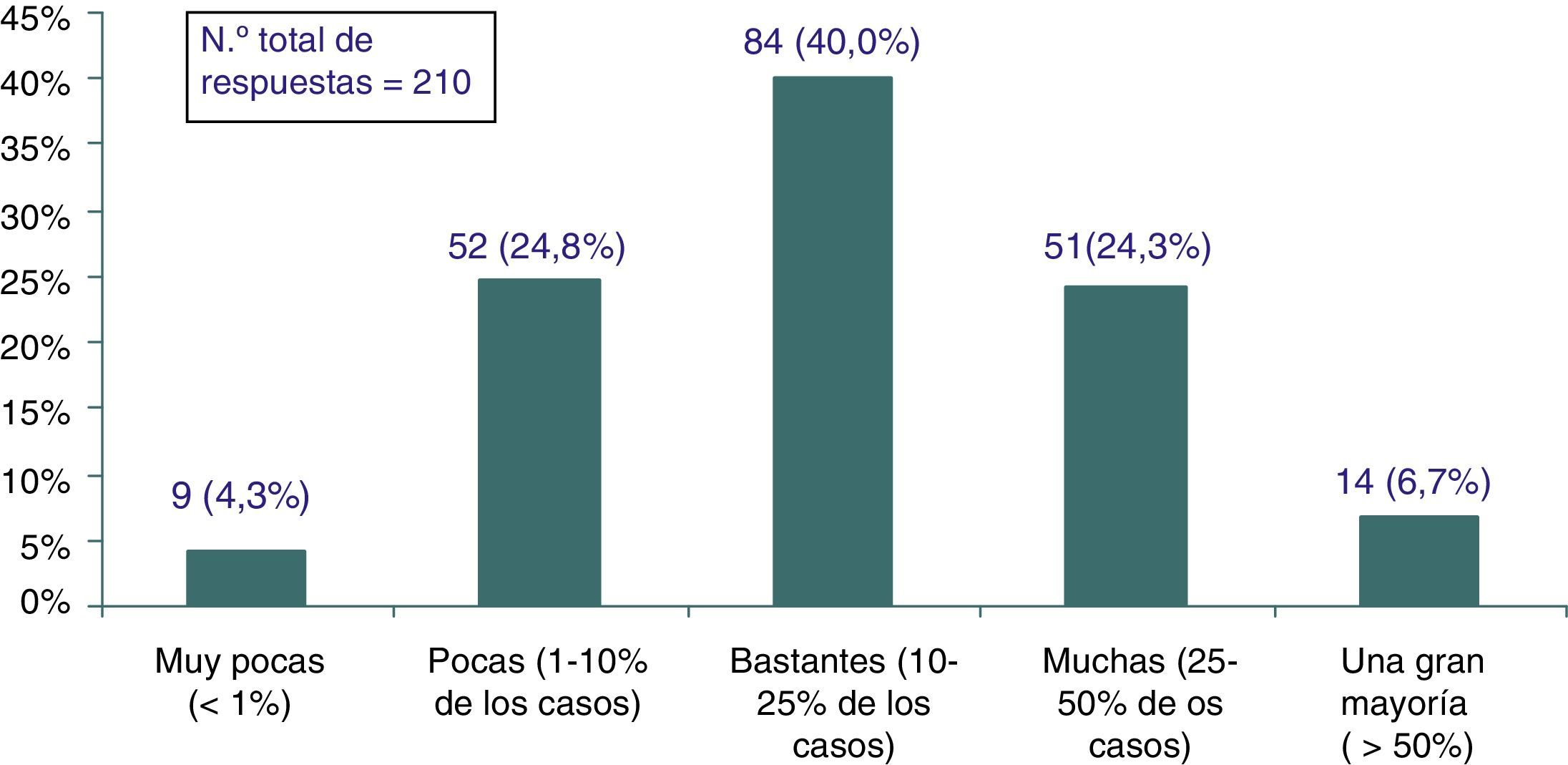
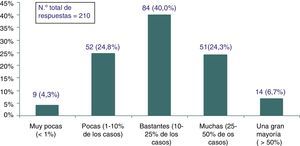
Volumen de prácticas inefectivasPara el 40% (IC 95%: 33,4-46,6) de los encuestados el 10-25% de las prácticas que se realizan en AP deberían dejar de hacerse por ser inefectivas, e incluso un 31% (IC 95%: 24,7-37,3) opinaba que esa inefectividad afectaría a más del 25% de las intervenciones realizadas (fig. 2). Tampoco en este caso existían diferencias significativas en relación con las variables sociodemográficas de los encuestados.
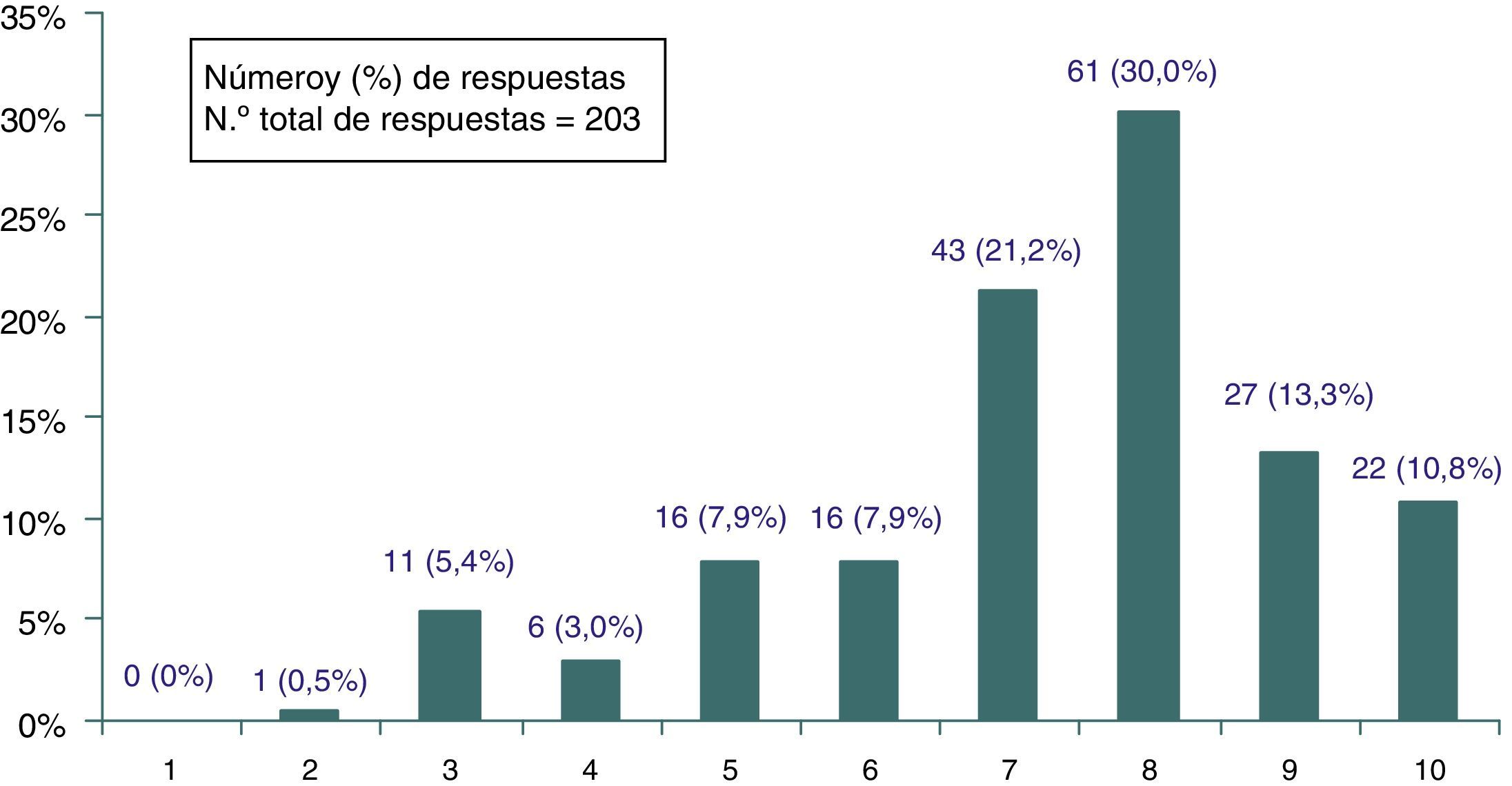
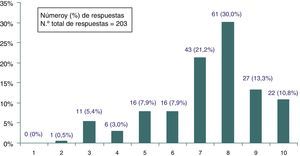
Importancia del problemaEn una escala de 0 a 10 la valoración media que los encuestados dio a la importancia del problema de las prácticas inefectivas en AP fue de 7,3 puntos (DE=1,8) (IC 95%: 7,1-7,6) y más del 50% (IC 95%: 47,2-60,9) le asignaron una puntuación de 8 o más puntos (fig. 3). No se hallaron diferencias en esa valoración media cuando se analizaron las variables sexo (p≥0,7); edad (p≥0,11) o número de artículos leídos (p≥0,29), pero sí en función de los años de experiencia profesional (p≤0,01), correspondiendo una valoración media ligeramente menor a quienes tenían más de 20 años de experiencia profesional (media 6,9; DE=1,9), con respecto a los que llevaban trabajando menos de 10 años (media 7,9; DE=1,6) o entre 10 y 20 años (7,6; DE=1,6).
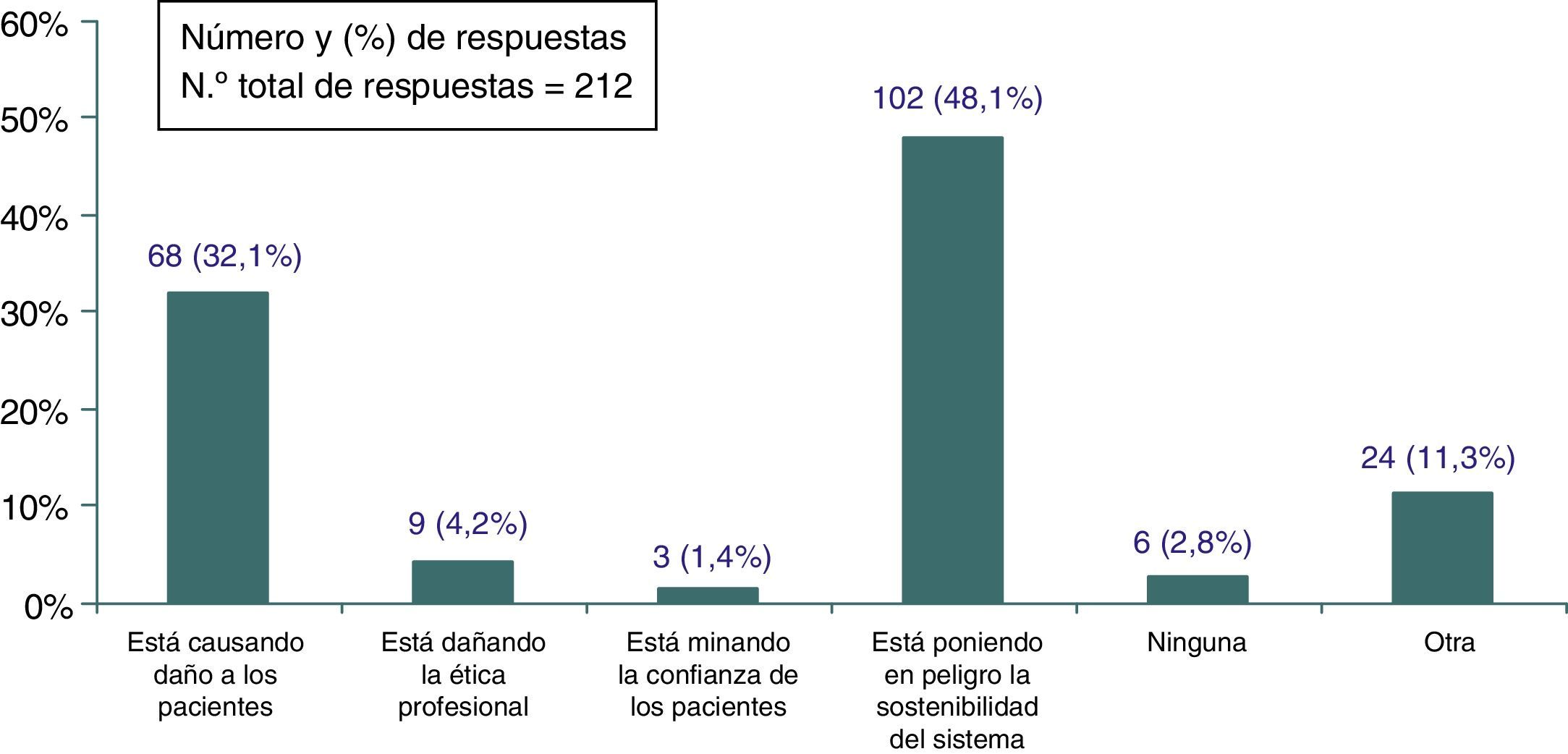
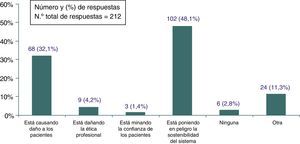
Consecuencias del problemaPara la mayoría de los encuestados las principales consecuencias de la existencia de prácticas inefectivas en la AP fueron que se estaba poniendo en peligro la sostenibilidad del sistema (48,1%; IC 95%: 41,2-54,9) y causando daño a los pacientes (32,1%; IC 95%: 25,7-38,5). Además, una gran mayoría de quienes señalaron en esta pregunta la opción «Otras» (fig. 4), lo hicieron para subrayar que se afectaban en igual medida la sostenibilidad y la posible iatrogenia para los pacientes, así como un listado heterogéneo de efectos tales como la «medicalización de la vida», la «aparición de resistencia a los antibióticos», «la sobrecarga asistencial» o «la pérdida de tiempo».
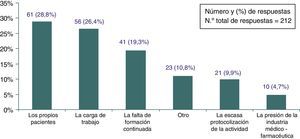
Factores contribuyentes al mantenimiento de prácticas inefectivasHasta un 28,8% de los encuestados (IC 95%: 22,6-35,0) opinaba que son los propios pacientes los causantes del mantenimiento de dichas prácticas en AP, otro 26,4% (IC 95%: 20,3-32,5) que es la carga de trabajo el principal factor causante de estas prácticas y otro 19,3% (IC 95%: 13,9-24,7) consideraba que la raíz del problema está en la falta de formación continuada (fig. 5). No había diferencias en las respuestas ni por sexo, edad, años de experiencia o por cantidad de artículos científicos leídos al año.
Opinión sobre el uso de determinadas intervencionesLos resultados de la encuesta sobre las 17 intervenciones seleccionadas de la lista de Choosing Wisely pueden consultarse en el anexo 1, agrupadas en 4 epígrafes.
Las intervenciones clínicas que, según los encuestados, presentaron un mayor grado de utilización inadecuada fueron las siguientes: la prescripción de antibióticos en procesos infecciosos de probable origen vírico como la rinosinusitis no complicada, ya que el 32,6% (IC 95%: 26,2-39,0) opinaba que se utilizaban en más del 25% de los casos; la periodicidad del cribado del cáncer de cuello uterino, el cual se realizaba anualmente en más del 25% de los casos según el 23,6% (IC 95%: 17,9-29,3) de los encuestados; el control estrecho mediante fármacos de la diabetes tipo 2 en pacientes≥65 años, el cual se llevaba a cabo para el 68,4% (IC 95%: 62,1-74,7) de los encuestados en más del 25% de los pacientes; la utilización de benzodiacepinas, hipnóticos y antipsicóticos en pacientes ancianos, el cual en opinión del 63,2% (IC 95%: 56,7-69,7) de los encuestados se realizaba en más del 25% de los casos y el uso de analgésicos en pacientes con hipertensión o insuficiencia renal, los cuales se utilizaban en más del 25% de las ocasiones según el 35,8% de los encuestados.
Se analizaron las respuestas sobre el grado de utilización inadecuada en función del sexo, la edad, los años de experiencia o el número de artículos leídos al año. En el caso de la variable sexo de los encuestados solo había diferencias en las respuestas en el caso de la utilización de benzodiacepinas e hipnóticos en casos de insomnio, agitación o síntomas delirantes, pues las mujeres opinaban en mayor medida que los varones que estas se utilizaban en menos del 10% de los casos (p=0,03).
Cuando se examinó la edad de los encuestados únicamente se apreciaron diferencias en las respuestas en el caso de la utilización de medicamentos para mantener una cifra de hemoglobina glucosilada ≤7,5% en mayores de 65 años con diabetes tipo 2, ya que los médicos más jóvenes (hasta 39 años) opinaban en una mayor proporción que el resto de encuestados que dicha utilización se daba en más del 50% de los casos (p=0,05).
Considerando el número de artículos leídos al año por cada profesional, había diferencias en las respuestas sobre la utilización de densitometrías para el cribado de osteoporosis, siendo quienes leían menos artículos al año (menos de 10) los que consideraban que dicha intervención se realizaba en mucha menor medida que el resto de los encuestados (p=0,02).
Por último, teniendo en cuenta los años de experiencia profesional, las diferencias de respuesta se manifestaron en los casos de la utilización de antibióticos en las adeno-conjuntivitis víricas, en las infecciones respiratorias de probable origen viral y en la utilización de antitusivos o anticatarrales en menores de 4 años. En el primer caso eran quienes tenían entre 10-20 años de experiencia quienes tenían un diferente patrón de respuestas, apreciando una mayor frecuencia de uso de esta prescripción que el resto (p=0,04). Sobre la utilización de antibióticos en las infecciones respiratorias de origen viral quienes tenían menor experiencia profesional distribuyeron su respuesta de forma más homogénea en las 4 primeras opciones (entre<1% y el 50% de los casos); quienes contaban con una experiencia de entre 10-20 años lo hicieron más marcadamente en las 3 opciones centrales (entre el 1% y el 50%) y quienes tenían más de 20 años de experiencia en las 3 primeras (entre<1% y el 25%) (p=0,03). Finalmente, en el caso del uso de antitusivos y anticatarrales las diferencias (p=0,04) se sustentaron principalmente porque quienes tenían menos experiencia opinaban que esos medicamentos se usaban en mayor medida que lo que pensaban quienes tenían una experiencia superior a 20 años.
DiscusiónEn el uso excesivo de los servicios sanitarios los daños superan a los beneficios, lo que suele derivar en una disminución de la calidad del servicio, un incremento de los riesgos para el paciente y un aumento de los costes1,2,8,9. Aunque podría parecer que ese uso excesivo se da principalmente en el ámbito de la atención especializada por su mayor dotación tecnológica, el uso inapropiado también afecta al terreno de la AP12,13. De ello también daban cuenta los encuestados en este estudio, que concretaban su importancia en una puntuación media de 7,3 sobre 10, y consideraban que se trata de un problema muy frecuente en el día a día y que, en opinión mayoritaria, podría afectar a más del 10% de las prácticas clínicas que se realizan habitualmente. No podemos aventurar una estimación del coste y los daños que estas intervenciones inapropiadas podrían estar causando, pero teniendo en cuenta el volumen de actividad que se genera en este ámbito asistencial (213 millones de consultas de adultos y 32 millones de consultas de pacientes pediátricos en España en 2012, según datos del sistema de información de atención primaria [SIAP]19), las cifras podrían ser, sin duda, importantes.
Ya se conoce desde hace tiempo que los sistemas sanitarios pueden ser también inductores de enfermedad. Este fenómeno tan paradójico está cobrando una importancia cada vez mayor y una de sus causas podría ser la utilización inapropiada de intervenciones sanitarias. Así lo veían también los encuestados en este estudio, al destacar el potencial daño a los pacientes y el riesgo de quiebra del sistema como las 2 principales consecuencias que la sobremedicalización está ocasionando, y en ello coincidían con lo señalado en todas las publicaciones relativas al mismo tema1,11.
No es fácil encontrar un factor principal al que atribuir el origen y mantenimiento de estas prácticas y, como señalaban algunos de los encuestados, lo más probable es que obedezca a un conjunto de elementos que interactúan. Entre ellos destacaba el protagonismo dado a los propios pacientes que eran señalados como uno de los agentes principales en la persistencia de estas prácticas inefectivas, y en cuyo trasfondo podría estar la denunciada «medicalización» de la sociedad, la cual convierte a los pacientes en demandantes espontáneos de servicios sanitarios de dudosa efectividad, estimulados por la presión mediática ejercida sobre determinados temas de salud, de forma a menudo interesada, por determinados grupos de interés20.
Otros factores que se identificaron como contribuyentes principales al mantenimiento de esas prácticas inefectivas eran la carga de trabajo y la falta de formación continuada. Está claro que la formación continua es la vía más adecuada para mantener la competencia profesional y garantizar su adaptación a las nuevas situaciones, tecnologías y conocimientos21. Con respecto a la carga de trabajo es una reivindicación ya antigua en la AP la demanda de más tiempo para atender a los pacientes con la calidad asistencial y la dignidad profesional debidas, reivindicación que acabó cuajando en la denominada «Plataforma diez minutos» que planteaba un mínimo de 10min para atender a cada paciente, así como un tiempo adicional para otras tareas, tales como formación continuada, revisión de casos, etc., necesarias asimismo para una práctica clínica de calidad22.
De las prácticas inadecuadas sobre las que se encuestó, el mal uso de antibióticos en determinadas situaciones clínicas en las que no estarían indicados (rinosinusitis, adeno-conjuntivitis, otitis externa no complicada, infecciones víricas respiratorias o bacteriurias asintomáticas) es quizá una de las que se percibía como más extendida en el ámbito de la AP. De hecho, la utilización inapropiada de antibióticos es una de las causas del desarrollo de resistencias bacterianas en Europa, un grave problema de salud pública que está cobrando gran relevancia en el mundo desarrollado23.
De las 2 intervenciones diagnósticas sobre las que se preguntó en la encuesta, la utilización de pruebas de imagen en el caso de las lumbalgias no complicadas es la que parece tener un mayor margen de mejora. Para no perder de vista la magnitud del problema hay que tener en cuenta que el dolor lumbar agudo es uno de los motivos de consulta más frecuente en AP, y aunque la mayoría de las guías clínicas sobre este problema desaconsejan la realización de pruebas radiológicas en los casos iniciales de dolor lumbar no complicado, parece ser que esta no es una cuestión bien resuelta en la práctica clínica real24.
Tres de las 5 intervenciones de cribado sobre las que sondeó el estudio correspondían al cribado de cáncer de cuello mediante citología vaginal periódica: una se centraba en la improcedencia de la periodicidad anual y las otras 2 en los límites de edad para realizarlo; aunque hay quienes cuestionan los fundamentos epidemiológicos para este cribado en España25, en cualquier caso, según los encuestados, donde habría un mayor margen de mejora sería en la periodicidad con la que se ofrece, mientras que su práctica fuera de los límites de edad recomendados parecía más minoritario. Asimismo, la práctica de densitometrías de cribado o de electrocardiogramas rutinarios en pacientes asintomáticos, una de las 5 actividades13 que deberían evitarse por inapropiadas de forma más prioritaria en AP, se practicarían solo de forma casi testimonial según la inmensa mayoría de los encuestados, y no parecen representar un problema en nuestro medio.
Mayor margen de mejora se apreció en las 5 intervenciones terapéuticas sobre las que se encuestó. En particular, en relación con el uso de fármacos para mantener un control de la hemoglobina glucosilada≤7,5% en pacientes con diabetes tipo 2 mayores de 65 años y en la utilización de benzodiacepinas u otros hipnóticos como primera opción terapéutica en ancianos con síntomas de insomnio, agitación o delirio. No hay evidencia de que un control estrecho de la glucemia26 mediante fármacos en ancianos con diabetes tipo 2 sea beneficioso y se asocia con un incremento de la incidencia de los episodios de hipoglucemia y otros efectos adversos. Dado el largo plazo en el que se plasmarían los beneficios microvasculares de un estrecho control de la glucemia, parece más razonable ajustar los objetivos de dicho control glucémico al estado y esperanza de vida de cada paciente, permitiendo cifras de hemoglobina glucosilada entre 7,5-8,0% en aquellos pacientes con comorbilidades y una esperanza de vida inferior a los 10 años y de entre 8,0-9,0 en aquellos con múltiples comorbilidades o una esperanza de vida más corta27.
Por lo que respecta a la prescripción de benzodiacepinas, hay varios estudios que señalan un incremento considerable del riesgo de accidentes de tráfico, caídas o fracturas de cadera en los ancianos que consumen estos medicamentos28. Por ello sería conveniente evitar estos fármacos como primera línea de tratamiento ante problemas de insomnio, agitación o delirio, reservándolos para desórdenes de ansiedad generalizados que no responden a otras terapias. Para más del 60% de los encuestados, sin embargo, este tipo de medicamentos se utilizaría como primera línea terapéutica en más del 25% de las ocasiones, lo que la convierte en una de las intervenciones, junto con la anterior, con mayor margen de mejora.
Aunque en menor medida, también se aprecia un importante uso inadecuado de antipsicóticos como primera línea de tratamiento de las demencias ya que, pese a su limitado beneficio en estos casos, pueden conllevar un mayor riesgo de accidente cerebrovascular y de muerte en los pacientes ancianos29, y de analgésicos no esteroideos en personas con hipertensión o insuficiencia renal, pese a sus conocidos efectos perjudiciales sobre el funcionamiento renal y su capacidad para aumentar más la tensión arterial y la retención de líquidos30.
Una de las limitaciones del estudio es la muestra en sí misma sobre la que ha sido realizado el trabajo de campo, ya que no tiene representatividad sobre ningún territorio geográfico concreto, ni quizá tampoco sobre el conjunto de profesionales que desarrollan su actividad en AP. Se trata de un conjunto de «informadores clave» con unas características muy determinadas y específicas (dilatada experiencia profesional, interés por la investigación y actualización profesional) que si bien no puede tomarse como representativo de todos los que practican la medicina en el ámbito de la AP, sí que pueden, sin embargo, ofrecer por su especial estado de alerta intelectual una opinión valiosa sobre la realidad asistencial que viven en el día a día. También puede haber desempeñado algún papel el perjuicio o sesgo cognitivo de la llamada «respuesta esperada», es decir, responder lo que se espera que se responda a tenor de la idea general imperante, en este caso, que muchas de las prácticas que se hacen son inefectivas. Quizás por ello este tipo de estudio se debería complementar con otros que midan de forma más objetiva el volumen de actividad real de esas intervenciones en los centros de AP.
En resumen, la utilización de intervenciones inefectivas en AP es apreciada como un problema muy relevante por los profesionales que trabajan en este ámbito; afectaría a muchos de los pacientes atendidos y a muchas de las prácticas actualmente realizadas en los centros de salud, y podría estar poniendo en peligro la sostenibilidad del sistema sanitario y causando daños a los pacientes. Por todo ello, parece procedente el desarrollo de programas de mejora centrados en ciertas intervenciones identificadas con un mayor nivel de uso inadecuado para reducir el impacto de este problema en AP.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.