Realizar benchmarking sobre la identificación segura de los pacientes en los hospitales integrantes del Club de las 3«C» (calidez, calidad y cuidados) y elaboración de una ficha común del proceso.
Material y métodosSe trata de un estudio descriptivo de las actividades llevadas a cabo en el proceso de identificación de pacientes en 5hospitales de media estancia en las unidades de cuidados paliativos y de ictus. Se han seguido las siguientes etapas: recogida de datos en cada hospital, organización y análisis de los datos y elaboración de una ficha común de proceso.
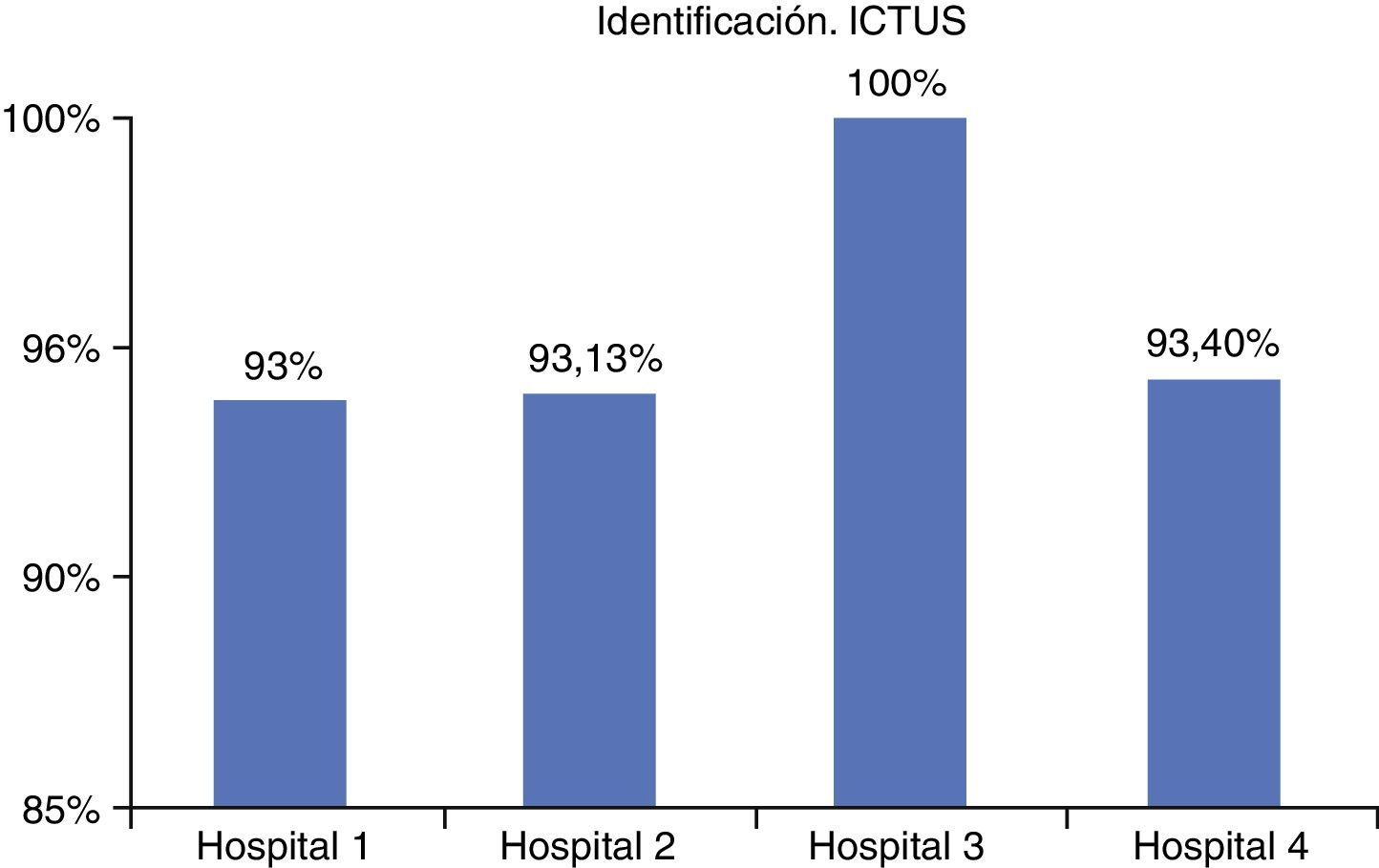
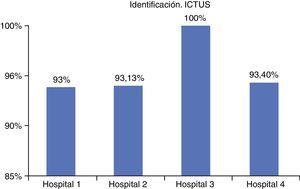
ResultadosLos datos obtenidos para el proceso de ictus, del total de pacientes identificados de forma segura fueron: hospital n.° 1 (93%), hospital n.° 2 (93,1%), hospital n.° 3 (100%) y hospital n.° 5 (93,4%).
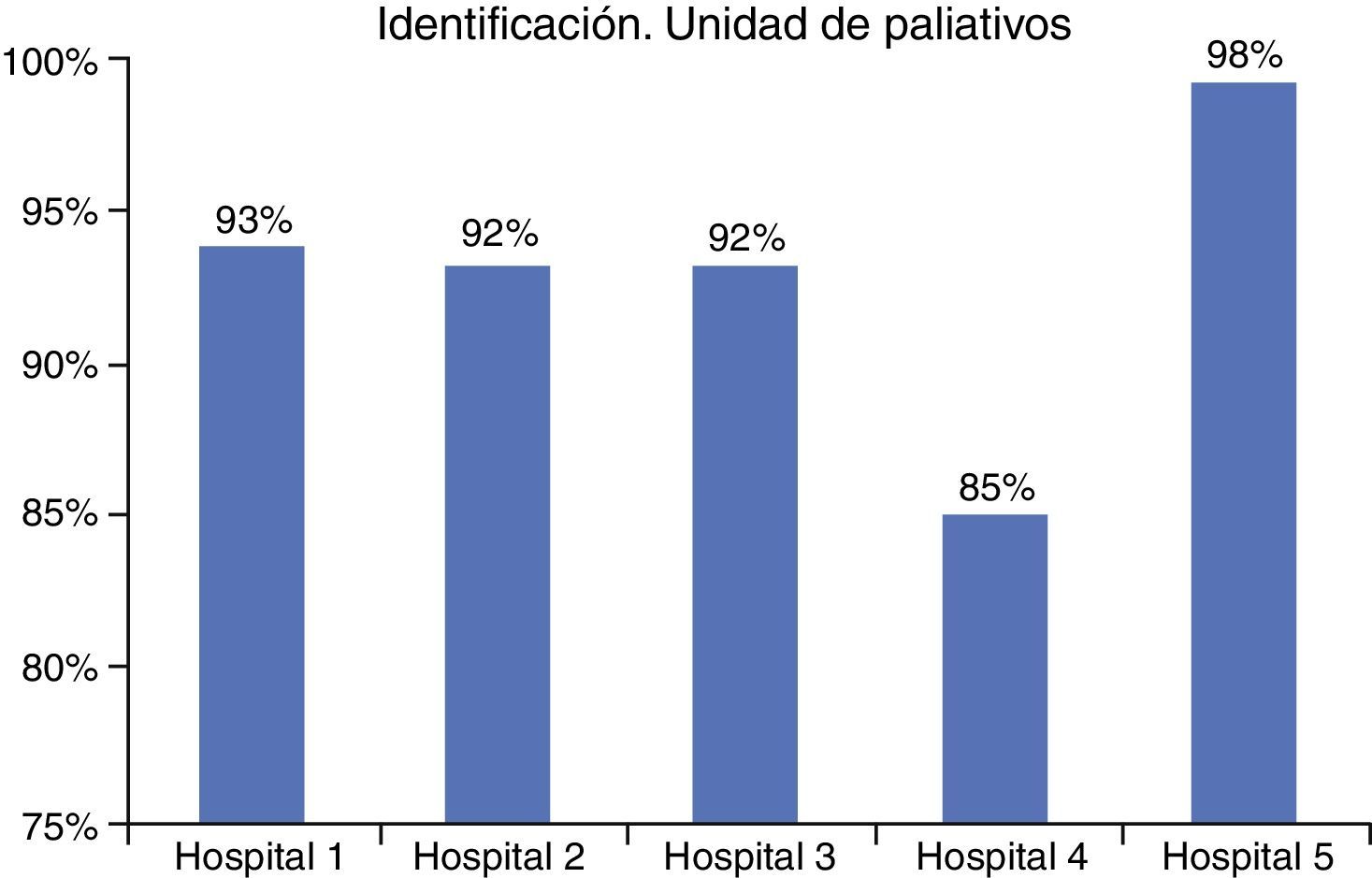
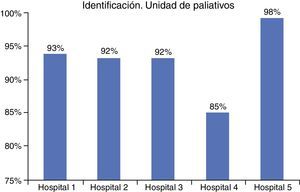
Para el proceso de cuidados paliativos: hospital n.° 1 (93%), hospital n.° 2 (92,3%), hospital n.° 3 (92%), hospital n.° 4 (98,3%) y hospital n.° 5 (85,2%).
ConclusionesEl objetivo del trabajo se ha cumplido satisfactoriamente. Se han desarrollado las actividades de benchmarking y compartido conocimientos sobre el proceso de identificación de pacientes. Todos los hospitales han tenido buenos resultados. El hospital n.° 3 destaca en la identificación del proceso de ictus.
La identificación de un benchmark es difícil, pero entre los 5hospitales se ha identificado una ficha común útil que recoge las mejores prácticas.
Es importante incorporar a la sistemática de las organizaciones la práctica del benchmarking.
To perform a benchmarking on the safe identification of hospital patients involved in “Club de las tres C” (Calidez, Calidad y Cuidados) in order to prepare a common procedure for this process.
Material and methodsA descriptive study was conducted on the patient identification process in palliative care and stroke units in 5medium-stay hospitals. The following steps were carried out: Data collection from each hospital; organisation and data analysis, and preparation of a common procedure for this process.
ResultsThe data obtained for the safe identification of all stroke patients were: hospital 1 (93%), hospital 2 (93.1%), hospital 3 (100%), and hospital 5 (93.4%), and for the palliative care process: hospital 1 (93%), hospital 2 (92.3%), hospital 3 (92%), hospital 4 (98.3%), and hospital 5 (85.2%).
ConclusionsThe aim of the study has been accomplished successfully. Benchmarking activities have been developed and knowledge on the patient identification process has been shared. All hospitals had good results. The hospital 3 was best in the ictus identification process.
The benchmarking identification is difficult, but, a useful common procedure that collects the best practices has been identified among the 5 hospitals.
Nuestra sociedad cambia a gran velocidad. Lo que hace unos años servía y satisfacía a los usuarios, hoy no añade valor. Este hecho nos obliga a pensar constantemente en nuevos escenarios. Fenómenos como la globalización de las industrias, los avances tecnológicos y el aumento de la exigencia de los clientes han llevado a las organizaciones a desarrollar entornos más competitivos de trabajo, no solo para tener éxito sino también para asegurar su supervivencia1. Por tanto, las organizaciones que son proclives a los cambios y capaces de adaptarse con agilidad para dar respuesta a las nuevas necesidades, se pueden considerar modelos para las demás. En el entorno sanitario público, aunque no se esté inmerso en un escenario de libre mercado y, por tanto, la realidad no es exactamente la misma, también se necesita adecuación a las nuevas necesidades y exigencias de los usuarios. Se ha de ser lo suficientemente ágil para modificar o incorporar los servicios que den respuesta a esta nueva necesidad.
Muchas organizaciones sanitarias han incorporado el modelo europeo de excelencia como referencia en la gestión. Este modelo conduce a la innovación y al aprendizaje2. Invita a dejar de mirarse a uno mismo para abrirse más al entorno y aprender de él. Movidos por esta necesidad de mejora, el Hospital Guadarrama promovió la creación del Club de Benchmarking de Hospitales de Media Estancia denominado Club de las 3«C» (calidez, calidad y cuidados). Dicho club lo forman organizaciones que presentan características similares y prestan parecidos servicios, lo que contribuye a asegurar el nivel de comparación entre dichas organizaciones, es decir, existe lo que se denomina homotecia, definida como «la propiedad que determina el grado de semejanza»3.
Spendolini4, fundador y presidente de MJS Associates define el benchmarking como «el proceso continuo y sistemático de evaluar los productos, servicios o procesos de las organizaciones que son reconocidas por ser representativas de las mejores prácticas para efectos de mejora organizacional»4.
El club incorpora la herramienta de benchmarking como elemento necesario para el proceso de aprendizaje, manteniendo a las organizaciones en un proceso continuo de medición, análisis y mejora de procesos5,6. Este proceso permite conocer qué resultados están obteniendo otras organizaciones e identificar las prácticas que contribuyan a la obtención de buenos resultados para adaptarlas y mejorar el desempeño.
El Club de Benchmarking de Hospitales de Media Estancia está sujeto a un código de conducta basado en el «código de conducta europeo para las actividades de benchmarking»7. Esto es importante para generar confianza y trabajar para la eficiencia, la eficacia y la ética.
El principal objetivo fue realizar actividades de benchmarking y generar aprendizaje entre los hospitales integrantes del club.
En este trabajo presentamos los resultados obtenidos en la actividad de benchmarking realizada para conocer y mejorar el proceso de identificación activa de los pacientes.
Material y métodosEstudio descriptivo sobre la identificación activa de pacientes, que puso en común y analizó los resultados y actuaciones llevadas a cabo en el año 2014 por cada uno de los hospitales de media estancia dedicados a la atención y cuidados de pacientes crónicos con altos niveles de dependencia que forman parte del Club de las 3«C».
Los hospitales participantes fueron el Hospital de Guadarrama que, con 144 camas organizadas en unidades funcionales, dedica 32 camas a la rehabilitación de pacientes con ictus y 12 a la Unidad de Cuidados Paliativos; el Hospital de Gorliz, con 24 camas para pacientes con daño cerebral y 24 camas en la Unidad de Cuidados Paliativos; el Hospital Cruz Roja de Gijón, con 32 camas en la unidad de ictus y 32 camas en la Unidad de Cuidados Paliativos; el Hospital La Fuenfría organizado en unidades funcionales con 17 camas dedicadas a la rehabilitación de pacientes con ictus y 22 a la Unidad de Paliativos; y el Hospital Monte Naranco con 20 camas dedicadas a la Unidad de Paliativos.
Se acordó hacer benchmarking para las Unidades de Cuidados Paliativos e Ictus. En esta última no participó el Hospital Monte Naranco al no ser comparable su Unidad con la de los otros hospitales del Club, aunque sí participó en la comparación de las unidades de paliativos.
En primer lugar se puso en marcha la práctica de benchmarking cualitativo3 para el proceso de identificación de pacientes.
El indicador utilizado para ambos tipos de unidades fue el porcentaje de pacientes correctamente identificados (tabla 1). Este indicador fue acordado por los coordinadores de calidad de cada organización por su disponibilidad, relevancia para la práctica clínica y comparabilidad.
Ficha del indicador utilizado para la realización del estudio
| Nombre | Identificación de pacientes |
|---|---|
| Descripción | Expresa el porcentaje de usuarios que están correctamente identificados durante la hospitalización, es decir, que la pulsera esté legible y que los datos correspondan al paciente, (comprobar mediante pregunta) |
| Ámbito | Hospital. Unidad de Ictus o de Cuidados Paliativos |
| Fórmula | Usuarios que están correctamente identificados×100/total usuarios revisados |
| Exclusiones | No aplica |
| Frecuencia de la medición | Mensual |
| Fuente de los datos | Informe de la Dirección de Enfermería |
| Observaciones | Aportar el dato acumulado al año |
Para recoger los datos del indicador en cada tipo de unidad y hospital, se elaboró una ficha que aseguró la homogeneidad, tanto en el concepto del indicador como en la recogida de datos. La ficha proporcionaba una estructura y una organización común, ya que cada hospital tenía un procedimiento de trabajo diferente, adaptado a sus necesidades. Esta ficha permitió reflejar la práctica de cada organización de manera ordenada. Su análisis posteriormente se estructuró en 4etapas: recogida de datos, identificación inequívoca del paciente, mantenimiento de la identificación y retirada de la pulsera.
Todos los hospitales cumplimentaron una ficha de proceso que recogía las diferentes etapas del proceso: registrar los datos del paciente, identificación inequívoca del paciente, mantenimiento de la correcta identificación del paciente y alta del paciente. Para cada una de estas etapas se reflejan:
- •
los criterios operativos que se aplican. Por ejemplo en el caso de la etapa «mantenimiento de la correcta identificación del paciente», se refleja la práctica operativa tanto en el momento de la llegada a la hospitalización, al hospital de día, o ante cada actuación de los profesionales, así como el sistema semanal de control.
- •
Los profesionales responsables.
- •
Los recursos de los que se dispone para su realización.
- •
Las restricciones existentes, es decir, normas, procedimientos, legislación, etc.
Posteriormente se analizaron las diferencias encontradas entre los procedimientos descritos en la ficha y se elaboró una ficha común que incluía las mejores prácticas de los diferentes hospitales, seleccionadas por los coordinadores de calidad (tabla 2).
Proceso completo con las prácticas de cada organización
| Etapas | Criterios operativos aplicables | Responsabilidades | Recursos | Restricciones |
|---|---|---|---|---|
| 1. Registrar datos del paciente | Admisión | Admisión | Ordenador | Aplicación del procedimiento específico de filiación |
| Solicitud de documentación que indique la identidad del paciente | Impresoras | |||
| Búsqueda del paciente en el sistema | ||||
| Confirmar o modificar los datos del paciente | ||||
| Realizar el ingreso | ||||
| 2. Identificación inequívoca del paciente | Admisión | Admisión | Ordenador | Procedimiento específico de filiación |
| Identificar al paciente. Retirada de la pulsera del hospital anterior | Impresoras | |||
| Emisión de pulsera identificativa (con datos completos) | Pulseras | |||
| Información a la familia | Protocolos | |||
| 3. Mantenimiento de la correcta identificación del paciente | A la llegada del paciente a la unidad de atención (unidad de hospitalización…) | Ordenador | Aplicación del protocolo | |
| Verificación de los datos del paciente (nombre y 2 apellidos) con los datos reflejados en la documentación y en la pulsera. Comprobar la retirada de la pulsera del hospital anterior o retirarla si no se ha retirado en admisión | Personal de enfermería | Impresoras | ||
| Colocación de la pulsera (en planta o en admisión) | Pulseras | |||
| Si el paciente rechaza el uso de la pulsera se le informa de los riesgos que conlleva, dejando constancia en la H.C. | Admisión | |||
| Antes de realizar cualquier intervención en el paciente se han de comprobar sus datos, en los momentos contemplados en el procedimiento | ||||
| Pase de visita | Médicos | Personal sanitario y no sanitario | Aplicación del protocolo | |
| Solicitud de pruebas diagnósticas, consultas a otros especialistas, petición de trasporte sanitario | Enfermeras | |||
| Prescripción farmacológica | Aux. de enfermería | |||
| Administración de fármacos | Terapeutas | |||
| Extracción de muestras | Técnicos de Rx | |||
| Administración de trasfusiones | El personal de apoyo asistencial | |||
| Realización de técnicas | ||||
| Aplicación de cuidados | ||||
| Traslado del paciente a Rx, rehabilitación, | ||||
| Aplicación del tratamiento rehabilitador | ||||
| Alimentación | ||||
| Cada profesional cumplimenta los documentos que se desprenden de sus actuaciones | ||||
| Método semanal de control | Aux. de enfermería unidades de hospitalización | |||
| Revisión sistemática una a una de las pulseras de todos los pacientes | Enfermeras | Normas | ||
| Solicitud de nuevas pulseras en caso necesario | Aux. de enfermería | Ordenador | ||
| Colocación de nuevas pulseras por el personal de la unidad | Supervisora | Pulseras | ||
| Cumplimentación de los registros | Admisión | Impresoras | ||
| 4. Retirada de la pulsera | Se indica al paciente que se retire la pulsera cuando ya haya abandonado el hospital | Enfermeras | Aplicación del protocolo | |
| Aux. de enfermería |
El siguiente paso es la adaptación de prácticas y mejoras, a partir de las mejores prácticas encontradas. Cada organización tendrá que adaptar e implementar aquellas buenas prácticas que ayuden a mejorar este proceso.
ResultadosEn todos los hospitales el cumplimiento del proceso de identificación activa de los pacientes en las unidades de cuidados paliativos superó el 85% (fig. 1), pero el hospital número 5 llegó al 98%.
En el caso de las unidades de ictus, superaron el 93% de cumplimiento (fig. 2), aunque el hospital número 3 alcanzó el 100%.
DiscusiónVistos los resultados y la pequeña diferencia obtenida entre los hospitales, se procedió a analizar la práctica de cada organización con especial atención a los hospitales 3 y 5, ya que sus resultados eran algo mejores. Aunque en el caso del hospital 3 se dio la circunstancia de que no tenía las actividades descritas en cada etapa del proceso con tanto nivel de detalle como los demás hospitales, su resultado fue bueno.
Tras el análisis, se constató la dificultad de identificar un hospital con una práctica mejor, o benchmark, para este tipo de proceso, por lo que se procedió a confeccionar una ficha común en la que se reflejase el proceso completo con las mejoras prácticas, a criterio de los coordinadores de calidad, de cada hospital y en las diferentes etapas. En la tabla 2 se puede ver esta ficha común.
El objetivo del trabajo se ha cumplido satisfactoriamente, se han desarrollado las actividades de benchmarking y se ha tenido la oportunidad de aprender de los que se tiene implementado en cada organización.
Tradicionalmente se comparaban los resultados obtenidos en un periodo de tiempo con los que la organización había alcanzado en periodos anteriores. La incorporación de la herramienta del benchmarking creemos que permite, mediante un proceso organizado, compararse con otras organizaciones, lo que supone un acelerador en el proceso de aprendizaje. La metodología del benchmarking incorpora un proceso continuo de medir, analizar y mejorar sumando las experiencias de otras organizaciones, lo cual permite conocer las mejores prácticas y aprender de ellas.
El disponer de código de conducta basado en el Código de conducta europeo para actividades de benchmarking de hospitales de media estancia, consideramos que contribuye a crear un clima de respeto y confianza en el Club de las 3C (calidez, calidad y cuidados), lo cual es necesario para poder compartir resultados con total transparencia, sobre todo cuando estos no son todo lo buenos que se desearía.
Todos los hospitales han obtenido en nuestro trabajo buenos resultados, pero el hospital número 3 destaca en la identificación del proceso de ictus, a pesar de no disponer de las actividades con tan alto nivel de detalle, lo que nos hace reflexionar sobre la importancia de que en las organizaciones haya una actitud sistemática e incorporada a la práctica de los profesionales para alcanzar buenos resultados, lo cual puede ser incluso más relevante que tener unos procedimientos bien detallados y elaborados, aunque sin duda las 2cuestiones inciden en la obtención de buenos resultados, como hemos podido observar.
Las diferencias cualitativas observadas entre los hospitales básicamente fueron en dónde se coloca la pulsera al paciente. En 4hospitales se hace en la planta de hospitalización y en uno de ellos, hospital 2, en la unidad de admisión. En los hospitales 1 y 2 está instaurada la práctica de revisión semanal, como método de control. Los hospitales 2, 4 y 5, especifican en el procedimiento que la pulsera se retire al paciente ya fuera del hospital y, en caso de fallecimiento, que no se retire.
Al igual que en otros trabajos publicados8, se ha podido comprobar la dificultad para identificar un benchmark, por lo que en el trabajo de fusión de las prácticas de cada centro se ha elaborado un proceso común con las mejores prácticas de los hospitales implicados. Todo ello con el criterio y consenso de los coordinadores de calidad.
El ejercicio del benchmarking ha ayudado a pensar y a conocer cómo se puede mejorar el proceso. Se trata de una estrategia de mejora de las organizaciones que estén dispuestas a pensar, a aprender y a cambiar.
Para obtener beneficios de la metodología del benchmarking, esta se debe incorporar como un proceso continuo y habitual, no ha de tratarse de una acción puntual. No puede ser una actividad pasajera. Las actividades superficiales, sin continuidad, sin aprendizaje, no aportan nada al proceso de mejora de la calidad de los procesos asistenciales, ya que en estos casos es muy difícil familiarizarse con la metodología y conocer en profundidad una actividad o proceso5.
A todos los profesionales de los 5hospitales que forman el Club de Benchmarking, por su implicación, buen hacer y compromiso constante con la mejora continua y el aprendizaje. A los directores gerentes, por la oportunidad de participar y aprender en este club. Gracias por comprender que solo con la mejora de la práctica clínica seremos capaces de adecuar el servicio que ofrecemos a las necesidades y expectativas de pacientes, familiares y cuidadores.