Sr. Editor:
Los quistes tímicos representan del 1 al 5% de las masas de mediastino anterior1. Se clasifican en congénitos y adquiridos. Estos últimos se han relacionado con enfermedades sistémicas, como el lupus eritematoso, el síndrome de Sjögren, la artritis reumatoide, la tiroiditis de Hashimoto, la infección por el virus de inmunodeficiencia humana y muy rara vez con la miastenia gravis (MG)2.
Presentamos un caso de MG asociada a quiste tímico, excepcional en la literatura.
Varón de 34 años, sin antecedentes patológicos, exfumador, con un cuadro de 2 meses de evolución de fatigabilidad de musculatura facial, sin ninguna otra sintomatología asociada. En la exploración física destacaba leve ptosis palpebral izquierda, que no se incrementaba con la mirada vertical sostenida, así como debilidad de la lengua y de los músculos orbiculares del ojo izquierdo y de los labios.
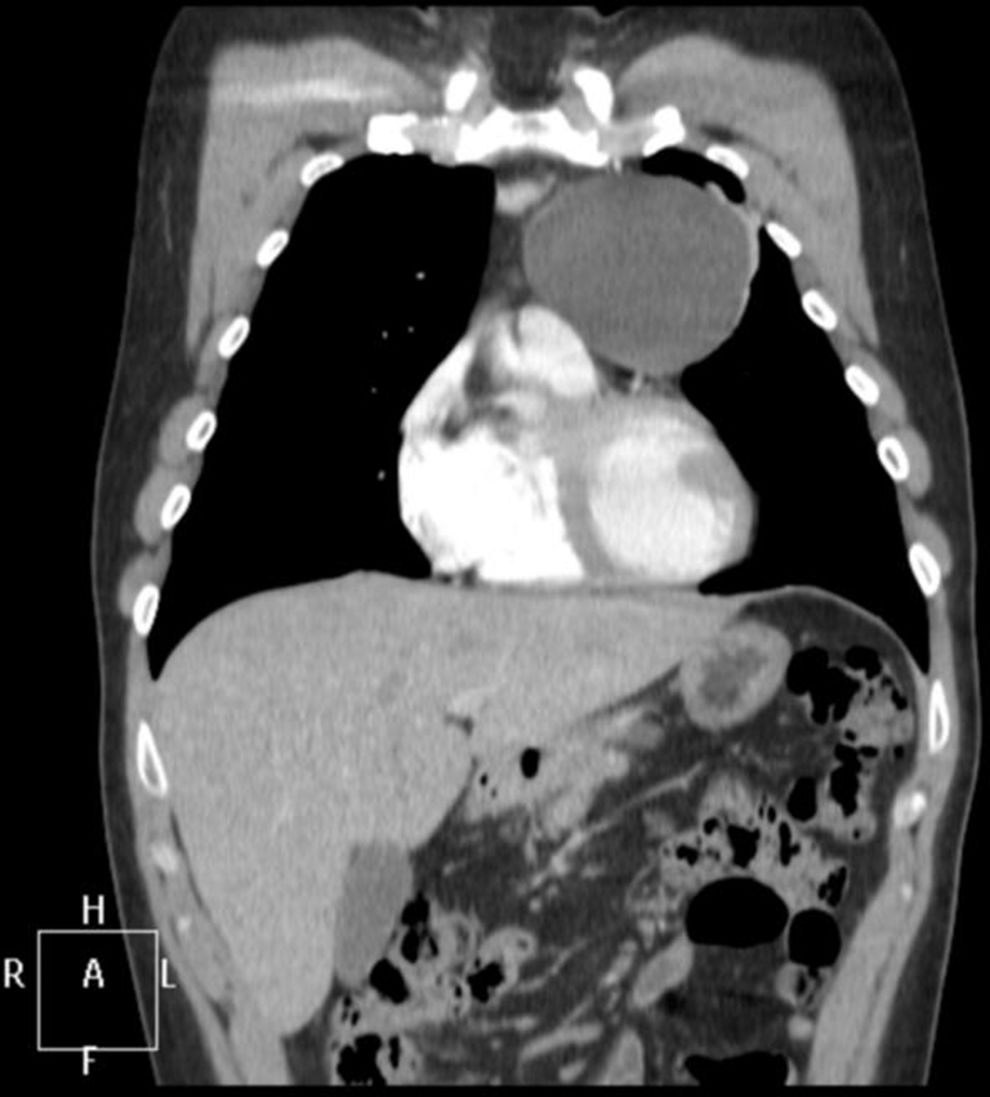
Se diagnosticó MG, confirmándose la presencia de niveles de anticuerpos antirreceptor de acetilcolina (AC anti-R Ach) de 22,1 nmol/L y un estudio de fibra aislada en músculo orbicular del ojo izquierdo, que mostraba potenciales con Jitter medio patológico y un 47% de bloqueos, compatible con alteración de la transmisión neuromuscular a nivel postsináptico. En la tomografía computarizada (TC) mediastínica se encontró una lesión quística en espacio prevascular de 78×79×77mm, de contornos bien definidos, pared fina, densidad líquido, sin captación de contraste y sin evidencia de ganglios patológicos (fig. 1).
Cuatro meses después del diagnóstico se extirpó la lesión mediastínica, cuyo estudio anatomopatológico fue informado como quiste tímico unilocular con hiperplasia folicular. Así mismo, se analizó la citología de líquido pleural que resultó negativa para células malignas, haciendo compatible la lesión con quiste de contenido linfoide.
Al diagnóstico se inició tratamiento con piridostigmina 60mg cada 8 h, logrando mejoría parcial de la ptosis y la debilidad orolingual, por lo que un mes después se añadió prednisona ajustada al peso (80mg/48 h) en pauta lenta descendente. En el segundo mes de tratamiento presentó marcada mejoría a nivel orolingual, mientras que la debilidad del orbicular del ojo persistió hasta 3 meses después con dosis de prednisona de 30mg/48h. En estas condiciones fue intervenido, lo que permitió ir bajando dosis de corticoides progresivamente en los 4 meses siguientes a la cirugía llegando a 5/2,5mg a días alternos. En este punto reaparecieron los síntomas, por lo que fue necesario subir de nuevo la dosis de corticoides a 10/5mg y se decidió iniciar tratamiento con azatioprina, con lo que hasta la fecha se ha conseguido retirar prednisona y que el paciente permanezca asintomático, aunque sigue precisando el anticolinesterásico.
El quiste tímico es una lesión del mediastino anterosuperior bien definida, de densidad agua. Se clasifican en congénitos y adquiridos. Los primeros son uniloculares, con pared delgada y traslúcida, y tejido atrófico sin inflamación. Los adquiridos suelen ser multiloculares, con una pared más gruesa que puede presentar adherencias fibrosas y tejido hiperplásico linfoide reactivo. Clínicamente suelen ser asintomáticos, aunque en ocasiones pueden provocar disnea, tos o dolor torácico por compresión de estructuras adyacentes3.
El timoma representa casi el 95% de las neoplasias de células epiteliales del timo. Consiste en una masa sólida de partes blandas, homogénea, de bordes bien definidos y, a veces, con realce uniforme de contraste y calcificaciones4. Hasta el 40% de los timomas pueden tener componente quístico, pero son excepcionales aquellos en los que este supone casi la totalidad de la masa5.
El diagnóstico diferencial radiológico de la patología tímica puede resultar difícil. Los quistes tímicos complicados con hemorragias o infección a veces se confunden con masas sólidas por su densidad radiológica elevada en la TC6. Por otro lado, los timomas pueden desarrollar áreas hemorrágicas, isquémicas o quísticas, simulando quistes tímicos simples7,8. La resonancia magnética torácica puede ayudar a diferenciarlos. El timoma aparece como una masa homo o heterogénea, hipointensa en secuencias potenciadas en T1 y con tenue hiperintensidad en T2, restricción en difusión y captación de contraste, mientras que el quiste se comporta como hipointenso en T1, hiperintenso en T2, sin restricción en difusión ni captación de contraste. El uso de 18F-FDG PET puede ser útil en caso de dudas, ya que aporta información metabólica9. Sin embargo, se precisa el análisis histopatológico para filiar la naturaleza exacta de una lesión mediastínica quística, especialmente cuando tienen una pared focalmente engrosada10.
Hasta el 85% de los pacientes con MG asocia anomalías tímicas, un 70% hiperplasia folicular y un 15% timomas11; sin embargo, solo encontramos 6 casos publicados hasta la fecha de la asociación entre la MG y el quiste tímico. En 1957 se describió un caso de crisis miasténica tras la escisión de un quiste tímico12. En 1993, Peacey y Belchetz presentaron a un paciente con MG ocular y quiste tímico10. Así mismo, en 1995 Okumura et al. publicaron un caso de MG asociado a quistes tímicos multiloculares13. Diecisiete años después, Mishra et al. publicaron 3 casos de MG con quistes tímicos uniloculares14.
Conocemos poco de la evolución de la MG tras la cirugía en dichos casos. En la serie de Mishra et al., 2 pacientes mejoraron clínicamente tras la resección del quiste, y uno empeoró14, un paciente tuvo una crisis miasténica tras la cirugía del quiste15 y otro no mejoró10. En nuestro caso, la mejoría fue transitoria durante menos de 6 meses, optando por la inmunosupresión a largo plazo.
La timectomía forma parte del protocolo de tratamiento de la MG y ha demostrado mejoría clínica de los pacientes, aunque no se conocen con exactitud los beneficios de dicha práctica16. Los resultados del estudio Thymectomy trial in non-thymomatous myasthenia gravis patients receiving prednisone therapy, actualmente en curso, esclarecerán este aspecto en los pacientes sin timoma17.
Aunque su presentación sea excepcional, consideramos que el quiste tímico debe incluirse dentro del espectro de patología del timo asociada a MG. La mejoría transitoria de nuestro paciente tras la extirpación del quiste parece confirmar su implicación en la fisiopatogenia de esta enfermedad autoinmune.
La timectomía estaría indicada en estos casos tanto para descartar un componente neoplásico en la pared del quiste, como para intentar obtener una remisión de la MG y/o retrasar el inicio de la inmunosupresión prolongada.