La pandemia COVID-19 ha provocado un inusitado impulso a la telemedicina (TM). Analizamos el impacto de la pandemia en la TM aplicada en las consultas de cefaleas españolas, revisamos la literatura y lanzamos unas recomendaciones para implantar la TM en las consultas.
MétodoTres fases: 1) Revisión de la base Medline desde el año 1958 (primera experiencia de TM); 2) Formulario Google Forms enviado a todos los neurólogos del Grupo de Estudio de Cefaleas de la Sociedad Española de Neurología (GECSEN), y 3) Consenso on-line de expertos GECSEN para emitir recomendaciones para implantar la TM en España.
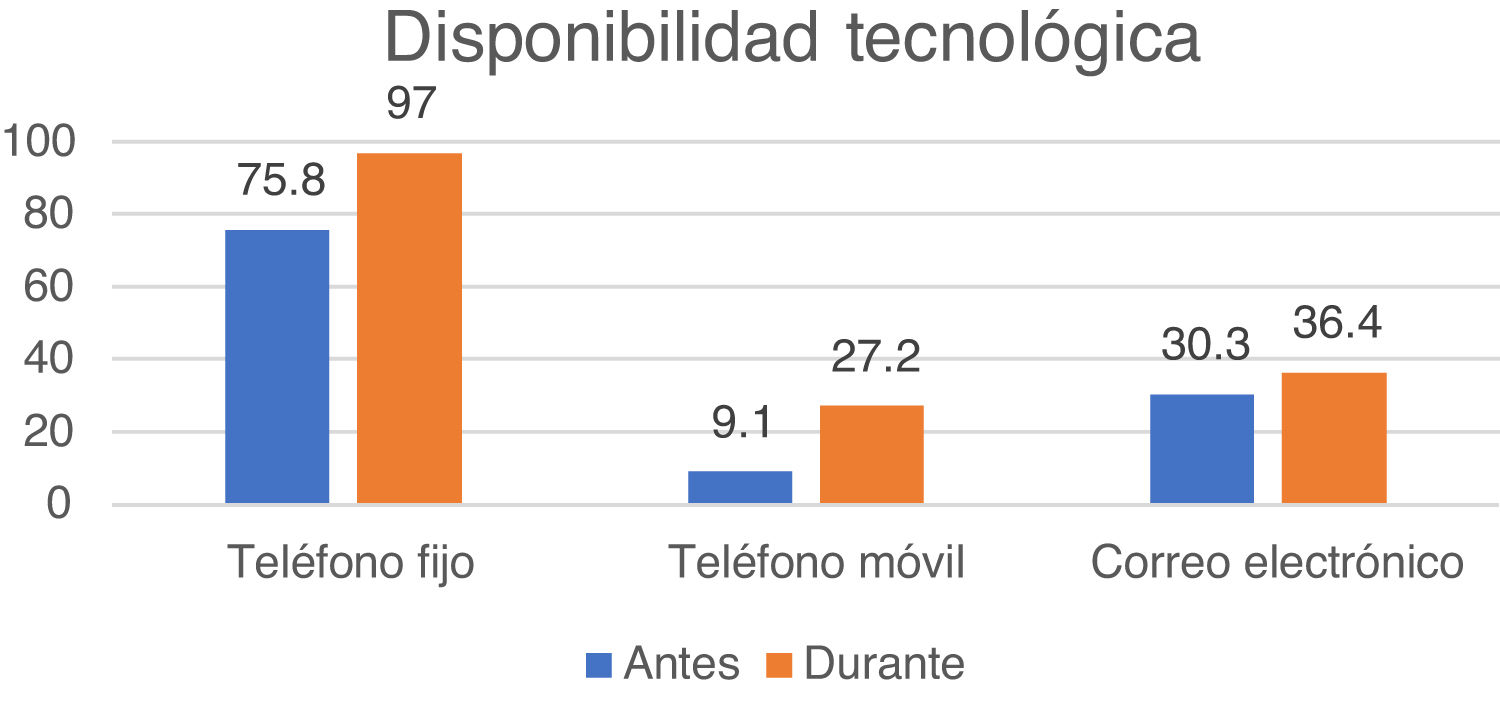
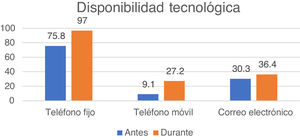
ResultadosLa pandemia por COVID-19 ha empeorado los tiempos de espera presenciales, incrementando el uso de todas las modalidades de TM antes y después de abril de 2020: teléfono fijo (del 75% al 97%), teléfono móvil (del 9% al 27%), correo electrónico (del 30% al 36%) y videoconsulta (del 3% al 21%). Los neurólogos son conscientes de la necesidad de ampliar la oferta con videoconsultas, claramente in crescendo, y otras herramientas de e-health y m-health.
ConclusionesDesde el GECSEN recomendamos y animamos a todos los neurólogos que asisten a pacientes con cefaleas a implantar recursos de TM, teniendo como objetivo óptimo la videoconsulta en menores de 60-65 años y la llamada telefónica en mayores, si bien cada caso debe individualizarse. Se deberá contar previamente con la aprobación y asesoramiento de los servicios jurídicos e informáticos y de la dirección del centro. La mayoría de los pacientes con cefalea y/o neuralgia estable son candidatos a seguimiento mediante TM, tras una primera visita que tiene que ser siempre presencial.
The COVID-19 pandemic has caused an unexpected boost to telemedicine. We analyse the impact of the pandemic on telemedicine applied in Spanish headache consultations, review the literature, and issue recommendations for the implementation of telemedicine in consultations.
MethodThe study comprised 3 phases: 1) review of the MEDLINE database since 1958 (first reported experience with telemedicine); 2) Google Forms survey sent to all members of the Spanish Society of Neurology's Headache Study Group (GECSEN); and 3) online consensus of GECSEN experts to issue recommendations for the implementation of telemedicine in Spain.
ResultsCOVID-19 has increased waiting times for face-to-face consultations, increasing the use of all telemedicine modalities: landline telephone (from 75% before April 2020 to 97% after), mobile telephone (from 9% to 27%), e-mail (from 30% to 36%), and video consultation (from 3% to 21%). Neurologists are aware of the need to expand the availability of video consultations, which are clearly growing, and other e-health and m-health tools.
ConclusionsThe GECSEN recommends and encourages all neurologists who assist patients with headaches to implement telemedicine resources, with the optimal objective of offering video consultation to patients under 60-65 years of age and telephone calls to older patients, although each case must be considered on an individual basis. Prior approval and advice must be sought from legal and IT services and the centre's management. Most patients with stable headache and/or neuralgia are eligible for telemedicine follow-up, after a first consultation that must always be held in person.
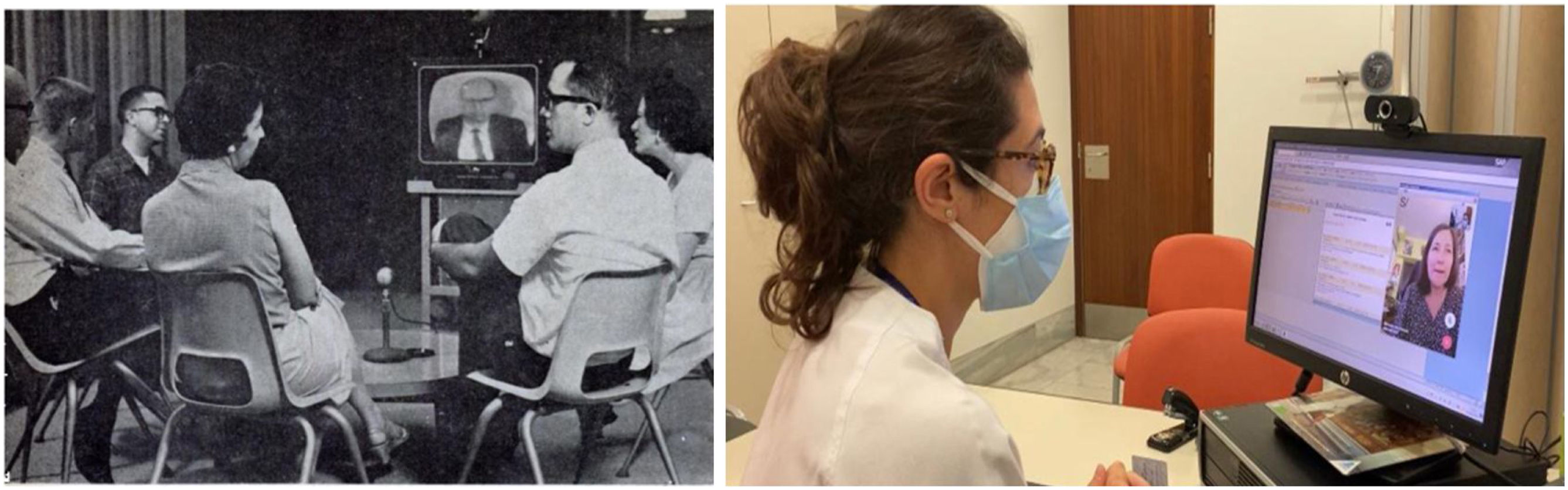
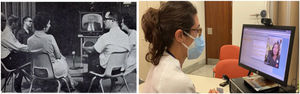
La telemedicina (TM) no es tan joven como se cree, pues nació pareja a la creación del telégrafo, la radio y el teléfono. Se utilizó de forma esporádica en la Primera Guerra Mundial, pero la primera experiencia pública de la TM, tal y como la entendemos hoy, fue realizada entre dos estados durante la Feria Mundial de Nueva York en 1951. La primera experiencia terapéutica fue realizada por el psiquiatra Cecil Wittson en 1958 implementando un programa de teleeducación y telepsiquiatría mediante un circuito cerrado de televisión en el Instituto Psiquiátrico de Nebraska1, del cual era director (fig. 1, izquierda).
Izquierda: sesión de terapia por circuito cerrado de TV del Insituto Psiquiátrico de Nebraska a finales de los años 501. Derecha: neuróloga del Hospital de la Santa Creu i Sant Pau de Barcelona realizando una videoconsulta desde el ordenador de su consulta al teléfono móvil de una paciente con migraña (junio de 2020).
Desde entonces, el concepto de TM ha cambiado a medida que se han desarrollado las tecnologías de la información y de la comunicación (TIC), con un gran despegue de la TM con el advenimiento de Internet y un nuevo e inesperado impulso con la COVID-19. La pandemia ha condicionado totalmente nuestra práctica asistencial y la TM ha adquirido un inusitado protagonismo, conviviendo en el momento actual con el modelo tradicional presencial (fig. 1, derecha).
Este nuevo enfoque en la valoración de nuestros pacientes no puede competir con la entrevista clínica presencial del paciente con cefalea, y nunca podrá sustituir a la exploración neurológica. Sin embargo, la TM cada vez adquirirá mayor importancia, por lo que es necesario gestionar de manera adecuada su integración en nuestro día a día.
El Grupo de Estudio de Cefaleas de la Sociedad Española de Neurología (GECSEN), en colaboración con el Grupo de Enfermería Neurológica (SEDENE) y el Comité ad-hoc de Nuevas Tecnologías e Innovación de la Sociedad Española de Neurología (TecnoSEN), ha elaborado este documento de consenso con el objetivo de orientar a todos aquellos neurólogos que atienden a pacientes con cefaleas y neuralgias. Revisamos aspectos tan relevantes como los conceptos de TM y teleneurología, la legislación vigente y sus ventajas e inconvenientes. Por último, presentamos los datos relativos a la situación actual de la TM en las unidades y consultas de cefaleas a nivel estatal, para concluir con unas recomendaciones que permitirán adaptarnos del mejor modo posible a esta nueva modalidad de visita médica y garantizar para nuestros pacientes una asistencia de calidad.
¿Qué entendemos por telemedicina? Estrategias, modelos, plataformas y aplicaciones actualesLa TM consiste en el uso de las TIC para el intercambio remoto de información con el propósito de proporcionar asistencia y educación médica en forma de teleconsulta. Es definida por la Organización Mundial de la Salud (OMS) como «la prestación de servicios de salud (en los que la distancia es un factor determinante) por parte de profesionales sanitarios mediante la utilización de TIC para el intercambio de información válida para el diagnóstico, el tratamiento, la prevención de enfermedades, la investigación y la evaluación y para la formación continuada de profesionales sanitarios, todo ello con el objetivo final de mejorar la salud de la población y de las comunidades». Sus aplicaciones se describen en la tabla 1 y se centran básicamente en la prevención, diagnóstico, monitorización, tratamiento, consulta, emergencias, vigilancia epidemiológica, docencia médica, educación sanitaria (teleeducación) e investigación (valoraciones en ensayos clínicos), entre otras.
Aplicaciones actuales de la telemedicina
| Prevención | Mediante la promoción de la salud a través del uso de las TIC |
| Diagnóstico | Herramienta de ayuda para la toma de decisiones que contribuyen al diagnóstico del paciente, o el uso de bases de datos en línea |
| Monitorización | Consiste en la transmisión de información del paciente como medio para controlar a distancia la situación del paciente y diferentes funciones vitales |
| Tratamiento | Control de equipos terapéuticos a distancia |
| Consulta | Acceso a la experiencia o conocimiento de un especialista de ubicación remota para un paciente específico |
| Emergencias | Consiste en la utilización de equipos móviles que ayudan a realizar un diagnóstico, inicial y rápido, contando con la colaboración de expertos |
| Vigilancia epidemiológica | Notificación obligatoria de daños que, por su importancia epidemiológica, requieran de un control estricto, permitiendo que se tomen las medidas apropiadas de prevención y control |
| Didáctica | Aplicación de las redes telemáticas en la educación en salud para la educación y apoyo a los profesionales de la salud |
TIC: tecnologías de la información y la comunicación.
La TM ofrece la posibilidad de una evaluación remota por parte de especialistas en neurología sin que la distancia o el difícil acceso sean impedimento para ello. Antes de la pandemia COVID-19, nuestro sistema de salud ya estaba dotado de implementaciones a pequeña escala para las necesidades de TM domiciliaria. En Estados Unidos, 3 de cada 4 hospitales utilizaban TM antes de la pandemia, si bien la mayoría de los pacientes seguían recibiendo atención presencial2. Sin embargo, en el marco pandémico actual, la TM está siendo una herramienta de uso diario para mejorar el acceso a la atención y minimizar el riesgo de transmisión del SARS-CoV-2 de persona a persona3,4.
En un análisis retrospectivo reciente de una cohorte de 50.185 pacientes se observó que el apoyo de la TM en atención primaria redujo el tiempo de consulta con el especialista y el número de pacientes en la lista de espera, permitiendo que los pacientes más enfermos llegaran a un especialista más rápidamente5, ya que se ha comprobado que la TM mejora los sistemas de derivación6. Además, se ha demostrado que entre el 25% y el 70% de los pacientes remitidos a consultas especializadas no necesitan una cita presencial7, ensalzando así el valor de la TM para evitar pruebas y procedimientos de diagnóstico innecesarios8. La TM y sus numerosas aplicaciones deben acompañarse de una adecuada formación del profesional sanitario y observar la regulación y la legislación disponibles en cada país o marco supranacional9.
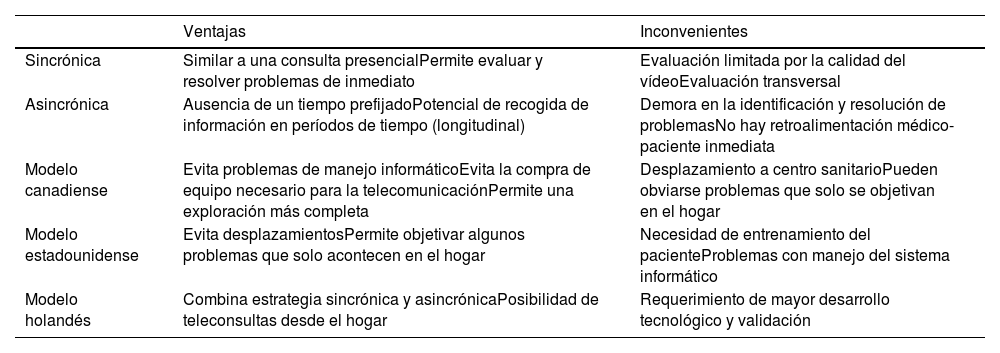
Estrategias y modelos en telemedicina. La TM aplicada al campo de la neurología se ha denominado teleneurología. Existen fundamentalmente dos estrategias de TM aplicables en neurología: sincrónica y asincrónica. Además, atendiendo al lugar en el que se realiza y la presencia o no de intermediario existen varios modelos para llevarla a cabo (tabla 2). Por otro lado, podría adquirir una orientación multidisciplinar con varios especialistas o equipos médicos, enfermería, fisioterapia, terapia ocupacional, entre otros, que mejorarían aún más la calidad asistencial.
Principales características de los modelos y estrategias para usar telemedicina
| Ventajas | Inconvenientes | |
|---|---|---|
| Sincrónica | Similar a una consulta presencialPermite evaluar y resolver problemas de inmediato | Evaluación limitada por la calidad del vídeoEvaluación transversal |
| Asincrónica | Ausencia de un tiempo prefijadoPotencial de recogida de información en períodos de tiempo (longitudinal) | Demora en la identificación y resolución de problemasNo hay retroalimentación médico-paciente inmediata |
| Modelo canadiense | Evita problemas de manejo informáticoEvita la compra de equipo necesario para la telecomunicaciónPermite una exploración más completa | Desplazamiento a centro sanitarioPueden obviarse problemas que solo se objetivan en el hogar |
| Modelo estadounidense | Evita desplazamientosPermite objetivar algunos problemas que solo acontecen en el hogar | Necesidad de entrenamiento del pacienteProblemas con manejo del sistema informático |
| Modelo holandés | Combina estrategia sincrónica y asincrónicaPosibilidad de teleconsultas desde el hogar | Requerimiento de mayor desarrollo tecnológico y validación |
Fuente: López-Blanco et al.10. Con permiso.
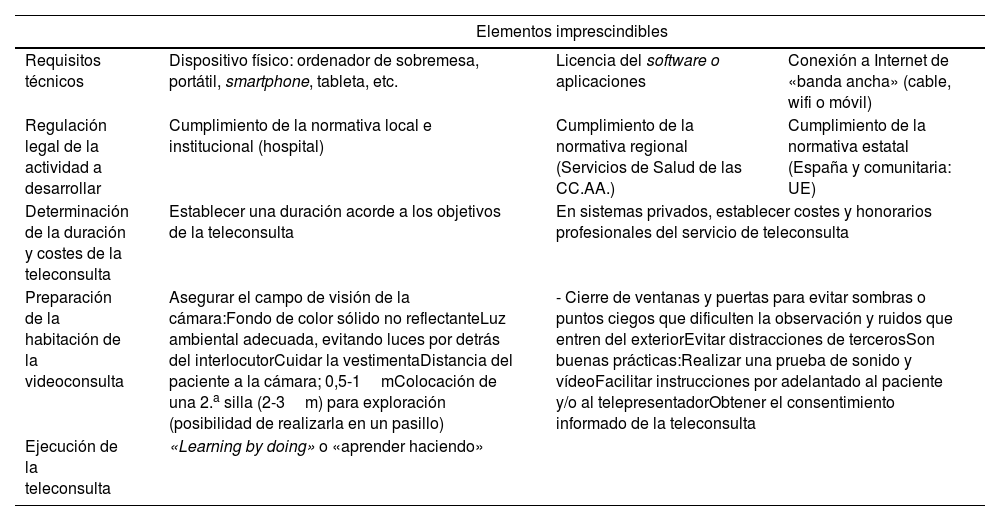
Las recomendaciones para la implantación de estos sistemas se resumen en la tabla 3. Están recogidas en el «Manual de nuevas tecnologías en trastornos del movimiento», editado por el Grupo de Estudio de Trastornos del Movimiento de la SEN10.
Recomendaciones para implementar una teleconsulta
| Elementos imprescindibles | |||
|---|---|---|---|
| Requisitos técnicos | Dispositivo físico: ordenador de sobremesa, portátil, smartphone, tableta, etc. | Licencia del software o aplicaciones | Conexión a Internet de «banda ancha» (cable, wifi o móvil) |
| Regulación legal de la actividad a desarrollar | Cumplimiento de la normativa local e institucional (hospital) | Cumplimiento de la normativa regional (Servicios de Salud de las CC.AA.) | Cumplimiento de la normativa estatal (España y comunitaria: UE) |
| Determinación de la duración y costes de la teleconsulta | Establecer una duración acorde a los objetivos de la teleconsulta | En sistemas privados, establecer costes y honorarios profesionales del servicio de teleconsulta | |
| Preparación de la habitación de la videoconsulta | Asegurar el campo de visión de la cámara:Fondo de color sólido no reflectanteLuz ambiental adecuada, evitando luces por detrás del interlocutorCuidar la vestimentaDistancia del paciente a la cámara; 0,5-1mColocación de una 2.a silla (2-3m) para exploración (posibilidad de realizarla en un pasillo) | - Cierre de ventanas y puertas para evitar sombras o puntos ciegos que dificulten la observación y ruidos que entren del exteriorEvitar distracciones de tercerosSon buenas prácticas:Realizar una prueba de sonido y vídeoFacilitar instrucciones por adelantado al paciente y/o al telepresentadorObtener el consentimiento informado de la teleconsulta | |
| Ejecución de la teleconsulta | «Learning by doing» o «aprender haciendo» | ||
CC.AA.: comunidades autónomas; UE: Unión Europea.
Fuente: López-Blanco et al.10. Con permiso.
Plataformas y aplicaciones actuales. Existen diversas plataformas de divulgación, acumulación y procesamiento de datos, además de numerosos programas y servicios de teleconferencia11,12. Sea cual sea el sistema de información y la interfaz de comunicación que se adopten en un ámbito concreto, por ejemplo, una red de hospitales, debe garantizarse el nivel suficiente de cifrado, seguridad y privacidad para cumplir con las normativas de protección de datos vigentes. Hay herramientas de uso habitual como Telegram, WhatsApp y Facetime (iOS) que cuentan con cifrado de punto a punto, pero su uso en TM aún no está regulado.
Implantación de la telemedicina antes y durante la era COVIDLos continuos avances de las TIC, especialmente el uso extendido de smartphones y de sistemas para monitorizar al paciente de forma remota, han permitido un avance sustancial de la TM. No obstante, en nuestro medio, la consulta presencial era la norma antes de la era COVID y el uso de TM se limitaba a la valoración de imágenes radiológicas, muestras de anatomía patológicas y lesiones cutáneas13.
En la actualidad, es posible realizar la anamnesis mediante una videoconsulta, monitorizar constantes vitales mediante aplicaciones móviles e incluso disponer de exploraciones complementarias como un registro electrocardiográfico.
El objetivo primario de la TM es mejorar el acceso a la asistencia médica. Además, también ha facilitado la comunicación e intercambio de conocimientos entre el personal sanitario comunitario y los especialistas de los centros médicos universitarios14. De esta manera, se han desarrollado programas que pueden aportar conocimientos especializados respecto a cuándo y dónde más se necesitan, de manera rápida y precisa, como el caso del teletrauma, teleictus o telerradiología15. Por otro lado, coincidiendo con el desarrollo de la cirugía mínimamente invasiva, la telecirugía a partir de sistemas quirúrgicos robóticos teleoperados permitirán al cirujano brindar una atención experta en ubicaciones remotas16.
Optimizar el tratamiento del paciente crónico también es uno de los propósitos de la TM de cara a mejorar la adherencia terapéutica mediante aplicaciones o recordatorios y/o potenciar la educación o terapias no farmacológicas, frecuentemente infradotadas en los sistemas de salud, como es la rehabilitación o la psicoterapia15. Por otra parte, el desarrollo de sensores para la monitorización domiciliaria de signos vitales, glucemia o electrocardiografía, entre otras, y sus sistemas de alarma permiten el control del paciente a distancia en tiempo real para ayudar a predecir exacerbaciones de enfermedades crónicas que precisen atención rápida17,18.
Gracias a la TM se ha llevado a cabo un cribado de pacientes con sospecha de COVID-19 mediante la monitorización de síntomas respiratorios y el triaje de aquellos tributarios de ser valorados de urgencias, especialmente en grupos de riesgo. La imposibilidad de realizar una exploración física se ha intentado superar con la toma de temperatura en el domicilio, visualización por videoconsulta del estado general, respiración u observación orofaríngea19.
En la era COVID, prácticamente todas las especialidades médicas se han visto obligadas a recurrir a la tecnología para poder seguir atendiendo a sus pacientes, destacando la psiquiatría, oncología, ginecología y dermatología20.
Sin embargo, la generalización del uso de la TM tiene importantes limitaciones derivadas de la falta de conocimiento y confianza acerca de estas herramientas entre algunos pacientes y profesionales de la salud, los problemas asociados con el intercambio de información confidencial, y la necesidad de crear sistemas de reembolso para los servicios de TM13,21. En este sentido, el American College of Physicians considera que la TM es una estrategia útil para la prestación de servicios de salud, aunque plantea una serie de recomendaciones. Se considera que es más eficaz cuando existe ya entre médico y paciente una relación establecida y continua, y en aquellos pacientes en los que la exploración física no sea esencial. Además, se sugiere que deberían existir guías clínicas sobre la prestación de este tipo de servicios21.
Teleneurología y su aplicación en las consultas de cefaleasLa neurología abarca un elevado número de enfermedades crónicas en las que la atención presencial se ha reducido al mínimo para evitar la propagación de la COVID-19. Por este motivo, la TM se ha convertido en una herramienta fiable y satisfactoria para la atención neurológica4,21, como demuestran varias experiencias publicadas en el campo de las demencias22–24, la epilepsia25,26, los trastornos del movimiento27, la esclerosis múltiple28 o las enfermedades neuromusculares29.
Sin embargo, a pesar de que las cefaleas constituyen el motivo de consulta más frecuente en las consultas de neurología en España, la TM ha sido escasamente evaluada y tan solo hallamos 3 embrionarias experiencias publicadas. En ellas se hace una consulta on-line de segundas opiniones o bien se realiza una consulta virtual entre el neurólogo en su hospital y el paciente en su centro de asistencia primaria a través del ordenador de mesa de su médico de familia30–33.
Sin duda, la TM es útil en determinados pacientes para diagnosticar, tratar la cefalea primaria no complicada, y reducir las listas de espera y el gasto sanitario23. Por otra parte, la clasificación ICHD-2 está validada para el diagnóstico de migraña por entrevista telefónica34.
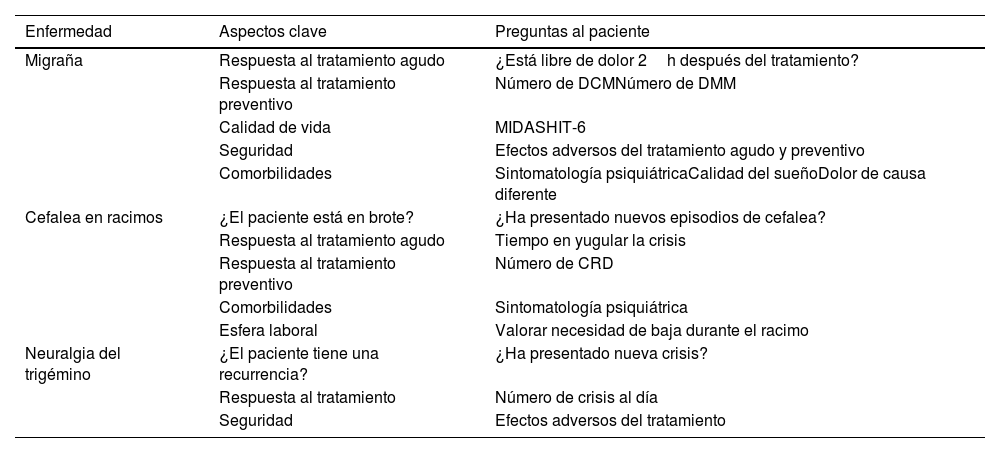
Pese a ello, la necesidad de un soporte tecnológico adecuado y el incremento de las técnicas intervencionistas pueden limitar su uso generalizado, por lo que es necesaria su optimización35. De forma general, centrándonos en los 3 perfiles de pacientes más característicos de nuestra consulta, se establecen una serie de preguntas básicas que deben quedar registradas en la historia clínica (tabla 4).
Preguntas básicas que se deben resolver en la entrevista telefónica
| Enfermedad | Aspectos clave | Preguntas al paciente |
|---|---|---|
| Migraña | Respuesta al tratamiento agudo | ¿Está libre de dolor 2h después del tratamiento? |
| Respuesta al tratamiento preventivo | Número de DCMNúmero de DMM | |
| Calidad de vida | MIDASHIT-6 | |
| Seguridad | Efectos adversos del tratamiento agudo y preventivo | |
| Comorbilidades | Sintomatología psiquiátricaCalidad del sueñoDolor de causa diferente | |
| Cefalea en racimos | ¿El paciente está en brote? | ¿Ha presentado nuevos episodios de cefalea? |
| Respuesta al tratamiento agudo | Tiempo en yugular la crisis | |
| Respuesta al tratamiento preventivo | Número de CRD | |
| Comorbilidades | Sintomatología psiquiátrica | |
| Esfera laboral | Valorar necesidad de baja durante el racimo | |
| Neuralgia del trigémino | ¿El paciente tiene una recurrencia? | ¿Ha presentado nueva crisis? |
| Respuesta al tratamiento | Número de crisis al día | |
| Seguridad | Efectos adversos del tratamiento |
CRD: crisis de cefalea en racimos al día; DCM: días de cefalea al mes; DMM: días de migraña al mes; HIT-6: Headache Impact Test-6; MIDAS: Migraine Disability Scale.
La enfermería se está adaptando a la asistencia de un paciente cada vez más habituado a la tecnología, y la incorporación de las innovadoras herramientas que proporciona la TM es clave en la implementación y seguimiento del paciente diagnosticado de cefalea36. A pesar de su complejidad, proponemos dos pilares básicos en esta labor:
Por un lado, educación para la salud, considerada en dos campos: educación del paciente sobre su enfermedad, y educación sobre su tratamiento. Independientemente de sobre qué campo se proporcione el soporte, el objetivo a corto plazo será el empoderamiento del paciente. El objetivo a largo plazo será la mejoría de su calidad de vida y adherencia al tratamiento farmacológico.
En este mismo sentido, la incorporación de los anticuerpos monoclonales contra el péptido relacionado con el gen de la calcitonina como tratamiento preventivo de la migraña no parece que vaya a limitar el uso de la TM, tanto por parte del personal de enfermería como del paciente, pues los efectos adversos relacionados con estos fármacos son infrecuentes, así como su gravedad. Sin embargo, por su administración parenteral, de momento parece complejo el inicio de este tipo de tratamientos solo mediante TM, pero su seguimiento sí podría llevarse a cabo en gran medida mediante TM por medio de enfermeras entrenadas, lo que contribuiría sin duda a descargar nuestras consultas de cefaleas.
Sin ninguna duda, el papel de la enfermería en la TM facilita una atención efectiva y eficiente a los pacientes en las unidades de cefalea.
Situación actual de la telemedicina en las estructuras asistenciales de cefaleasComo apoyo a este documento, se consideró necesario explorar la situación actual de la TM en las estructuras asistenciales para pacientes con cefalea en España. Se diseñó un cuestionario dirigido a los responsables de estructuras asistenciales dividido en 4 bloques de preguntas:
Bloque 1. Características de la estructura asistencial. Se solicitó información acerca de si se trataba de una unidad o una consulta monográfica de cefaleas, los habitantes del área de referencia y otras características relevantes que mostrasen la asistencia llevada a cabo en la estructura. También se preguntó por la repercusión de la pandemia COVID-19 en los tiempos de espera en consulta.
Bloque 2. Recursos humanos disponibles para llevar a cabo TM antes y tras la pandemia, como tiempo específicamente establecido en la agenda de los neurólogos o personal de enfermería o disponibilidad de personal administrativo de apoyo. Este bloque finalizaba preguntando por la necesidad prioritaria del encuestado en cuanto a recursos humanos para llevar a cabo TM en su estructura asistencial.
Bloque 3. Recursos tecnológicos disponibles para llevar a cabo TM, como teléfono fijo o móvil, hardware o software, correo electrónico, o aplicaciones. De la misma manera que en el bloque anterior, también se preguntó por los cambios en relación con la pandemia y la necesidad prioritaria en este campo.
Bloque 4. Actividades de TM disponibles en la estructura asistencial, tanto anteriores como posteriores a la pandemia COVID-19. Este bloque finalizó preguntando a los encuestados por su prioridad acerca de la implantación de nuevas actividades.
La encuesta se envió a los responsables de las 65 estructuras asistenciales de cefaleas disponibles en el censo del GECSEN mediante un correo electrónico de invitación y otro de recuerdo. El cuestionario, elaborado con Google Forms, estuvo abierto entre el 22 de octubre y el 10 de noviembre de 2020. Respondieron 33 neurólogos (50,7%), con representación de 13 de las 17 comunidades autónomas, siendo las más representadas Madrid y Cataluña con 6 responsables de estructuras asistenciales en cada una.
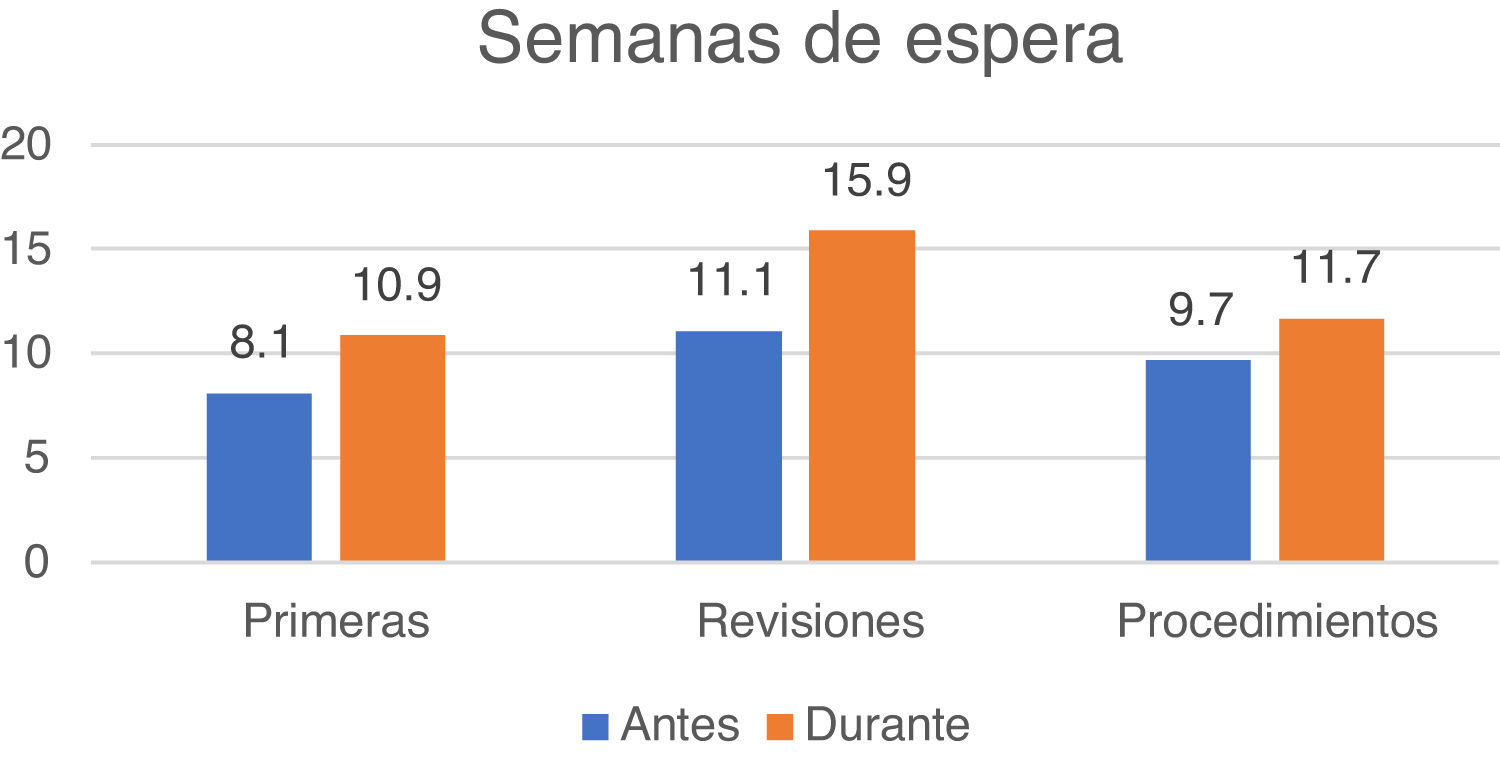
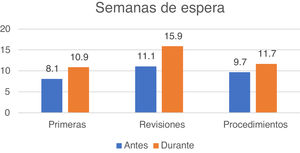
Un 36,3% de los encuestados consideró su estructura asistencial como unidad de cefaleas y el resto como consulta monográfica. Un 57,6% dirigía una estructura de referencia para otras áreas de salud. La media de agendas semanales de cefaleas fue de 3,4 (1-13), atendiendo a 557 (120-1.580) pacientes nuevos y a 1.844 (480-10.000) revisiones al año. El efecto de la pandemia en los tiempos de espera en semanas para primeras visitas, revisiones y procedimientos se muestra en la figura 2.
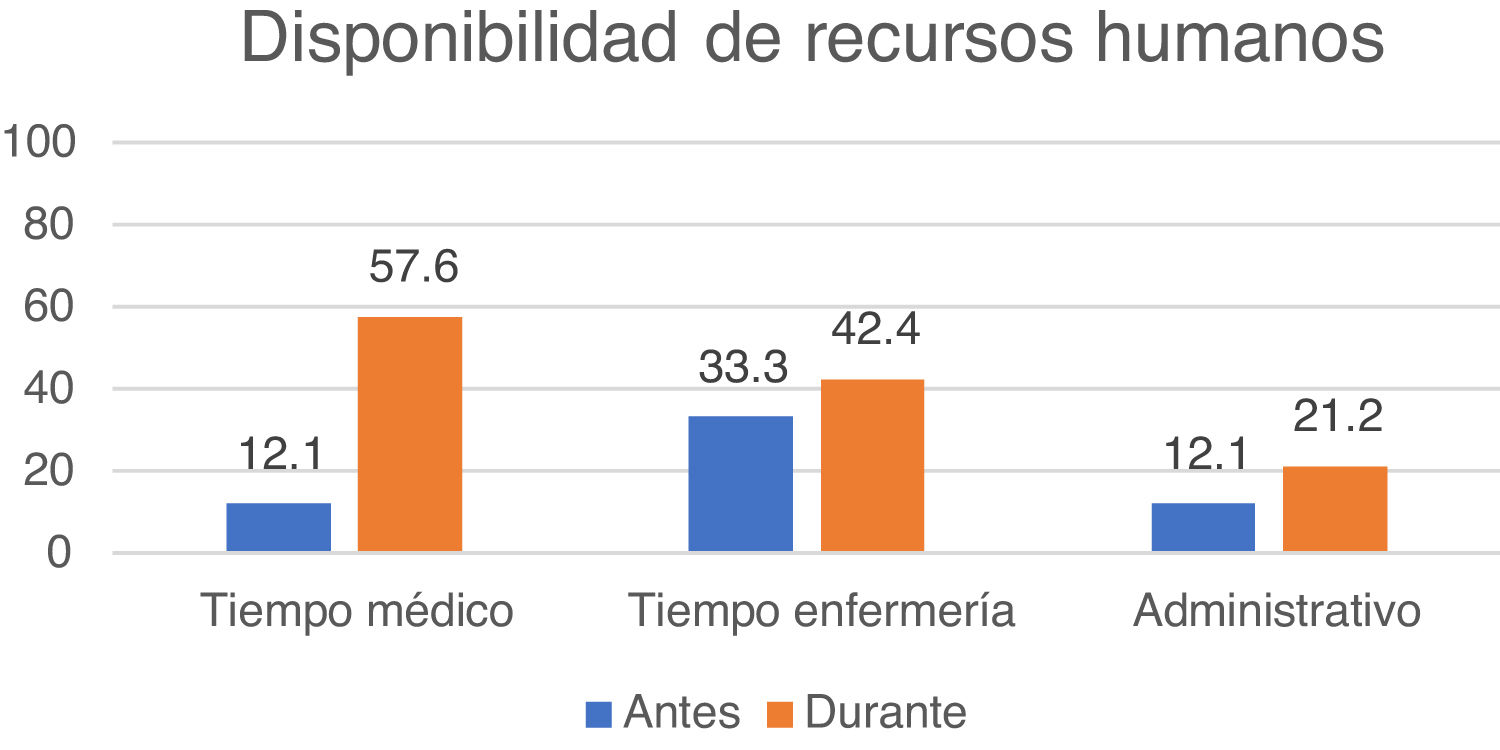
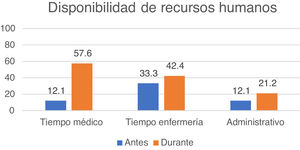
La figura 3 muestra la disponibilidad de tiempo establecido en la agenda del neurólogo o el personal de enfermería para TM, así como la existencia o no de apoyo administrativo, tanto antes como durante la pandemia COVID-19. También se preguntó a los encuestados por su necesidad prioritaria en cuanto a la disponibilidad de recursos humanos para sostener o ampliar su oferta de TM. El 42,4% afirmó necesitar principalmente más neurólogos, el 27,3% sobre todo más personal de enfermería, y el 21,2% consideró prioritario la disponibilidad de personal administrativo de apoyo.
En relación con la tecnología disponible para llevar a cabo TM, los recursos disponibles en las estructuras asistenciales representadas en esta encuesta fueron sobre todo teléfono y correo electrónico. Durante la pandemia ha mejorado la disponibilidad de teléfono fino con línea exterior y teléfono móvil, así como de correo electrónico institucional de la unidad o consulta monográfica. Estos resultados se muestran en la figura 4. Otros soportes tecnológicos para llevar a cabo TM, como disponibilidad de conexión a Internet por parte del hospital (42,4%) o router propio de la unidad (30,3% de los encuestados), no han cambiado con la pandemia. En cuanto a las necesidades prioritarias a nivel tecnológico las respuestas fueron heterogéneas, destacando como más frecuentes la conexión wifi y el teléfono móvil, así como dispositivos para videoconsulta. Varios encuestados indicaron en este punto que necesitaban más tiempo y, por tanto, más recursos humanos que tecnológicos.
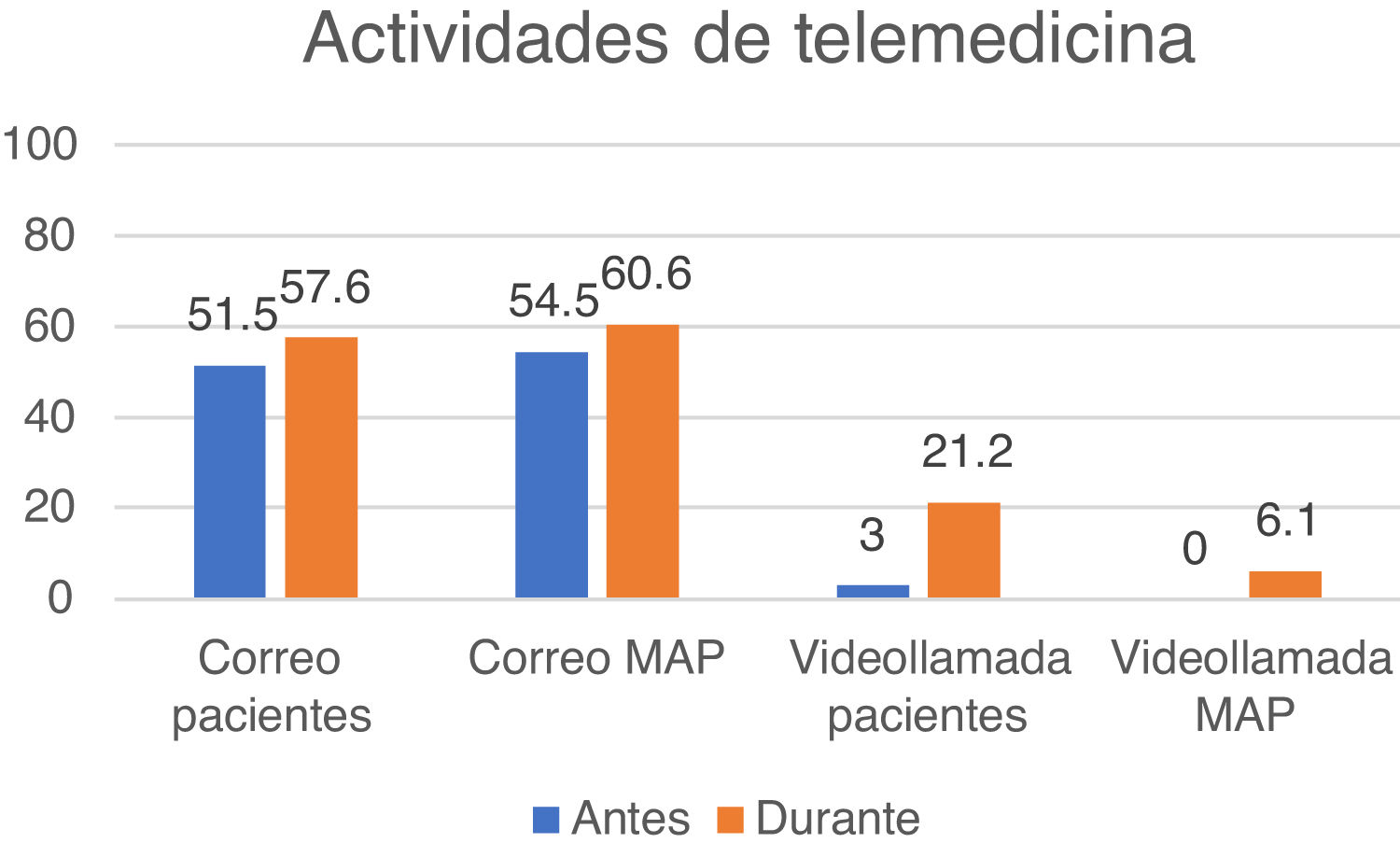
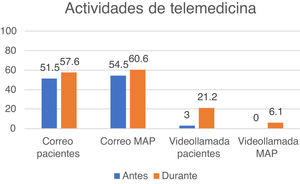
El último bloque indagó sobre las actividades de TM disponibles. La figura 5 muestra la disponibilidad de consultas por correo electrónico y videoconsulta para pacientes y médicos de atención primaria antes y durante la pandemia. Tres centros establecieron un sistema de comunicación vía WhatsApp o SMS (Short Message Service) entre enfermería y pacientes, y un centro, un sistema m-health (salud móvil) para seguimiento de pacientes. Finalmente, un 45,4% consideró la videoconsulta con los pacientes como la actividad prioritaria de TM a implantar en un futuro en sus estructuras asistenciales.
Regulación y legislación de la telemedicinaUno de los factores que más ha frenado la puesta en práctica, validación y consolidación de las diversas modalidades de TM es la ausencia de un marco regulador específico. Dicha necesidad regulatoria se ha antepuesto a la aplicación de muchas variantes de TM que son técnicamente factibles desde hace 20 o más años. Es más, la ausencia de regulación ha sido el habitual pretexto de la Administración para justificar semejante retraso, alegándose cuestiones sobre privacidad y seguridad incluso desde nuestra propia profesión, históricamente reacia al cambio con la excusa de la sacralidad de la relación paciente-médico, el arte de la Medicina y otros adagios románticos. Sin embargo, llevamos toda la vida hablando por teléfono (una modalidad de TM) con pacientes, familiares y otros médicos, y nadie ha tenido la tentación de regular semejante práctica. Tuvo que llegar una pandemia para que la situación girase 180 grados y la TM se convirtiese, de la noche a la mañana, en una necesidad urgente y una herramienta asistencial estratégica10.
A diferencia de otros países37–39, en España no existe, a fecha de hoy, regulación o ley específica alguna sobre TM. Que la mayoría de las competencias en Sanidad estén transferidas a las comunidades autónomas no ayuda, pero podría ser una oportunidad en caso de que surgiese un marco local autonómico sólido que sirviese de modelo escalable a un ulterior marco nacional. Afortunadamente, la TM no mora en tierra de nadie, existiendo varias leyes directa o indirectamente relacionadas en España y Europa que deben observarse (tabla 5).
Regulación de la telemedicina en España y Europa36,37
| Normativa general española |
| Ley 14/1986 General de Sanidad |
| Ley 41/2002 de Autonomía del Paciente |
| Ley 16/2003 de Cohesión y Calidad del Sistema Nacional de Salud |
| Tratamientos de datos de Salud |
| España: Ley 3/2018 de 5 de diciembre de protección de datos personales y garantía de los derechos digitales |
| Europa: Reglamento 2016/679 del Parlamento Europeo y del Consejo y el Tratado del Funcionamiento de la Unión Europea |
| Comunicación mediante medios electrónicos |
| España: Ley 34/2002 de 11 de junio de servicios de la sociedad de la información y de comercio electrónico |
| Europa: Directiva 2000/31/CE sobre comercio electrónico y Directiva 98/34/CE sobre servicios de la sociedad de la información |
| Derechos de los pacientes |
| España: El Real Decreto 81/2014 de 7 de febrero por el que se establecen normas para garantizar la asistencia sanitaria transfronteriza |
| Europa: La directiva 2011/24/UE sobre los derechos de los pacientes en la asistencia sanitaria transfronteriza |
Fuente: López-Blanco y cols.10. Con permiso.
Finalmente, la Comisión Central de Deontología del Consejo General de Colegios Oficiales de Médicos ha publicado, como respuesta a la pandemia de COVID-19, el documento titulado: «La telemedicina en el acto médico. Consulta médica no presencial, e-consulta o consulta online», con normas de observancia general regidas por los principios de la deontología médica y que puede consultarse en su web9.
Ventajas e inconvenientes de la telemedicinaLa TM puede aportar numerosas ventajas en el manejo del paciente ambulatorio (tabla 6). Una consulta telefónica o una videoconsulta se pueden realizar desde cualquier punto informático físicamente conectado a la red, por lo que no se requiere un despacho en área de consultas externas del hospital. Esto permite la liberación de despachos de consulta presencial en el área de pacientes externos, pudiendo asignarse a pacientes que sí requieran consultas presenciales, reduciendo listas de espera. De hecho, el médico puede estar ubicado en su propio domicilio si dispone de una conexión de acceso remoto al sistema informático del hospital.
Resumen de las principales ventajas e inconvenientes de la telemedicina
| Ventajas | Inconvenientes |
|---|---|
| Ahorro de tiempo y dinero del pacienteDisminución del absentismo laboralTranquilidad de los pacientes de disponer una vía directa de comunicación con el médico (mail)Liberación de despachos de consulta presencialAhorro de tiempo del médicoMayor facilidad para educación a pacientes y a médicos de atención primariaAlta satisfacción de pacientes y familiaMayor intimidad (nadie ve al paciente entrando en una consulta monográfica) | Relación médico-paciente menos personal. No recomendable si hay un alto componente emocionalNo posible exploración neurológicaNo adecuada para dar males noticias o explicar procedimientos diagnósticos o terapéuticos, sobre todo si son complejosNecesidad de dispositivos electrónicos y aprender a utilizarlosAdecuada conexión telefónica/InternetConseguir una red segura (Protección Datos)Coste adicional por tecnología |
Adicionalmente, la asistencia mediante TM consigue reducir el tiempo de visita. Según un estudio de las consultoras PwC y GSMA, los médicos europeos ahorraron 42 millones de días de trabajo en el año 2017 gracias a la TM, además de reducir el gasto sanitario en casi 100.000 millones de euros, pudiéndose tratar a 126 millones de nuevos pacientes40. Asimismo, la TM respeta más la intimidad del paciente que la consulta presencial, pues este no es visto entrando en consultas de médicos expertos en enfermedades específicas o en salas de espera de servicios concretos. Adicionalmente, también hay un beneficio ecológico, ya que no genera documentos físicos y ello supone un ahorro notable en papel y tinta de impresora.
Pero la TM también tiene inconvenientes (tabla 6). La relación médico-paciente puede ser más impersonal. Por ello, no se considera una vía adecuada para dar malas noticias, como las que se pueden desprender de los hallazgos de una prueba complementaria, por ejemplo. Este sistema tampoco se considera el correcto si se ha de explicar al paciente un tratamiento o una exploración diagnóstica compleja. Si hay algún cambio en el patrón sintomático de la cefalea, la TM no permite realizar una nueva exploración neurológica. Finalmente, podemos encontrarnos con problemas de confidencialidad y suplantación de la identidad del paciente.
Evidentemente, para llevar a cabo la asistencia mediante TM, tanto paciente como médico han de disponer de los dispositivos electrónicos adecuados (ordenador, teléfono móvil, webcam, etc.) y del conocimiento para utilizarlos de forma correcta y óptima. Y, por supuesto, es imprescindible tener acceso a una buena conexión telefónica y/o Internet, así como una red segura que garantice la protección de los datos de carácter personal de los pacientes41–43.
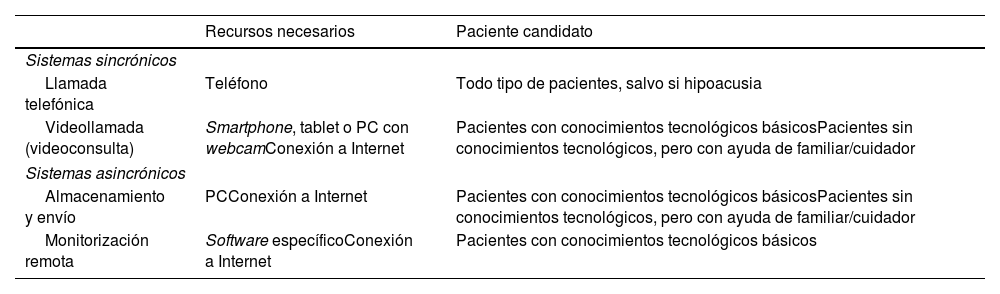
Implementación de la telemedicina en una consulta de cefaleasLa aplicación de TM puede realizarse de varias formas (tabla 7). Existen dos tipos principales de TM en función de si acontecen de forma sincrónica (en tiempo real) o asincrónica (la información se transmite, pero no se revisa en tiempo real).
Tipos de telemedicina: sincrónica y asincrónica
| Recursos necesarios | Paciente candidato | |
|---|---|---|
| Sistemas sincrónicos | ||
| Llamada telefónica | Teléfono | Todo tipo de pacientes, salvo si hipoacusia |
| Videollamada (videoconsulta) | Smartphone, tablet o PC con webcamConexión a Internet | Pacientes con conocimientos tecnológicos básicosPacientes sin conocimientos tecnológicos, pero con ayuda de familiar/cuidador |
| Sistemas asincrónicos | ||
| Almacenamiento y envío | PCConexión a Internet | Pacientes con conocimientos tecnológicos básicosPacientes sin conocimientos tecnológicos, pero con ayuda de familiar/cuidador |
| Monitorización remota | Software específicoConexión a Internet | Pacientes con conocimientos tecnológicos básicos |
- •
Llamada telefónica. Es el medio más extendido actualmente de conexión para visita telemática entre médico y paciente.
- •
Videoconferencia en tiempo real (videoconsulta). Se basa en una transmisión audiovisual en vivo para el intercambio de información. Es necesario disponer de un equipo electrónico que proporcione audio y vídeo para establecer una comunicación satisfactoria entre el paciente y el profesional sanitario, así como una adecuada y estable conexión a Internet. La mayoría de los ordenadores portátiles y smartphones que puedan tener los pacientes disponen actualmente de cámaras incorporadas que permiten realizar este tipo de conexión. La mayor dificultad de acceso puede ser, paradójicamente, por parte del médico, ya que los ordenadores fijos de consulta pueden no disponer de cámara y precisarán solicitar una webcam como software externo, dispositivos con precios asequibles en la actualidad. La ventaja con respecto a la llamada telefónica es que la comunicación es más cercana y el encuentro puede llegar a semejar una visita presencial, pudiendo realizar incluso una exploración clínica general del paciente44, obviando por supuesto palpación craneofacial y fondo de ojo.
- •
Sistema de almacenamiento y transmisión de datos (correo electrónico). Permite enviar información médica en forma de texto, con o sin imágenes, recetas o resolver dudas de pacientes que no precisen una comunicación interactiva en tiempo real. Para ello se requiere que, tanto el paciente como el médico, dispongan de un dispositivo electrónico que les permita acceder y utilizar el correo electrónico.
- •
Monitorización remota. La monitorización domiciliaria o remota es la aplicación de la tecnología de transmisión de datos desde un dispositivo implantado en un paciente hasta la consulta del especialista41. En el ámbito de las cefaleas, actualmente, lo más parecido son las plataformas de e-health (salud electrónica), que disponen de diferentes funcionalidades diseñadas para mejorar la comunicación clínico-paciente, empoderar al paciente en el manejo de su enfermedad y tratamiento, detectar síntomas de forma temprana e individualizar las intervenciones de los profesionales gracias a los registros del paciente en la plataforma45.
Implantar un recurso de TM supone modificar la asistencia, por lo que el primer paso a seguir es el diseño y aprobación de un proyecto por parte de la dirección asistencial del centro. Previamente, es recomendable indagar en los recursos de TM disponibles en la comunidad autónoma, que deberán utilizarse a través de una red y/o plataforma segura que garantice el cumplimiento de la Ley de Protección de Datos. Por ello, es importante la evaluación de estos por los servicios jurídicos y por el equipo informático del centro para verificar que cumplan con la regulación vigente46,47.
El paciente candidato es aquel que tiene conocimientos de cómo manejar dispositivos electrónicos comunes, como smartphone u ordenador, sin llegar a ser un e-paciente, es decir, aquel paciente, habitualmente nativo digital, que está muy ligado a la tecnología y la utiliza de una forma natural para cuidar aspectos de su salud. Tales competencias son suficientes para mantener una correspondencia por correo electrónico y videoconsultas.
Dado que el grueso del volumen de los pacientes de las consultas de cefaleas son jóvenes y están habituados a la tecnología, lo ideal sería establecer como norma realizar videoconsultas. Sin embargo, también atendemos a pacientes de edad avanzada (neuralgias, cefalea hípnica, cefalea cervicógena, etc.) que normalmente no están familiarizados con este tipo de recursos. En estos pacientes, lo más sencillo, si no hay disponibilidad de un familiar o cuidador que ofrezca apoyo, es realizar las visitas mediante llamada telefónica. Se recomienda individualizar cada caso, especialmente a partir de los 60-65 años.
Finalmente, debe registrarse en la historia clínica la modalidad de asistencia médica tras informar al paciente, que autorizará el nuevo formato. Se programará también el día y la hora de la próxima consulta, asignándose un tiempo que dependerá, no de la herramienta utilizada, sino del proceso que se atiende.
Conclusiones y recomendacionesEl análisis de la actual situación de la TM en la asistencia a pacientes con cefaleas y neuralgias en España deriva en las siguientes conclusiones y recomendaciones:
- •
La pandemia por COVID-19 ha empeorado el tiempo medio de espera para ser atendido en las estructuras asistenciales presenciales de cefaleas.
- •
La pandemia por COVID-19 ha condicionado un mayor uso de la TM, si bien su implementación y mantenimiento exigen incrementar los recursos humanos y tecnológicos.
- •
Teléfono y correo electrónico son las herramientas de TM más usadas en este momento, pero los neurólogos son conscientes de la necesidad de ampliar la oferta de TM tanto con videoconsultas como con otras herramientas de e-health y m-health.
- •
Los pacientes con cefaleas y neuralgias tienen, en general, un perfil idóneo para beneficiarse de la TM. Su edad, inferior a la media en nuestra especialidad, facilita que sean más hábiles en el manejo de las TIC.
Desde el GECSEN recomendamos y animamos a todos los neurólogos que asisten a pacientes con cefaleas y neuralgias a que valoren la implantación de recursos de TM, teniendo como objetivo óptimo la videoconsulta. Sin embargo, ante la ausencia de un marco legal que regule la TM en España, es necesario contar con la aprobación y el asesoramiento de los servicios jurídicos e informáticos y de la dirección del centro para implantar un sistema de TM.
Cualquier paciente con cefalea y/o neuralgia estable puede ser candidato, tras una primera visita que debe ser siempre presencial, a su control y seguimiento periódico mediante TM. No se contempla esta modalidad asistencial en aquellos pacientes sometidos a procedimientos semiinvasivos (infiltración con onabotulinumtoxinA y/o bloqueos anestésicos), en tratamiento con anticuerpos monoclonales parenterales (primera visita) o portadores de dispositivos de neuromodulación. Tampoco son candidatos a seguimiento por TM los pacientes con cefalea y/o neuralgia refractaria, aquellos casos en los que hay que explicar procedimientos complejos (por ejemplo, una cirugía) o dar malas noticias diagnósticas o pronósticas (hallazgos graves en una exploración complementaria, por ejemplo). El GECSEN recomienda utilizar la videoconsulta en menores de 60-65 años y la llamada telefónica en mayores de dicha edad, si bien cada caso debe individualizarse y el número de personas mayores con la suficiente competencia digital es creciente.
La TM ha emergido en la práctica médica asistencial por culpa de una enfermedad infecciosa pandémica. Su impulso actual se reducirá en gran medida parejo a la resolución de la pandemia COVID-19 en otros campos de la neurología y demás especialidades médicas, pero, en lo que a las cefaleas y neuralgias se refiere, todo apunta a que la TM ha venido para quedarse. Este cambio debe ser asumido y normalizado cuanto antes. Se abre, además, un fértil campo de investigación clínica.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.