En 1890 el neurólogo francés Babinski describió como migraine ophthalmique hystérique o jaqueca oftálmica histérica, cuatro casos de cefalea asociada a síntomas visuales y trastornos histéricos. Desde entonces esta asociación ha sido raramente descrita, aunque la frecuencia, posiblemente elevada de acuerdo con descripciones anteriores, está por establecer.
Este trabajo recupera la descripción de Babinski e intenta rehabilitar el síndrome descubierto por el semiólogo francés en la relativamente alta frecuencia de este tipo de pacientes observada en un hospital público. Asimismo, se especula sobre los motivos del olvido de esta descripción
MétodoEl estudio presenta una serie de 43 casos de jaqueca, la gran mayoría compatibles con jaqueca de tipo basilar de acuerdo con los criterios IHS, asociados a síntomas de conversión. El diagnóstico de trastorno de conversión (histeria) se basa en los criterios establecidos por el DSM-IV.
ResultadosTodos los pacientes mostraron una o más manifestaciones de histeria durante las crisis de jaqueca, y algunos en los intervalos. Se discuten los detalles de las cefaleas, de los síntomas asociados y de las manifestaciones histéricas. La mayoría de los pacientes mejoró con medicación antijaquecosa. La alteración de la conciencia pudo haber contribuido al desencadenamiento de los síntomas histéricos.
ConclusionesLa jaqueca basilar asociada a trastorno de conversión descrita de forma sistematizada por Babinski no es una entidad rara. Cuadros similares se han descrito a lo largo de la historia de la medicina. El silencio durante el último siglo sobre la entidad se debe posiblemente a la dificultad histórica en definir de forma apropiada los trastornos de conversión. La jaqueca de Babinski es una entidad bien establecida y debe ser recuperada para el clínico.
In 1890 four cases of headache associated with visual symptoms and hysterical disorder were described by the French neurologist Babinski as migraine ophthalmique hystérique, or hysterical ophthalmic migraine. Since that time this association has seldom been described, and the possibly high frequency previously reported still remains to be established. This paper has reused Babinski's description and it tries to rehabilitate the syndrome described by the French semiologist across the relatively frequent experience of this type of patients in a public hospital. Also it analyzes the reason of the oblivion of his description.
MethodThis study presents a series of 43 cases of headache of the migraine type associated with other symptoms, most consistent with basilar-type migraine according to IHS criteria. Diagnosis of conversion disorder (hysteria) was grounded in the criteria set forth in the DSM-IV.
ResultsAll patients exhibited one or more manifestations of hysteria (conversion symptoms) during migraine attacks, and some did in the intervals between attacks as well. Details of the headaches, associated symptoms, and hysterical manifestations are discussed. Most patients improved with antimigraine medication. Altered consciousness may have contributed to the onset of hysterical symptoms.
ConclusionsThe basilar type migraine associated with conversion symptoms described of systematized form by Babinski, it is not a rare entity. Similar pictures have been described along the history of the medicine. The later silence possibly is due to the historical difficulty in defining accurately the conversión disorders. The Babinski¿s migraine is a certain well entity and must be recovered for the clinic.
La presencia de alteraciones psiquiátricas durante los episodios jaquecosos no es rara y ha sido descrita como «mental migraine»1 o hemicrania dysphrenica, término acuñado por Mingazzini en 18932.
La asociación de síntomas histéricos y crisis jaquecosas parece, sin embargo, poco frecuente. El gran semiólogo francés Joseph François Felix Babinski (1852-1932) (fig. 1) describió por primera vez en 1890 con el apelativo de Migraine Ophtalmique Hysterique una serie de 4 pacientes afectos de jaqueca con aura visual a los que se asociaban diversos cuadros histéricos3. Curiosamente esta asociación tan solo ha sido citada de pasada con posterioridad en casos aislados. Con la hipótesis de que esta asociación que denominamos «jaqueca de Babinski» es relativamente frecuente y debe ser rehabilitada se estableció un protocolo que recoge de forma descriptiva los datos clínicos observados en una serie de 43 casos que cumplían criterios de jaqueca (la mayoría jaqueca de tipo basilar- JB-) según las recomendaciones de la IHS4 y que durante la crisis jaquecosas (y algunos también en los intervalos) sufrían trastornos de conversión (movimientos anormales, crisis pseudoepilépticas, o defectos motores, sensitivos o sensoriales) de acuerdo con los criterios de la DSM-IV.
MétodosSe seleccionaron 43 pacientes con síntomas compatibles con jaqueca y trastornos de conversión vistos en la Unidad de Cefaleas del Servicio de Neurología de nuestro hospital desde 1998 a 2009. Esta unidad especializada de cefaleas recibe pacientes solo en tres circunstancias: 1) cefalea refractaria al tratamiento; 2) casos singulares clínicamente, y 3) participación en ensayos clínicos o investigación, y está integrada en un servicio de neurología de un hospital público, terciario y universitario (Hospital Universitario Príncipe de Asturias en Alcalá de Henares, Madrid) que atiende una población de 398.000 habitantes. La Unidad de Cefaleas atendió un total de 2.030 nuevos pacientes en el mismo periodo. De estos, 1.650 fueron diagnosticados de jaqueca y 140 de JB o probable JB.
La procedencia de los casos fue variable, la mayor parte derivados de las unidades de neurología general y de consultas especializadas de epilepsia (para valoración de «pseudocrisis»), y solo 3 pacientes procedían de las unidades de psiquiatría. Seis pacientes fueron enviados del Centro Penitenciario de Alcalá-Meco para valoración de crisis y cefalea. La población inmigrante (Rumanía, Polonia y Latinoamérica) no llega al 10% de la población en nuestra área sanitaria.
El estudio fue retrospectivo en los doce primeros casos (presentados a la LV Reunión Anual de la Sociedad Española de Neurología, Barcelona 2003)5 y prospectivo en el resto (31 pacientes). Los pacientes fueron valorados por al menos dos neurólogos expertos (uno de ellos siempre el mismo) y un psiquiatra. El protocolo empleado incluía una historia clínica general, neurológica y psiquiátrica, al menos un electroencefalograma de superficie (EEG) con localización de los electrodos acorde con el sistema International 10-20. Un TC craneal y vídeo-EEG se realizó a todos los pacientes. A algunos se les completó el estudio con la resonancia magnética (MR), tomografía por emisión de positrones (PET) utilizando fluordesoxiglucosa como radiomarcador, o SPECT con un isótopo de tecnecio.
Los criterios de inclusión era para pacientes con evidencia de jaqueca, síntomas de conversión durante el episodio cefaleico y ausencia de causa orgánica conocida. Tres pacientes con cefalea episódica y síntomas de conversión que ocurría al margen de las cefaleas fueron excluidos. Para el diagnóstico de jaqueca o JB, se aplicaron los criterios de la reciente clasificación de las cefaleas de la IHS (tabla 1)4.
Criterios de jaqueca tipo basilar (IHS, 2004)
| A. Al menos dos episodios que cumplen los criterios B, C, D y E |
| B. Aura del todo reversible visual y/o sensorial y/o del lenguaje pero no debilidad motora |
| C. Dos o más síntomas reversible de aura del tipo siguiente: |
| 1. Disartria |
| 2. Vértigo |
| 3. Tinnitus |
| 4. Hipoacusia |
| 5. Visión doble |
| 6. Ataxia |
| 7. Disminución del nivel de conciencia |
| 8. Síntomas visuals bilaterales simultaneos campos nasal y temporal de ambos ojos |
| 9. Parestesias bilaterales simultáneas |
| D. Cefalea que cumple los criterios de B a D para jaqueca sin aura, que comienza durante el aura o sigue al aura en 60 minutos |
| E. No atribuible a ninguna otra enfermedad |
El diagnóstico de trastornos de conversión (o histeria) se basó en los criterios recogidos en la versión española del Diagnostic and Statistical Manual of Mental Disorders: DSM-IV6. El diagnóstico se basó en la inconsistencia de los datos anamnésicos, la ausencia de signos exploratorios indicativos de lesión orgánica que explique las manifestaciones de conversión, y la irrelevancia en los hallazgos de las pruebas complementarias. Además, para depurar el diagnóstico de trastorno de conversión se tomaron en cuenta:
- 1)
Manifestaciones sugestivas de histeria tales como preservación de conciencia durante las crisis, arc hysterique, relación con estímulo emocional, recuperación completa, etc.
- 2)
Presencia de signos positivos de histeria7 durante los episodios o cuando el defecto neurológico se mantenía (test de Hoover, test del músculo esternocleidomastoideo, test de vibración en la línea media –splitting vibration-, entre otros).
- 3)
Cumplimiento de diferentes inventarios publicados para trastornos conversivos específicos, tales como marcha psicógena8, crisis psicógenas9,10, o movimientos anormales psicógenos11,12.
- 4)
Desencadenamiento de los episodios por sugestión (hipnosis).
A 32 pacientes se les sometió a sugestión (hipnosis) con la intención de reproducir y ser testigos de los episodios. La técnica utilizada fue siempre la misma y llevada a cabo por la misma persona, y consistió en:
- 1.
Consentimiento informado. Presencia de un familiar que sea capaz de comparar el episodio motivo de la consulta con el desencadenado por sugestión.
- 2.
Se le anuncia al paciente que va a sufrir una crisis durante la prueba.
- 3.
En un ambiente relajado se le pide concentración máxima mientras se golpea suavemente la glabela con el martillo de reflejos. Generalmente a los 5-10 minutos ocurre la crisis.
- 4.
Por sugestión y comprimiendo con el pulgar la glabela se intenta abortar la crisis.
Los episodios de sugestión se realizaron en 14 pacientes de forma simultánea con el registro EEG y video.
ResultadosEl diagnóstico de jaqueca asociada a síntomas de conversión se realizó en 43 pacientes. La distribución por sexos fue de 33 mujeres y 10 varones, con una relación mujer/varón de 3,3/1. La edad media en que fueron vistos por primera vez los pacientes fue de 36 años, si bien hubo jóvenes (14, 16 y 17 años) y dos jubilados de 68 y 75 años. La edad media de comienzo de la cefalea fue, sin embargo, de 20 años (14 pacientes en edades juveniles y 6 en edad infantil).
El número de pacientes con síntomas de conversión «sin» cefalea vistos en el servicio de neurología en el mismo periodo y utilizando los mismos criterios diagnósticos fue de 33. En el total de enfermos con síntomas histéricos (76 pacientes) aquellos con jaqueca fueron mayoría (56%).
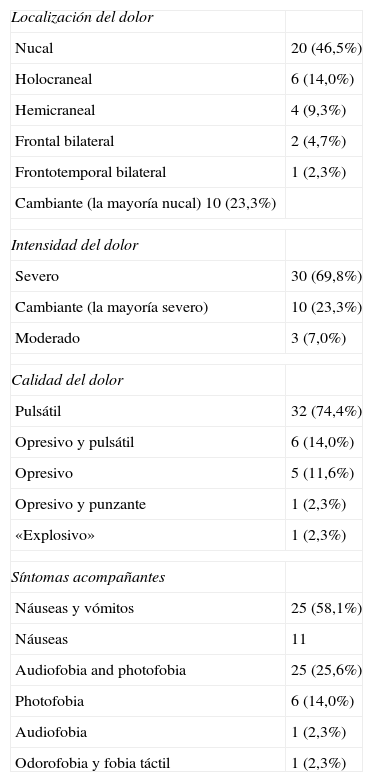
JaquecaLos datos relativos a la cefalea están representados en la tabla 2. Todos los pacientes aquejaban similares episodios y recurrentes (más de cinco episodios) de cefalea de tipo jaquecoso, pero variables en cuanto a la frecuencia, intensidad del dolor y presencia de síntomas asociados.
Características de la cefalea (n. 43)
| Localización del dolor | |
| Nucal | 20 (46,5%) |
| Holocraneal | 6 (14,0%) |
| Hemicraneal | 4 (9,3%) |
| Frontal bilateral | 2 (4,7%) |
| Frontotemporal bilateral | 1 (2,3%) |
| Cambiante (la mayoría nucal) 10 (23,3%) | |
| Intensidad del dolor | |
| Severo | 30 (69,8%) |
| Cambiante (la mayoría severo) | 10 (23,3%) |
| Moderado | 3 (7,0%) |
| Calidad del dolor | |
| Pulsátil | 32 (74,4%) |
| Opresivo y pulsátil | 6 (14,0%) |
| Opresivo | 5 (11,6%) |
| Opresivo y punzante | 1 (2,3%) |
| «Explosivo» | 1 (2,3%) |
| Síntomas acompañantes | |
| Náuseas y vómitos | 25 (58,1%) |
| Náuseas | 11 |
| Audiofobia and photofobia | 25 (25,6%) |
| Photofobia | 6 (14,0%) |
| Audiofobia | 1 (2,3%) |
| Odorofobia y fobia táctil | 1 (2,3%) |
La localización de la cefalea estuvo bien definida en la mayoría de los casos. En 20 pacientes el dolor era nucal exclusivamente, global en 6, hemicraneal en 4, frontal bilateral en 1, frontal y parietal bilateral en 1, y frontal y temporal bilateral en 1. En los restantes 10 pacientes el dolor era cambiante dependiente de la intensidad, la mayoría nucal cuando el episodio era muy intenso.
Aunque la intensidad del dolor era variable en cada episodio, fue considerado muy intenso e invalidante en 30 pacientes. La calidad del dolor fue pulsátil en 32 casos, y opresiva, punzante o explosiva en el resto.
Durante los ataques, las náuseas estuvieron presentes en 36 pacientes, 16 de ellos con vómitos… Los vómitos fueron particularmente muy intensos en 11 casos. Audio/fotofobia fue identificada en 30 casos, 6 pacientes con solo fotofobia, 1 caso con solo audiofobia, y 1 con odorofobia y fobia a los estímulos táctiles.
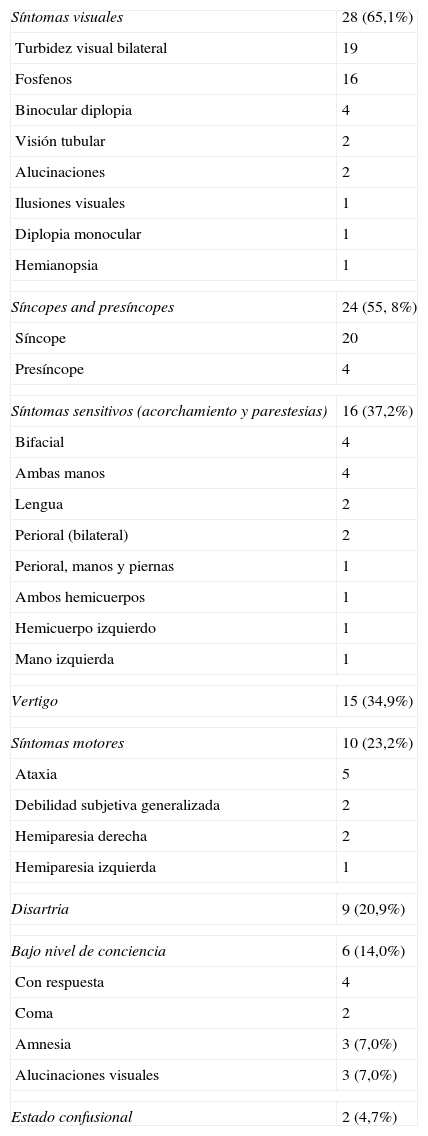
En 38 pacientes la cefalea cumplía criterios para ser incluida como JB. Los síntomas atribuibles a disfunción de «tipo basilar» están representados en la tabla 3. Ningún caso sufría alucinaciones visuales elementales que sugieran epilepsia occipital (manchas brillantes, coloreadas, múltiples, y circulares)13. En 4 casos solo se identificó un único «fully reversible symptom» sugerente de afectación del territorio basilar (2 con vértigo, 2 con turbidez visual hemicámpica bilateral y fosfenos), mientras que en los criterios convencionales del IHS se exigen dos o más síntomas. En tres casos hubo hemiparesia además de síntomas «tipo-basilar». De estos, uno con vértigos y disartria se asociaba a debilidad hemipléjica (histérica). Otra enferma con diplopia sufría hemiparesia izquierda, persistente, y características histéricas, y una tercera con fosfenos bilaterales y síncopes sufría hemiparesia y hemihipoestesia derecha también de tipo histérico. La presencia de síntomas basilares nos induce a considerarlos como probable JB. En definitiva, se filiaron 38 casos de JB y 5 como «probable» JB.
Manifestaciones «tipo-basilar» (n.43)
| Síntomas visuales | 28 (65,1%) |
| Turbidez visual bilateral | 19 |
| Fosfenos | 16 |
| Binocular diplopia | 4 |
| Visión tubular | 2 |
| Alucinaciones | 2 |
| Ilusiones visuales | 1 |
| Diplopia monocular | 1 |
| Hemianopsia | 1 |
| Síncopes and presíncopes | 24 (55, 8%) |
| Síncope | 20 |
| Presíncope | 4 |
| Síntomas sensitivos (acorchamiento y parestesias) | 16 (37,2%) |
| Bifacial | 4 |
| Ambas manos | 4 |
| Lengua | 2 |
| Perioral (bilateral) | 2 |
| Perioral, manos y piernas | 1 |
| Ambos hemicuerpos | 1 |
| Hemicuerpo izquierdo | 1 |
| Mano izquierda | 1 |
| Vertigo | 15 (34,9%) |
| Síntomas motores | 10 (23,2%) |
| Ataxia | 5 |
| Debilidad subjetiva generalizada | 2 |
| Hemiparesia derecha | 2 |
| Hemiparesia izquierda | 1 |
| Disartria | 9 (20,9%) |
| Bajo nivel de conciencia | 6 (14,0%) |
| Con respuesta | 4 |
| Coma | 2 |
| Amnesia | 3 (7,0%) |
| Alucinaciones visuales | 3 (7,0%) |
| Estado confusional | 2 (4,7%) |
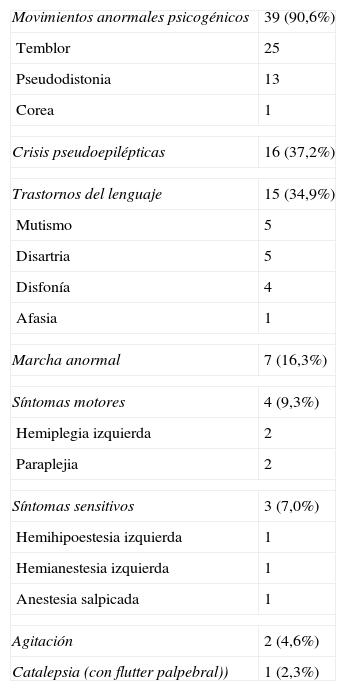
Los síntomas de conversión están resumidos en la tabla 4. La complejidad de los síntomas histéricos está ordenada de forma comprensiva en relación con la semejanza con los síntomas «orgánicos» que aparentaban. La mayoría de los pacientes mostraban de forma secuencial o combinada varios de los síntomas presentes en la tabla, por ejemplo, temblor progresivo, afonía, contractura pseudodistónica y caída posterior al suelo imitando una crisis epiléptica.
Síntomas de conversión (n.43)
| Movimientos anormales psicogénicos | 39 (90,6%) |
| Temblor | 25 |
| Pseudodistonia | 13 |
| Corea | 1 |
| Crisis pseudoepilépticas | 16 (37,2%) |
| Trastornos del lenguaje | 15 (34,9%) |
| Mutismo | 5 |
| Disartria | 5 |
| Disfonía | 4 |
| Afasia | 1 |
| Marcha anormal | 7 (16,3%) |
| Síntomas motores | 4 (9,3%) |
| Hemiplegia izquierda | 2 |
| Paraplejia | 2 |
| Síntomas sensitivos | 3 (7,0%) |
| Hemihipoestesia izquierda | 1 |
| Hemianestesia izquierda | 1 |
| Anestesia salpicada | 1 |
| Agitación | 2 (4,6%) |
| Catalepsia (con flutter palpebral)) | 1 (2,3%) |
El temblor fue el síntoma más común (58,1% de los pacientes) asociado en general a otros síntomas. El temblor era generalmente paroxístico y de comienzo brusco, la morfología era variable y extraña (tales como temblor cefálico o troncal en algunos casos), con ritmo cambiante (generalmente inferior a 8 hertzios) y amplitud también oscilante, en ocasiones con grandes y violentas sacudidas. Con frecuencia el temblor se precedía de pequeñas y aisladas contracciones de aspecto mioclónico que iban incrementando su amplitud y frecuencia hasta adquirir un carácter rítmico o pseudorítmico y aparentar finalmente un aspecto convulsivo. El temblor era de reposo, intención y postural, y disminuía, no siempre, cuando el explorador no dirigía su atención hacia el síntoma.
La pseudodistonía se caracterizaba por espasmos repetitivos (próxima a la mioclonía periódica) y por posturas anómalas. La mayoría eran paroxísticas, cambiantes y extrañas en nada comparables con los más estereotipados espasmos distónicos tales como el torticolis o la distonía oromandibular. Los espasmos evolucionaban con frecuencia a posturas anormales o sacudidas violentas interpretadas erróneamente como crisis epilépticas. Los espasmos podían iniciarse en una extremidad y propagarse a otras zonas incluida la musculatura espinal o abdominal. Los episodios solían ser transitorios y reversibles con una duración de 30-60 minutos. En 6 casos adoptaba el cuerpo durante el episodio una actitud típica en opistótonos (arc hystérique).
El corea ocurrió en un caso con movimientos continuos e irregulares durante el episodio cefaléico, y podían ser inducidos o abortados por sugestión.
Dieciséis pacientes fueron considerados como crisis pseudoepilépticas: 6 de ellos fueron inicialmente diagnosticados y tratados como epilépticos. En esta categoría, algo indefinida, no hemos añadido los síncopes –que son frecuentes en estos enfermos- pero sí muchos de los movimientos anormales psicógenos (MAP) (temblor, pseudodistonía) ya referidos. La mayoría de ellos corresponden, con variaciones, a las descripciones clásicas como el grand mal hystérique de Charcot14, pero sin definirse bien, en general, las distintas etapas de la crisis. Aunque existen múltiples formas en cuanto a la secuencia, duración y contenido de las fits, estas son constantes en cada enfermo. Tan solo ocurrían episodios de «mayor» o «menor» intensidad en cada paciente, de manera que en algunos episodios las manifestaciones eran más limitadas (temblor, convulsiones aisladas) y de menor duración, y en otras la duración se prolongaba y finalizaban con violentas sacudidas. A pesar de este carácter extraño y violento de los episodios la recuperación en la mayoría de los casos fue rápida y completa.
Los trastornos del lenguaje estuvieron representados por mutismo en 5 pacientes, con normal comprensión y vocalización –durante la tos-, normal movilización bucolinguofacial y correcto lenguaje gestual. La disartria con tartamudez no sistemática también ocurrió en 5 pacientes. Este trastorno articulatorio era, en general, fácilmente distinguible del más sistematizado atribuible a disfunción del tronco cerebral. La disfonía o afonía, desaparecía con la tos y en un caso durante la somniloquia nocturna. Un caso se asoció a parafasias semánticas y pararrespuestas como el síndrome de Ganser.
La marcha anormal fue la manifestación más destacada en 7 pacientes. En dos casos la alteración fue atribuible a la hemiplejia (marcha de Todd), y en el resto se observaba ataxia irregular, histriónica o con manifestaciones inclasificables.
Dos pacientes sufrieron hemiplejia izquierda durante 2-3 semanas tras la finalización de la cefalea y dos pacientes se afectaban de paraplejia recurrente. Todos estos casos se influían por sugestión y la parálisis desaparecía o disminuía significativamente durante los movimientos del sueño, al desviar la atención del paciente hacia otros objetos, o durantes actividades automáticas tales como vestirse.
Un paciente sufría disminución de la sensibilidad táctil y dolorosa, y otro, anestesia «total» de distribución hemicorporal. En ambos casos el límite exacto en la línea media orientó a su carácter conversivo. Un paciente aquejaba lagunas anestésicas de distribución dispersa.
Dos casos finalizaban su crisis con gritos, llanto y severa agitación.
Un paciente manifestaba después de la cefalea una «muerte aparente» recurrente pero con exploración normal, flutter palpebral y recuperación a las 24-48 horas.
Dos mujeres, con larga historia de somatomorfia neurológica y extraneurológica, fueron diagnosticadas de síndrome de Briquet.
Perfil temporalCasi la mitad de los enfermos (23 pacientes) sufría diferentes tipos de cefalea. Unas (que representaba las de mayor frecuencia) correspondían a jaqueca sin aura (JSA), otras con probable o definitiva JB, y, finalmente, lo menos frecuente, una jaqueca de tipo basilar con síntomas conversivos asociados (JBASC), núcleo de nuestro trabajo. Diez enfermos aquejaban ocasional (6 casos) o frecuente (4 casos) cefalea de tipo tensional en los intervalos jaquecosos.
Diez casos sufrían JSA y con menor frecuencia JBASC. En cinco casos los episodios de conversión ocurrían con JB y también sin sufrir cefalea.
La secuencia de los síntomas tales como cefalea, síntomas basilares como el vértigo, y síntomas histéricos como el grand mal histerique, por citar un modelo, fue variable entre los diferentes pacientes pero constante en cada caso. En 21 pacientes los síntomas basilares precedían a los histéricos en su comienzo para después manifestarse simultáneamente, ocurriendo ambos en el curso de la cefalea. En 7 casos los síntomas basilares precedían a la cefalea, durante la cual ocurrían los síntomas de conversión. En 6 casos (todos con temblor y pseudodistonía) los síntomas histéricos y basilares precedieron a la cefalea. En 4 casos la secuencia no pudo ser determinada con certeza. La cefalea fue, por tanto, un fenómeno preictal, ictal o postictal.
La duración de los síntomas fue también variable, incluso dentro de un mismo individuo. La duración de la cefalea en la JBASC fue de 6 a 24 horas en su mayoría (20 pacientes), pero hubo 8 casos de 48 horas, 6 casos de 72 horas y 1 caso de 7 días de duración. En el resto de los casos (8 enfermos) la duración fue variable. Los síntomas basilares duraban 15-30 minutos, aunque el vértigo a veces se prolongaba durante12-24 horas. La duración de los síntomas de conversión fue de 15 a 60 minutos, pero en 4 casos duraba 24-48 horas y en otros 4 se prolongó el síntoma histérico hasta 15 días. En 5 casos el trastorno de conversión se cronificó. De estos, en 2 casos el síntoma permaneció durante meses (uno con disartria y uno con paraplejia). En otros dos casos con hemiplejia histérica y otro con temblor los síntomas han permanecido durante 3, 6 y 7 años pero continuaban con JB.
La frecuencia de los episodios fue muy variable pero, en general bajo, y en rachas o en relación directa con estímulos emocionales o temporadas de estrés.
El estrés (o postestrés) o impactos emocionales fueron un claro factor desencadenante de la JSA, JB y JBASC en 30 pacientes. En 7 enfermos, sin embargo, no se identificaba ningún factor «psicógeno» y en 6 casos los episodios ocurrían con y sin estrés reconocible. En dos pacientes los episodios de JBASC se precipitaban ocasionalmente con la menstruación.
Antecedentes familiaresLos antecedentes familiares solo pudieron recogerse en 30 pacientes y existían antecedentes de cefalea (JSA, JB) en más de un pariente de primer grado en 16. En solo dos pacientes con JBASC existían antecedentes de JBASC.
SugestiónEn 32 pacientes se intentó mediante sugestión desencadenar el episodio histérico (con ánimo diagnóstico o para influir en la clínica). En 22 pacientes se reprodujeron los síntomas similares a los que referían. En 14 pacientes con vídeo–EEG se desencadenaron síntomas de conversión sin modificaciones en el EEG.
Comorbilidad psiquiátricaLa comorbilidad psiquiátrica estuvo dominada por la ansiedad de mayor o menor intensidad en 20 pacientes y un síndrome depresivo-ansioso en 11. En 5 pacientes no se pudo precisar su situación psiquiátrica. En siete pacientes existía, en apariencia, absoluta integridad emocional y normalidad psiquiátrica.
La personalidad histriónica, con excesos emocionales, dramatismo y somatomorfia solo se pudo confirmar en ocho pacientes. Tampoco se observó en más de dos casos la «personalidad jaquecosa» expresada como individuos rígidos, perfeccionistas, ambiciosos y obsesivos.
El concepto de «ganancia por la enfermedad» que se considera por algunas escuelas como el núcleo de la histeria se convino como difícil de explorar, sin que exista un modelo contrastable que se pueda aplicar. A pesar de ello se intentó indagar en 20 pacientes sin que hubiera clara ganancia en más de 5 pacientes. Esta proporción se consideró comparable a la ganancia que intentan pacientes con enfermedades no histéricas.
Por razones similares no se consideraron valorables los resultados de la identificación de la belle indiference en nuestros enfermos. De forma subjetiva se concluyó que esta actitud de los enfermos de nuestra serie frente a sus síntomas no fue superior a la que mantienen los enfermos de esclerosis múltiple.
La exploración neurológica fue normal o irrelevante fuera de las crisis en todos los pacientes excepto en los tres casos con defecto motor de distribución hemicorporal. En 20 pacientes (17 mujeres y 3 varones) se observó una leve hipotonía con hiperpasividad e hiperextensibilidad articular y leve hipercinesia (tono muscular «femenino») pero incluibles en el rango de la normalidad. En los pacientes con síntomas de conversión cronificados se prestó especial atención los signos positivos de histeria que se objetivaron en todos ellos.
Exámenes complementariosLos resultados de las pruebas de imagen (CT) fueron normales o con hallazgos irrelevantes que no explicaban el cuadro clínico, como dos casos con un quiste aracnoideo estable en el polo temporal derecho. La RM fue normal o con hallazgos irrelevantes en 18 pacientes en los que se realizó. En las formas crónicas además de RM se practicó SPECT en los 5 casos, y PET en los dos casos con hemiplejia. En todos ellos el resultado fue normal. EL EEG fue repetidamente normal en todos los pacientes, incluidos aquellos en que se practicó durante la hipnosis (14 casos), o en doce casos que se practicaron dos EEG y en otros 12 casos con 3 EEG. Tan solo se registró un trazado rápido en 6 pacientes atribuible al tratamiento medicamentoso que llevaban. En particular, en ningún paciente se objetivaron descargas epilépticas ni paroxismos occipitales espontáneos o inducidos por la estimulación.
TratamientoLa primera medida fue retirar cuidadosamente la medicación con la que acudieron a la Unidad de Cefaleas la mayoría de ellos con sobremedicación antiepiléptica. El tratamiento se orientó básicamente en tratar de forma preventiva la jaqueca cuando la elevada frecuencia o la intensidad de los episodios así lo recomendaba. Y en el tratamiento de la comorbilidad psiquiátrica cuando era muy protagonista del cuadro. Veinticinco pacientes fueron tratados con propranolol (9 pacientes con propranolol solo, 14 pacientes con propranolol, amitriptilina and medazapan, un paciente joven con propranolol y valproato sódico, y un paciente con propranolol y oxcarbamazepina). La dosis de propranolol variaba de 40 a 120mg al día repartido en dos o tres dosis, de acuerdo con la respuesta. La amitriptilina variaba de 12,5 a 25mg por día y el medazepán, 5mg/noche. El paciente con valproato sódico tomaba 1.000mg/día en dos dosis, y el paciente tratado con oxcarbamazepina tomaba 300mg en dos tomas. La respuesta fue muy buena (ausencia de nuevos episodios tipo JBASC) en 10 pacientes, buena en 13 pacientes (disminución significativa de los episodios) y sin respuesta en dos pacientes que tomaban propranolol solo. La mejoría fue también significativa, pero menor, de la JSA y la JB. En un caso los episodios de JBASC desaparecieron con flunarizina (5mg/noche). El valproato sódico (1.500mg/día) fue usado en un paciente sin mejoría. El topiramato, a dosis máximas de 200mg/día fue inefectivo en un caso. Tampoco hubo respuesta con la amitriptilina solo (a dosis máxima de 50mg/día) ni con la fluoxetina a 20mg/día. Los ansiolíticos fueron eficaces en tres pacientes con gran componente ansioso (diazepan 10mg/día y alprazolam a dosis máxima de 0,50mg/día).
La sugestión se intentó en todas las formas crónicas con desaparición de la disartria en un caso (tras padecerla durante meses, si bien reapareció a los pocos meses), mejoría parcial de la hemiplejía en dos pacientes (solo durante el «trance hipnótico»), y acentuación del temblor en un paciente tremórico.
Casos ilustrativosCaso 2 (NMM)
Esta mujer de 34 años de edad refiere cefaleas desde la adolescencia que se asocian a síntomas deficitarios motores en el hemicuerpo izquierdo. La cefalea es frontal y biparietal, muy intensa, y en el curso de la misma desarrolla disminución de la agudeza visual en ambos hemicampos, diplopia, malestar generalizado, flojedad global y, con frecuencia, pérdida de conciencia de, aproximadamente, cinco minutos de duración. Al recuperar la conciencia refiere desorientación y pérdida de fuerza y de sensibilidad en el hemicuerpo izquierdo que permanece durante una o dos semanas. Estos episodios se repetían cada 1-2 meses favorecidos por estrés emocional. A los 30 años el cuadro deficitario hemicorporal se hace permanente. Se trata de una hemiparesia que no incluye cara permaneciendo el miembro superior en una actitud flácida. A las órdenes es incapaz de cualquier tipo de movimiento, pero si se extienden frontalmente ambos brazos (prueba de Barré) el miembro paralizado permanece unos segundos antes de desplomarse. Si se explora en la camilla esta perseveración tónica es mayor. Durante los movimientos espontáneos (giro en la camilla, vestirse) la situación fláccida del brazo y antebrazo disminuyen de forma significativa para reaparecer posteriormente. La sugestión permitía incorporar algunos movimientos distales en la mano. Esta disociación entre lo subjetivo y lo objetivo es más evidente en el miembro inferior con marcha de Todd y donde el signo de Hoover es positivo. Los reflejos profundos son normales y el reflejo cutáneo plantar es flexor en ambos pies. Repetidos EEG, CT craneal. RM craneal y espinal, Velocidad de Conducción Motora Central, PET y SPECT fueron normales. La valoración psiquiátrica determinó ansiedad y personalidad histriónica. El tratamiento con ansiolíticos y propranolol logró el alivio de las cefaleas pero tan solo mejoría parcial de la hemiplejia.
Caso 11 (FMJ)Varón de 55 años de edad ingresado en el centro penitenciario de Meco y enviado a nuestro hospital para ajustar medicación por «epilepsia no controlada». La madre sufría episodios convulsivos de origen nunca determinado. Hijo con jaquecas y crisis pseudoepilépticas (caso 1). Nuestro paciente aqueja desde la infancia cefaleas de similares caracteres. Se inician con obnubilación de conciencia e inestabilidad de la marcha, náuseas, vómitos, audiofobia, fotofobia y cefalea de distribución global. En ocasiones que relaciona con estímulos emocionales de frustración, la cefalea es más intensa y al cuadro descrito se suma ansiedad y caída al suelo donde realiza una pronación del brazo izquierdo, flexión del tercer dedo de la mano con extensión del resto de los dedos e hiperextensión de rodilla y flexión plantar de pie. A este cuadro se acompañan convulsiones no rítmicas de toda la extremidad y de flexoextensión del cuello. Durante el episodio, hiperventila, y emite gritos. Pasado un minuto las convulsiones desaparecen y el paciente llora profusamente. Las cefaleas continúan el resto del día. Estos episodios pueden desencadenarse con sugestión o precipitarse si el paciente «piensa largo rato en disgustos». La exploración neurológica fue normal. Dos EEG (uno, inmediatamente después de una crisis) fueron normales. El CT craneal fue normal. Los episodios disminuyeron con ansiolíticos y propranolol (120mg/día).
Caso 17 (EDG)Mujer de 52 años nacida de madre jaquecosa sin más antecedentes cefaléicos en parientes de primera línea. Desde los 40 años sufre cefaleas recurrentes y similares que en su expresión más desarrollada consistían en la aparición de forma secuencial de: «luminosidad visual», «deslumbramiento», en ambos hemicampos, inestabilidad en la marcha, sensación de giro de objetos, pérdida transitoria de memoria y orientación, y en una ocasión, diplopia. En este punto los síntomas regresaban habitualmente, o bien se seguían de sensación «temblor interior progresivo», sacudidas de aspecto mioclónico en brazos, y caída al suelo con pérdida de conciencia de varios minutos u horas de duración. En 6 ocasiones se siguió el cuadro de hemiplejia y hemianestesia derecha de duración variable (12 horas a 7 días) lo que motivó múltiples ingresos. La exploración neurológica durante un episodio reveló un nistagmo unidireccional de amplias batidas (no descrito en otros ingresos) y una hemiplejia derecha sin incluir cara, con marcha de Todd y signo de Hoover positivo. Por sugestión se provocó un cuadro de «mioclonías» y debilidad superponible al descrito. Estos episodios no se precipitaban con estrés pero la paciente vivía en una situación emocional límite debido a severos problemas familiares. Múltiples EEG, CT craneal, Craneal RM, angiografía-RM y angiografía convencional, fueron normales. El tratamiento con flunarizina (5mg/noche) y aspirina 300mg/día hizo desaparecer los síntomas motores y sensitivos pero las cefaleas persistieron.
Caso 33 (MMM)Esta mujer de 32 años de edad sufría cefaleas desde la menarquia a los 12 años. No existían parientes de primer grado con cefaleas. La cefalea era intensa, de localización hemicraneal con irradiación nucal, y se asociaba en el curso del dolor a náuseas, fosfenos en todo el campo visual y cierta obnubilación de conciencia con amnesia de lo ocurrido. Cuando la cefalea era muy intensa (con frecuencia durante la menstruación) sentía una angustiosa sensación de ansiedad y emergía de forma progresiva un temblor en ambas manos, en el miembro inferior izquierdo o en ambos miembros inferiores con caída posterior al suelo donde comenzaba con violentas contracciones de tronco alternando emprostótonos y opistótonos de 15-20 minutos de duración. La elevación del tronco en pleno arco histérico era tan alta que obligaba a los familiares a montarse sobre ella para detener los movimientos. Los episodios eran provocados por sugestión, siendo el EEG normal. La valoración psiquiátrica concluyó que la paciente exhibía una personalidad histriónica y ansiedad severa. Las pruebas de imagen (TC y RM craneal) fueron normales. El tratamiento con ansiolíticos, amitriptilina y propranolol logró disminuir la frecuencia de los episodios.
ComentariosNuestros pacientes sufrían jaqueca, la mayoría JB, con síntomas histéricos asociados, pero es preciso delimitar mejor nuestros casos de entidades próximas. En primer lugar de «la epilepsia inducida por la jaqueca» (migralepsy). La asociación entre jaqueca y epilepsia es compleja y ha sido revisada recientemente15,16. Se han observado crisis epilépticas coexistiendo con JB17. La forma estereotipada y la normalidad de las pruebas complementarias (EEG, vídeo-EEG o hipersensibilidad a la sugestión) descartan un origen epiléptico en nuestros casos con crisis pseudoepilépticas. También nuestros pacientes con clínica visual son diferentes de aquellos con epilepsia occipital y cefalea postictal que en ocasiones se confunden con la JB con aura visual13. Tampoco en nuestros pacientes se registraron cambios punta-onda en el EEG o respuestas fotoconvulsivas, las cuales han sido identificadas en algunos casos de JB16. Esto no descarta que sea posible un, todavía desconocido, mecanismo patogénico común causante del estado cerebral de hiperexcitabilidad en la epilepsia, la jaqueca o la histeria. Por otro lado el «síndrome jaqueca-epilepsia» desarrollado por Bickerstaff es especulativo y se refiere a las alteraciones de conciencia en la jaqueca basilar o a la coexistencia de crisis y trastornos epilépticos en escasos pacientes17. En cualquier caso en nuestra Unidad de Cefaleas no se ha identificado ningún caso con crisis epilépticas desencadenadas por la jaqueca o crisis occipitales seguidas de jaqueca postictal.
El DSM-IV no es lo suficientemente específico para definir con precisión el concepto de trastorno de conversión, y parece que cualquier manifestación sine materia puede incluirse como tal mientras sugiera una enfermedad neurológica o médica. Tras la crisis del psicoanálisis tampoco la psicogenia (común como comorbilidad en muchas enfermedades neurológicas o «psiquiátricas») es el elemento definidor de los trastornos histéricos. De forma pragmática la International Headache Society ha desterrado conceptos confusos como la «psychogenic headache». La jaqueca misma, a pesar de lo mucho que se ignora sobre su origen no debe considerarse, como antiguamente, una enfermedad histérica. Existe un substrato genético, clínico y bioquímico que configura una entidad. No son fácilmente aceptables algunos casos en que la psicogenia induce a considerar la «basilar artery migraine as conversion hysteria» o «conversión headache»18–20. Por tanto, no hemos usado el término «jaqueca basilar psicogénica» sino «jaqueca asociada a trastornos de conversión»21. Asimismo, hemos considerado obsoleta la definición de histeria de la World Health Organization que enfatiza en los «motivos» («…motives, of which the patient seems unaware…») o en «the psychological advantage or simbolic value»22. Atendiendo un criterio pragmático nuestros pacientes sufrían síntomas de conversión avalados por descripciones clásicas (crisis pseudoepilépticas, grand mal hysterique, o «movimientos anormales psicogénicos») que en la mayoría, pero no en todos, era identificable un desencadenante emocional o una comorbilidad psiquiátrica contribuyente.
Esta asociación de crisis jaquecosas con síntomas de conversión fue sorprendentemente elevada en el área poblacional atendida por nuestro hospital en comparación con las muy escasas comunicaciones en áreas más populosas. La relativa prevalencia en nuestra área de población en riesgo de histeria con bajo nivel cultural como emigrante, gitanos o población carcelaria no explica del todo esta alta representación. En mi opinión no se ha prestado suficiente atención (en la época posterior a Babinski) a esta combinación de síntomas y su incidencia es superior a lo que la escasez de comunicaciones sugiere.
Sin embargo, aunque referido de pasada, la presencia de convulsiones (epilépticas o pseudoepilépticas) en la jaqueca, o de cefalea en cuadros histéricos han sido identificados desde las descripciones primeras en la Antigüedad. Areteo de Capadocia (siglo II d.C.) en su descripción fundacional sobre la jaqueca (heterocrania) afirma:
«se trata de un mal no leve, aunque intermitente y aparentemente menor, pues, si alguna vez ataca agudamente, causa daños terribles y atroces; sobrevienen espasmos y alteraciones en la cara; los ojos incluso atentos están rígidos como cuernos o, hundidos, se mueven de un lado a otro convulsivamente; aparece vértigo…»23. También en el capítulo dedicado a las enfermedades histéricas (uterinas) observa casos en que aparecen «temblores espontáneos…, vértigos, debilidad en las extremidades, dolor y pesadez de cabeza. Siente punzadas en las venas a ambos lados de la nariz»23. Esta descripción, aunque necesariamente especulativa, sugiere una JB.
Charles Lepois (Carolus Piso, 1563-1633), uno de los más destacados médicos renovadores del Renacimiento, es capaz de identificar en su amplia experiencia una enfermería de pacientes histéricos sufriendo anestesia, sordera, afonía, temblores y parálisis, que se asociaban con cefalea y ocurrían de forma paroxística24.
Robert Whytt (1714-1776) creador del concepto de «enfermedad nerviosa» también cita como síntomas frecuentes de estos paroxismos, además de las convulsiones histéricas, la cefalea, vértigos, trastornos visuales, la visión doble y la turbidez mental25.
En el primer gran tratado moderno sobre la histeria (Traité clinique et therapeutique de l¿hystérie), Pierre Briquet (1796-1881) recoge 430 historias clínicas de pacientes histéricos. Y afirma: «la douleur a tête est l¿une des perversions de la sensibilité que se rencontre plus souvent chez le femmes hysteriques…». La segunda observación (Emile Laroche) padecía cefalea, vértigos, trastornos visuales, disminución de conciencia y hemianestesia histerica. De 356 pacientes interrogadas al respecto, 300 sufrían constantemente cefalea. La cefalea era pulsátil en la mitad de los casos y en un tercio se asociaba a vértigos, titubeo, turbidez mental (etourdissement) y pérdida de memoria26.
De interés es también el caso de la señora Emmy de N., uno de los casos fundacionales del psicoanálisis (1895). Freud en el largo historial clínico nos muestra una enferma con una amplia variedad de síntomas, entre otros, disartria, confusión, tics, jaqueca, severa ansiedad y facilidad para caer en la sugestión hipnótica. El autor no es indiferente a unas violentas cefaleas nucales de su paciente con «sensación de presión helada en la nuca, rigidez y frío doloroso en las extremidades, incapacidad de hablar y postración. Suelen durarle de seis a doce horas»27. En una anotación al margen comenta de forma premonitoria:
«Reflexiones posteriores me han llevado a suponer que «tales calambres en la nuca», según los denominaba la enferma, debían ser estados orgánicamente condicionados, análogos a la jaqueca. En la práctica observamos muchos otros estados de este género, no descritos aún, y cuya singular coincidencia con el clásico ataque de hemicránea nos inclina a ampliar el concepto de esta última. Sabido es que muchas mujeres neurópatas suelen enlazar con el ataque de hemicránea ataques histéricos (contracciones y delirios). Siempre que la señora Emmy de N. sufría dolores de nuca tenía al mismo tiempo un ataque de delirio»27.
Corresponde a Babinski en 1890, en un original injustamente ignorado, la descripción detallada de cuatro casos de la Salpêtrière de Migraine Ophtalmique Hystérique, en que define de forma precisa esta combinación sintomática. Se trata de un varón y tres mujeres jóvenes (21, 16, 22 y 20 años) con episodios recurrentes de cefalea precedidos o acompañados de aura visual, síntomas asociados que sugieren afectación del tronco del encéfalo (que se adelanta 71 años a la descripción de basilar artery migraine por Bickerstaff)28 y que sufren trastornos histéricos3. El primer caso presenta un escotoma expansivo, brillante, con periferia en zigzag de distribución inicialmente hemicámpica, con turbidez posterior bilateral y retracción del campo visual en el estudio campimétrico. A este cuadro se acompañan en ocasiones convulsiones y disartria emocional (tristesse) que llega al mutismo. Además el paciente exhibe anestesia hemicorporal derecha, del velo del paladar y de la faringe y en ocasiones diplopia monocular. Los paroxismos mejoraron con bromuros.
El segundo caso se trata de una joven con hemianestesia sensitivo-sensorial derecha (con déficit localizado no solo de la sensibilidad hemicorporal sino también déficit hemicámpico, del gusto, y el olfato en el lado derecho) asociado a hemicránea violenta, escotoma en zigzag y flutter palpebral. No estigmas de afectación basilar. El cuadro es influenciable por la sugestión y desapareció con la acción sedante de los bromuros.
El tercer caso es otra joven que tras emociones sufre escotoma bilateral luminoso, turbidez mental (obnubilation de l¿intelligence), náuseas y vómitos, pérdida de conciencia en ocasiones, convulsiones, disartria y hemianestesia sensitivo-sensorial derecha. El cuadro se desencadenaba, y se abortaba, con facilidad por la sugestión. Como en uno de nuestros pacientes el solo hecho de pensar en su enfermedad desencadenaba las crisis. La respuesta a los bromuros fue buena, en general.
El último caso, en fin, se trata de una mujer de 20 años con episodios recurrentes de escotoma global, con periferia en zigzag, expansivo y luminoso hasta la ceguera, anestesia faríngea y en hemicuerpo derecho, retracción bilateral del campo visual, poliopia monocular y cefalea temporal. A ello se asocian ataques histéricos caracterizados por contracturas y grands mouvements con o sin pérdida de conciencia que podían desencadenarse por sugestión.
Discípulo de Charcot (que valoró también varios de estos enfermos en su servicio de La Salpêtrière) y siguiendo el pensamiento de su maestro trata de encontrar en esta asociación un contenido orgánico en la histeria. La histeria tiene una identidad propia y la jaqueca oftálmica está «bajo la dependencia directa de la histeria, es una manifestación de esta neurosis»3.
«Tras la muerte de Charcot -afirmaba Pierre Janet- la histeria parecía haber desaparecido de La Salpêtrière»29. A finales del siglo XIX y tras el cansancio teórico debido a las múltiples polémicas que levantó la histeria, la neurología oficial se desinteresó por el tema. Las observaciones de Babinski fueron víctimas de ello, y he considerado justo rehabilitar esta asociación como «jaqueca de Babinski». Posteriormente la histeria pasó a ser el núcleo especulativo del psicoanálisis hasta la crisis del mismo30,31.
Durante la primera mitad del siglo XX, las referencias a esta asociación son escasas y sin detenerse en los detalles. En España la gran experiencia y capacidad de observación del neurólogo Barraquer Ferré le permite identificar en 1948 «varias historias de individuos, los cuales dentro del ciclo accesional migrañoso, presentaban manifestaciones psíquicas (histéricas), emotividad patológica, etc. Cuando este estado se prolonga, el enfermo puede presentar de un modo inconstante, esbozos de distonía (histéricas) siempre transitorias»32.
Tras cierto desinterés de los neurólogos sobre la histeria un provocador artículo de Slater en 196533 logra resucitar el tema y los médicos británicos, partiendo de cero, toman la vanguardia sobre los trastornos de conversión34. Slater analiza el porvenir de los pacientes diagnosticados de histeria y comprueba que en la gran mayoría aparece un trastorno orgánico (uno de ellos con JB). Recomienda retirar la entidad de la histeria («disfraz de la ignorancia») de los libros de patología. Las series se suceden35–37, las afirmaciones de Slater no se confirman, y a pesar de la desaparición del término histeria del DSM-IV, la histeria se resiste a desaparecer38. Este breve resumen histórico, a pesar de la distancia nosológica, nos orienta a considerar que la asociación descrita por Babinski era muy frecuente.
Hasta 1995 la asociación de jaqueca y síntomas de conversión no vuelve a aparecer en la literatura. Sánchez-Villaseñor et al. publican cuatro casos de «psychogenic basilar migraine» que enlazan con las observaciones de Babinski21 (aunque este autor no es citado). Se trata de tres mujeres de 24, 30 y 38 años y un varón de 31 años. Tres de ellos sufrían síntomas «oftálmicos» y los cuatro síntomas «basilares». El más común fue la alteración de la conciencia. Los síntomas histéricos fueron falta de respuesta verbal (aunque dos correspondían a coma), hemiparesia y hemianestesia en cuatro pacientes, y movimientos de sacudida de los miembros en dos pacientes. A los cuatro enfermos se les provocaron los síntomas (incluidos los síntomas basilares) con sugestión mediante inyección salina. Ninguno de estos pacientes mejoró con drogas antijaquecosas o antiepilépticas. Los autores no ofrecen una explicación de la asociación y dan un cuestionable protagonismo causal al poder de la psicogenia.
Desde entonces la jaqueca de Babinski no ha motivado la atención entre los autores, aunque en series amplias de crisis pseudoepilépticas de morfología histérica se asocian en algunos casos a cefaleas pero sin analizarlas en detalle39,40. Nuestra experiencia y las referencias históricas sugieren que la JBASC o jaqueca de Babinski es, en fin, una entidad relativamente frecuente. Los avatares conceptuales y la idiosincrasia clínica de la histeria, o el desinterés sobre el tema tras la muerte de Charcot o con la crisis del psicoanálisis han sido desmotivadores para la rehabilitación de la entidad.
Nuestros casos invitan a especular sobre la obscura naturaleza de la histeria. No acuñamos como Babinski la identidad de la histeria como entidad pero sí del síntoma histérico. El síntoma de conversión es un síntoma positivo en el sentido jacksoniano (excitador o inhibidor de la corporalidad) manifestado por respuestas atávicas (muchas de ellas frecuentes en la primera infancia tales como las respuestas tronculares en extensión con la frustración) que aparecen cuando convergen una serie de circunstancias. En mi opinión la circunstancia de mayor peso específico es la alteración de conciencia, básicamente la disminución o estrechamiento de la misma que puede ser resultado de la disfunción del tronco basilar o provocada por la emoción o la hipnosis… En esta situación de «cortical inhibition», los individuos predispuestos (de forma hereditaria o adquirida) con mal control (o síntesis) del esquema corporal (ligado a hipercinesia en ocasiones) puede emerger el primitivo síntoma histérico. La «normalidad psiquiátrica» y la aparente ausencia de psicogenia en siete de nuestros enfermos apunta que la psicogenia interviene en muchos casos tan solo como cofactor pero no es el elemento causal necesario. La mayor frecuencia de la jaqueca, la emocionalidad o la «hipercinesia» en la mujer quizás explique la secular diferencia entre los sexos de la aparición del síntoma conversivo.
La respuesta histérica es el resultado de una conjunción de factores. El dolor (cefalea) mismo, reduciendo el campo de la conciencia, puede actuar como un factor adicional que favorece alcanzar el umbral histérico. Nuestros casos no sugieren que los síntomas de conversión sean la manifestación de una disfunción focal (un «núcleo histérico») causado por la jaqueca como la hemianopsia o las parálisis oculomotora.
ConclusionesConcluimos con la reivindicación no solo de un autor genial, Babinski, sino también de una entidad, la JBASC, de frecuencia posiblemente elevada, susceptible al tratamiento antijaquecoso y que ayuda a descifrar en parte la vieja y críptica entidad de la histeria.
Conflicto de interesesEl autor declara no tener ningún conflicto de intereses.