El bloqueo de nervios periféricos es un tratamiento habitual en adultos con cefalea. Aunque existe poca evidencia en pediatría, su sencillez, seguridad y eficacia lo sitúan como una opción extrapolable a nuestra práctica. Por ello, realizamos un estudio en el que evaluamos la utilidad del bloqueo anestésico del nervio occipital mayor (NOM) como tratamiento de la migraña en la población pediátrica.
Material y métodoEstudio de cohorte prospectivo en niños y adolescentes con migraña. Recogimos datos demográficos, clínicos (intensidad del dolor a través de la escala verbal numérica) y relacionados con la calidad de vida (cuestionario PedMidas y PedsQL) en situación basal y tras el bloqueo del NOM con 2,5ml de bupivacaína al 0,5%.
ResultadosIncluimos a 28 pacientes (89,3% mujeres) con una edad media de 13,9 años. Frecuencia media de 22,8 episodios/mes e intensidad de 7,7/10 en la escala verbal numérica. Postratamiento: reducción significativa (p<0,01) de la frecuencia a 6,1 episodios/mes y de la intensidad: 3,9 puntos (30 min), 4,2 puntos (una semana), 3,9 puntos (15 días), 4,4 puntos (un mes) y 5,4 puntos (3 meses). El 100% tenía afectación en su calidad de vida, tanto en la escala PedMidas como PedsQL, cuanto mayor afectación de esta, mejor respuesta. Solo 2 tuvieron efectos adversos (síncope y dolor local).
ConclusionesEl bloqueo NOM es un procedimiento seguro, eficaz y útil para el tratamiento agudo y preventivo de la migraña en edad pediátrica. Alivia la carga asociada a la cefalea y conlleva una mejoría en la calidad de vida de los pacientes.
Peripheral nerve blockade is a common treatment in adults with headache. Although there is little evidence in pediatrics, its simplicity, safety and efficacy make it an option that can be extrapolated to our practice. Therefore, we conducted a study in which we evaluated the usefulness of anesthetic blockade of the greater occipital nerve (NOM) as a treatment for migraine in the pediatric population.
MethodsProspective cohort study in children and adolescents with migraine. We collected demographic and clinical data (pain intensity using the verbal numeric scale) and data related to quality of life (PedMidas and PedsQL questionnaire) at baseline and after performing NOM block with 2.5ml of 0.5% bupivacaine.
ResultsWe included 28 patients (89.3% women) with a mean age of 13.9 years. Mean frequency of 22.8 episodes/month and intensity of 7.7/10 on the verbal-numerical scale. Post-treatment: significant reduction (P<0.01) in frequency to 6.1 episodes/month and intensity: 3.9 points (30minutes), 4.2 points (one week), 3.9 points (15 days), 4.4 points (one month) and 5.4 points (3 months). A 100% had an effect on their quality of life, both on the PedMidas and PedsQL scales, the greater the effect, the better the response. Only 2 had adverse effects (syncope and local pain).
ConclusionsNOM blockade is a safe, effective and useful procedure for the acute and preventive treatment of migraine in pediatric age. It relieves the burden associated with headache and is associated with an improvement in the quality of life of patients.
La cefalea es uno de los síntomas neurológicos más frecuentes en pediatría, más del 90% de los niños en edad escolar ha tenido cefalea en alguna ocasión1-3 y constituye el segundo motivo más frecuente de consulta en neurología infantil tras los trastornos paroxísticos4. Alrededor del 2 al 5% de los niños con cefaleas pueden desarrollar cefaleas crónicas con el tiempo5 En estos casos, la cefalea interfiere significativamente en las actividades del niño con una reducción del rendimiento escolar y de las relaciones sociales6-8.
A pesar de su alta prevalencia y el impacto que tiene en la calidad de vida de los pacientes y sus familiares, su manejo en niños y adolescentes históricamente se ha basado en la extrapolación de estudios en adultos, opinión de expertos y pequeños estudios retrospectivos abiertos9-12. El manejo habitual consiste en una combinación de medidas generales relacionadas con el estilo de vida, tratamiento abortivo de las crisis agudas y la prevención de nuevos episodios; en ocasiones, un mismo paciente precisa de los 3enfoques. Sin embargo, la complejidad para clasificar el tipo de cefalea en la infancia13, la ineficacia del tratamiento (en torno al 30%)14, sus efectos adversos y el efecto placebo hacen que el tratamiento sea un desafío para el neuropediatra.
El objetivo del tratamiento debe ser la resolución rápida de la cefalea, con el menor número posible de efectos secundarios y recurrencias, de forma que permita al niño recuperar su nivel de actividad y calidad de vida normales.
El bloqueo anestésico de nervios periféricos forma parte de la práctica habitual en adultos para el tratamiento agudo y preventivo de pacientes afectados por diversas cefaleas y neuralgias craneofaciales15. Debido a la creciente evidencia que apoya el papel modulador de los nervios occipitales sobre las aferencias nociceptivas vehiculizadas por el trigémino, la técnica más extendida es el bloqueo del nervio occipital mayor (NOM). Sin embargo, la elección del anestésico utilizado es más arbitraria: hay referencias con lidocaína al 1 y al 2%, mepivacaína al 2% o bupivacaína al 0,25 o 0,5%. En el caso de la migraña, ha mostrado utilidad tanto como tratamiento preventivo (reduciendo el número, la duración o la intensidad de los ataques en las semanas o meses posteriores a la infiltración), como en el tratamiento sintomático inmediato durante la crisis de migraña15. Aunque existe poca evidencia sobre el uso de bloqueos de nervios pericraneales en el tratamiento y prevención de la cefalea en población pediátrica, la sencillez de la técnica, su efectividad y los pocos efectos adversos descritos hasta el momento la sitúan como una opción en nuestra práctica clínica habitual.
El objetivo del estudio fue evaluar la utilidad del bloqueo anestésico del NOM como tratamiento agudo (mejoría del dolor) y preventivo (reducción del número de cefaleas) en población pediátrica con migraña. Se estudió, asimismo, la mejoría en la calidad de vida de los pacientes tras el bloqueo.
Material y métodosEstudio de cohorte prospectivo para valorar la utilidad del bloqueo anestésico del nervio occipital mayor (NOM) en niños y adolescentes diagnosticados de migraña según los criterios de ICHD-313 que no responden al tratamiento convencional, seleccionados en las consultas de neuropediatría de un hospital terciario de la Comunidad de Madrid.
Criterios de inclusión:
- •
Edad mayor o igual a 7 años y menor de 18 años.
- •
Peso> 25 kg.
- •
Diagnóstico de migraña según criterios de ICDH-3.
- •
Indicación de tratamiento preventivo valorado por el neuropediatra.
- •
Haber probado algún tratamiento preventivo previamente y que no haya sido efectivo.
- •
Firma del consentimiento informado por el tutor legal y del asentimiento por el paciente, si correspondía.
Criterios de exclusión:
- •
Alergias conocidas a anestésicos locales.
- •
Lesión cutánea en la zona de infiltración.
- •
Defecto craneal en cualquier localización.
- •
Coagulopatía diagnosticada o sospechada.
- •
Tratamiento con anticoagulantes o antiagregantes plaquetarios.
- •
Sospecha de cefalea secundaria.
- •
Inicio de tratamiento preventivo oral para la cefalea en el mes previo al inicio del estudio.
- •
Episodio adverso significativo con inyección o procedimiento previo con anestésico local.
- •
Padres o tutores que, en opinión del investigador, pueden no cumplir o no pueden completar los cuestionarios.
Los pacientes inicialmente fueron derivados desde consultas de pediatría general a consultas de especialidad (neuropediatría), momento en el cual fueron seleccionados para el estudio. En la primera consulta de neuropediatría se recogieron datos demográficos (edad y género), se entregó a los pacientes un calendario de cefaleas para apuntar y constatar los días de cefaleas desde ese momento y hasta la cita de revisión. Los pacientes rellenaron, asimismo, en la primera consulta las escalas PedMidas y PedsQL-niños para valorar el impacto que ellos atribuían a las cefaleas en su calidad de vida. De igual modo, se rellenó una escala para valorar la calidad de vida familiar desde la perspectiva de los padres/cuidadores (PedsQL-padres). Tras completar la primera visita y verificar los criterios de inclusión, se les citó un mes más tarde para el bloqueo anestésico del NOM.
En la visita 2 (un mes tras la visita 1), se recogieron los datos del calendario de cefaleas entregado en la consulta previa y cumplimentaron la escala verbal numérica (EVN) para valorar la intensidad del dolor previo al procedimiento. Tras ello, se realizó el bloqueo anestésico del NOM: con el paciente sentado y el cuello ligeramente flexionado, se identificó mediante palpación el punto de máxima sensibilidad de la zona del NOM (zona donde el nervio occipital mayor emerge de la aponeurosis del trapecio), en el borde lateral del músculo trapecio, aproximadamente a 1/5 de la distancia entre la protuberancia occipital y el proceso mastoideo. Tras localizar el punto, se infiltraron de forma bilateral, con jeringa de 3ml y aguja de 30 G, 2,5ml de bupivacaína al 0,5% mediante técnica de abanico, según las guías clínicas de infiltración de los nervios pericraneales15. Tras la infiltración dejamos al paciente en observación durante 30 min y se revaloró la EVN.
Tras el procedimiento se realizaron 4 visitas más: visita 3, 4 y 5 a los 7, 15 y 30 días, respectivamente, en las que se hizo un seguimiento clínico con la EVN; y la visita 6 (visita final), a los 3 meses tras el bloqueo, en la que se volvieron a rellenar las escalas PedMidas, PedsQL, EVN y el calendario de cefaleas del mes previo.
En cada una de las visitas se recogieron todos los efectos adversos e incidencias intercurrentes.
Para la valoración de la efectividad del procedimiento, se utilizaron las siguientes escalas, mencionadas anteriormente:
- •
Intensidad del dolor: a través de la EVN, en la cual el paciente debe expresar un valor del 0 al 10 para referir a la intensidad de sus episodios de cefalea. El 0 significa «ausencia de dolor» y 10 «el dolor más intenso imaginable». Dicha valoración se realizó antes y después del procedimiento, a los 30 min, a la semana, a los 15 días, al mes y a los 3 meses (visitas 2-6).
- •
Frecuencia de los episodios: a través del calendario de cefaleas del mes previo, que se recogió en la visita 2 y en la visita 6.
- •
Calidad de vida: valorada en la visita 1 y en la 6. A través de la escala PedMidas (específica para cefalea y validada en pediatría) se formulan preguntas que el paciente debe responder de manera cuantitativa. La puntuación final es la suma de todas las respuestas y, en función del resultado, se clasifica la afectación de la calidad de vida en muy leve (0-10 puntos), leve (11-30 puntos), moderada (31-50 puntos) y grave (>50 puntos). Para evaluar la calidad de vida también usamos el cuestionario PedsQL, que consta de 23 ítems distribuidos en 4escalas: a) funcionamiento físico (8 ítems); b) funcionamiento emocional (5 ítems); c) funcionamiento social (5 ítems) y d) funcionamiento escolar (5 ítems). Los formatos son diferentes según sean respondidos por los niños (PedsQL-niños) o por los padres (PedsQL-padres), para franjas de edad de 5-7, 8-12 y 13-18. La escala de respuesta de los ítems es de tipo Likert de 5 puntos y, para el cálculo de la medida de la calidad de vida, se realiza la transformación lineal de los ítems a una escala de 0-100 (0=100, 1=75, 2=50, 3=25, 4=0), de tal manera que las puntuaciones más altas son las que indican mejor calidad de vida.
Se describen las características generales de la muestra. Las variables categóricas se expresan con el porcentaje y el intervalo de confianza al 95% y las cuantitativas con la media y la desviación estándar si cumplen criterios de normalidad y con la mediana y el rango intercuartílico en caso de que la distribución no cumpla criterios de normalidad. La disminución del número de episodios antes y después de la administración del tratamiento, la valoración del dolor mediante la EVN y la mejoría en la calidad de vida mediante las escalas PedMidas y PedsQL se determinaron mediante la prueba de t de Student para muestras apareadas en el caso de normalidad en la distribución de los cambios de observados en las variables y con la prueba t de Wilcoxon en caso contrario. Para la valoración del cambio en la intensidad del dolor mediante la EVN se utilizó la prueba de Friedman y para observar el punto significativo de cambio de la intensidad del dolor, la prueba t de Wilcoxon en los diferentes momentos de medición de la escala respecto a la EVN basal.
Para comparar los valores del dolor según la EVN y la calidad de vida (escala PedMidas) antes y después del procedimiento se utilizó también esta misma prueba. El análisis se realizará con el programa STATA versión 17. Para todo el análisis se consideró un nivel de significación de p<0,05.
Consideraciones éticasEl estudio fue aprobado por el CEIC. Todos los padres o tutores legales de los niños firmaron el consentimiento informado; también se solicitó su asentimiento a los niños mayores de 12 años. Los datos fueron recogidos en una base de datos que cumple la legislación vigente en materia de protección de datos. Se mantuvo en todo momento la confidencialidad de los datos recogidos.
ResultadosSe incluyeron un total de 28 pacientes, el 89,3% mujeres. Con una edad media de 13,9±2,1 años. Todos los pacientes tenían indicación de tratamiento preventivo y todos presentaban dolor en el momento del procedimiento.
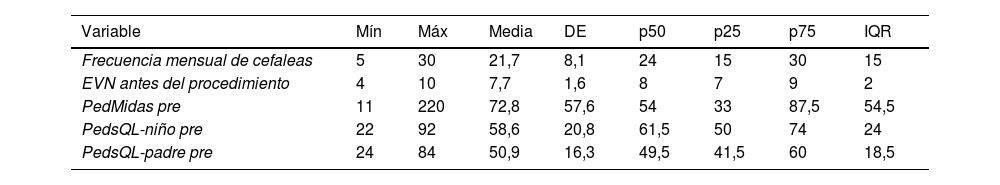
La distribución de las variables utilizadas para el análisis estadístico están representadas en la tabla 1.
Características de las variables estudiadas antes y después del procedimiento de bloqueo del NOM
| Variable | Mín | Máx | Media | DE | p50 | p25 | p75 | IQR |
|---|---|---|---|---|---|---|---|---|
| Frecuencia mensual de cefaleas | 5 | 30 | 21,7 | 8,1 | 24 | 15 | 30 | 15 |
| EVN antes del procedimiento | 4 | 10 | 7,7 | 1,6 | 8 | 7 | 9 | 2 |
| PedMidas pre | 11 | 220 | 72,8 | 57,6 | 54 | 33 | 87,5 | 54,5 |
| PedsQL-niño pre | 22 | 92 | 58,6 | 20,8 | 61,5 | 50 | 74 | 24 |
| PedsQL-padre pre | 24 | 84 | 50,9 | 16,3 | 49,5 | 41,5 | 60 | 18,5 |
| Después del bloqueo NOM | ||||||||
|---|---|---|---|---|---|---|---|---|
| Variable | Mín | Máx | Media | DE | p50 | p25 | p75 | IQR |
| Frecuencia mensual de cefaleas | 0 | 30 | 6,1 | 9 | 2 | 1 | 4 | 3 |
| EVN a los 30 min | 1 | 9 | 3,9 | 2,6 | 4 | 2 | 5 | 3 |
| EVN a la semana | 1 | 9 | 4,2 | 2,9 | 4 | 1 | 7 | 6 |
| EVN a los 15 días | 1 | 9 | 3,9 | 2,7 | 4 | 1 | 6 | 5 |
| EVN al mes | 1 | 9 | 4,4 | 2,8 | 4 | 1 | 7 | 6 |
| EVN a los 3 meses | 1 | 9 | 5,7 | 2,6 | 7 | 3 | 7 | 4 |
| PedMidas post | 0 | 71 | 23,6 | 22 | 14,5 | 6,5 | 44 | 37,5 |
| PedsQL-niño post | 34 | 97 | 69,6 | 17,2 | 72 | 59,5 | 83,5 | 24 |
| PedsQL-padre post | 29 | 87 | 62,5 | 17 | 63 | 49,5 | 74,5 | 25 |
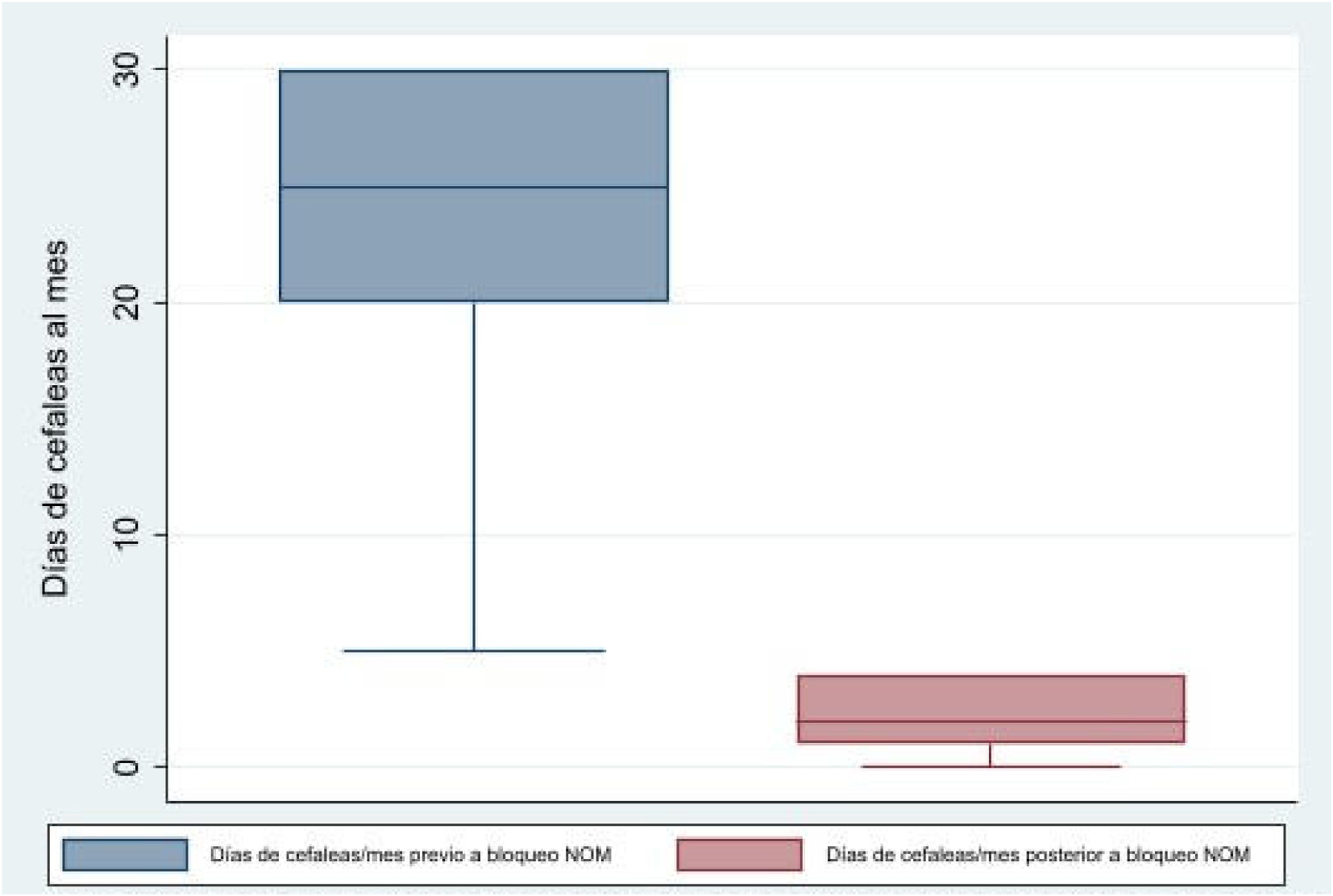
El número de cefaleas mensuales previo al procedimiento de bloqueo NOM era de 22,8±7,4 días al mes. Tras este, se observó que su número disminuye hasta 6,1±9 días al mes (p<0,01), descenso clínicamente significativo de −16,7 días al mes (IC95%: de −21,4 a −12,1). Se recoge este llamativo descenso en la figura 1. Se observa que el 32,1% de los pacientes presenta una disminución igual o mayor al 50% en el número de cefaleas mensuales, valorada por el calendario mensual.
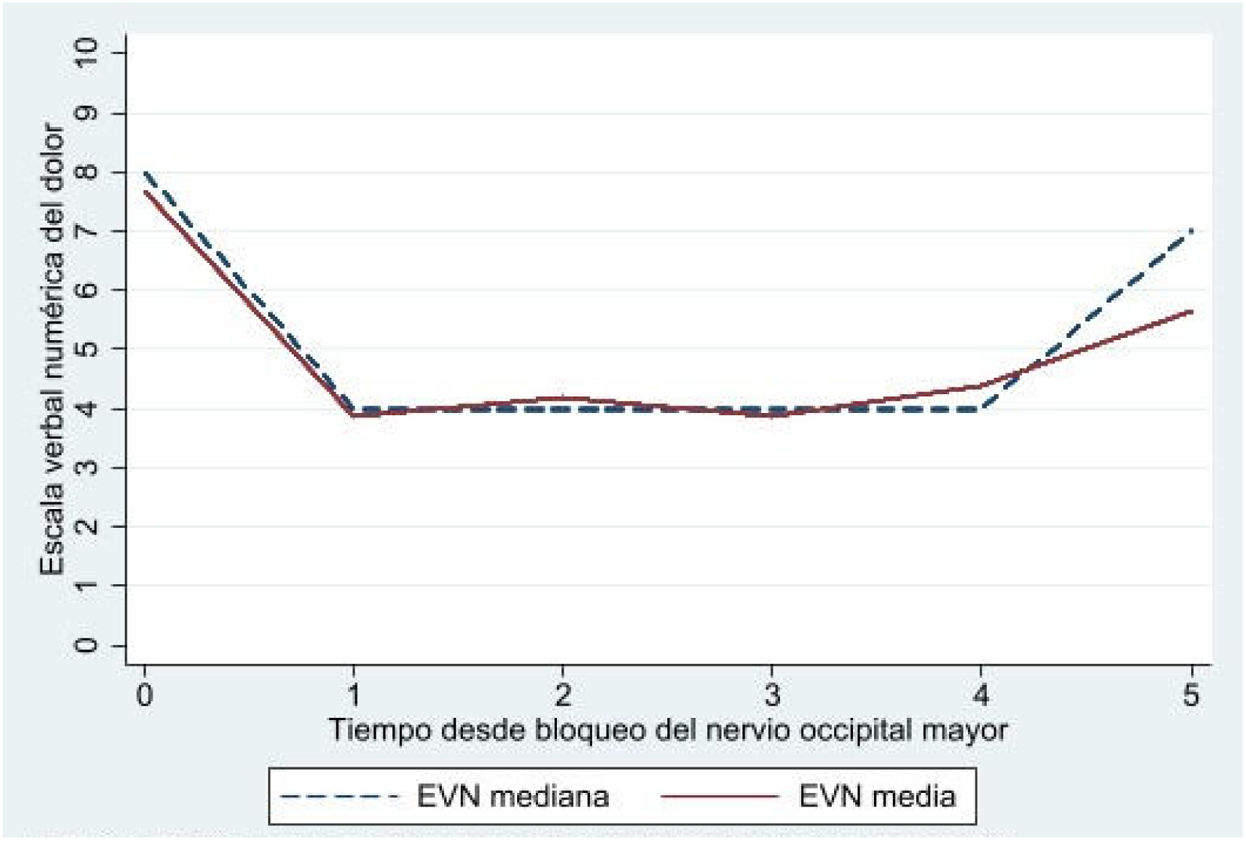
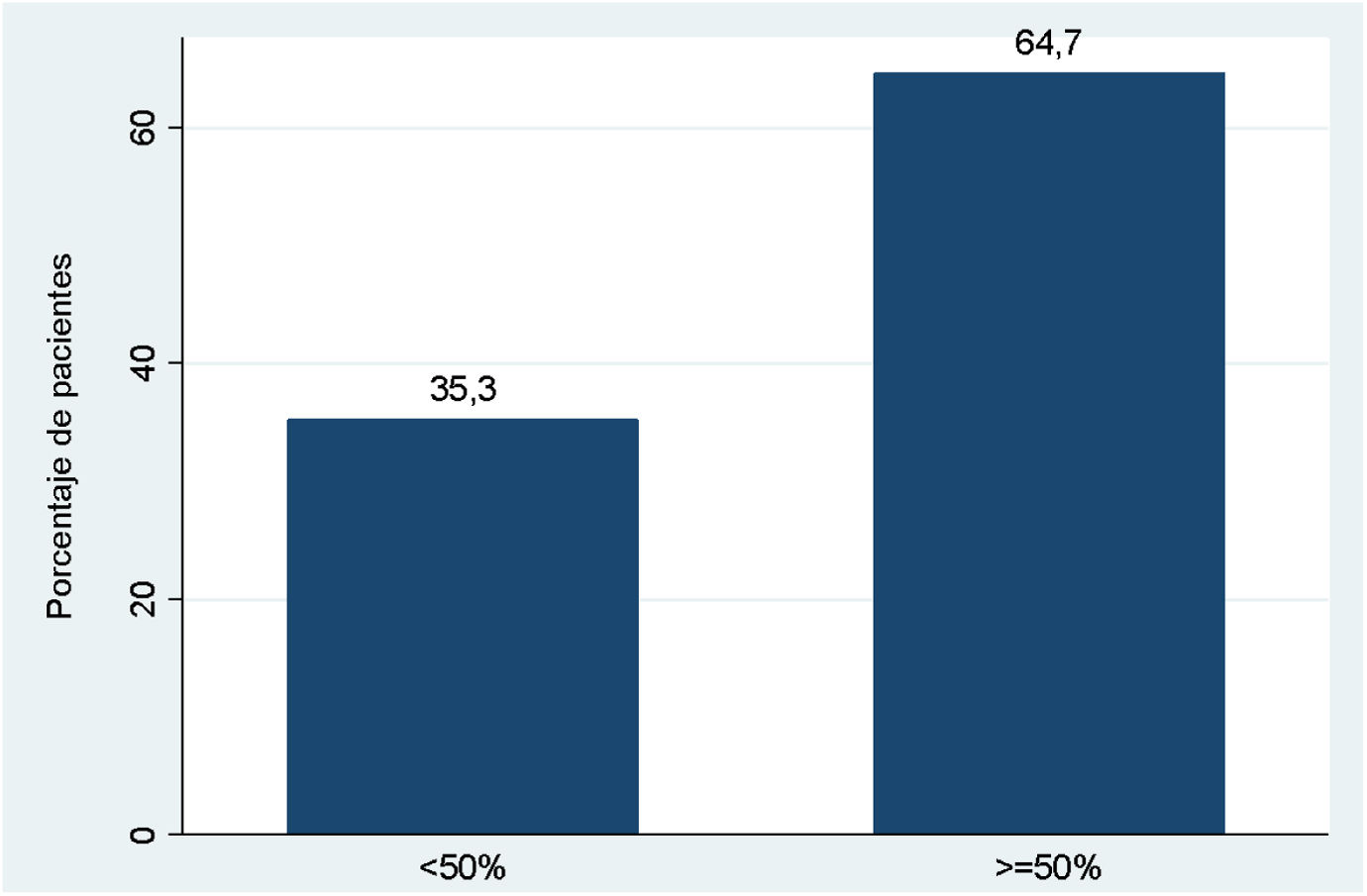
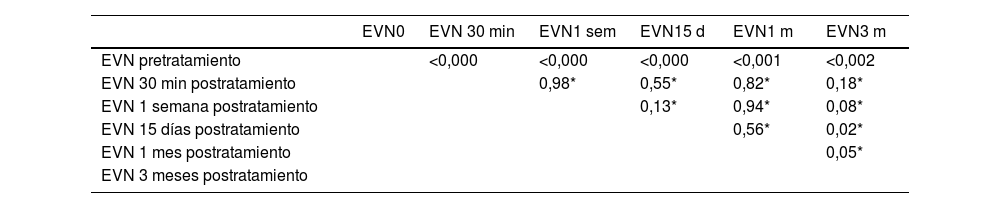
Respecto a la intensidad del dolor previo y posterior al procedimiento, valorada según la EVN, se objetiva una disminución significativa según la prueba de Friedman (p<0,05). Se observa que el cambio significativo ocurre a los 30 min del procedimiento (IC95% de la mediana: de −5,5 a −2,5) (p ajustada de Bonferroni=0,003). Este cambio significativo queda patente en la tabla 2 y está representada gráficamente en la figura 2. En esta última también se ha representado la media de los valores EVN para observar la diferencia con la mediana, dado que tendía a la distribución normal y no la cumplía por poco. Respecto a la intensidad de la disminución de la cefalea según esta escala, se observa en la figura 3 que casi en 2/3 disminuye en 50% o más tras el procedimiento de bloqueo NOM.
Valoración de la intensidad del dolor según escala EVN en los diferentes tiempos de su medición
| EVN0 | EVN 30 min | EVN1 sem | EVN15 d | EVN1 m | EVN3 m | |
|---|---|---|---|---|---|---|
| EVN pretratamiento | <0,000 | <0,000 | <0,000 | <0,001 | <0,002 | |
| EVN 30 min postratamiento | 0,98* | 0,55* | 0,82* | 0,18* | ||
| EVN 1 semana postratamiento | 0,13* | 0,94* | 0,08* | |||
| EVN 15 días postratamiento | 0,56* | 0,02* | ||||
| EVN 1 mes postratamiento | 0,05* | |||||
| EVN 3 meses postratamiento |
EVN 1m: 1 mes después del procedimiento; EVN 1sem: 1 semana después del procedimiento; EVN 15 d: 15 días después del procedimiento; EVN 3m: 3 meses después del procedimiento; EVN 30min: 30 min después del procedimiento.
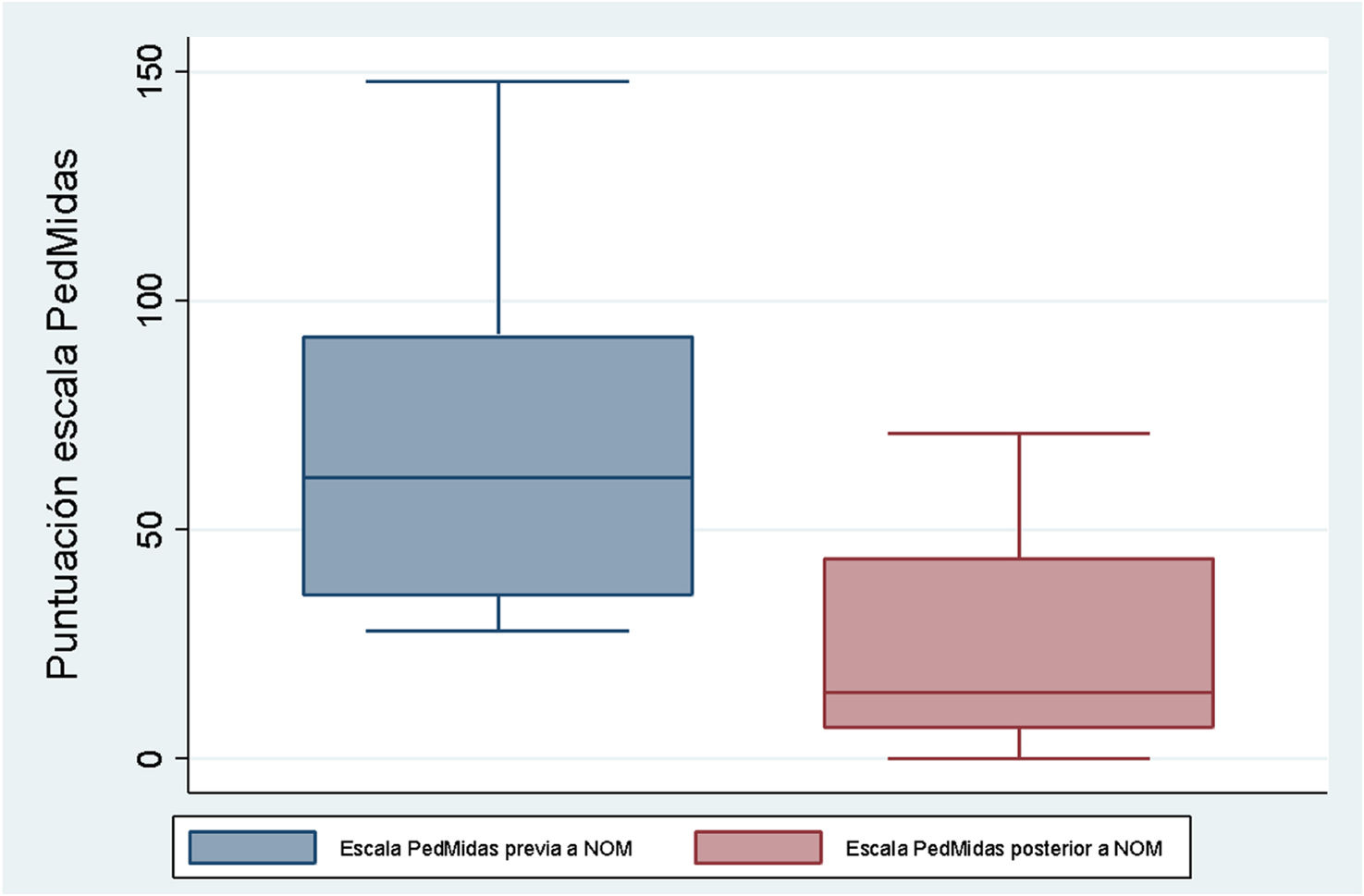
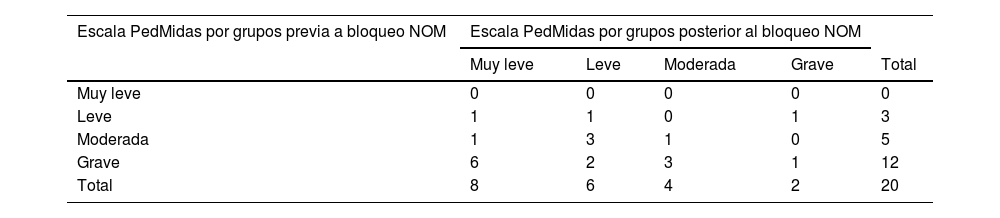
Respecto a la calidad de vida, se observa una mejoría cuantitativa y significativa en la escala PedMidas comparándola antes y 3 meses después del procedimiento de −54 puntos (IC95% de la mediana: de −71,7 a −16,8) (fig. 4). Viendo por subgrupos según la escala PedMidas, se observa que sigue una tendencia a la disminución de la gravedad posterior al procedimiento (tabla 3). Tendencia contraria es la que se observa antes de su realización. Este cambio observado entre los subgrupos y que apunta a una disminución de la gravedad tras el bloqueo NOM es estadísticamente significativo (p<0,01).
Pacientes antes y después del procedimiento según subgrupos de escala PedMidas
| Escala PedMidas por grupos previa a bloqueo NOM | Escala PedMidas por grupos posterior al bloqueo NOM | ||||
|---|---|---|---|---|---|
| Muy leve | Leve | Moderada | Grave | Total | |
| Muy leve | 0 | 0 | 0 | 0 | 0 |
| Leve | 1 | 1 | 0 | 1 | 3 |
| Moderada | 1 | 3 | 1 | 0 | 5 |
| Grave | 6 | 2 | 3 | 1 | 12 |
| Total | 8 | 6 | 4 | 2 | 20 |
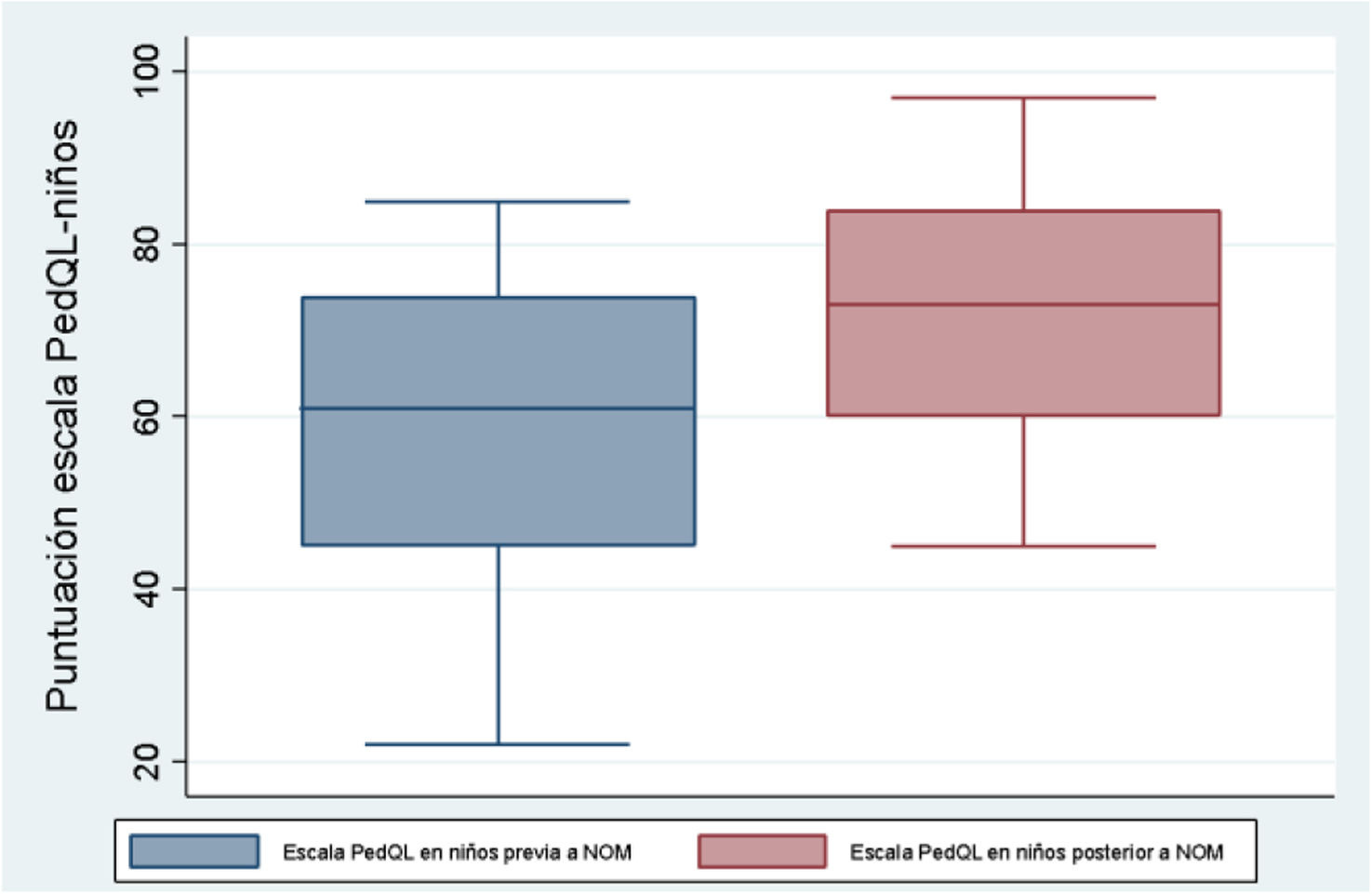
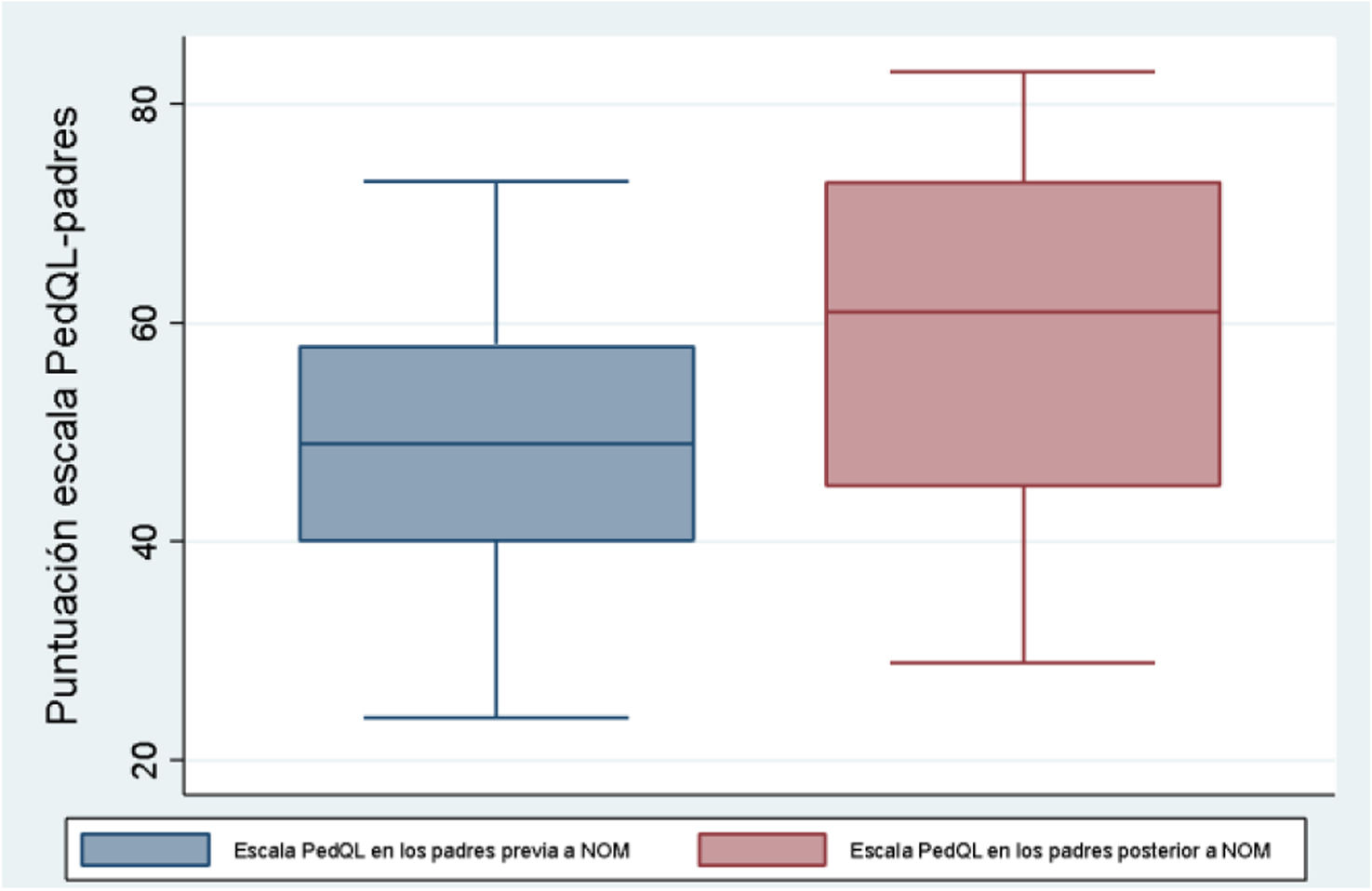
Según las escalas PedsQL-niños y PedsQL-padres, comparándolas antes y 3 meses después del procedimiento, también se observan diferencias significativas en ambas (p<0,05), PedsQL-niños (IC95% de mediana: 5,5-20,5), PedsQL-padres (IC95% de mediana: 0,4-22,6) (figs. 5 y 6).
Efectos adversosDurante el estudio solo se registraron efectos adversos en 2 pacientes: uno de ellos presentó un síncope vasovagal tras la infiltración, que se recuperó sin otras incidencias, y otro presentó una sensación punzante en la zona de infiltración, que apareció a los 2 meses y desapareció de manera autolimitada.
DiscusiónLa cefalea es un síntoma muy frecuente, con una mayor incidencia de formas primarias, entre las que se encuentra la migraña. La prevalencia de la migraña en niños oscila entre el 3 y el 20%, pero tiende a aumentar en la adolescencia6.
Aunque existen múltiples estudios relacionados con el tratamiento de la cefalea en población adulta, en niños hay una escasez relativa de estos y, por tanto, el tratamiento médico de la cefalea en pediatría a menudo se extrapola de datos de adultos.
El boqueo del NOM con anestésico local, con o sin corticosteroides, es una terapia bien establecida para la prevención de la cefalea en adultos16 y recientemente se ha informado que tiene excelentes resultados en niños17.
El bloqueo del NOM ha demostrado proporcionar un inicio rápido y mantenido de la respuesta terapéutica18 al tiempo que evita los efectos secundarios frecuentes de los tratamientos preventivos orales de la migraña.
Los hallazgos del estudio nos muestran que cerca del 90% de los pacientes objetivaron, tras el bloqueo del NOM, una mejoría en la intensidad del dolor (según la EVN) de sus cefaleas (similar al estudio de Dubrowsky et al.19), desde el momento inmediato tras el procedimiento y hasta 3 meses después. Según Szperka et al.20, la respuesta se considera satisfactoria cuando la EVN se reduce la menos un 50%. En nuestro estudio fue de hasta el 64%, próximo a lo observado en el de Seeger et al.21, realizado en cefaleas postraumáticas. Además, obtuvimos una reducción clínica y estadísticamente significativa del número de cefaleas al mes tras el bloqueo del NOM20. Junto a todo lo anterior, se objetivó una mejoría en la calidad de vida de los pacientes.
Podemos afirmar que la respuesta al tratamiento fue precoz y mantenida. Aunque estos resultados no fueron comparados con el beneficio de los tratamientos preventivos orales habituales, representa un resultado positivo en sí mismo, especialmente si tenemos en cuenta que el bloqueo del NOM es una intervención única.
De forma similar a lo descrito en la bibliografía, el tratamiento fue generalmente bien tolerado, y solo 2pacientes informaron de efectos secundarios después del bloqueo22.
El estudio tiene algunas limitaciones. Es un estudio con un tamaño muestral reducido en el que tanto la evaluación como la intervención fueron realizadas de forma observacional. Debido a la reducida muestra, no se pudo contar con grupo control, por lo que no se puede excluir el efecto de alguna variable confusora en el efecto del bloqueo NOM.
Como fortaleza pensamos que nuestra serie es representativa de la práctica clínica habitual. Vemos difícil el comparar nuestro estudio con otros similares, dadas las diferentes técnicas utilizadas en otros estudios o que incluyen a pacientes con cefaleas secundarias (postraumáticas, por ejemplo) como población objetivo cuando el objetivo de nuestro estudio fue realizarlo a un conjunto de pacientes lo más amplio posible, que es el que nos encontramos de manera habitual en la consulta de especialidad.
ConclusiónEl bloqueo NOM es una procedimiento seguro, efectivo y útil para el tratamiento y prevención de la migraña en niños. Alivia la carga asociada a la cefalea y conlleva una mejoría en la calidad de vida de los pacientes. Teniendo en cuenta el inicio rápido del efecto, además de su uso como tratamiento preventivo a largo plazo, el bloqueo del NOM podría plantearse como terapia de primera línea mientras se exploran otros tratamientos profilácticos.
Debido a la gran variabilidad con respecto a la práctica clínica y el enfoque de esta técnica20,21,23 es necesario elaborar un consenso para estandarizar el procedimiento y sus indicaciones, así como para obtener datos de ensayos controlados en diferentes grupos poblacionales.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.