La esclerosis lateral amiotrófica (ELA) es una enfermedad que asocia frecuentemente alteraciones cognitivo-conductuales, frecuentemente no evaluadas, y decisiones muy relevantes sobre los cuidados al final de la vida. Nuestro objetivo es comprobar si la atención por un equipo multidisciplinar a los pacientes con ELA en nuestro medio ha mejorado la valoración cognitiva realizada y la toma de decisiones al final de la vida.
MetodologíaEstudio observacional, longitudinal y retrospectivo, de una cohorte de pacientes con ELA probable o definitiva, en un hospital de referencia, entre 01-01-2000 y 31-12-2022, diferenciando que fueran atendidos antes o después de la implementación de un modelo multidisciplinar (MM). Se analizó la realización de una valoración cognitiva, uso de riluzol, gastrostomía, ventilación no invasiva o invasiva, y el registro de las decisiones de los pacientes respecto a sus cuidados. Las variables se compararon mediante el test de Chi-cuadrado o la prueba exacta de Fisher.
ResultadosEvaluamos 47 pacientes atendidos por especialistas no coordinados y 146 con un MM. Los pacientes atendidos mediante el MM fueron más frecuentemente valorados cognitivamente (55,48 frente al 12,8%; p<0,001), diagnosticados de demencia (11,6 frente al 2,3%; p<0,048) y registradas sus voluntades anticipadas (56,8 frente al 23,4%; p<0,001). No encontramos diferencias en el uso de intervenciones avanzadas, salvo para la ventilación invasiva, que solo se realizó en el contexto multidisciplinar.
ConclusionesEl MM de atención a los pacientes con ELA en nuestro medio ha mejorado la valoración de aspectos cognitivos, ha favorecido el registro de sus voluntades anticipadas y así ha promovido el respeto a sus decisiones autónomas.
Amyotrophic lateral sclerosis (ALS) is a disease with a fatal course, often associated with unassessed cognitive-behavioural disturbances, and very relevant end-of-life care decisions. The aim of this study is to verify whether multidisciplinary team care for ALS patients in our setting has modified the cognitive assessment and the end-of-life decision making, compared to a model of uncoordinated specialist care.
MethodsAn observational, longitudinal, retrospective study was conducted on a cohort of patients with probable or definite ALS, in a referral hospital, between 01-01-2000 and 31-12-2022, differentiating whether they were treated before or after the implementation of a multidisciplinary model. We analysed the performance of cognitive assessment, the use of riluzole, gastrostomy, non-invasive ventilation and invasive ventilation, and the recording of patients’ decisions regarding the care they wished to receive. Comparisons between variables were performed using the chi-square test or Fisher's exact test.
ResultsWe evaluated 47 patients seen by uncoordinated specialists and 146 with a multidisciplinary model. Patients cared for using the multidisciplinary model were more frequently cognitively assessed (55.48% vs 12.8%, P<.001), diagnosed with dementia (11.6% vs 2.3%, P<.048) and their advance directives were recorded (56.8% vs 23.4%, P<.001). We found no differences in the use of advanced interventions, except for invasive ventilation, which was only performed in the context of multidisciplinary care.
ConclusionsThe multidisciplinary model of care for ALS patients in our setting has improved cognitive assessment, promoted the registration of their advance directives, and thus helped to improve respect for their autonomous decisions and dignity.
La esclerosis lateral amiotrófica (ELA) es una enfermedad neurodegenerativa de las neuronas motoras que conduce inexorablemente a la muerte, en menos de 5 años en la mayoría de los casos1. Aunque la enfermedad se caracteriza por la afectación motora, asocia alteraciones cognitivas y/o conductuales entre el 35-50% de los pacientes, llegando al grado de demencia frontotemporal entre un 10-15% de casos1–5.
Por la discapacidad y la dependencia crecientes que conlleva, la ELA conduce a una alta complejidad en la asistencia a las personas que la sufren. Actualmente, en la mayoría de centros, su abordaje en la práctica clínica se realiza por equipos multidisciplinares, que han demostrado mejorar la calidad de vida y la supervivencia3–6. El manejo está enfocado al tratamiento sintomático e implementación de las medidas de soporte que realmente respondan a los deseos y valores del paciente; esto conlleva la toma de decisiones muy relevantes en relación con los cuidados a lo largo de la enfermedad y al final de la vida2–6.
En este contexto es prioritario preservar la dignidad de la persona y garantizar su derecho fundamental de autonomía2. Por tanto, es necesaria la detección y evaluación de las alteraciones cognitivas desde el inicio de la enfermedad; la falta de reconocimiento de estas alteraciones dificulta el ejercicio real de la autonomía del paciente con ELA2.
Los dominios que deben ser evaluados en el screening del deterioro cognitivo incluyen las funciones ejecutivas, el lenguaje, las capacidades visoespaciales y el funcionamiento emocional7–11. En el curso de la enfermedad se producen limitaciones importantes en la capacidad verbal y motora de los pacientes que crean una barrera para valorar correctamente el estado cognitivo. Incluso pueden provocar que una persona con una función intacta puntúe bajo en las pruebas; esto puede hacer pensar que sufren una limitación en su capacidad de decisión, y privar al paciente del reconocimiento de su autonomía.
El presente estudio pretende investigar si el modelo de atención por un equipo multidisciplinar a los pacientes con ELA en nuestro entorno está garantizando una correcta valoración cognitiva a lo largo de la enfermedad, promoviendo el registro constatable de los deseos de nuestros pacientes y favoreciendo así el ejercicio de su autonomía y la salvaguarda de su dignidad. En nuestra revisión bibliográfica hemos encontrado pocos trabajos que aporten datos sobre la valoración cognitiva/conductual realizada a los pacientes con ELA en nuestro medio12–17. También son escasos los estudios analíticos que verifican los beneficios de la atención multidisciplinar a estos pacientes, especialmente en relación con la implementación precoz de la ventilación no invasiva (VNI) y la realización de gastrostomía17–21; en ninguno hemos encontrado reflejada su actuación específica en la salvaguarda de la autonomía del paciente.
Material y métodosSe ha realizado un estudio descriptivo y analítico, observacional, longitudinal y retrospectivo, de los pacientes diagnosticados de ELA desde el 01/01/2000 hasta el 31/12/2022 en el Servicio de Neurología del Hospital Universitario Virgen de la Victoria (HUVV) de Málaga. El 01/01/2000 se creó una base de datos para registrar la atención a los pacientes con ELA, con recogida prospectiva de los principales datos clínicos y asistenciales. El 14/10/2011 se formó un equipo multidisciplinar para su atención, que elaboró los protocolos de actuación conjunta y por especialidades, así como de acceso a la atención del equipo según la sospecha de la enfermedad y la vía de ingreso del paciente al sistema sanitario.
Criterios de inclusión y exclusiónEl criterio de inclusión fue haber sido diagnosticado de ELA definida o probable según los criterios de El Escorial en el periodo de estudio. Se excluyeron aquellos pacientes con diagnóstico de ELA posible.
La cohorte total se dividió en 2 grupos:
- –
Pacientes atendidos por el servicio de neurología y resto de especialidades de forma no coordinada desde el 01/01/2000 hasta el 13/10/2011.
- –
Pacientes que habían sido o estaban siendo atendidos por el equipo multidisciplinar para pacientes con ELA desde el 14/10/2011 hasta el 31/12/2022.
Se revisó la base de datos de pacientes con ELA del Servicio de Neurología del HUVV, además de sus historias clínicas, registradas en el programa informático DIRAYA del Servicio Andaluz de Salud, para seguimiento de los pacientes en atención especializada, y la Historia de Salud Única del Usuario, donde se recogen la información de atención primaria y urgencias. Se estudiaron los datos demográficos y clínicos mediante las variables: estado vital, sexo, edad en el momento del diagnóstico, forma de inicio, presencia de trastornos cognitivo-conductuales, valoración cognitivo-conductual clínica y mediante test, tratamiento con riluzol, realización de gastrostomía y uso de soporte ventilatorio invasivo o no invasivo. Se investigó si los pacientes habían emitido un documento de instrucciones previas y/o constaba en la historia clínica sus decisiones relacionadas con los cuidados durante la enfermedad y al final de la vida.
Análisis estadísticoLa información se exportó a una hoja de cálculo (Excel® 2023, versión 16.73, Microsoft Corporation), con anonimizaron de los pacientes. Se empleó el paquete estadístico IBM SPSS® Statistics, versión 29, para el análisis de los datos.
Se realizó un análisis descriptivo mediante tablas con el resumen estadístico de las variables en estudio de cada uno de los 2 grupos.
Los resultados de las variables categóricas se expresaron mediante frecuencias absolutas y porcentajes. Los resultados de la variable «edad en el momento del diagnóstico» se expresaron utilizando estadísticos de tendencia central (media y mediana) y dispersión (desviación estándar). Las proporciones se compararon usando la prueba de la Chi-cuadrado o la prueba exacta de Fisher, según el caso.
ResultadosLa cohorte total de pacientes diagnosticados de ELA definida o probable fueron 197. En el primer grupo (entre 2000 y 2011) se incluyeron 47 pacientes y en el segundo grupo (entre 2011 y 2022) se incluyeron 150 pacientes, aunque 6 perdieron el seguimiento (2 constaban como fallecidos en el Sistema Andaluz de Salud y en 4 nos era desconocido el estado vital, por lo que fueron excluidos).
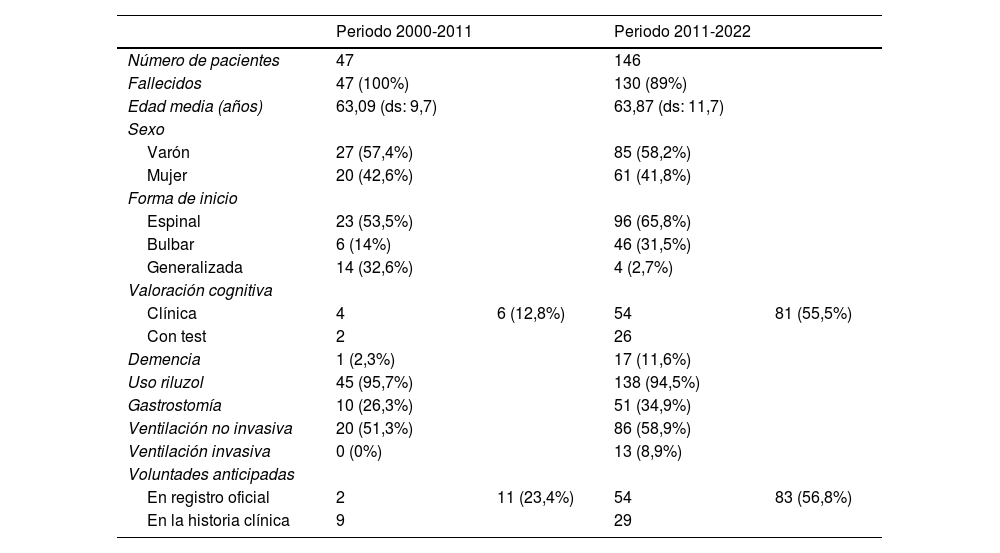
Los datos demográficos y las características clínicas de ambos grupos se pueden ver en la tabla 1.
Características clínicas y demográficas
| Periodo 2000-2011 | Periodo 2011-2022 | |||
|---|---|---|---|---|
| Número de pacientes | 47 | 146 | ||
| Fallecidos | 47 (100%) | 130 (89%) | ||
| Edad media (años) | 63,09 (ds: 9,7) | 63,87 (ds: 11,7) | ||
| Sexo | ||||
| Varón | 27 (57,4%) | 85 (58,2%) | ||
| Mujer | 20 (42,6%) | 61 (41,8%) | ||
| Forma de inicio | ||||
| Espinal | 23 (53,5%) | 96 (65,8%) | ||
| Bulbar | 6 (14%) | 46 (31,5%) | ||
| Generalizada | 14 (32,6%) | 4 (2,7%) | ||
| Valoración cognitiva | ||||
| Clínica | 4 | 6 (12,8%) | 54 | 81 (55,5%) |
| Con test | 2 | 26 | ||
| Demencia | 1 (2,3%) | 17 (11,6%) | ||
| Uso riluzol | 45 (95,7%) | 138 (94,5%) | ||
| Gastrostomía | 10 (26,3%) | 51 (34,9%) | ||
| Ventilación no invasiva | 20 (51,3%) | 86 (58,9%) | ||
| Ventilación invasiva | 0 (0%) | 13 (8,9%) | ||
| Voluntades anticipadas | ||||
| En registro oficial | 2 | 11 (23,4%) | 54 | 83 (56,8%) |
| En la historia clínica | 9 | 29 | ||
ds: desviación standard.
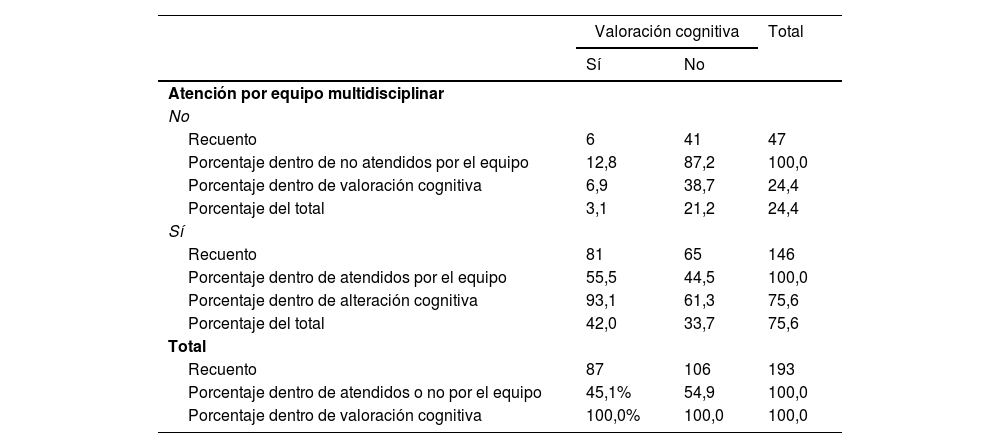
Se analizó si existía una relación entre la realización de algún tipo de valoración cognitivo-conductual a los pacientes (clínica o mediante test) y la atención o no por el equipo multidisciplinar, encontrándose una relación muy significativa (p<0,001) entre el modelo de atención multidisciplinar y la realización de dicha evaluación (tabla 2).
Valoración cognitiva en relación con el modelo de atención recibida
| Valoración cognitiva | Total | ||
|---|---|---|---|
| Sí | No | ||
| Atención por equipo multidisciplinar | |||
| No | |||
| Recuento | 6 | 41 | 47 |
| Porcentaje dentro de no atendidos por el equipo | 12,8 | 87,2 | 100,0 |
| Porcentaje dentro de valoración cognitiva | 6,9 | 38,7 | 24,4 |
| Porcentaje del total | 3,1 | 21,2 | 24,4 |
| Sí | |||
| Recuento | 81 | 65 | 146 |
| Porcentaje dentro de atendidos por el equipo | 55,5 | 44,5 | 100,0 |
| Porcentaje dentro de alteración cognitiva | 93,1 | 61,3 | 75,6 |
| Porcentaje del total | 42,0 | 33,7 | 75,6 |
| Total | |||
| Recuento | 87 | 106 | 193 |
| Porcentaje dentro de atendidos o no por el equipo | 45,1% | 54,9 | 100,0 |
| Porcentaje dentro de valoración cognitiva | 100,0% | 100,0 | 100,0 |
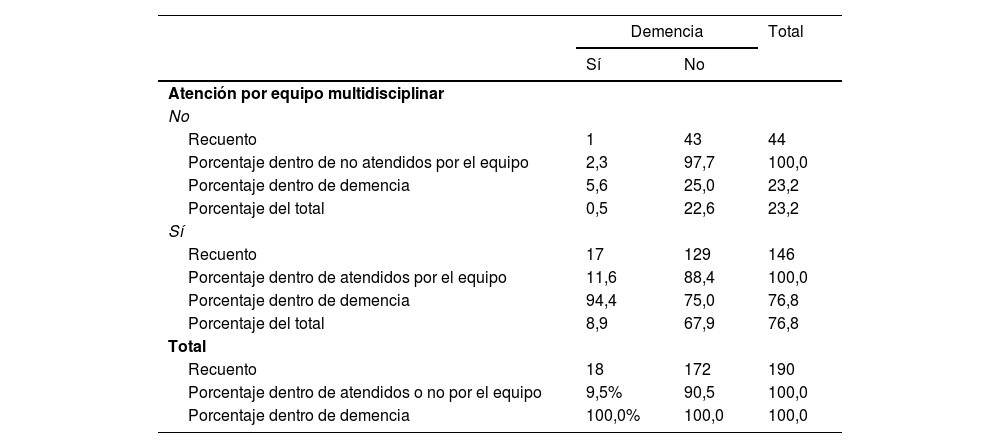
Respecto al diagnóstico de demencia en nuestra población con ELA, también encontramos una relación significativa (p<0,048) entre la valoración multidisciplinar y el porcentaje de pacientes con este diagnóstico (tabla 3).
Diagnóstico de demencia en relación con el modelo de atención recibida
| Demencia | Total | ||
|---|---|---|---|
| Sí | No | ||
| Atención por equipo multidisciplinar | |||
| No | |||
| Recuento | 1 | 43 | 44 |
| Porcentaje dentro de no atendidos por el equipo | 2,3 | 97,7 | 100,0 |
| Porcentaje dentro de demencia | 5,6 | 25,0 | 23,2 |
| Porcentaje del total | 0,5 | 22,6 | 23,2 |
| Sí | |||
| Recuento | 17 | 129 | 146 |
| Porcentaje dentro de atendidos por el equipo | 11,6 | 88,4 | 100,0 |
| Porcentaje dentro de demencia | 94,4 | 75,0 | 76,8 |
| Porcentaje del total | 8,9 | 67,9 | 76,8 |
| Total | |||
| Recuento | 18 | 172 | 190 |
| Porcentaje dentro de atendidos o no por el equipo | 9,5% | 90,5 | 100,0 |
| Porcentaje dentro de demencia | 100,0% | 100,0 | 100,0 |
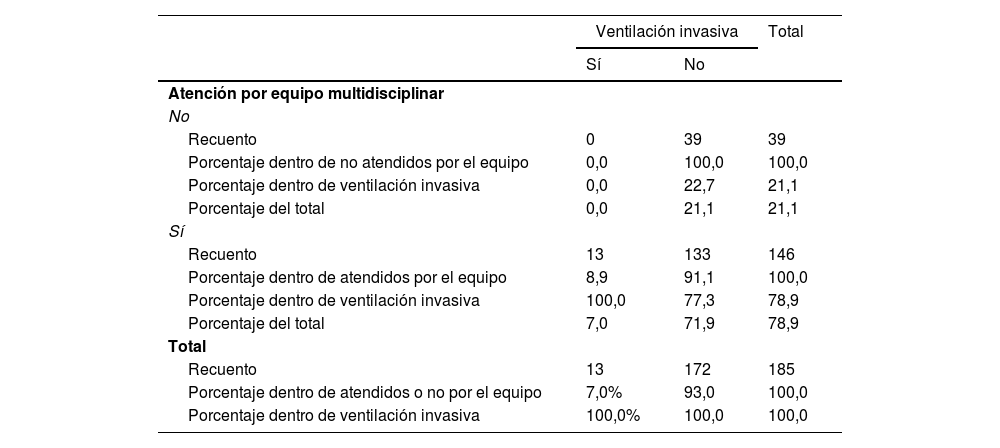
No encontramos ninguna diferencia entre el tratamiento con riluzol y la atención por el equipo multidisciplinar o por el modelo de atención no coordinada. Tampoco encontramos diferencias con significación estadística entre la realización de gastrostomía o el uso de VNI y la atención con uno u otro modelo. Sin embargo, el análisis realizado mostró una diferencia estadísticamente significativa (p<0,041) entre la utilización de ventilación invasiva (VI) y la atención por el equipo multidisciplinar o por especialistas no coordinados (tabla 4).
Uso de ventilación invasiva en relación con el modelo de atención recibida
| Ventilación invasiva | Total | ||
|---|---|---|---|
| Sí | No | ||
| Atención por equipo multidisciplinar | |||
| No | |||
| Recuento | 0 | 39 | 39 |
| Porcentaje dentro de no atendidos por el equipo | 0,0 | 100,0 | 100,0 |
| Porcentaje dentro de ventilación invasiva | 0,0 | 22,7 | 21,1 |
| Porcentaje del total | 0,0 | 21,1 | 21,1 |
| Sí | |||
| Recuento | 13 | 133 | 146 |
| Porcentaje dentro de atendidos por el equipo | 8,9 | 91,1 | 100,0 |
| Porcentaje dentro de ventilación invasiva | 100,0 | 77,3 | 78,9 |
| Porcentaje del total | 7,0 | 71,9 | 78,9 |
| Total | |||
| Recuento | 13 | 172 | 185 |
| Porcentaje dentro de atendidos o no por el equipo | 7,0% | 93,0 | 100,0 |
| Porcentaje dentro de ventilación invasiva | 100,0% | 100,0 | 100,0 |
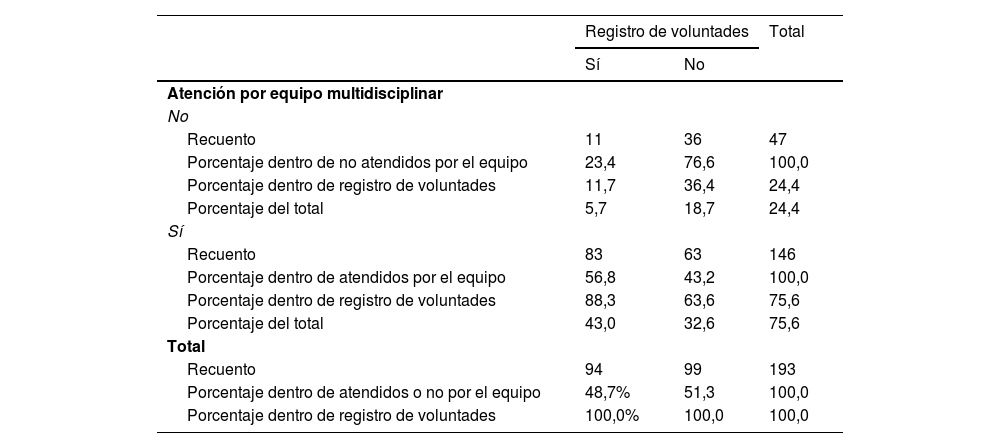
Respecto a la influencia de la atención multidisciplinar coordinada o no y el registro de las instrucciones del paciente sobre las intervenciones y cuidados que deseaba recibir, bien fuera en la historia clínica o en el registro de voluntades vitales anticipadas, encontramos que hay una diferencia con fuerte significación estadística (p<0,001) (tabla 5). Durante el periodo de estudio, un paciente solicitó y se realizó la eutanasia.
Registro de voluntades anticipadas en relación con el modelo de atención recibida
| Registro de voluntades | Total | ||
|---|---|---|---|
| Sí | No | ||
| Atención por equipo multidisciplinar | |||
| No | |||
| Recuento | 11 | 36 | 47 |
| Porcentaje dentro de no atendidos por el equipo | 23,4 | 76,6 | 100,0 |
| Porcentaje dentro de registro de voluntades | 11,7 | 36,4 | 24,4 |
| Porcentaje del total | 5,7 | 18,7 | 24,4 |
| Sí | |||
| Recuento | 83 | 63 | 146 |
| Porcentaje dentro de atendidos por el equipo | 56,8 | 43,2 | 100,0 |
| Porcentaje dentro de registro de voluntades | 88,3 | 63,6 | 75,6 |
| Porcentaje del total | 43,0 | 32,6 | 75,6 |
| Total | |||
| Recuento | 94 | 99 | 193 |
| Porcentaje dentro de atendidos o no por el equipo | 48,7% | 51,3 | 100,0 |
| Porcentaje dentro de registro de voluntades | 100,0% | 100,0 | 100,0 |
Llama la atención que el número de pacientes diagnosticados de ELA fue muy superior en el periodo 2011-2022, con 146 casos, frente al periodo 2000-2011, con 47 casos.
Aunque el análisis de la incidencia y prevalencia no es objeto de esta investigación, consideramos relevante hacer alguna consideración al respecto, porque probablemente guarde relación con el modelo de atención prestada. No disponemos de estadísticas fiables en nuestra área respecto a la incidencia y prevalencia de la enfermedad. No obstante, dado que la ELA es una enfermedad con una distribución geográfica uniforme, podemos remitimos a los estudios sobre la evolución de la prevalencia e incidencia realizados en otras zonas de España. Un estudio llevado a cabo en Cataluña22 encontró una incidencia de 1,4 casos/100.000 habitantes y una prevalencia de 5,4 casos/100.000 habitantes entre 1999 y 2001, similares a las de otro estudio realizado en Cataluña y Valencia23 en el periodo 2011-2019, con una incidencia entre 1,35 y 1,7 casos/100.000 y una prevalencia entre 3,2 y 5,1 casos/100.000. Dado que en esas regiones no se ha producido una variación significativa en la incidencia de la enfermedad, no hay razones para pensar que se haya producido en nuestra área.
El menor número de pacientes atendidos en el periodo 2000-2011 podría deberse a dificultades en el acceso de los pacientes a la atención especializada, en su diagnóstico o en el registro de la información. El Servicio de Neurología del HUVV ha aumentado su capacidad para dar respuesta a las necesidades asistenciales de la población, con mayor número de neurólogos, mayor especialización por áreas, y mejoras en el registro y seguimiento de los pacientes. La implementación del equipo multidisciplinar en 2011 permitió establecer protocolos de actuación ante los casos sospechosos de ELA, agilizando el proceso diagnóstico, lo que habría contribuido a que los pacientes hayan alcanzado con mayor rapidez y eficacia la valoración adecuada.
Esta hipótesis estaría apoyada por el elevado porcentaje de pacientes que fueron diagnosticados de ELA de inicio generalizado (32,6%) en el periodo 2000-2011. En el periodo 2011-2022 encontramos un porcentaje de formas generalizadas (2,7%) que está más en consonancia con lo informado a nivel mundial. Puede explicarse porque los pacientes atendidos en el periodo inicial eran valorados por los neurólogos en fases más avanzadas de la enfermedad por la demora en el acceso, con menor posibilidad de caracterización de la enfermedad y atención por neurólogos no especializados.
Sobre la valoración cognitivo-conductual y el diagnóstico de demenciaAntes de la atención a los pacientes con ELA por el equipo multidisciplinar únicamente se informó de un caso de demencia. Podemos atribuirlo a que los neurólogos eran menos conocedores de los aspectos no relacionados con la alteración motora estricta. La valoración por el equipo multidisciplinar aumentó el porcentaje de pacientes con diagnóstico de demencia asociada a la ELA al 11,6%, más cercano al informado por la mayoría de las series1–5, si bien solo 2 casos se definieron expresamente como demencia frontotemporal. No se distinguió entre las posibles categorías de afectación cognitiva y/o conductual.
También aumentó muy significativamente el porcentaje de pacientes valorados desde el punto de vista cognitivo/conductual en algún momento de la evolución (55,48%). Denota un conocimiento mayor y una preocupación creciente por atender a este aspecto fundamental en la calidad de vida, supervivencia y autonomía de los pacientes con ELA. Sin embargo, sigue siendo un porcentaje muy lejos de lo deseable. La mayoría de las veces se limitó a una valoración clínica de síntomas por el neurólogo responsable. Ocasionalmente se realizó mediante test, casi siempre con el test de Pfeiffer, como screening realizado habitualmente por el personal de enfermería, que explora fundamentalmente memoria a corto y largo plazo, orientación y cálculo, por lo que no es adecuado para la evaluación de un posible deterioro frontotemporal. Solo en fases avanzadas se detectarían alteraciones, por la afectación más generalizada. Únicamente a los 2 pacientes diagnosticados específicamente de demencia frontotemporal-ELA se les realizó una evaluación más reglada, probablemente porque la enfermedad comenzó con los síntomas de deterioro frontotemporal, y fueron muy disruptivos. En nuestro equipo la función del psicólogo ha sido siempre la evaluación de los trastornos adaptativos y ansioso-depresivos, pero no la evaluación neuropsicológica.
Otros estudios españoles también informan de la ausencia de valoración sistemática de las alteraciones cognitivo-conductuales14,21. El único estudio español que informa sobre una valoración sistemática de la esfera cognitiva encontró un 35,71% de pacientes con deterioro cognitivo17. No hicieron diferenciaciones entre los diagnósticos del espectro del deterioro cognitivo-conductual. El único test que se utilizó para dicha valoración fue el MEC de Lobo, más adecuado para el diagnóstico de deterioro con predominio de las alteraciones mnésicas. Los estudios recientemente publicados realizados en Cataluña, que investigaron correlaciones entre el deterioro cognitivo/conductual y las alteraciones neuropatológicas14,15 o las características clínicas y el pronóstico16, informan de un porcentaje considerable de pacientes en los que el diagnóstico de demencia o deterioro se estableció por la impresión global del neurólogo; los pacientes valorados en la época más reciente habrían sido evaluados neuropsicológicamente de forma reglada, si bien no informan de los test utilizados.
Sobre la implementación de intervenciones avanzadasEn nuestro estudio el porcentaje de pacientes que recibió riluzol en ambos periodos fue muy elevado. Manifiesta la sensibilización de los neurólogos en nuestra área desde la aprobación del riluzol para ofrecer alguna mejora en la supervivencia a sus pacientes.
No encontramos diferencia estadísticamente significativa en el porcentaje de gastrostomías realizadas, aunque fue superior en el grupo tratado por el equipo multidisciplinar (26,3 frente al 34,9%). En un estudio realizado en el hospital de Bellvitge21 encontraron tan solo un 3,7% de gastrostomías realizadas cuando los pacientes eran atendidos por un neurólogo general frente al 32,3% cuando los pacientes eran tendidos por el equipo multidisciplinar. Es similar al 30,95% comunicado por el estudio realizado en un hospital de Madrid17, con un 8,6% en el período previo a la unidad multidisciplinar. La ausencia de diferencias en la implementación de gastrostomía en nuestro hospital puede deberse a varios factores. De un lado, nuestros datos probablemente sufren un sesgo por la pérdida de información en el periodo 2000-2011, ya que se excluyeron del análisis 9 pacientes (19,1%) al no poder encontrar información definitiva respecto a la realización o no de esta intervención. Por otro lado, el principal referente en la atención a pacientes con ELA en el periodo 2000-2011 en nuestro centro era un neurólogo experto en enfermedad neuromuscular, que asesoraba a los neurólogos generales, lo que pudo contribuir a mejorar la derivación de los pacientes a otras especialidades.
Algo similar ha ocurrido con el análisis de la implementación de VNI. En nuestra revisión no encontramos diferencia estadísticamente significativa en el porcentaje de pacientes tratados con VNI, aunque fue superior en el grupo tratado por el equipo multidisciplinar. El estudio referido del Hospital de Bellvitge21 encontró una diferencia significativa en el porcentaje de pacientes que recibieron VNI antes y después del equipo multidisciplinar (29,6 frente al 48,8%). En el estudio madrileño comentado17 se instauró VNI en el 54,76% de pacientes atendidos por el equipo multidisciplinar (11,5% con anterioridad). El porcentaje en ambos casos es muy similar al nuestro. Los motivos que pueden explicar la falta de diferencias en nuestro centro respecto a esta intervención serían los mismos que en el caso de la gastrostomía: exclusión del análisis de los pacientes sin constatación fehaciente del uso de la VNI (17%) y la correcta derivación del neurólogo neuromuscular en el primer periodo.
Ningún paciente recibió soporte mediante VI en el primer periodo. En el segundo, el 8,9% de los pacientes recibió esta intervención. Esto ejemplifica la necesidad de un equipo que actúe coordinadamente para poder prestar una atención de tan alta complejidad. Su uso varía mucho entre países. Se dan cifras tan extremas como la práctica ausencia de indicación en el Reino Unido, 2-5% en Francia y 27-45% de pacientes usándolo en Japón24. No hemos encontrado datos sobre su uso en España.
Sobre el registro de las voluntades anticipadasRespecto al registro en la historia clínica o en el registro oficial de instrucciones previas de las preferencias de nuestros pacientes sobre la atención que deseaban recibir a lo largo de la enfermedad y al final de la vida, encontramos que se realizó en el 23,4% de los pacientes atendidos en el primer periodo, y que aumentó de forma muy significativa al 56,8% de los atendidos por el equipo multidisciplinar.
No era posible hacer registro oficial del testamento vital hasta la puesta en marcha de los registros de voluntades anticipadas, dispuesto en la Ley de autonomía del paciente de 200225. En Andalucía se hicieron efectivos en virtud de la Ley 5/2003, de 9 de octubre, de declaración de voluntad vital anticipada26. Sin embargo, ya se reconocía la obligación de consignar en la historia clínica las disposiciones de los pacientes respecto a su atención. El Estatuto de Autonomía de 198127 estableció este derecho del paciente a declarar la voluntad vital anticipada. Posteriormente se desarrolló en la Ley 2/1998, de Salud de Andalucía28. Aunque en el periodo 2000-2011 solo se recogen las disposiciones del 23,4% de los pacientes, entendemos que los pacientes fueron consultados durante el proceso asistencial sobre su voluntad respecto a las intervenciones a realizar. Sin embargo, el registro en la historia clínica es obligación del profesional sanitario como la única forma eficaz de que el resto de los profesionales que atiendan a un paciente puedan conocer esa voluntad y actuar consecuentemente. Es especialmente relevante cuando están implicados en la asistencia múltiples especialidades en diferentes niveles asistenciales, incluida la asistencia urgente.
Podemos concluir que el equipo multidisciplinar de nuestro centro ha contribuido con una actitud proactiva a que los pacientes expresen sus preferencias, aunque sin olvidar que en el 43,2% de casos no hubo tal constatación.
Debemos reflexionar sobre la situación clínica en la que se realizó esa declaración de preferencias. Lo más deseable hubiese sido una correcta evaluación cognitivo-conductual previa y una valoración evolutiva. Sería la única forma de constatar que las decisiones de los pacientes sobre las intervenciones que deseaban eran emitidas de forma informada y libre por personas con capacidad para comprender su alcance, beneficios y posibles riesgos. Esta misma cuestión se plantea en una revisión de estudios publicada por Foley et al.29, en la que encontraron que en la mayoría de las investigaciones no constaba ninguna evaluación de la situación cognitiva de los pacientes.
En este sentido es especialmente interesante un estudio realizado en un hospital de Valencia13, que evaluó el razonamiento y el conflicto morales en pacientes con ELA y espectro de demencia frontotemporal, frente a controles. Fueron examinados con test neuropsicológicos y conductuales, además de presentarles 8 conflictos morales. Los autores sugieren que sus hallazgos apoyan la capacidad de los pacientes con ELA sin demencia para tomar decisiones morales complejas, pero no así los diagnosticados de demencia, que mostraron más respuestas utilitarias y menos conflicto moral. Un estudio realizado en una cohorte amplia de pacientes con ELA encontró que la mayoría de los pacientes son capaces de tomar decisiones autónomas, incluso con déficits cognitivos moderados30. Diversos autores sugieren que los pacientes con déficits cognitivos leves a moderados no deberían ser excluidos del proceso de toma de decisiones31,32. Solo los pacientes afectos de demencia frontotemporal estarían afectados en su capacidad para tomar decisiones.
Podemos concluir que dado que el porcentaje de pacientes afectos de demencia y ELA en el periodo 2011-2022 se aproxima al comunicado por la mayoría de los estudios, los neurólogos expertos en la atención a esta enfermedad en nuestro centro probablemente fueron capaces de reconocer mediante una valoración eminentemente clínica cuáles eran los pacientes incapacitados para tomar decisiones autónomas, aunque no se hubiesen realizado los estudios neuropsicológicos adecuados.
Nos parece relevante comentar que un paciente de la cohorte atendida por el equipo multidisciplinar solicitó y se realizó la eutanasia. Al margen de otro tipo de valoraciones, las opciones de nuestros pacientes traducen indiscutiblemente un grado muy elevado de sufrimiento vital. Los profesionales de la salud debemos ser conscientes y trabajar para mejorar la supervivencia, la calidad de vida, las condiciones vitales y el respeto por la dignidad de nuestros pacientes.
Limitaciones del estudioLas principales limitaciones proceden del carácter retrospectivo del estudio, de modo que sufrimos el sesgo de la calidad de la información recogida. La información previa a la implementación del equipo multidisciplinar en nuestro hospital es más incompleta, de modo similar a lo informado por otros centros en España14,21.
ConclusionesConsideramos que la instauración de un modelo multidisciplinar para la atención a los pacientes con ELA en nuestra área ha contribuido a mejorar la valoración de aspectos cognitivos, aunque esta ha sido esencialmente clínica, permitiendo el diagnóstico de demencia asociada a ELA en un porcentaje de casos próximo al comunicado por otros investigadores.
Además, ha promovido un aumento significativo del registro de las instrucciones previas de los pacientes con ELA en el Registro oficial de voluntades anticipadas o en la historia clínica y, por ende, ha colaborado a mejorar el respeto a sus decisiones autónomas y a su dignidad.
Derecho a la privacidad y consentimiento informadoSe solicitó el consentimiento informado a todos los pacientes o a sus representantes, siempre que fue posible, pues la mayoría de los pacientes habían fallecido en el momento de la realización del estudio.
Responsabilidades éticasEl proyecto de esta investigación fue aprobado por el Comité de Ética de Investigación Provincial de Málaga. El estudio se ha realizado de acuerdo con los principios de la Declaración de Helsinki y los Procedimientos Normalizados de Trabajo, que aseguran el cumplimiento de las normas de Buena Práctica Clínica, tal como se describe en las Normas Tripartitas Armonizadas de la ICH para Buena Práctica Clínica (CPMP/ICH/135/95).
Conflicto de interesesNo tenemos conflicto de intereses que declarar.
A todos los profesionales que forman o han formado parte del equipo multidisciplinar de atención a los pacientes con ELA del H.U. Virgen de la Victoria de Málaga, desde su creación.