El accidente cerebrovascular (ictus) actualmente es la primera causa de discapacidad permanente en la edad adulta por sus consecuentes secuelas, quedando una combinación de deficiencias sensoriales, motoras, cognitivas y emocionales que conducen a restricciones en su capacidad para realizar actividades básicas de la vida diaria (ABVD). El control postural se afecta y da lugar a problemas en el equilibrio estático y dinámico que incrementan el riesgo de caídas. El objetivo de la revisión consiste en realizar una revisión sistemática que permita valorar los efectos de las ortesis de tobillo (OTP) en el control postural y en la marcha, en sujetos que han presentado un ictus.
DesarrolloSe incluyeron ensayos controlados y aleatorizados que analizasen los efectos de las ortesis de tobillo en pacientes con ictus de entre 18 y 80 años, con evolución aguda o crónica. La búsqueda de ensayos no tuvo limitación en fecha de inicio y se extendió hasta marzo de 2011. Se emplearon las bases de datos Pubmed, Trip Database, Cochrane Library Plus, Embase, ISI Web knowledge, CINHAL y PEDro.
ConclusionesLa intervención logró mejorar algunos parámetros de la marcha como velocidad y cadencia. Sin embargo, no está clara la mejora en la simetría del peso, el balanceo postural o el equilibrio. Las limitaciones de esta revisión sistemática, debidas a la gran diversidad clínica de los estudios que incluye y las limitaciones metodológicas de estos, justifican una lectura precavida de los resultados.
Stroke is currently the main cause of permanent disability in adults. The impairments are a combination of sensory, motor, cognitive and emotional changes that result in restrictions on the ability to perform basic activities of daily living (BADL). Postural control is affected and causes problems with static and dynamic balance, thus increasing the risk of falls and secondary injuries. The purpose of this review was to compile the literature to date, and assess the impact of ankle-foot orthosis (AFO) on postural control and gait in individuals who have suffered a stroke.
DevelopmentThe review included randomised and controlled trials that examined the effects of AFO in stroke patients between 18 and 80 years old, with acute or chronic evolution. No search limits on the date of the studies were included, and the search lasted until April 2011. The following databases were used: Pubmed, Trip Database, Cochrane library, Embase, ISI Web Knowledge, CINHAL and PEDro. Intervention succeeded in improving some gait parameters, such as speed and cadence. However it is not clear if there was improvement in the symmetry, postural sway or balance.
ConclusionsBecause of the limitations of this systematic review, due to the clinical diversity of the studies and the methodological limitations, 0these results should be considered with caution.
El accidente cerebrovascular (ictus) actualmente es la primera causa de discapacidad permanente en la edad adulta, debido a las secuelas que deja en los afectados1,2. Los supervivientes de un ictus presentan una combinación de deficiencias sensoriales, motoras, cognitivas y emocionales que conducen a restricciones en su capacidad para realizar actividades básicas de la vida diaria (ABVD)2.
El control postural consiste en controlar la posición del cuerpo en el espacio para el doble propósito de la estabilidad y la orientación. El control postural requiere una compleja interacción de los sistemas musculoesquelético y neurológico que incluye propiedades musculares, rango de movimiento, flexibilidad, relaciones biomecánicas entre los segmentos corporales, procesos motores, procesos sensorio-perceptuales y niveles mayores de procesamiento que van de la sensación a la acción e incluyen aspectos anticipatorios y adaptativos3.
El control postural se afecta en pacientes con ictus y da lugar a problemas en el equilibrio estático y dinámico4 que se ponen de manifiesto principalmente ante perturbaciones externas. Diversos estudios han abordado las deficiencias del equilibrio dinámico en pacientes hemipléjicos. Pay et al.5 encontraron que la transferencia de peso en el plano frontal durante la transición al apoyo unipodal se producía sin éxito. Di Fabio y Badke6 informaron que en los pacientes con ictus la inestabilidad sucedía principalmente en el plano frontal. Estos problemas en el control postural pueden ocasionar graves consecuencias sobre la función física y la esfera psicosocial, como la restricción en las actividades, el aislamiento social o el miedo a caerse e incrementar así, el riesgo de caídas y las lesiones secundarias7. Además, los trastornos del equilibrio y la ataxia del tronco constituyen además uno de los factores pronósticos en la recuperación funcional post-ictus durante la rehabilitación8.
Los trastornos en la marcha resultan por un déficit en el control motor secundario a trastornos del tono, ataxias, agnosias o problemas perceptivos, entre otros. En general, la deambulación en estos pacientes se caracteriza por ser menos eficaz metabólicamente. El déficit en el control postural explica el derroche metabólico en estos sujetos. De hecho, la falta de coordinación intermuscular por parte del sistema nervioso central explica la existencia de una marcha inestable, asimétrica en cuanto a forma y reparto del peso y con mayor riesgo de caídas. Normalmente, estos pacientes caminan a menor velocidad, con reducción de la longitud del paso y de la zancada y con incrementos de los tiempos de doble apoyo, en detrimento de los tiempos de apoyo monopodal. A nivel cinemático, las alteraciones varían enormemente de un paciente a otro, pudiendo existir flexos en cadera o rodilla durante el periodo de apoyo, hiperextensión de rodilla durante el periodo de apoyo, inadecuada flexión de cadera y rodilla durante el periodo de oscilación, descenso pélvico contralateral excesivo, inclinación contralateral del tronco, pie en equino-varo o excesiva abducción de cadera en el período de oscilación, entre otras manifestaciones9. Por tanto, restaurar la marcha constituye un objetivo de gran importancia en la rehabilitación neurológica. De hecho, la restauración de la marcha tras el ictus es identificada por los pacientes como el primer y más importante objetivo de la rehabilitación10–12.
Un evento común en la marcha de los pacientes con ictus es la inversión del pie, frecuentemente por espasticidad del tibial posterior. Si la espasticidad no es severa (Ashworth 1-2), una ortesis tobillo-pie (OTP) podría ser el producto de apoyo adecuado13. Actualmente, existen pocos estudios que evalúen el efecto de las OTP en pacientes crónicos. La evidencia clínica disponible se compone de sólo unos pocos artículos con pobre tamaño muestral y escasa calidad metodológica14.
Una OTP es un dispositivo de ayuda que se utiliza para estabilizar la articulación del tobillo en las direcciones antero-posterior y medio-lateral, modulando al mismo tiempo los movimientos de la articulación subastragalina15. Las OTP se utilizan para corregir anormalidades en la marcha, restringiendo el movimiento de flexión plantar e inversión, eliminando así la caída del pie. Como resultado, incrementa la estabilidad medio-lateral del tobillo y se hace posible una marcha más normalizada16. Existen diferentes tipos de ortesis en el mercado: dinámicas o rígidas, anteriores o posteriores, prefabricadas o a medida, realizadas en distintos materiales. Todas ellas parecen influir en el equilibrio estático y dinámico, velocidad de la marcha, cadencia, longitud del paso y base de sustentación17. La prescripción de la OTP en pacientes con ictus puede reducir el riesgo de caídas y su morbilidad asociada al mejorar el patrón de la marcha, mediante el aumento de la estabilidad en el pie afectado, desempeñando así un papel importante en la mejora funcional del paciente con ictus18.
Actualmente, sólo existe una revisión sistemática realizada en el 2003 que valore los efectos del OTP en pacientes con ictus19. Esta revisión incluye artículos hasta el 2001 y presenta limitaciones metodológicas.
Por lo tanto, se considera necesario realizar una revisión sistemática que permita valorar los efectos de las OTP en el control postural y en la marcha, en sujetos que han sufrido un ictus. Por un lado, porque la OTP constituye una intervención terapéutica frecuentemente prescrita en rehabilitación y que ha experimentado en los últimos años mejoras en su diseño y material. Y, por otro lado, porque no existen herramientas de medicina basada en la evidencia actuales que aconsejen a los clínicos en la prescripción de dicha intervención.
Material y métodosTipo de estudiosSe incluyeron ensayos controlados y aleatorios (ECA) que analizasen los efectos de las OTP en pacientes con ictus con un rango de edad de entre 18 y 80 años, con evolución aguda o crónica. Se han evitado cointervenciones, por lo que en ninguno de ellos se ha observado tratamientos asociados al uso de las OTP.
Tipo de medidas de resultadoMedidas de resultado principalesControl postural y equilibrioBerg Balance Scale (BBS)20; escala de Tinetti21; sistemas instrumentales de posturografía dinámica computerizada (PDC)22,23; Postural Stability Test (PST)24; Functional Reach Test25; riesgo de caídas: Timed Up And Go test (TUG)26, Fall Risk Test27, Fall Eficacy Scale International (FES-I)28.
1.1.1.1Control motor y marchaAnálisis tridimensional del movimiento: datos sobre parámetros espacio-temporales, cinemática articular, momentos y potencias articulares, fuerzas de reacción del suelo y activación muscular; velocidad de marcha independiente medida en una distancia corta (5 a 10 m)29; resistencia de marcha: prueba de marcha de 6 min30.
Medidas de resultado secundariasMotricidad de los miembros inferiores (MMII)Motricity Index of the Affected Leg31; Fugl-Meyer32,33; RiverMead Motricity Index34,35; Functional Ambulation Category (FAC)36; Brunnstrom Lower Limb Motor Stage37; Ashburn Walking38; Stair Test38; STREAM: subescala de movilidad en rehabilitación del ictus38.
Satisfacción, calidad de vida, ABVDChedoke-McMaster Stroke Impairment Inventory39,40, cuestionario SF-3641–43.
Estado cognitivoMinimental State Examination (MMSE)44,45; Utrechts Communication Examination (UCO)46.
Tono muscularEscala de Ashworth modificada47,48 y escala de Tardieu49,50.
Estrategia de búsqueda para la identificación de los estudiosLa búsqueda de ensayos no tuvo limitación en fecha de inicio y se extendió hasta marzo de 2011. Se analizaron únicamente los ensayos disponibles a texto completo. No se realizaron restricciones en cuanto al idioma. Las fuentes de información empleadas se enumeran a continuación: Pubmed (Medline), Trip Database, Cochrane Library Plus, Embase, ISI Web knowledge, CINHAL y Physiotherapy Evidence Database (PEDro). Para ello, se utilizó la siguiente metodología de búsqueda: 1. stroke; 2. balance; 3. 1 and 2; 4. afo; 5. 1 and 4; 6. 1 and 2 and 4; 7. ankle foot orthosis; 8. 1 and 2 and 7; 9. gait; 10. 1 and 4 and 9; 11. 1 and 7 and 9.
Los artículos encontrados tras las búsquedas, fueron agrupados en primer lugar como «pacientes crónicos»-«pacientes agudos». Los detalles de los estudios relevantes, se resumieron de acuerdo al autor, año de publicación, diseño del estudio, población estudiada (número de pacientes y cronicidad desde el ictus), medidas de evaluación y conclusiones.
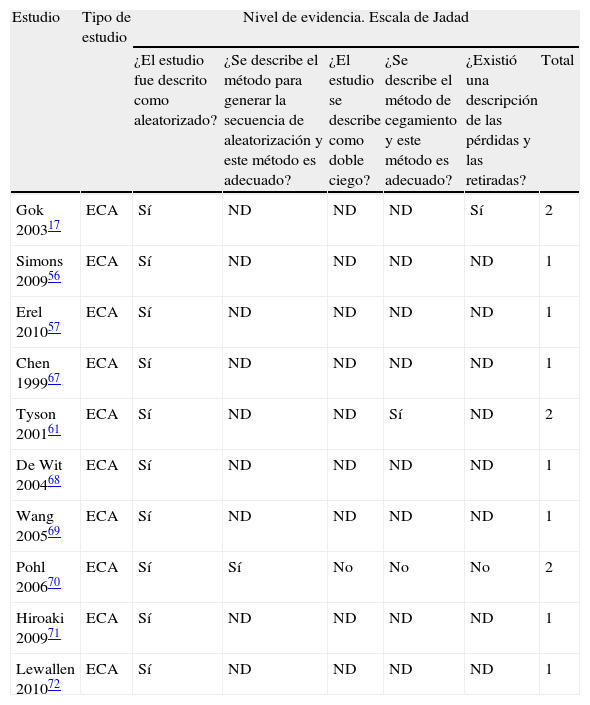
Calidad metodológicaLa calidad metodológica de cada artículo se evaluó utilizando la escala de Jadad51, que evalúa la calidad mediante 5 preguntas cerradas. Esta escala es uno de los instrumentos más antiguos y usados para valorar la calidad de los ensayos clínicos52. La fiabilidad de la escala Jadad no ha sido sometida a un gran número de pruebas y los estudios publicados hasta el momento describen resultados dispares; tal es el caso del estudio de Clark et al., que demuestra que esta escala posee una buena fiabilidad interexaminador53, mientras que otro estudio muestra una baja fiabilidad interexaminador54.
La puntuación total máxima posible para los estudios incluidos en esta revisión es de 3 sobre 5, ya que no es posible cegar doblemente a los participantes y los fisioterapeutas a la intervención. Ningún estudio logra esta puntuación máxima. Se escribió a través de correo electrónico a trece autores38,55–66 solicitando aclaración acerca de algunos aspectos del diseño o información no indicada con el fin de completar las evaluaciones de calidad. Seis autores proporcionaron los datos solicitados56–61. Para el resto de los estudios solo se usaron los datos publicados.
ResultadosDescripción de los estudiosHasta marzo de 2011 se identificaron 57 estudios. Se seleccionaron 23 estudios relacionados con el objeto de la revisión, de los cuales se excluyeron 13. Los datos fueron extraídos de los 10 estudios restantes17,56–72 (fig. 1), los cuales reclutaron 289 participantes. De ellos, 201 eran hombres y 88 eran mujeres. Así mismo, 122 pacientes eran crónicos, 50 pacientes eran agudos y en 97 pacientes no se indicaba su tiempo de evolución. De los 289 pacientes, 129 presentaban hemiplejía izquierda, 148 hemiplejía derecha y en 12 pacientes no se especificaba este dato. Desde el punto de vista etiológico, varios estudios incluyeron ictus, tanto isquémicos como hemorrágicos56,57,67,68,71,72, en un estudio la muestra la formaron pacientes con ictus y traumatismo craneoencefálico70 y en 3 estudios se incluye a pacientes con hemiparesia en los que no se especifica la etiología20,61,69.
Los artículos incluidos en la revisión definen los siguientes criterios de inclusión de los participantes: pacientes mayores de 18 años que hubieran sufrido un ictus, con suficientes habilidades cognitivas y comunicación para entender la tarea; sin déficits neurológicos progresivos; ausencia de deformidades musculoesqueléticas en miembros inferiores que afectaran a la marcha; ausencia de dolor en la marcha; Ashworth <3 (espasticidad); sin historial de caídas en los últimos 3 meses; dorsiflexión pasiva 90° o más, con la rodilla extendida; no lesiones de la piel o deformidades para poner OTP; sin problemas visuales; habilidad para caminar más de 500 pasos, o de 8 a 15 m, dentro y fuera de la sala con y sin ayudas; puntuación en FAC de 3 a 5; habilidad para mantenerse de pie sin apoyo de 20 a 90 segundos con y sin OTP. Entre los criterios de exclusión, destacan: pacientes que hubieran tenido más de un ictus; pacientes con otros daños que afectaran a la marcha independiente; pacientes con afasia, negligencia, o que tomaran medicación para otros desórdenes que pudieran afectar al equilibrio; contractura en la rodilla; incremento de tono que impida el rango de movimiento del tobillo, rodilla o cadera. Para algunos estudios, el haber usado una OTP con anterioridad era un criterio de inclusión57,69,71 y para otros, un criterio de exclusión58.
En cuanto al uso de otros productos de apoyo como el bastón, se permitió el uso del bastón en algunos estudios17,67,69,71,72, en otro no se permite su uso70 y en tres no se especificó56,57,61.
Los estudios no describen si los participantes recibieron tratamiento rehabilitador concomitante, así como tratamiento farmacológico.
Todos los estudios fueron aprobados por el comité ético y todos los pacientes firmaron el consentimiento informado.
Calidad metodológicaEn la presente revisión sistemática todos los estudios se consideran de pobre calidad metodológica, ya que ninguno alcanzó los 3 puntos (tabla 1), si bien hay que tener en cuenta que la escala de Jadad se centra sólo en la asignación al azar, el cegamiento y los retiros o abandonos para evaluar la calidad metodológica de la investigación primaria. Sólo dos de estos tres elementos, como se indicó anteriormente, se pueden aplicar a la terapia física debido a que este tipo de intervenciones no permite el cegamiento de los terapeutas y los pacientes en algunas ocasiones. Por lo tanto, este aspecto no contribuirá a la capacidad de la escala para determinar la calidad del ECA en la terapia física. Del mismo modo, la escala de Jadad no incluye ningún artículo sobre especificaciones de protocolo de tratamiento, la adhesión al tratamiento o la integridad del tratamiento, cuestiones importantes en la terapia física. Como tal, la escala de Jadad no puede proporcionar la más completa medida de calidad metodológica para los ensayos de terapia física, pero se ha de tener en cuenta que la escala de Jadad presenta la mejor evidencia de validez para ECA73.
Escala de Jadad
| Estudio | Tipo de estudio | Nivel de evidencia. Escala de Jadad | |||||
| ¿El estudio fue descrito como aleatorizado? | ¿Se describe el método para generar la secuencia de aleatorización y este método es adecuado? | ¿El estudio se describe como doble ciego? | ¿Se describe el método de cegamiento y este método es adecuado? | ¿Existió una descripción de las pérdidas y las retiradas? | Total | ||
| Gok 200317 | ECA | Sí | ND | ND | ND | Sí | 2 |
| Simons 200956 | ECA | Sí | ND | ND | ND | ND | 1 |
| Erel 201057 | ECA | Sí | ND | ND | ND | ND | 1 |
| Chen 199967 | ECA | Sí | ND | ND | ND | ND | 1 |
| Tyson 200161 | ECA | Sí | ND | ND | Sí | ND | 2 |
| De Wit 200468 | ECA | Sí | ND | ND | ND | ND | 1 |
| Wang 200569 | ECA | Sí | ND | ND | ND | ND | 1 |
| Pohl 200670 | ECA | Sí | Sí | No | No | No | 2 |
| Hiroaki 200971 | ECA | Sí | ND | ND | ND | ND | 1 |
| Lewallen 201072 | ECA | Sí | ND | ND | ND | ND | 1 |
ND. no describe.
Con respecto al balanceo postural, un estudio no observó diferencias significativas con el uso de la OTP67 medido con PDC, índice de influencia postural con el paciente en bipedestación quieto durante 30 s, inclinándose hacia delante sin mover los pies durante 10 segundos; otro estudio comprobó que con OTP había una disminución del balanceo con los ojos abiertos, pero no con ojos cerrados70, medido con PDC con el paciente en bipedestación, lo más erguido posible, con los brazos alrededor del cuerpo; y otro estudio comprobó una mejora significativa en el balanceo con ojos abiertos y cerrados, pero sólo en pacientes agudos con OTP69, medido con PDC con el paciente en bipedestación mirando hacia delante.
En cuanto a la distribución del peso en el miembro inferior afecto, se observó que con OTP se produce una mejora significativa en el traslado lateral de peso en dos estudios61,70, ambos evaluados con PDC; el primero, con el paciente en bipedestación quieto durante 30 s trasladándose hacia la izquierda y luego hacia la derecha durante 10 s, y el segundo, con el paciente en bipedestación con los brazos a los lados, y sin mover los pies.
En un estudio, la intervención consiguió una mejora significativa de la simetría del peso durante la marcha70. Otro estudio mostró que los pacientes usuarios de OTP presentaban una mejor transferencia de peso, con una distribución más simétrica, pero únicamente en pacientes agudos69. En otros dos estudios la OTP no propició cambios en la simetría del peso, ni en el traslado de peso hacia el lado afectado ni en el equilibrio dinámico, medidos con PDC56,61.
Dos estudios observaron que la OTP produce una mejora significativa en el TUG56,68 y otros dos en el Stair Test57,68. Uno de ellos no observó diferencias significativas en el TUG y en el Functional Reach Test57. Dos estudios observaron que la OTP produce una mejora del equilibrio y de la estabilidad medidos con PDC y BBS69,71, aunque en el primer estudio, no se observó mejora en pacientes de más de 12 meses de cronicidad. Otro trabajo señaló que la OTP mejora el equilibrio medido con la BBS56 y otro no encontró mejoras en el equilibrio evaluado con la BBS70.
Control motor y marchaEn 6 estudios se observó una mayor velocidad con el uso de la OTP17,56,57,61,69,71, medido con sistemas de análisis instrumental17 o pruebas de velocidad de marcha57,61,68,69,71. Uno de los estudios observó disminución de la velocidad con el uso del OTP72. En tres estudios se observó que la OTP mejora la cadencia61,69,71. En cuanto a la longitud del paso, 2 estudios indicaron una mejora significativa71,72; otros dos estudios no encontraron diferencias en la longitud de paso17,61. Dos estudios mostraron que la OTP causa un aumento en la amplitud de la zancada61,71. La duración del doble apoyo se mostró disminuida en un trabajo70. Un estudio observó mayor amplitud articular en el tobillo y mayor rango de dorsiflexión durante el periodo de oscilación y el choque de talón17.
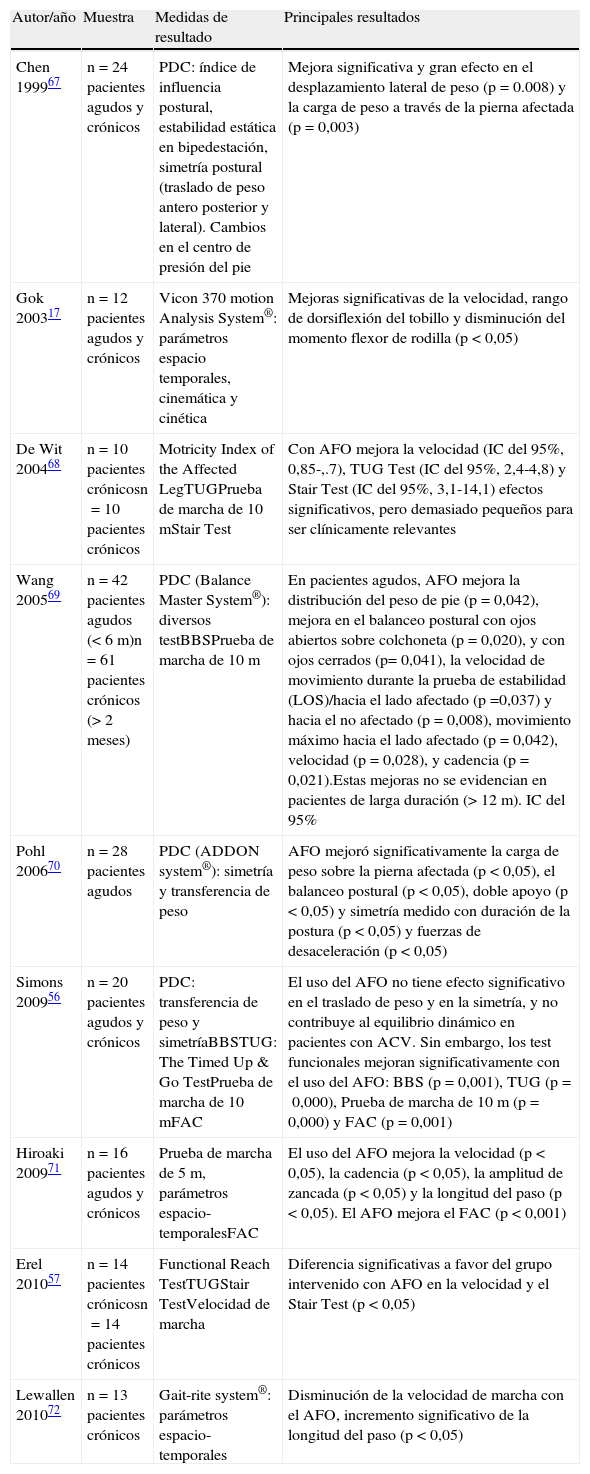
Los principales resultados, así como las medidas de resultado secundarias, se sintetizan en la tabla 2.
Síntesis de resultados
| Autor/año | Muestra | Medidas de resultado | Principales resultados |
| Chen 199967 | n=24 pacientes agudos y crónicos | PDC: índice de influencia postural, estabilidad estática en bipedestación, simetría postural (traslado de peso antero posterior y lateral). Cambios en el centro de presión del pie | Mejora significativa y gran efecto en el desplazamiento lateral de peso (p=0.008) y la carga de peso a través de la pierna afectada (p=0,003) |
| Gok 200317 | n=12 pacientes agudos y crónicos | Vicon 370 motion Analysis System®: parámetros espacio temporales, cinemática y cinética | Mejoras significativas de la velocidad, rango de dorsiflexión del tobillo y disminución del momento flexor de rodilla (p<0,05) |
| De Wit 200468 | n=10 pacientes crónicosn=10 pacientes crónicos | Motricity Index of the Affected LegTUGPrueba de marcha de 10 mStair Test | Con AFO mejora la velocidad (IC del 95%, 0,85-,.7), TUG Test (IC del 95%, 2,4-4,8) y Stair Test (IC del 95%, 3,1-14,1) efectos significativos, pero demasiado pequeños para ser clínicamente relevantes |
| Wang 200569 | n=42 pacientes agudos (<6m)n=61 pacientes crónicos (>2 meses) | PDC (Balance Master System®): diversos testBBSPrueba de marcha de 10 m | En pacientes agudos, AFO mejora la distribución del peso de pie (p=0,042), mejora en el balanceo postural con ojos abiertos sobre colchoneta (p=0,020), y con ojos cerrados (p= 0,041), la velocidad de movimiento durante la prueba de estabilidad (LOS)/hacia el lado afectado (p =0,037) y hacia el no afectado (p=0,008), movimiento máximo hacia el lado afectado (p=0,042), velocidad (p=0,028), y cadencia (p=0,021).Estas mejoras no se evidencian en pacientes de larga duración (>12m). IC del 95% |
| Pohl 200670 | n=28 pacientes agudos | PDC (ADDON system®): simetría y transferencia de peso | AFO mejoró significativamente la carga de peso sobre la pierna afectada (p<0,05), el balanceo postural (p<0,05), doble apoyo (p<0,05) y simetría medido con duración de la postura (p<0,05) y fuerzas de desaceleración (p<0,05) |
| Simons 200956 | n=20 pacientes agudos y crónicos | PDC: transferencia de peso y simetríaBBSTUG: The Timed Up & Go TestPrueba de marcha de 10 mFAC | El uso del AFO no tiene efecto significativo en el traslado de peso y en la simetría, y no contribuye al equilibrio dinámico en pacientes con ACV. Sin embargo, los test funcionales mejoran significativamente con el uso del AFO: BBS (p=0,001), TUG (p=0,000), Prueba de marcha de 10 m (p=0,000) y FAC (p=0,001) |
| Hiroaki 200971 | n=16 pacientes agudos y crónicos | Prueba de marcha de 5 m, parámetros espacio-temporalesFAC | El uso del AFO mejora la velocidad (p<0,05), la cadencia (p<0,05), la amplitud de zancada (p<0,05) y la longitud del paso (p<0,05). El AFO mejora el FAC (p<0,001) |
| Erel 201057 | n=14 pacientes crónicosn=14 pacientes crónicos | Functional Reach TestTUGStair TestVelocidad de marcha | Diferencia significativas a favor del grupo intervenido con AFO en la velocidad y el Stair Test (p<0,05) |
| Lewallen 201072 | n=13 pacientes crónicos | Gait-rite system®: parámetros espacio-temporales | Disminución de la velocidad de marcha con el AFO, incremento significativo de la longitud del paso (p<0,05) |
AFO. ortesis tobillo pie (del inglés, ankle foot orthesis); BBS. Berg Balance Scale. TUG. Timed Up and Go; FAC: Functional Ambulatory Classification; PDC. posturografía dinámica computarizada.
El objetivo del estudio era realizar una revisión sistemática que permitiera recopilar las publicaciones existentes hasta la fecha para poder valorar los efectos de las OTP en el control postural y la marcha en sujetos que habían presentado un ictus.
Creemos que la estrategia de búsqueda detallada identificó todos los ensayos relevantes. Es posible que no se identificara parte de la literatura gris, pero no es probable que ello tenga un impacto significativo en los resultados. De esta manera, sólo se incluyeron ensayos controlados y aleatorios, en una población y para una intervención específica, respondiendo, por tanto, a una pregunta clínica concreta.
El sistema visual, propioceptivo y vestibular son fuentes críticas de información aferente que influyen en el control postural para la estabilidad y la orientación3. De los dos estudios, en los que una de las condiciones de evaluación fue con ojos cerrados69,70, uno concluyó que con el uso de la OTP se consigue mejores resultados en los test de PDC solamente en pacientes agudos69, mientras que el otro estudio no observó mejoras significativas en el control postural70. Un mejor control sensorial y la mejora de los niveles relacionados con el automatismo y la confianza en lo que respecta al equilibrio y la marcha, pueden contribuir a la recuperación funcional56.
La mayoría de los pacientes tienen problemas en el control motor y el equilibrio tras un ictus, quedando como consecuencia dificultades en la marcha y un incremento del riesgo de caídas74. A nivel músculo esquelético, la inadecuada dorsiflexión en la fase de balanceo, la inestabilidad del tobillo y el pobre empuje durante la última fase de la marcha, perturba el patrón normal de la misma. Las OTP parecen ser las ortesis más adecuadas para mejorar el control postural, ya que compensan la debilidad muscular de los músculos alrededor del pie afectado, mejorando la estabilidad periférica17, pero ninguno de los estudios incluidos evalúa el estado de la musculatura con electromiografía y, por tanto, no queda claro si las propiedades mecánicas de las OTP influyen en el nivel de actividad muscular de los miembros inferiores. Se hace pues imprescindible que en futuras investigaciones se evalúe el estado previo de la musculatura, así como la repercusión que conlleva su uso a nivel musculoesquelético.
Las OTP parecen influir positivamente en la alineación del pie, rodilla y cadera17 y mejoran algunos parámetros de la marcha como la velocidad, la cadencia y la longitud del paso. Aunque estos parámetros no representan en sí mismos una mejora de la estabilidad durante la marcha71, su uso puede incrementar la práctica de la marcha tanto en el tratamiento de fisioterapia como fuera de ella, lo cual es un factor crítico para mejorar la calidad de una habilidad motora75, y conseguir, secundariamente, una reducción en el riesgo de caídas74. Además, el efecto positivo en la confianza del paciente con el uso de la OTP y la disminución del miedo para realizar las actividades60 sugieren que la seguridad desempeña un papel importante en la motivación del paciente para su uso68.
Aunque se observó una pequeña variabilidad en algunas medidas de resultado, como en la velocidad o en la cadencia, en otros parámetros estudiados como simetría del peso o balanceo postural, los resultados son discutibles. Los estudios que han evaluado la simetría de peso durante la marcha son contradictorios. Dos de ellos muestran una mejora en la simetría69,70. El primer estudio evalúa a pacientes agudos y crónicos, pero solo observa mejora en pacientes agudos. El segundo sólo evalúa a pacientes agudos. Otros dos estudios no observan ninguna mejora en pacientes agudos y crónicos56,61. Esto puede ser debido a distintos factores como la variabilidad en las características de los pacientes (edad, tiempo de evolución, etiología) o la variabilidad interindividual en la longitud del paso, la cual podría afectar a la simetría; lo que sí está claro es que la asimetría del peso en la marcha conlleva un aumento en la fuerza muscular y, por tanto, del gasto metabólico57, lo cual hay que evitar en pacientes tras un ictus.Debido a que todos los estudios incluidos fueron realizados en sujetos que pueden caminar sin OTP, no hay pruebas suficientes para indicar la efectividad de las OTP en pacientes hemipléjicos de mayor severidad. Nuevas investigaciones sobre los efectos del uso de las OTP en esta tasa de población deben ser realizadas. Los estudios no han observado la efectividad de la intervención post-ictus, en función de que los pacientes fuesen agudos o crónicos. Tampoco se ha tenido en cuenta el estado previo de los pacientes, factor clave que pudiera hacer cambiar los resultados, en cuanto a la supervisión requerida, la puntuación en el FAC, el porcentaje de tiempo post-ictus o el tiempo de adaptación permitido en el uso de la OTP. Además, los estudios no describen si los pacientes recibían tratamiento rehabilitador y farmacológico concomitante. Resulta de suma importancia tener en cuenta todos estos aspectos, para guiar futuras investigaciones sobre la repercusión del uso de la OTP en el control postural y la marcha en pacientes post-ictus.
Esta revisión sistemática presenta ciertas limitaciones que deben indicarse, principalmente por la gran diversidad clínica de los estudios que incluye y las limitaciones metodológicas de estos. Los estudios incluidos presentan ciertos déficits que deben discutirse y que justifican una lectura precavida de sus resultados. Tal y como se fija en la revisión, todos constituyen ensayos controlados y aleatorios, en los cuales la asignación aleatoria no suele describirse en la mayoría de los artículos y, además, o no se oculta o no se describe si se oculta. En cuanto a las técnicas de enmascaramiento, resulta difícil aplicar el ciego de los pacientes y de los terapeutas que realizan la intervención. Además, resulta muy complicado cegar a los evaluadores. De esta forma, se asume un riesgo de sesgo de clasificación que afecta a la medición de las variables. Aunque los criterios de elegibilidad de los sujetos fueron especificados en la mayoría de los estudios, ninguno de los estudios incluidos especifica el proceso de selección de los sujetos. Por tanto, no se puede descartar el potencial sesgo de selección. Con respecto a los abandonos y pérdidas, solo un artículo los describe17. Ninguno de los artículos describe posibles efectos adversos. Por tanto, cabe la duda de que el uso de la OTP sea un procedimiento seguro; por tanto, estudios de mayor muestra son necesarios para evaluar con mejor precisión la seguridad de la intervención.El desarrollo de criterios de selección y el cribado de los estudios en esta revisión fueron realizadas exclusivamente por los autores. La verificación cruzada por otra parte podría mejorar la calidad de la revisión.
Futuras investigaciones deberían realizar un diseño longitudinal, para comprobar los efectos de las OTP a lo largo del tiempo, con una muestra de población mayor que en la mayoría de los estudios, en la que se tenga en cuenta la etiología, severidad de la lesión, habilidades cognitivas, edad, tiempo post-ictus y otros factores, realizando una evaluación funcional de las capacidades y de las funciones motoras para seleccionar una ayuda adecuada para cada paciente. Así mismo, deben incluir no solo parámetros espacio-temporales, sino también análisis cinemáticos o gasto energético72. Se debe tener en cuenta finalmente la diferente repercusión que pueden tener los distintos tipos de OTP en distintos pacientes, un objetivo importante para futuras revisiones y guías clínicas.
ConclusionesExiste evidencia científica de que el entrenamiento del equilibrio tras un ictus mejora el control postural. Sin embargo, hay conflicto en cuanto a qué tipo de entrenamiento ofrece el resultado más eficaz.
Una OTP podría recomendarse de forma temprana tras el ictus, para mejorar ciertos parámetros de la marcha, como la velocidad y la cadencia, así como para proporcionar al paciente mayor estabilidad para conseguir más confianza en sí mismo y en su control postural, facilitando su participación en las distintas actividades, aspectos en los que la mayoría de los estudios están de acuerdo; sin embargo, se deber ser cuidadoso y precavido en la lectura de los resultados, ya que los déficits que presentan los estudios, dejan frentes de investigación abiertos.
Existe la necesidad urgente de estudios longitudinales bien diseñados que evalúen los efectos de las OTP en pacientes con ictus, utilizando unos criterios de elegibilidad bien definidos y asegurándose que los grupos constituidos sean similares entre sí por medio de una asignación aleatoria y oculta, la cual debe describirse. Además, se debería asegurar, al menos, el ciego de los evaluadores.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.