La esclerosis múltiple (EM) es la enfermedad autoinmune desmielinizante del sistema nervioso central más común en adultos jóvenes, siendo una de las principales causas de discapacidad no traumática de origen neurológico1–3.
La deficiencia selectiva de IgA es la inmunodeficiencia primaria más frecuente4. Generalmente, dicha deficiencia no suele asociarse con enfermedad y solo es puesta en evidencia al realizar un estudio de laboratorio de rutina. Sin embargo, el déficit de IgA se asocia habitualmente a infecciones del aparato respiratorio y gastrointestinal, y menos frecuentemente a enfermedades alérgicas y autoinmunes, siendo estas últimas asociaciones poco claras desde el punto de vista fisiopatológico5–8. Específicamente, la asociación entre el déficit selectivo de IgA con fenómenos autoinmunes ha sido reportada tanto con procesos sistémicos como con procesos órgano-específicos, de los cuales los desórdenes hematológicos (púrpura trombocitopénica idiopática), las enfermedades del tracto gastrointestinal (colitis ulcerosa), las enfermedades endocrinas (tiroiditis autoinmunes) y las enfermedades reumatológicas son las mas descritas9, no habiendo hasta la fecha reportes de casos en los que se haya encontrado la asociación entre déficit de IgA y EM.
Considerando lo precedente, a continuación presentamos un caso clínico de una paciente con déficit selectivo de IgA y EM, y revisaremos la posible fisiopatología de esta asociación entre los dos polos de la inmunidad.
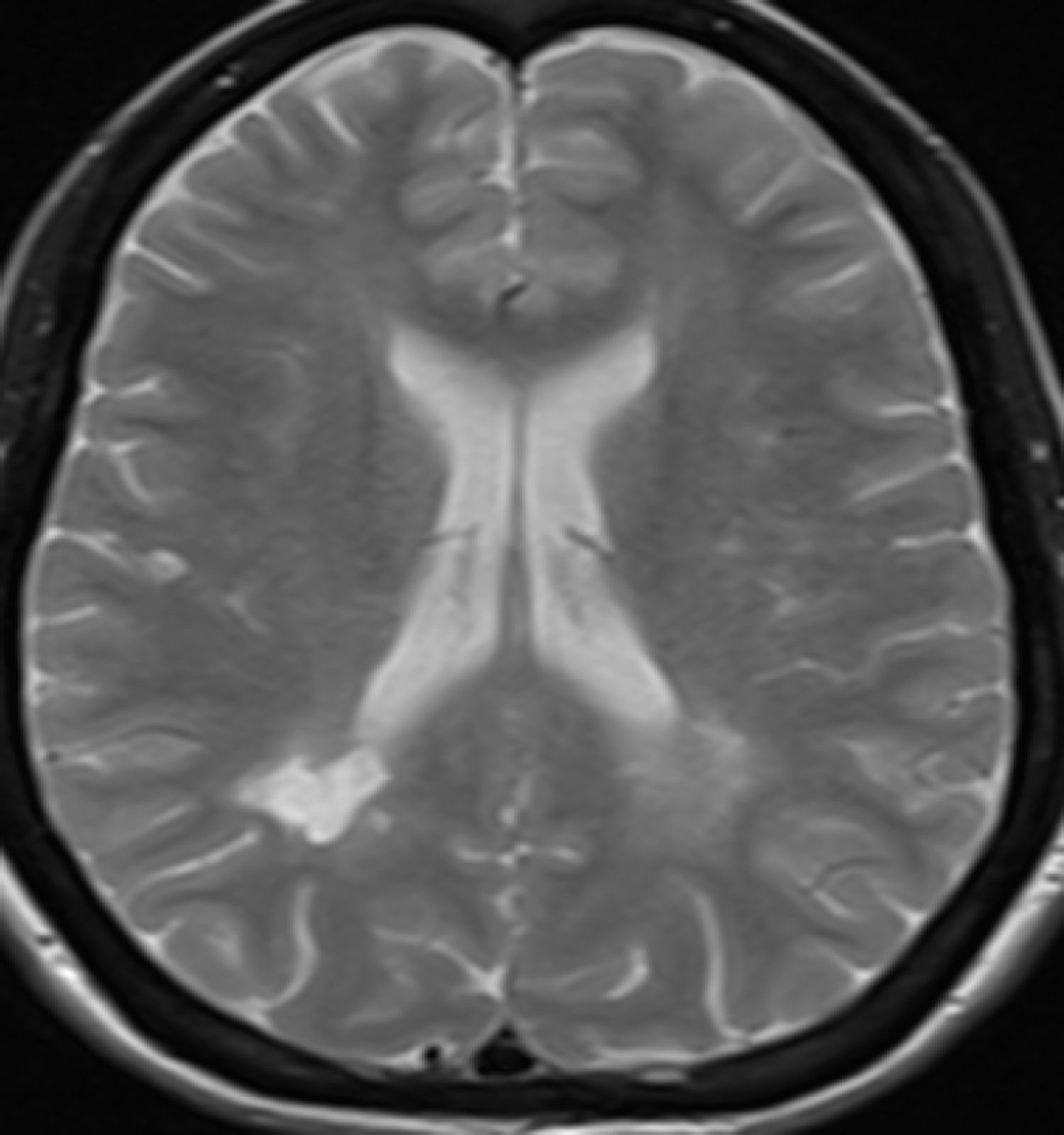
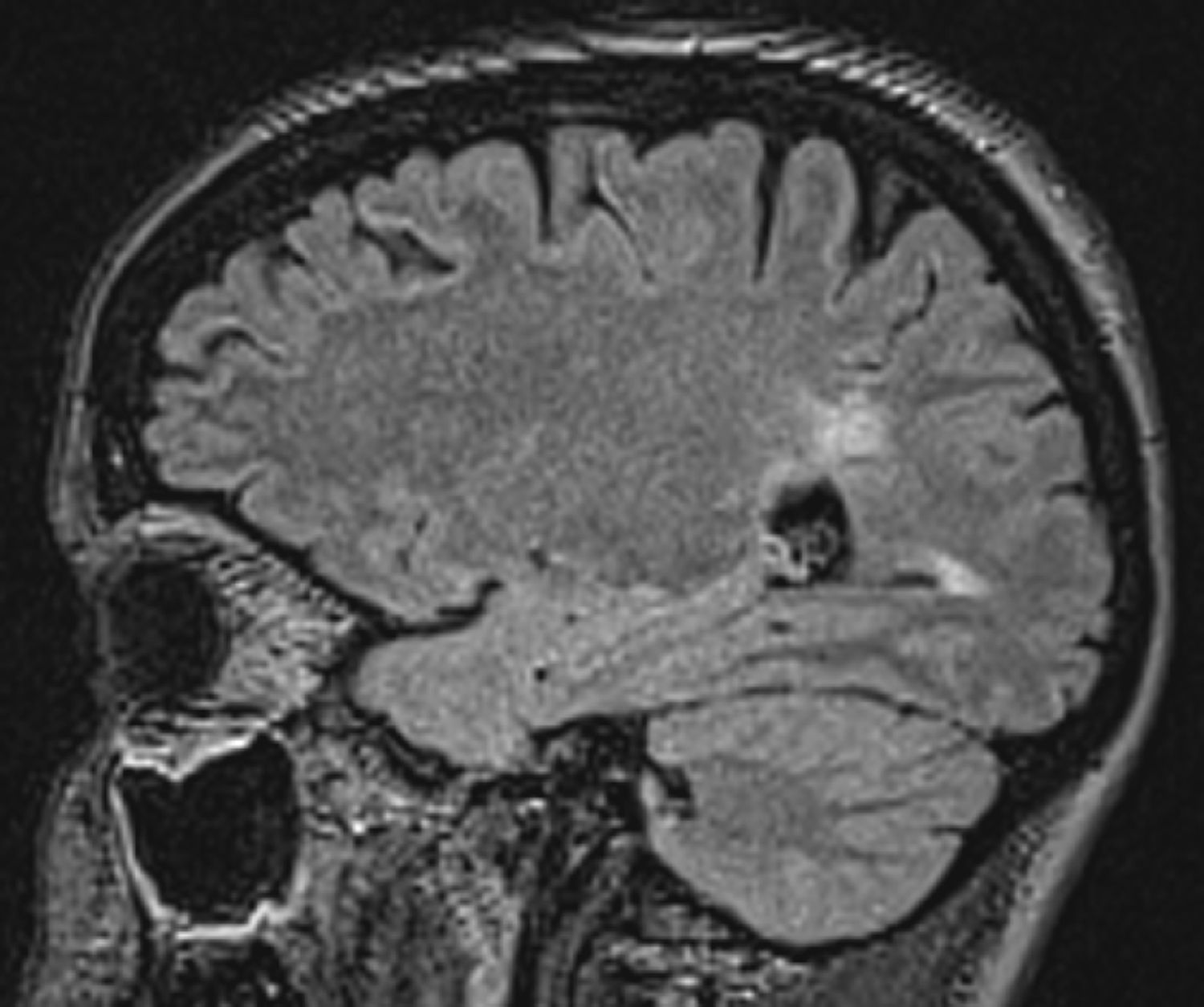
Mujer de 20 años de edad con antecedentes de déficit selectivo de IgA (niveles indetectables en suero) diagnosticado a los 4 años de edad tras ser estudiada por reiterados episodios de infecciones respiratorias; no presentaba antecedentes familiares de relevancia. A los 15 años la paciente es evaluada por presentar un cuadro clínico compatible con neuritis óptica del ojo derecho (dolor con la movilización, disminución de la agudeza visual progresiva, desaturación de los colores y alteración del reflejo pupilar aferente). Se realiza RM de cerebro en esa oportunidad, en la que se observan lesiones hiperintensas en T2 y FLAIR periventriculares bihemisféricas e interfase calloso-septal compatibles con lesiones desmielinizantes. Se completa la evaluación serológica, descartándose proceso autoinmune, tóxico y/o metabólico y se realiza análisis de líquido cefalorraquídeo, en donde se observa la presencia de bandas oligoclonales. El cuadro es interpretado como un síndrome desmielinizante aislado, no iniciándose tratamiento inmunomodulador en ese momento. A los 20 años la paciente comienza a notar parestesias en hemicara y en el brazo izquierdo, que le duran 20 días con recuperación completa. Se realiza RM de cerebro (figs. 1 y 2), en la que se evidencian nuevas lesiones periventriculares bilaterales. Se repiten estudios de laboratorio inmunológico, los cuales no muestran alteraciones más allá de la persistencia del déficit de IgA sérico. Se considera el evento como segundo episodio clínico desmielinizante, realizándose el diagnóstico de EM a forma brotes-remisiones y considerándose el inicio del tratamiento inmunomodulador en esta instancia.
Reportamos en el presente caso una paciente con déficit de IgA a la que posteriormente se le diagnostica EM.
La IgA es el isotipo más abundante de las inmunoglobulinas producidas por el sistema inmune. La IgA presente en las secreciones es necesaria para neutralizar virus, ligar toxinas, aglutinar bacterias y prevenir la unión de bacterias a las células de la mucosa epitelial, además de ligar varios antígenos alimentarios para prevenir la entrada de los mismos a la circulación general4,8, siendo este uno de los mecanismos más eficaces para controlar la ocurrencia de infecciones a través de las mucosas.
Dentro de las inmunodeficiencias primarias el déficit selectivo de IgA es el defecto más prevalente7,8,10, con una frecuencia observada de 1 en 600. Los criterios para su diagnóstico según la European Society for Immunodeficiency son: niveles de IgA menores a 7mg/ dl con niveles normales de IgG e IgM en un hombre o mujer mayor de 4 años, en quienes otras causas de inmunodeficiencias han sido excluidas8,10.
Aunque a priori resulte paradójico, el déficit de IgA se asocia a fenómenos autoinmunes, considerándose el déficit de IgA un factor de riesgo para desarrollar dichos procesos (lupus eritematoso sistémico, artritis reumatoide8,9,11 púrpura trombocitopénica idiopática, anemia hemolítica autoinmune, enfermedad celiaca y desórdenes tiroideos). En países occidentales la prevalencia de autoinmunidad en pacientes con déficit de IgA es de alrededor del 3-5%10, sin embargo esto varía en un rango de 7-36% e incluso 40% en individuos sintomáticos8,10,12. Existen hasta la fecha diversas hipótesis que tratan de explicar la asociación entre el déficit de IgA y la presencia de autoinmunidad8,9. Una de estas hipótesis sostiene que al ser la IgA la primera línea de protección inmune en la superficie mucosa frente a agentes externos potencialmente lesivos13, su ausencia podría facilitar la absorción de una gran cantidad de antígenos medioambientales, pudiendo desencadenar estos agentes reacciones cruzadas con antígenos propios, con posterior producción de autoanticuerpos y autoinmunidad8. Otra hipótesis postula que la deficiencia en la respuesta inmune para la erradicación de patógenos microbianos y virales y la estimulación antigénica persistente resultaría en una compensadora y exagerada respuesta inflamatoria crónica causando daño tisular y, consecuentemente, fenómenos de autoinmunidad5,8,9. Finalmente, otra teoría, establecería una asociación entre el déficit de IgA con alteraciones por parte de las células T en la regulación de la tolerancia periférica, originando consecuentemente el proceso autoinmune8,14. Independientemente de la causa de la asociación, está claro que los pacientes con déficit de IgA presentan más riesgo de tener enfermedades autoinmunes asociadas.
Este es el primer caso descripto en la literatura en el que se reporta la asociación entre déficit de IgA y EM. Aunque diversas hipótesis existen, hasta la fecha no está bien aclarado cuál podría ser exactamente el rol del déficit de IgA en la génesis del fenómeno autoinmune. Futuras investigaciones aclararán el papel exacto de esta asociación.