Cuantificar el impacto incremental que la dispersión poblacional ejerce sobre la plantilla de personal sanitario de Atención Primaria (AP) del Alto Aragón, utilizando un método reproducible.
MétodoEstudio observacional, descriptivo que compara el personal sanitario (medicina de familia, pediatría y enfermería) de equipo de AP (EAP) y de Urgencias de AP, en 2019, que hay en un territorio despoblado y disperso como Huesca, con el que le correspondería aplicando ratios de población por profesional de constructos hipotéticos con distintas densidades poblacionales.
ResultadosHuesca, con respecto a la media nacional, tiene un personal sanitario de AP un 39% superior. Son 239 profesionales adicionales (112 de medicina de familia, dos de pediatría y 115 de enfermería), 130 en Urgencias y 109 en EAP. Con la media de las cinco provincias con mayor densidad, reduciría este personal un 49%, y con la de las cinco menos densamente pobladas, lo incrementaría un 12%.
ConclusionesHay relación entre baja densidad poblacional y mayor plantilla de medicina de familia y enfermería de AP, pero no con pediatría. El potente efecto incremental que la dispersión ejerce sobre el gasto sanitario, le atribuye un papel relevante en el sistema de financiación autonómica. Comparar plantillas de personal sanitario de AP en escenarios con diferente densidad poblacional, es un método útil para cuantificar el impacto ligado a la dispersión.
To quantify the incremental impact that population dispersion has on the number of health personnel in Primary Care in Alto Aragón, using a reproducible method.
MethodDescriptive observational study that compares health the number of health personnel (family medicine, pediatrics and nursing) in EAP and PA emergencies in 2019 in an unpopulated and dispersed territory such as Huesca, with the number that would correspond to it by applying population ratios per professional of hypothetical constructs with different population densities.
ResultsHuesca, with respect to the national average, has 39% more PA health personnel. There are 239 additional professionals (112 in family medicine, 2 in pediatrics and 115 in nursing), 130 in emergencies and 109 in EAP.
With the average of the five most densely populated provinces, it would reduce this staff by 49%, and with the average of the five least densely populated provinces, it would increase it by 12%.
ConclusionsThere is a relationship between low population density and a greater number of family medicine and PC nurses, but not with pediatrics.
The powerful incremental effect that dispersion has on health care spending gives it a relevant role in the regional financing system.
Comparing PC health personnel in scenarios with different population density is a useful method for quantifying the impact of dispersion.
La dispersión poblacional es una característica de gran parte de la España interior. Aragón, Castilla-León, Castilla-La Mancha y Extremadura representan el 52% del territorio nacional, pero solo acogen al 14% de los españoles1. Por contra, casi el 70% de la población vive en regiones costeras. Esta demografía dual condiciona la organización de la Atención Primaria (AP), que tiene en la contratación de personal su principal partida de gasto2. Y, todo ello, en un contexto de presupuestos sanitarios crecientes, que representan en alguna autonomía el 39% del total3.
Desde la Ley General de Sanidad (LGS)4, la AP se estructura en zonas de salud (ZS), que delimitan un territorio con entre 5.000 y 25.000 personas. A cada médico del equipo de AP (EAP) se le asigna una parte (cupo) de esa población. En zonas con gran dispersión se aplican criterios reductores al asignar el cupo poblacional. Los tres elementos demográficos a considerar son:
- •
Si el desplazamiento hasta el centro de salud supera los 30 minutos, con los medios habituales de locomoción, pueden delimitarse ZS con menos de 5.000 habitantes. A mayor superficie, más ZS y, por lo tanto, más EAP habrá.
- •
Si el personal sanitario del EAP tiene que desplazarse a consultorios locales, se reduce el cupo al considerar que parte del tiempo laboral se utiliza viajando. La reducción salarial provocada por esta minoración poblacional se compensa incrementando el pago por tarjeta sanitaria a través del factor «G».
- •
Debe haber, al menos, un punto de atención continuada (PAC) en cada ZS, pudiéndose crear en zonas rurales dispersas otros PAC en localidades distintas al municipio cabecera. En el medio urbano suele ocurrir lo contario, que un PAC concentre la atención urgente de varias ZS. A más dispersión, más PAC funcionantes, con independencia del tamaño poblacional.
Los poderes públicos deben considerar estas cuestiones demográficas porque tienen la obligación de garantizar la igualdad de acceso a la asistencia sanitaria pública en cualquier punto del territorio nacional4. En consecuencia, la equidad geográfica no es una opción política sino un imperativo legal que exige no discriminar a las personas por su lugar de residencia5,6.
En zonas despobladas primar la equidad supone perder eficiencia7. Al descentralizar la asistencia atomizando la oferta, surgen deseconomías de escala, lo que aumenta los costes medios de producción8. Por lo tanto, garantizar la equidad distributiva exige ajustar el tamaño poblacional con base en la dispersión.
Empíricamente existe una relación inversa entre dispersión y necesidades de personal sanitario en AP7. La hipótesis de partida es que comparando las plantillas de personal de una provincia que tenga gran dispersión poblacional con las plantillas que hay en otras provincias con diferentes densidades de población, podremos establecer algún grado de conexión entre ambos factores.
JustificaciónClásicamente, dispersión y envejecimiento poblacional son factores demográficos que se asocian con incremento del gasto sanitario. Son numerosos los artículos que evalúan las consecuencias de la edad avanzada sobre el consumo de medicamentos o sobre el uso de los servicios sanitarios9–12. Sin embargo, son inusuales los estudios que miden el efecto que la dispersión geográfica provoca sobre el gasto sanitario, e inexistentes los que tratan de cuantificarlo a través de las necesidades adicionales de personal sanitario que provoca en el ámbito de la AP. La dificultad añadida estriba en que al no estar normalizado su cálculo, la comparabilidad entre territorios es dificultosa. Responder a estas cuestiones justifica la elección del tema.
Además, también se pretende contribuir al debate sobre financiación autonómica, con el aporte de información sobre el peso que la dispersión poblacional debe tener como criterio de reparto de fondos entre territorios con marcadas diferencias demográficas7. O, dicho de otra manera, ¿en qué porcentaje se debe corregir la distribución capitativa de los fondos estatales para garantizar la igualdad de acceso geográfico en la prestación de servicios sanitarios públicos en AP?
De este modo, el objetivo del estudio fue cuantificar el impacto incremental que la dispersión poblacional ejerce sobre la plantilla de personal sanitario de AP del Alto Aragón, utilizando un método reproducible que permita comparar el número de profesionales entre territorios con diferente densidad de población.
MetodologíaEstudio observacional y descriptivo que analiza el personal sanitario y la estructura de AP que hay en el año 2019 en un territorio despoblado y disperso como es el Alto Aragón (escenario real), comparando con el que le correspondería al aplicar la situación de otras provincias con diferentes densidades de población, que son agrupadas formando constructos hipotéticos, es decir, escenarios simulados que no son directamente observables, pero que sirven para estudiar el tema por analogía.
Escenario realHuesca13, el Alto Aragón, es una de las provincias más extensas (15.626km2), concretamente la sexta, en cambio ocupa uno de los últimos lugares, el 43, por población protegida (216.659 habitantes). La densidad de población es 14 hab/km2, un 85% inferior a la media española que es 93 hab/km2.
Dispone de un amplio dispositivo de AP14,15. Concretamente:
- •
Un total de 29 ZS (29 EAP), cinco con menos de 5.000 habitantes. El 72% (21) se consideran de máxima dispersión (G4). En cinco zonas hay dos PAC funcionantes.
- •
Un total de 317 consultorios locales.
- •
Personal en EAP: 190 médicos de familia; 31 pediatras y 204 enfermeras.
- •
Personal de Urgencias AP: 103 de medicina y 84 de enfermería.
Escenarios simulados o hipotéticos:
- -
España, como media de las 50 provincias.
- -
Un total de 15 provincias, agrupadas en tres bloques de cinco. Un grupo con las que tienen la mayor densidad poblacional (Madrid, Barcelona, Vizcaya, Guipúzcoa y Alicante); otro con las que tienen la menor densidad (Teruel, Soria, Cuenca, Huesca y Zamora) y el último, con las que tienen una densidad en la zona media española (Castellón, Almería, Asturias, Álava y Cantabria).
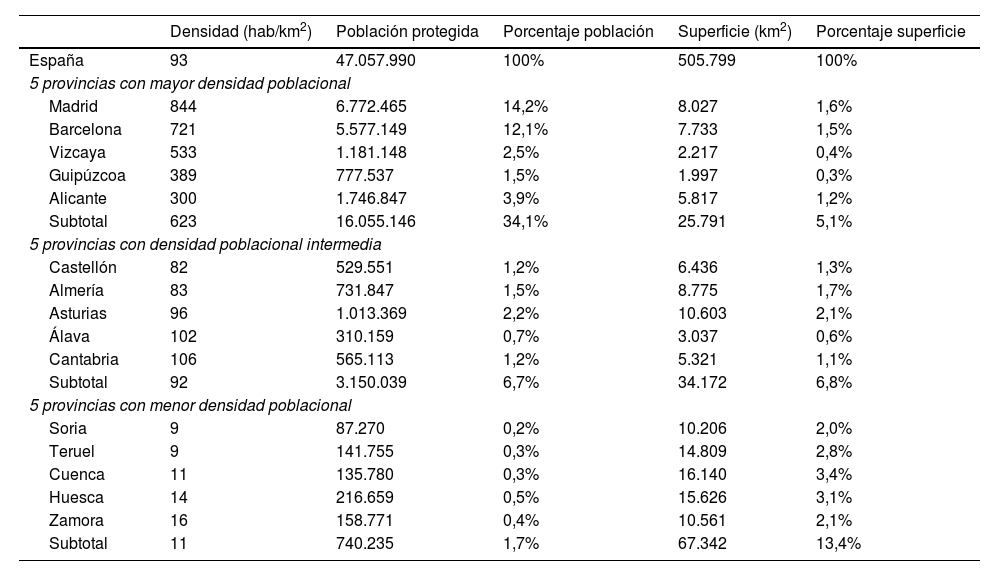
Del Instituto Nacional de Estadística (INE)16 y del Ministerio de Sanidad17 se ha obtenido la tabla 1, donde se recoge: población protegida, superficie y densidad poblacional de los distintos escenarios.
Indicadores demográficos
| Densidad (hab/km2) | Población protegida | Porcentaje población | Superficie (km2) | Porcentaje superficie | |
|---|---|---|---|---|---|
| España | 93 | 47.057.990 | 100% | 505.799 | 100% |
| 5 provincias con mayor densidad poblacional | |||||
| Madrid | 844 | 6.772.465 | 14,2% | 8.027 | 1,6% |
| Barcelona | 721 | 5.577.149 | 12,1% | 7.733 | 1,5% |
| Vizcaya | 533 | 1.181.148 | 2,5% | 2.217 | 0,4% |
| Guipúzcoa | 389 | 777.537 | 1,5% | 1.997 | 0,3% |
| Alicante | 300 | 1.746.847 | 3,9% | 5.817 | 1,2% |
| Subtotal | 623 | 16.055.146 | 34,1% | 25.791 | 5,1% |
| 5 provincias con densidad poblacional intermedia | |||||
| Castellón | 82 | 529.551 | 1,2% | 6.436 | 1,3% |
| Almería | 83 | 731.847 | 1,5% | 8.775 | 1,7% |
| Asturias | 96 | 1.013.369 | 2,2% | 10.603 | 2,1% |
| Álava | 102 | 310.159 | 0,7% | 3.037 | 0,6% |
| Cantabria | 106 | 565.113 | 1,2% | 5.321 | 1,1% |
| Subtotal | 92 | 3.150.039 | 6,7% | 34.172 | 6,8% |
| 5 provincias con menor densidad poblacional | |||||
| Soria | 9 | 87.270 | 0,2% | 10.206 | 2,0% |
| Teruel | 9 | 141.755 | 0,3% | 14.809 | 2,8% |
| Cuenca | 11 | 135.780 | 0,3% | 16.140 | 3,4% |
| Huesca | 14 | 216.659 | 0,5% | 15.626 | 3,1% |
| Zamora | 16 | 158.771 | 0,4% | 10.561 | 2,1% |
| Subtotal | 11 | 740.235 | 1,7% | 67.342 | 13,4% |
Del sistema de información de AP (SIAP) del Ministerio de Sanidad, se recoge14,15:
- -
Población protegida, diferenciando edad pediátrica (< 14 años) y edad no pediátrica (> 14 años).
- -
Número de profesionales de medicina de familia, pediatría y enfermería de EAP.
- -
Número de personal de medicina y de enfermería de Urgencias.
- -
Número de ZS, consultorios locales y centros de salud.
Para cada escenario, se calculan los siguientes indicadores:
- •
Población protegida mayor de 14 años por médico de familia.
- •
Población protegida menor de 14 años por pediatra.
- •
Población total protegida total por enfermera.
- •
Tasa de personal de medicina para Urgencias de AP, por 100.000 habitantes.
- •
Tasa de personal de enfermería para Urgencias de AP, por 100.000 habitantes.
- •
Población total por ZS.
- •
Número de consultorios locales por ZS.
Posteriormente, a la población protegida oscense mayor de 14 años (189.208), menor de 14 años (27.451) y a la población total (216.659), se le aplican las ratios por profesional de medicina de familia, pediatría y enfermería de los otros escenarios.
El año elegido es el 2019, debido a que la aparición de la pandemia por COVID-19 en el 2020 dio lugar a la contratación de más personal, que fue en desigual proporción en función de la mayor o menor incidencia en cada área sanitaria. Al utilizar el año 2019 evitamos esa posible distorsión.
Como indicador de dispersión geográfica, se utiliza «densidad de población», que relaciona población y superficie (habitantes por km2). Su ventaja frente a otros como el «número de entidades locales singulares», es que tiene en cuenta el factor «distancia» entre localidades7. Así, por ejemplo, Galicia y Asturias tienen multitud de pequeños municipios y aldeas, muy próximos entre ellos y, sin embargo, una densidad de población por encima de la media nacional.
Para homogeneizar la información, se usa la clasificación realizada por el Ministerio de Sanidad18, que diferencia entre personal de EAP y de Urgencias de AP.
- •
En el primer grupo se incluyen: medicina familiar, pediatría y enfermería de EAP. Se han excluido a las unidades de apoyo (matronas, fisioterapia, etc.), a los profesionales de refuerzo y a los exclusivos de Urgencias.
- •
En el segundo grupo figuran medicina y enfermería dedicados específicamente para la atención urgente, cualquiera que sea su denominación («de Urgencias» o «de refuerzo») y al margen de si desarrollan sus funciones en unidades tipo Servicio de Urgencias de AP (SUAP), o en centros de salud en horario de urgencias, tipo PAC, dependientes tanto de AP como del 112/061. Se excluyen también los profesionales de EAP que cubren la atención urgente.
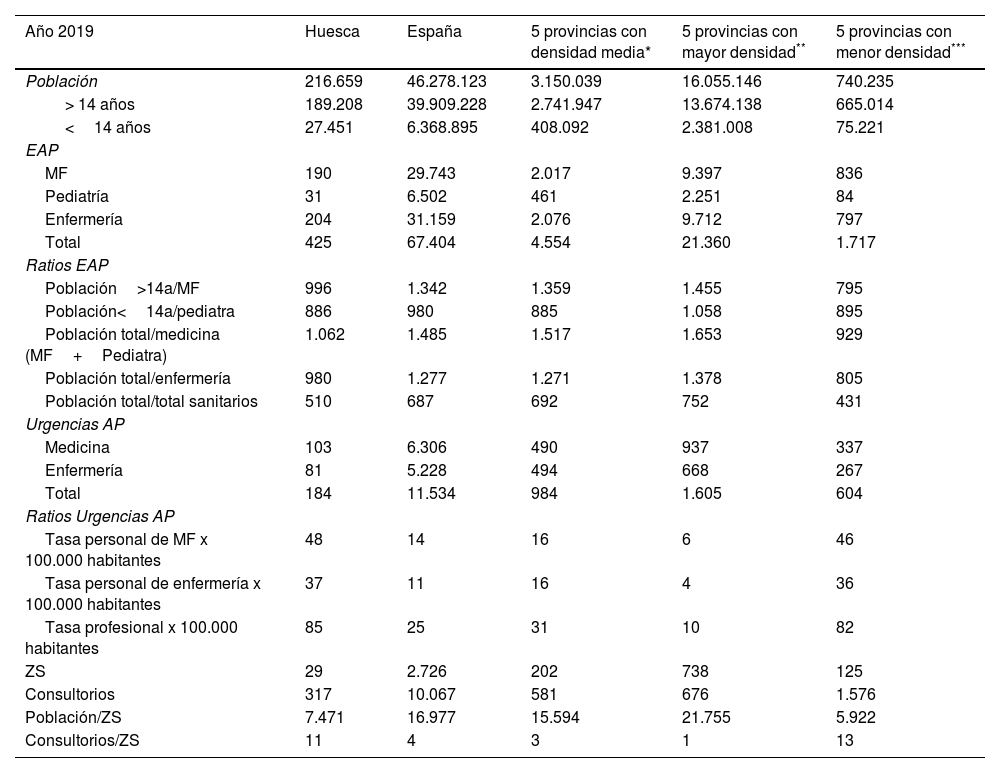
En la tabla 2 se recogen los datos de población y de personal sanitario, así como las ratios de población por profesional que hay en los cinco escenarios señalados.
Situación de la AP en los cinco escenarios
| Año 2019 | Huesca | España | 5 provincias con densidad media* | 5 provincias con mayor densidad** | 5 provincias con menor densidad*** |
|---|---|---|---|---|---|
| Población | 216.659 | 46.278.123 | 3.150.039 | 16.055.146 | 740.235 |
| > 14 años | 189.208 | 39.909.228 | 2.741.947 | 13.674.138 | 665.014 |
| <14 años | 27.451 | 6.368.895 | 408.092 | 2.381.008 | 75.221 |
| EAP | |||||
| MF | 190 | 29.743 | 2.017 | 9.397 | 836 |
| Pediatría | 31 | 6.502 | 461 | 2.251 | 84 |
| Enfermería | 204 | 31.159 | 2.076 | 9.712 | 797 |
| Total | 425 | 67.404 | 4.554 | 21.360 | 1.717 |
| Ratios EAP | |||||
| Población>14a/MF | 996 | 1.342 | 1.359 | 1.455 | 795 |
| Población<14a/pediatra | 886 | 980 | 885 | 1.058 | 895 |
| Población total/medicina (MF+Pediatra) | 1.062 | 1.485 | 1.517 | 1.653 | 929 |
| Población total/enfermería | 980 | 1.277 | 1.271 | 1.378 | 805 |
| Población total/total sanitarios | 510 | 687 | 692 | 752 | 431 |
| Urgencias AP | |||||
| Medicina | 103 | 6.306 | 490 | 937 | 337 |
| Enfermería | 81 | 5.228 | 494 | 668 | 267 |
| Total | 184 | 11.534 | 984 | 1.605 | 604 |
| Ratios Urgencias AP | |||||
| Tasa personal de MF x 100.000 habitantes | 48 | 14 | 16 | 6 | 46 |
| Tasa personal de enfermería x 100.000 habitantes | 37 | 11 | 16 | 4 | 36 |
| Tasa profesional x 100.000 habitantes | 85 | 25 | 31 | 10 | 82 |
| ZS | 29 | 2.726 | 202 | 738 | 125 |
| Consultorios | 317 | 10.067 | 581 | 676 | 1.576 |
| Población/ZS | 7.471 | 16.977 | 15.594 | 21.755 | 5.922 |
| Consultorios/ZS | 11 | 4 | 3 | 1 | 13 |
AP: Atención Primaria; EAP: equipo de Atención Primaria; MF: medicina de familia; ZS: zonas de salud.
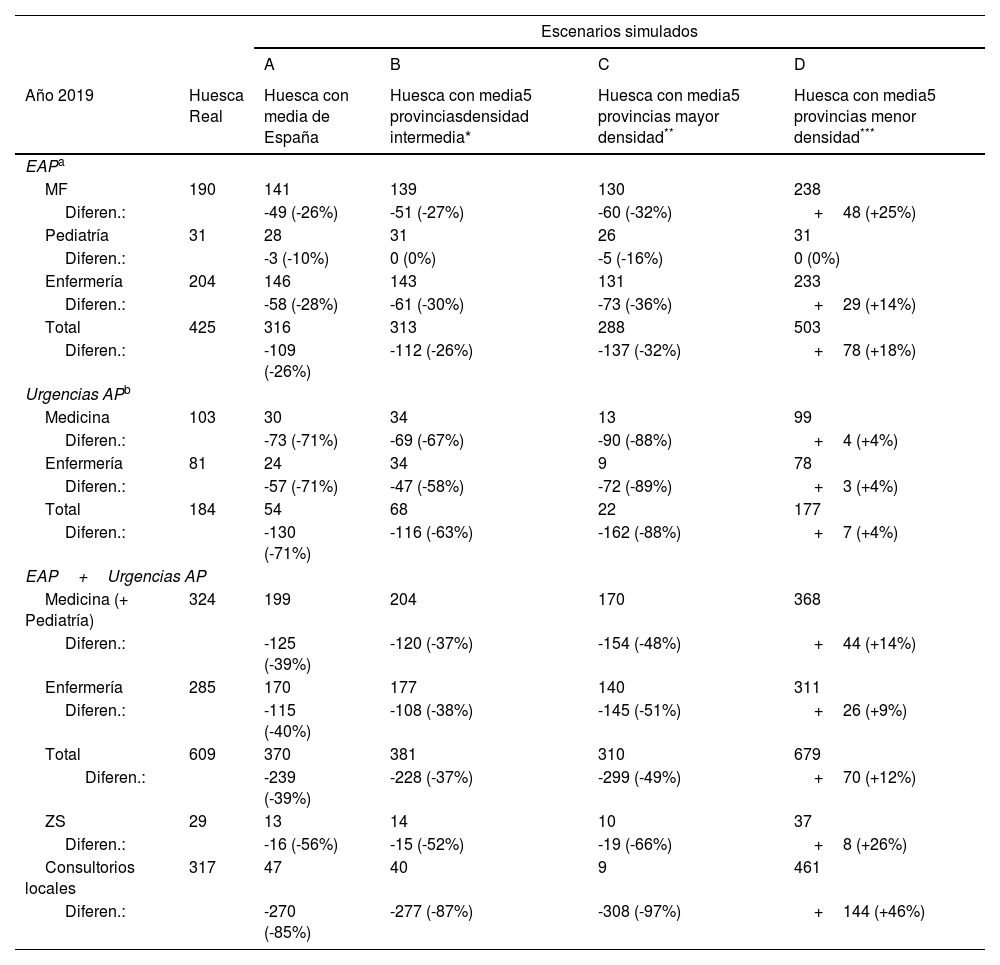
En la tabla 3 figura el personal sanitario y el dispositivo de AP que habría en la provincia de Huesca, aplicando las ratios obtenidas en los otros escenarios.
Personal y dispositivo sanitario en Huesca. Diferencias aplicando ratios de los escenarios simulados
| Escenarios simulados | |||||
|---|---|---|---|---|---|
| A | B | C | D | ||
| Año 2019 | Huesca Real | Huesca con media de España | Huesca con media5 provinciasdensidad intermedia* | Huesca con media5 provincias mayor densidad** | Huesca con media5 provincias menor densidad*** |
| EAPa | |||||
| MF | 190 | 141 | 139 | 130 | 238 |
| Diferen.: | -49 (-26%) | -51 (-27%) | -60 (-32%) | +48 (+25%) | |
| Pediatría | 31 | 28 | 31 | 26 | 31 |
| Diferen.: | -3 (-10%) | 0 (0%) | -5 (-16%) | 0 (0%) | |
| Enfermería | 204 | 146 | 143 | 131 | 233 |
| Diferen.: | -58 (-28%) | -61 (-30%) | -73 (-36%) | +29 (+14%) | |
| Total | 425 | 316 | 313 | 288 | 503 |
| Diferen.: | -109 (-26%) | -112 (-26%) | -137 (-32%) | +78 (+18%) | |
| Urgencias APb | |||||
| Medicina | 103 | 30 | 34 | 13 | 99 |
| Diferen.: | -73 (-71%) | -69 (-67%) | -90 (-88%) | +4 (+4%) | |
| Enfermería | 81 | 24 | 34 | 9 | 78 |
| Diferen.: | -57 (-71%) | -47 (-58%) | -72 (-89%) | +3 (+4%) | |
| Total | 184 | 54 | 68 | 22 | 177 |
| Diferen.: | -130 (-71%) | -116 (-63%) | -162 (-88%) | +7 (+4%) | |
| EAP+Urgencias AP | |||||
| Medicina (+ Pediatría) | 324 | 199 | 204 | 170 | 368 |
| Diferen.: | -125 (-39%) | -120 (-37%) | -154 (-48%) | +44 (+14%) | |
| Enfermería | 285 | 170 | 177 | 140 | 311 |
| Diferen.: | -115 (-40%) | -108 (-38%) | -145 (-51%) | +26 (+9%) | |
| Total | 609 | 370 | 381 | 310 | 679 |
| Diferen.: | -239 (-39%) | -228 (-37%) | -299 (-49%) | +70 (+12%) | |
| ZS | 29 | 13 | 14 | 10 | 37 |
| Diferen.: | -16 (-56%) | -15 (-52%) | -19 (-66%) | +8 (+26%) | |
| Consultorios locales | 317 | 47 | 40 | 9 | 461 |
| Diferen.: | -270 (-85%) | -277 (-87%) | -308 (-97%) | +144 (+46%) | |
AP: Atención Primaria; EAP: equipo de Atención Primaria; MF: medicina de familia; ZS: zonas de salud.
Soria, Teruel, Cuenca, Huesca y Zamora.
Diferen.: diferencia entre Huesca actual y los que tendría con los otros escenarios simulados.
Huesca aplicando lasratiosde España (escenario A): si el Alto Aragón tuviera la misma densidad poblacional que la media de España (93 hab/km2), podrían evitarse 239 de los 609 profesionales sanitarios de AP, un 39%. Supondría menos personal sanitario tanto en Urgencias (-130 profesionales), como en los EAP (-109), pudiéndose reducir, en consecuencia, las plantillas un 71%y un 26%, respectivamente. Por categorías, la minoración afectaría casi de forma similar a las plazas de medicina familiar (-124), un 39% menos, y de enfermería (-115), un 40% inferior. Los efectos sobre la plantilla de pediatría serían pequeños con variaciones en torno al 10%.
Huesca aplicando la media de las cinco provincias con densidad poblacional intermedia (escenario B): si el Alto Aragón tuviera la densidad media de estas cinco provincias (92 hab/km2), que reproduce de manera casi idéntica la media nacional, podrían evitarse 228 efectivos, un 37%. En los EAP se necesitarían 313 profesionales, 112 menos (-26%) y en las Urgencias menos 116 (-63%), cifras muy similares a las obtenidas con el escenario A.
Huesca aplicando lasratiosde las cinco provincias con mayor densidad poblacional (escenario C): con una gran densidad poblacional de 623 hab/km2, Huesca se podría evitar 299 profesionales, un 49% del total, es decir, se podrían soslayar 60 profesionales adicionales a los señalados en el caso de tener la densidad media española, correspondiendo la mayor minoración al personal de Urgencias (-162).
Huesca aplicando lasratiosde las cinco provincias con menor densidad poblacional (escenario D): En contraste con los anteriores, aquí habría que añadir 70 efectivos a la plantilla actual oscense de 609 profesionales, un 12% más, puesto que, aunque Huesca (14 hab/km2) está incluida en este bloque de gran dispersión, su densidad poblacional se sitúa por encima de la media del grupo que es 11 hab/km2, debido al potente efecto que ejercen las tres últimas: Teruel y Soria (9 hab/km2) y Cuenca (11 hab/km2).
DiscusiónEn el análisis comparado de los resultados con los distintos escenarios simulados, más allá de los datos concretos, lo más destacado de los resultados obtenidos es la tendencia cuantitativamente sostenida que evidencia. Hay una robusta asociación inversa entre densidad poblacional de un territorio y su correspondiente dotación de personal sanitario en AP. Así, analizando conjuntamente los datos obtenidos en los escenarios C y D se demuestra que cuanto mayor sea la concentración poblacional menos personal sanitario se necesita en AP y viceversa. Poder evitar casi un 50% de la plantilla actual, en el caso de que Huesca (14 hab/km2) tuviera el mismo grado de concentración urbana (623 hab/km2) que tienen las cinco provincias españolas más densamente pobladas (escenario C) y que, a su vez, en sentido inverso, precisara incrementar su plantilla un 12% si tuviera la misma dispersión poblacional (11 hab/km2) que tienen las cinco provincias menos densamente pobladas de España (escenario D), demuestra, por un lado, congruencia con los datos esperados y, por otro, las fuertes necesidades de personal sanitario que surgen en territorios con gran dispersión poblacional, para poder cumplir los requerimientos de accesibilidad y proximidad que la LGS exige a la AP.
A su vez, al comparar los resultados en los escenarios A (media de España: 93 hab/km2) y B (media de las cinco provincias con densidad intermedia: 92 hab/km2), se observa una reducción similar del número de profesionales: 239 (-39%) y 228 (-37%), respectivamente. El hecho de obtener unos resultados semejantes en dos escenarios con densidad poblacional análoga, refuerza la sensación de robustez de los datos obtenidos y la coherencia del modelo utilizado en este trabajo.
Efecto sobre las plantillas de medicina de familia y enfermería vs. pediatríaEl efecto incremental que la dispersión poblacional ejerce sobre la plantilla de medicina familiar y de enfermería de AP es potente. En medicina de familia es de -39%, -37% y -48% en los escenarios A, B y C, respectivamente. Y en enfermería es de -40%, -38% y -51%, respectivamente. En ambas categorías laborales, con respecto a la media nacional (escenario A), se aprecia que afecta en mayor grado al personal que trabaja en urgencias (-71%) que en los EAP (-26%), sin duda asociado al elevado número de PAC funcionantes característico de territorios extensos con baja densidad de población como Huesca.
Por contra, el efecto que ejerce sobre la plantilla de pediatría es pequeño. Así, el número de pediatras que corresponde al Alto Aragón es similar, en torno a los 30, en todos los escenarios descritos. El motivo es el modelo organizativo específico de pediatría caracterizado por:
- -
Asistencia a la población menor de 14 años solo en los centros de salud, sin desplazamientos a consultorios locales ni a domicilios.
- -
La atención continuada, incluyendo las urgencias domiciliarias, se cubre por médicos de familia, no por pediatras.
- -
Además, en el medio rural, existe la figura del pediatra de área, encargado de atender a la población infantil de dos o más ZS. Concretamente en Huesca, 10 de sus 31 pediatras, son de área.
Esta organización propia supone, de facto, no aplicar en pediatría los criterios de accesibilidad ligados a la dispersión geográfica que justifican en AP la reducción del cupo poblacional. Es decir, equivale a utilizar en pediatría, especialmente en el medio rural, un modelo organizativo distinto al utilizado a través de los médicos de familia y enfermería para la población adulta. Por tanto, que el pediatra rural sea menos accesible que el médico de familia minimiza los efectos de la dispersión, y, por ello, las necesidades de pediatras varían poco en los distintos escenarios analizados, lo cual fortalece la solidez de los resultados obtenidos.
Efecto sobre los dispositivos sanitariosIgual que ocurre con el personal sanitario, los dispositivos sanitarios se incrementan sustancialmente en provincias dispersas (tabla 3). La comparativa se realiza por ZS y no por centros de salud pues algunas comunidades autónomas contemplan más de un centro por zona. Así, por ejemplo, en Andalucía hay definidas 216 ZS con 407 centros de salud.
En Huesca hay 29 ZS, una por cada 7.471 habitantes, y 317 consultorios locales, 11 por zona. Pues bien, con la media española corresponderían menos de la mitad, concretamente 13 zonas, una por cada 16.977 habitantes y 47 consultorios locales, 270 menos. Con el escenario C (mínima dispersión), habría 10 ZS y nueve consultorios. Y, con el escenario D (máxima dispersión), serían necesarias 37 zonas y 461 consultorios.
Efecto sobre la financiación autonómica: su aplicabilidad en Atención PrimariaNo es realista pensar que la AP de Huesca con 14 hab/km2 puede prestar idéntico servicio que, por ejemplo, la AP de Valencia con 231 hab/km2, si ambas reciben del Estado la misma financiación per cápita. ¿Cuántos más recursos deben recibir, por encima de la media nacional, las comunidades autónomas (CCAA) despobladas para garantizar la equidad geográfica? Es difícil responder sin disponer previamente de estudios como este que traten de cuantificar las necesidades de personal asociadas a la dispersión.
No obstante, reducciones del 40% como hemos obtenido, deben hacernos reflexionar sobre el potente efecto incremental que la dispersión ejerce sobre el gasto sanitario ligado a la AP, lo que justifica, en un sistema de financiación sanitaria justo, que las regiones con mayor dispersión reciban del Estado mayores partidas para compensarles por el sobrecoste sanitario que están obligados a soportar en AP.
Además, desde el punto de vista operativo, parece interesante que, en el contexto de la financiación autonómica, se dote a AP de un presupuesto específico propio, de carácter finalista, y ponderado en base a la dispersión poblacional de cada zona de salud, al objeto de abordar adecuadamente la singularidad que representa que este primer nivel asistencial cuente con un modelo organizativo específico que garantice la máxima accesibilidad.
LimitacionesLos indicadores pueden verse modificados por otras variables de tipo organizativo o financiero adoptadas por los gobiernos autonómicos responsables de la gestión sanitaria, como pueden ser: desigual inversión y gasto en AP, reparto dispar del personal entre primaria y hospitales, papel no uniforme del 061, participación de los EAP en la atención continuada en distinta proporción, PAC ubicados en las urgencias hospitalarias. Sin embargo, entendemos que estos efectos se minimizan al agrupar provincias de diferentes autonomías, compensando así actuaciones gubernamentales dispares.
ConclusionesHay una relación entre baja densidad y mayor plantilla de medicina de familia y de enfermería de AP. Huesca con una densidad un 85% inferior a la media nacional, debe contar con un 39% más de personal sanitario en AP, para facilitar la equidad geográfica de acceso.
La plantilla de pediatría de AP no se ve afectada por la dispersión territorial, fundamentalmente gracias al papel que juega en el medio rural el pediatra de área.
El potente efecto incremental que la dispersión ejerce sobre el gasto sanitario justifica que las regiones con mayor dispersión reciban del Estado mayor financiación para compensarles por el mayor coste sanitario que soportan.
Por último, comparar las plantillas de personal médico y de enfermería de AP en escenarios con diferente densidad poblacional, es un método útil para poder cuantificar el impacto ligado a la dispersión en cualquier territorio y línea asistencial.
FinanciaciónEste trabajo no ha recibido ningún tipo de financiación.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.