Las Guías de Práctica Clinica (GPC) permiten estandarizar y hacer más accesible la información que se genera a partir de las evidencias científicas. Su objetivo es influir en la práctica médica y con ello en variabilidad en la actuación y el manejo del paciente con diabetes tipo 2. Este propósito se acompaña de la mejora en el tratamiento y en disminuir los costes tanto personales como económicos de las actuaciones en este campo.
Sin embargo, en este tema son varios los estudios que han mostrado una amplia diferencia en la calidad de las GPC, aun siendo a la sazón, las recomendaciones parecidas. Son muchas las GPC publicadas y en este artículo intentamos detallar las más conocidas, pero no se trata de un repaso exhaustivo de todas ellas, pues cada país y cada organización científica podría tener una. Sin embargo, y de ahí este artículo, aun variando las citas de la evidencia (comoha mostrado algún estudio) las recomendaciones no varían demasiado, y ello da cuenta de la influencia en este campo, y con concepciones completamente distintas, de los dos grandes organismos al respecto; por un lado, la National Institute for Health and Care Excellence británica, y por otro, y más importante por su repercusión mundial, de la American Diabetes Association.
Las Guías de Práctica Clínica en diabetes tipo 2. GeneralidadesLas Guías de Práctica Clínica (GPC) permiten homogeneizar la información según las evidencias científicas que se van generando y con ello influir en la práctica médica, disminuyendo la variabilidad y mejorando el manejo del enfermo. En concreto en la diabetes tipo 2, el problema que se plantea es que existe una gran cantidad de GPC con recomendaciones diversas basadas en las mismas evidencias.
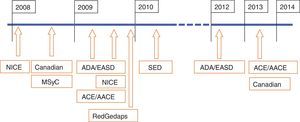
Disparidad de las recomendaciones. La estandarización de las recomendacionesLas disparidades en las recomendaciones en las GPC suelen darse en general cuando las evidencias científicas son escasas o cuando no se utilizan métodos estandarizados para evaluar la evidencia. Sin embargo, existen factores en la interpretación de las mismas que están mediados por aspectos o intereses al margen de estas, como cuando existe una gran influencia de determinados grupos u organismos. Apuntan también, que las expectativas (aspectos culturales) sobre los riesgos y beneficios de las recomendaciones, los factores socioeconómicos de la sociedad a la que se aplica y por último, el tipo de sistema sanitario, podrían estar detrás de esta disparidad. Sobre todo, sin querer parecer una obviedad, la explicación principal se encontraría en las fechas de publicación de las mismas que condicionaría el tipo de información utilizada (fig. 1).
La calidad de las GPC dependen según el Institute of Medicine (IOM), de cumplir o no 8 atributos deseables: validez, fiabilidad, reproducibilidad, aplicabilidad clínica, flexibilidad clínica, claridad, documentación exhaustiva, un desarrollo claro, un proceso multidisciplinar y planes para su revisión futura.
Diversos estudios han mostrado una amplia diferencia entre la calidad de las GPC, debido fundamentalmente a la falta de adherencia a los estándares metodológicos en su desarrollo. En este aspecto la Conference on Guideline Standardization definió como estándar en el desarrollo de las GPC como aquellas características que mejoran la calidad de las GPC y facilitan su aplicabilidad. Habitualmente son listados de requisitos necesarios para evaluar su validez y aplicabilidad (Conference on Guideline Standardization checklist) en los que se incluye la información esencial para el desarrollo de las recomendaciones para la práctica clínica1,2.
Factores que influyen en las recomendacionesDentro los factores que se apuntan como causantes de las variaciones en las GPC en la DM se encuentra la composición de los paneles de expertos, que pueden acusar defectos formativos, inexperiencia o intereses adquiridos. Según los países existen organismos que como la Guideline Appraisal Service en United Kingdom permiten evaluar las GPC que se utilizan o se promueven en el sistema sanitario público inglés (National Health Service). Los instrumentos que se utilizan en estos se basan en la metodología Appraisal of Guideline Research and Evaluation. Dentro las metodologías en la estandarización del desarrollo de las GPC se encontraría también la experiencia de la Consolidated Statement for Reporting Trials. Un trabajo de hace algunos años, comparando las diferentes GPC en DM de diferentes países, con la pretensión de buscar las diferencias en las recomendaciones y su relación con la diferente búsqueda de la evidencia, mostró tras analizar 15 GPC de DM2 de 13 países, utilizando métodos cualitativos de análisis de las recomendaciones y las evidencias bibliográficas, que existieron grandes acuerdos en el manejo del paciente con DM2 en general, pero importantes diferencias a la hora de los detalles del tratamiento. En este estudio hubo la sorpresa de que aunque existieron variaciones en las citas de la evidencia, las recomendaciones en el manejo clínico fueron parecidas (tabla 1). Según este trabajo, se apuntan como causa de ello a la influencia de la American Diabetes Association (ADA) sobre las recomendaciones en el manejo del paciente con DM2 sobre todo en aspectos en las que las evidencias científicas son débiles (autoanálisis…). Esta influencia es menor en las GPC inglesas y escocesas, en la que la opinión del Royal College of General Practitioners y del Royal College of Physicians tendría mayor importancia en general.
Niveles terapéuticos según las diferentes GPC en DM2
| ADA-EASD 2012 | NICE 2008 | CDA 2013 | MSC 2008 | Red-GDPS 2010 | AACE/ACE 2013 | |
|---|---|---|---|---|---|---|
| Primer escalón | E de vida+MET | E de vidaa | E de vidab | E de vidaa | E de vidaa | E de vidac |
| Segundo escalón | E de vida+MET+Otros AD (SU,GLI,DPP-4,GLP-1), oMET+ INS basal | E de vida+MET+ SU | E de vida+MET+ Otrossegún HbA1cMET+ INS basal | E de vida+MET+ SUMET+ INS NPH | E de vida+MET + otrosAD | E de vida+Otros AD (doble terapia)ISN+otros AD |
| Tercer escalón terapéutico | Metformina+ 2 fármacos (triple terapia con o sin INS) | MET+SU+ INS basalMET+ SU+ GLI | Metformin+otros AD oISN basal | MET+ SU +INS NPH | MET+ SU+otro AD o ISN | Otros AD (triple terapia)INS+otros |
AD: antidiabético no insulinico; MET: metformina; SU: sulfonilurea, GLI: glitazona; DPP4 inhib DPP-4; GLP-1 análogo; GLP-1, INS insulina.
Por otro lado, la influencia de los grandes estudios DCCT y del UKPDS, y más recientemente ACCORD, ADVANCE, VATD, seguiría siendo un importante homogenizador en las recomendaciones de todas la GPC1,2.
Los conflictos de intereses en las GPC en la DM2También se apunta que la fuerza de la evidencia no siempre es la que tiene mayor influencia en las recomendaciones de las GPC en la DM2, de ahí la importancia de los conflictos de intereses de los autores en las recomendaciones de las GPC. Los conflictos de intereses son una fuente importante de sesgos en las interpretaciones de los ECA y con ello de las recomendaciones. Los conflictos de intereses serían aquellas condiciones colaterales o secundarias que pueden afectar al buen juicio del evaluador de la evidencia publicada. En nuestro medio el principal conflicto sería la relación con la industria farmacéutica en diversas actividades o en investigaciones promovidas por esta. Sin embargo, se apunta que la difusión de los conflictos de intereses no está recogida en las GPC en DM2 más que en un 60%. Y en las GPC que este aspecto está publicado, mostrarían que el 60% de los autores tendrían uno o más conflictos de intereses. En un estudio que tuvo el objetivo de evaluar la prevalencia de los conflictos de intereses de los autores y de si estos habían recibido pagos de las compañías farmacéuticas (entre febrero y junio del 2012) mostró, que de las 13 GPC evaluadas, el 44,2% de los autores mostraron tener relaciones con la industria farmacéutica. Las que tuvieron mayor porcentaje fueron la American Association of Clinical Endocrinologists (AACE) con un 91%, y la ADA con un 94%. Las que no tuvieron ningún autor con conflictos de intereses económicos fueron: la National Institute for Clinical Excellence (NICE), la Qatif Primary Health Care y laWisconsin Diabetes Prevention and Control Program. En concreto, los conflictos de intereses económicos en los medicamentos recomendados estuvieron en un 30% de las GPC, en las que la AACE llego al 83%, y la ADA a un 63%. Según esto, la NICE tendría mayor credibilidad que la ADA y la AACE3.
Guías de Práctica Clínica en diabetes tipo 2Los estándares de la American Diabetes Association (ADA), (2014) http://www.diabetes.org/Ponemos en primer lugar al ADA, porque como hemos adelantado, supone la revisión de las evidencias, con recomendaciones anuales tanto para DM2 como para DM1, que mayor influencia tiene en el resto de las GPC. Tal es así que aunque no exista una referencia bibliográfica que avale la recomendación en ciertas GPC, la recomendación es la que publica la ADA, y todo ello con el riesgo de que en esta pudiera haber mayor influencia de la industria farmacéutica que en otras GPC, como la NICE.
La metodología de estas recomendaciones se hace amparada por la evidencia científica graduándose por letras, de la A (máxima evidencia) a la E (consenso de expertos), que se distribuye en 10 (hasta hace poco 9) capítulos, que van desde las novedades que se han producido en el tema del diagnóstico (I), el cribado del paciente asintomático (II), la diabetes gestacional (DG) (III), la prevención o retraso del comienzo de la DM2 (IV), al manejo de la diabetes (V). Capítulo este que junto con el de las complicaciones es el más extenso y en el que se han incorporado los nuevos conceptos del consenso del 2012 entre el EASD/ADA de la individualización del control y tratamiento, que trataremos más adelante. La prevención y manejo de las complicaciones de la diabetes (VI), la evaluación de las comorbilidades más comunes (VII), el cuidado de la diabetes en poblaciones específicas (VIII), el cuidado en escenarios específicos (IX), y las estrategias para mejorar el cuidado de la diabetes (X), son los últimos temas tratados.
La ventaja de mostrar los cambios que anualmente se van produciendo tiene el inconveniente de que estos son muy pequeños y, aunque existe un documento con los cambios producidos, no se percibe realmente su trascendencia, al contrario de otras GPC, en las que las sucesivas actualizaciones se producen con un mínimo de 3 años.
Destacan a la HbA1c como método diagnóstico (desde enero del 2011 la Organización Mundial de la Salud posicionó el límite diagnóstico en 6,5% [48mmol/mol]). Plantean detectar la DM y la prediabetes con los test diagnósticos (sean HbA1c, glucemia basal [GB], o test de sobrecarga de glucosa [SOG]) en adultos con sobrepeso u obesidad, con un índice de masa corporal ≥ 25kg/m2 con algún factor de riesgo de DM2. En el caso de que no hubiera factores de riesgo los test se aplicarían a partir de los 45 años (B), cada tres años (E). Se revisan los criterios de la DG frente a lo recomendado por la International Association of the Diabetes and Pregnancy Study Groups, recomendando cribar la DM en la primera visita en las mujeres con factores de riesgo, utilizando los criterios habituales (B). A su vez se debe cribar la DG en las 24-28 semanas en las mujeres que no se detectó la DM previamente (A). Tras el parto las mujeres con DG deben ser reevaluadas entre las 6-12 semanas con SOG (E) y tener un seguimiento cada 3 años (B). Mantienen el umbral de control de la HbA1c por debajo del 7% (B), siendo más estrictos (6,5%) en DM de corta duración, con larga esperanza de vida, y sin alteraciones cardiovasculares (C); y menos estrictos (8%), en antecedentes de hipoglucemias, poca esperanza de vida, complicaciones micro o macrovasculares avanzadas, comorbilidad o dificultades para alcanzar los objetivos (B).
Se propugna utilizar a la metformina (MET) desde el inicio (A), pero en inicios con síntomas clínicos de hiperglucemia o HbA1c o GB elevada puede considerarse utilizar la insulina (INS), (E). Si a los tres meses no se consiguen los objetivos con la MET se puede añadir un segundo antidiabético oral (ADO), un análogo de los GLP-1 o la INS (A).
El tema de la hipertensión arterial en el DM es aún un tema controvertido asumiendo el umbral en la presión arterial sistólica de 140mmHg (B) desde el 2012, pero manteniendo su posición en la presión arterial diastólica en 80mmHg (B). En el tratamiento recomiendan prescribir los inhibidores de la enzima conversora de la angiotensina o los antagonistas de los receptores de la angiotensina II (ARA II) (B), aunque están contraindicados en la gestación.
El control de los lípidos sanguíneos debe realizarse anualmente con objetivos de colesterol LDL,100mg/dL, colesterol HDL 50mg/dL, y de 150mg/dl para los triglicéridos. Prescribiendo estatinas en los individuos con DM y con enfermedad cardiovascular, en los que no tengan enfermedad cardiovascular pero sean mayores de 40 años con uno o más factores de riesgo cardiovascular, como historia familiar, hipertensión arterial, hábito tabáquico, albuminuria…(A). En la última entrega se introduce la alternativa de que en el caso de no poder alcanzar los objetivos con estatinas intentar una reducción del colesterol LDL entre el 30-40% de sus valores previos al tratamiento (B). Al igual que los inhibidores de la enzima conversora de la angiotensina y antagonistas de los receptores de la angiotensina II las estatinas están contraindicadas en el embarazo. Por último, y sin querer ser exhaustivos, la aspirina (75-162mg/día) en prevención primaria, también ha sido históricamente un tema controvertido para este organismo. Solo debe administrarse si existe un riesgo cardiovascular superior al 10% a los 10 años, así en este grupo se incluirían a la mayoría de los adultos varones mayores de 50 años y mujeres mayores de 60 años con al menos un factor de riesgo cardiovascular (C)4.
National Institute for Health and Care Excellence (NICE), (2008, 2010)La NICE es un organismo público que se encarga de realizar GPC en general que permitan aconsejar a los usuarios sanitarios del sistema público anglosajón sobre cuál es la mejor evidencia con el que mejorar la salud de los ciudadanos y con la máxima eficiencia. Como hemos visto, la influencia de la industria farmacéutica es mínima o inexistente. Una de las funciones importantes de este organismo fundado en 1999 y que en el 2005 (al generarse la Health Development Agency) empezó a difundir GPC, es la de minimizar la variabilidad en la atención y mejorar la calidad de los tratamientos que se prescriben en el NHS. Si bien es cierto que los fondos de este organismo provienen del departamento de salud del NHS, señalan, que operacionalmente son independientes de la administración. Las GPC en DM no solo se circunscriben al manejo del paciente con DM si no que se publican recomendaciones en salud pública para el abordaje preventivo de esta entidad clínica. En este aspecto, han publicado dos partes actualizadas (2011, 2012) para la prevención de la DM2, con el objetivo de identificar los individuos de mayor riesgo de comenzar con DM2 y cuáles son las medidas más coste-efectivas a aplicar5,6. Desde intervenciones a nivel local, comunitario, ambiental, en intervenciones sobre los estilos de vida (reducir peso y aumentar actividad física), cribado poblacional, en el primer documento; a recomendaciones a los sanitarios en contacto con estas personas (segundo documento). Se intenta sustituir el término «prediabético» (PRED) por el de «personas de alto riesgo de desarrollar DM2». Según estos, tras la introducción de la HbA1c en el diagnóstico, incluiría a todos los individuos con una 6,0-6,5% (42-47mmol/mol). La última GPC en el tratamiento del DM está fechada en mayo del 2008 (CG 66) con una actualización (Short Guideline Development Group) en el 2010. Una revisión sistemática con evaluación económica según el modelo instaurado por el United Kingdom Prospective Diabetes Study y teniendo en cuenta criterios de calidad de vida (quality-adjusted life-years)7,8. Según este se debe empezar el tratamiento del paciente con DM2 con medidas higiénico-dietéticas, tras lo que se puede añadir MET, y SU cuando este falla en el segundo escalón terapéutico. Se analiza a partir de este punto la asociación con otros ADO, como los análogos GLP-1, en ese momento solo exenatide, inhibidores DPP-4 y análogos de ISN prolongadas (ISN glargina, detemir): sobre los inhibidores DPP-4 señalan, en ese momento (2010), la falta de evidencias sobre su seguridad. Sobre los análogos prolongados de la ISN se pronuncian haciéndolos equivalentes en potencia de descenso de la HbA1c a la ISN NPH (Neutral Protamine Hagedorn), aunque con alguna ventaja en las hipoglucemias nocturnas, pero a un coste notablemente superior, no siendo por ello coste-efectiva con respecto a la insulina NPH. Se comentan los aspectos de seguridad de las glitazonas (GTZ) (edemas, insuficiencia cardíaca, y fracturas en mujeres), haciendo hincapié en las diferencias de mortalidad cardiovascular (la rosiglitazona aumenta el riesgo de IAM, al tiempo que la pioglitazona lo reduciría). En ese momento (2010) no era muy evidente el riesgo de cáncer de vejiga de la pioglitazona.
Cuando el segundo escalón falla (HbA1c>7,5%) se sugiere añadir un tercer fármaco en forma de GTZ (pioglitazona, la rosiglitazona fue retirada del mercado en Europa) o ISN. En este punto el exenatide sería una alternativa en individuos con índice de masa corporal >35 Kg/m2 con afectación psicológica por la obesidad. En este punto (2010) y al igual que la GPC del Ministerio de Sanidad, Servicios Sociales e Igualdad Español, no se recomienda la utilización de los inhibidores DPP-4.
Consensos ADA-EASD (2012)No es propiamente una GPC, es más un consenso para el manejo de la hiperglucemia en el diabético tipo 2 entre las sociedades más importantes a nivel mundial. El consenso de ADA/EASD del 2008 (publicado en el 2009) y liderado por Nathan DM creó una cierta polémica al dividir su algoritmo de tratamiento entre terapias de efectividad demostrada (SU, ISN.) y aquellas otras con menos evidencia y menos coste-efectivas, en la que se incluían los fármacos más recientes (derivados de las incretinas y GTZ). En este (2008), se desaconsejó la utilización de la glibenclamida (hipoglucemias), se apostó por retirar las SU al iniciar el tratamiento con ISN basal, y no se incluyeron a los inhibidores DPP-4 en el algoritmo9. En el 2012, un nuevo consenso10, liderado por Inzucchi SE, ha supuesto un antes y un después en el manejo del paciente con DM2, tras analizar las evidencias sobre los riesgos/beneficios de los nuevos fármacos en el control glucémico y la seguridad a corto y largo plazo. De tal modo, que las recomendaciones, no siempre fundamentadas por la evidencia (pues muchas veces no existe), se enmarcan en las particularidades, necesidades y preferencias del paciente; es el llamado tratamiento centrado en el paciente. Centrado en el paciente según su edad, comorbilidad, fragilidad, apoyos familiares o sociales, o situación económica…unas recomendaciones, por tanto más flexibles en las que las alternativas se le exponen al paciente que es en último término quien tendrá la palabra. A grandes rasgos, y como han asumido los estándares del ADA, en pacientes con DM2 de corta duración y sin antecedentes cardiovasculares un control metabólico más estricto sería beneficioso, y al contrario, debería ser mas laxo en aquellos pacientes evolucionados y de larga duración, como nos mostraron los estudios ACORD, ADVANCE o VADT. Al inicio del tratamiento se señalan las recomendaciones clásicas sobre la intervención sobre los estilos de vida con objetivos de pérdida de peso entre el 5-10%, alentando practicar ejercicio físico un mínimo de 150 minutos por semana. Si la HbA1c está cerca del objetivo se actuará sobre los estilos de vida 3-6 meses antes de prescribir tratamiento farmacológico, generalmente MET. Por el contrario, si existe una cierta hiperglucemia se debe empezar con MET en el comienzo. Si existe una marcada hiperglucemia y síntomas de hiperglucemia obligará a utilizar ISN. Se repasan todas las alternativas farmacológicas con sus pros y contras, y al contrario del anterior consenso, se abordan los derivados incretínicos. Unos, los análogos de los polipéptidos GLP-1, con la ventaja de la pérdida de peso, pero con los inconvenientes de ser inyectables y generar náuseas y vómitos; y, los otros, los inhibidores del DPP-4, neutros en el peso, pero mejor tolerados y por vía oral. Ambos con la ventaja de no producir hipoglucemias. Con el tiempo, el fallo secundario de las células betapancreáticas obligará a la utilización de ISN preferentemente en forma de ISN basal y nocturna, pues así se evita la producción hepática de glucosa nocturna y entre comidas. Con respecto a la clásica INS NPH los análogos lentos de la INS glargina como detemir tienen menor riesgo de hipoglucemia, pero a un costo económico mayor.
En general, la primera opción a la hora del diagnóstico es la MET, si no existen contraindicaciones tales como insuficiencia renal o mala tolerancia. Si la HbA1c es ≥ 9% se valorará empezar con ISN o una combinación de ADO (MET con otro ADO, generalmente). Si la HbA1c se encuentra entre 10-12%, con GB de 300-350mg/dl o síntomas clínicos, o cetonuria, se debe empezar con ISN.
La alternativa a la MET serían las SU, metiglinidas, TZD (pioglitazona) o un inhibidor DPP-4. En obesos o en situaciones donde sea necesario la pérdida de peso es interesante utilizar los análogos GLP-1.
En general los fármacos se prescribirán según las preferencias de los pacientes, efectos secundarios, riesgo de hipoglucemia y de aumento de peso.
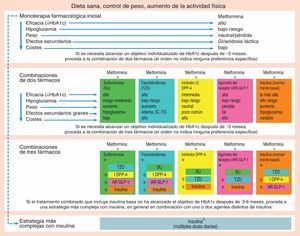
Si a los tres meses no se consiguen los objetivos, pasaríamos al segundo escalón y se añade otro ADO, INS basal o un análogo del GLP-1. Si no se consiguen objetivos se valorará la adherencia al tratamiento y/o la sustitución por otro ADO distinto. La introducción de la triple terapia se hará cuando en cualquier caso se continúa con mal control metabólico y utilizando preferentemente un ADO con un mecanismo fisiopatológicos complementario (grafico 1).
Por último, la introducción de la ISN debe hacerse a dosis bajas (0,1-0,2 U kg/d) salvo que existiera una hiperglucemia importante (0,3-0,4 U kg/d). La introducción de las ISN prandiales antes de las comidas se considerará ante la dificultad de conseguir objetivos metabólicos (HbA1c) a pesar de GB y preprandiales controladas, o cuando las glucemias postprandiales estén elevadas (≥180mg/dl), o cuando las dosis necesarias de insulina superan los 0,5 U/kg/día. Un documento que hizo una puesta a punto de todo el arsenal terapéutico disponible centrándolo en las características del paciente9.
IDF (2012)http://www.idf.org/global-guideline-type-2-diabetes-2012
International Diabetes Federation editó en el 2012 una actualización de su GPC del 2005 la Global Guideline for Type 2 Diabetes, con la misma estructura pero añadiendo los cambios que en el tratamiento farmacológico se han ido produciendo. Una estructura y contenido al modo de las GPC públicas o para una aplicación generalizada y teniendo en cuenta criterios de coste-efectividad. Por regla general las GPC están adaptadas a la población para la que se ha diseñado, siendo distintas las que se dirigen a todos los estratos poblacionales (en este caso mundial) de las que solo se aplican a la población americana. De ahí, que esta se diferencie del resto al introducir niveles de cuidado dependiendo de los recursos de los que se disponen. Así, definen tres niveles de cuidados, dependiendo de si el país tiene un sistema público de seguro sanitario. Desde la atención recomendada (recommended care) según la evidencia científica en países con cobertura sanitaria, a los cuidados limitados (limited care) el nivel más bajo de atención de la DM2 en países con recursos limitados en los que se buscan intervenciones de bajo coste pero de gran efectividad; a la atención integral (comprehensive care) en las que se ponen a disposición todas las tecnologías disponibles que se pueden ofrecer al individuo con DM2 con el fin de alcanzar los objetivos fijados, al margen de que las evidencias en coste-efectividad sean escasas. Se establecen indicadores de calidad, definiendo la forma para hacer el cálculo11.
1.1Guía de la Scottish Intercollegiate Guidelines Network (SIGN), (2010)http://www.sign.ac.uk/pdf/sign116.pdf
Se trata de una actualización de la anterior GPC SIGN 55 en la que utiliza una metodología semejante a la NICE en manejo de la evidencia. Las recomendaciones afectan tanto la diabetes 2, como a la DM 1 o la DG. Se introducen estándares de calidad, y aspectos novedosos como son el abordaje de los condicionantes psicosociales, pero faltan aspectos sobre la prevención de la DM y del abordaje de la PRED.
En el capítulo segundo se resumen las recomendaciones con los niveles de evidencia lo que lo hace muy práctico.
Dado que está fechada en el 2010 no recoge los cambios en el diagnóstico de la DM con respecto a la HbA1c. El resto de las recomendaciones son parecidas a lo publicado.
Se presenta en cuatro formatos, completo, reducido y como material de apoyo o dirigido a los pacientes12.
Guía de la Canadian Diabetes Association (2013)http://guidelines.diabetes.ca/fullguidelines/
Cada 5 años desde 1992 la Canadian Diabetes Association (CDA) publica una actualización sobre las nuevas evidencias que se van produciendo en este campo, tanto en la prevención como en el manejo de la DM2. La última, del año pasado, incorpora las evidencias a la anterior del 2008 y lo hace en formatos muy útiles (ppt, pdf, vídeo) de acceso libre por Internet. Con mensajes clave y presentaciones. No hay muchas diferencias con el resto, pero en la controversia de la PRED esta comprende a la glucosa basal alterada, a la intolerancia a la glucosa, a la HbA1c entre 6,0-6,4%, y a aquellas situaciones con un riesgo aumentado de comenzar como DM2 o de presentar complicaciones relacionadas con la hiperglucemia. El punto de corte de PRED para la CDA se encontraría en el 5,7% de la HbA1c.
En cuanto al manejo del paciente con DM2, si a los 2-3 meses de modificación de los estilos de vida no se llegan a los objetivos glucémicos puede iniciarse la utilización de fármacos, básicamente con MET. En el caso del inicio con hiperglucemia importante (HbA1c ≥8,5%) podrá optarse por una combinación de dos fármacos y/o ISN, al tiempo de insistir sobre los estilos de vida. La CDA mantiene el umbral de control de la TA en 130/80mmHg.
En el anciano advierten que las SU deben prescribirse con prudencia por el riesgo de hipoglucemia.
Del mismo modo, los análogos de ISN basal se asocian a menor riesgo de hipoglucemia a estas edades.
En general la CDA sería más estricta que el ADA en objetivos y recomendaciones siendo de alguna manera más intervencionista a nivel farmacológico13.
Nueva Zelanda (2011) http://www.nzgg.org.nz/library_resources/16Las GPC de Nueva Zelanda tienen una buena acogida en nuestro ámbito. La actualización de la GPC diabetes tipo 2 en Atención Primaria del New Zealand Guidelines Group del 2002 se hizo según la GPC del SIGN y se presenta en diferentes formatos, extensa (pdf), algoritmos y presentaciones. Estrictos en el control de los factores de riesgo cardiovascular, plantean umbrales de control para la PA de 130/80mm Hg y de 6,7-7,1% para la HbA1c. Especial importancia tiene la detección de la albuminuria (microalbuminuria) como marcador precoz de enfermedad renal, por lo que recomienda un cribado anual o semestral con el ratio albumina/creatinina. El algoritmo terapéutico es parecido al de la NICE, con SU posicionadas preferentemente en el segundo escalón y considerando a los análogos lentos de la insulina como una segunda opción. Las pautas con insulina rápida, sean basal-plus o basal-bolus las consideran del campo de la atención especializada14.
GPC de los AACE (2013)http://aace.metapress.com/content/a38267720403k242/fulltext.pdf
La AACE publicó el año pasado una GPC, una actualización precoz de la anterior fechada en el 2011. Su línea argumental es la de individualizar los objetivos de control, 6,5% de HbA1c en el inicio en personas sanas, y más alto según riesgo de hipoglucemias o comorbilidad.
La medicación a prescribir se clasifica en «más deseable» o segura que se visualiza en color verde (MET, análogos GLP-1, inhibidores DPP-4, inhibidores de las alfaglucosidasas), encontrándose a los inhibidores del cotransportador 2 de la bomba de sodio y glucosa (inh SGLT2), las GTZ y las SU en amarillo. Se plantean diversas asociaciones en doble o triple terapia a partir del momento de superar el 7,5% de la HbA1c, e insulinoterpia como alternativa a partir de la HbA1c del 9%. Una GPC muy flexible con diversos niveles de inicio de la terapia farmacológica según los niveles de HbA1c pero que peca de falta de conciencia sobre la coste-efectividad15.
Guía del Ministerio de Sanidad, Servicios Sociales e Igualdad Español (2008)http://www.cedepap.tv/sr/GPC12.pdf
La GPC del Ministerio de Sanidad, tal vez por su procedencia enminentemente pública, al modo de la NICE, y un poco por surgir temporalmente en la frontera de la irrupción de la nueva familia de fármacos incretínicos, al modo del consenso de Nathan et al. entre el ADA/EASD (2008), nació con el pecado original de lo que en escaso tiempo pudiera quedar retrasado. Las SU, al igual que en la GPC NICE, N. Zelanda, se posicionaron en asociación preponderante en el segundo escalón y se mantienen como alternativa en el primer escalón a la MET en individuos con sobrepeso. Así, se minusvaloran a los nuevos tratamientos (agonistas del GLP-1 o los inhibidores de la DPP-4, y las glitazonas), que solo se admiten en tripleterapia en el caso del rechazo a la terapia insulínica. Una GPC muy clara, práctica en forma de preguntas, basada en la evidencia, pero con los inconvenientes que hemos apuntado16.
GPC españolas, redGPDS, SED, SEMERGENSe trata de GPC con revisión de lo publicado sin seguir en general una metodología de gradación de la evidencia. No se parte de 0, si no sobre las nuevas evidencias y sobre las recomendaciones de otras GPC o consensos. Suelen tener influencia de otras GPC y de las recomendaciones del ADA/EASD. Útiles dada su actualidad, revisión de la bibliografía y manejabilidad (formato impreso…) La de SEMERGEN (2012) realizada por el grupo de diabetes de la sociedad17.
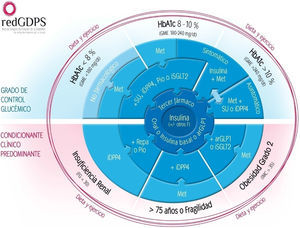
Dentro de estas, destaca por su continuidad (desde 1993), actualización (más de 50 autores en su actualización) y rigor, la GPC de la redGPDS (2011)18. Recientemente ha actualizado sus algoritmos de tratamiento, lo que la hacen ser muy original (Gráfico 2).
GPC en el anciano con DM2De un tiempo a esta parte han surgido diferentes GPC para el individuo DM2 anciano. Unas como GPC, otras como consensos con recomendaciones.
Dentro de estas, la GPC de la International Diabetes Federation (2013)19 al margen de su Global Guideline for Type 2 Diabetes, ya comentada, ha editado una referida al anciano con DM2, habida cuenta los especiales factores que inciden de estas personas. Factores, como dependencia, fragilidad, comorbilidad, alteración cognitiva/demencia y esperanza de vida. Con ello proponen una estratificación del riesgo al efecto de establecer unos objetivos glucémicos.
La 1.ª categoría incluiría al anciano independiente. En la segunda, el anciano dependiente que precisa ayuda para sus actividades diarias, que se subdivide en 2.ª A o anciano frágil, y 2.ª B con demencia o alteraciones cognitivas. Y la 3.ª, cuando la esperanza de vida del anciano es inferior a un año. En la categoría 1.ª el objetivo sería 7,0-7,5% de HbA1c e iniciar tratamiento con MET salvo enfermedad renal. La SU se prescriben si no se tolera la MET, evitando la glibenclamida (glyburide). Los inhibidores de los DPP-4 son una alternativa si existe riesgo de hipoglucemia. En la categoría 2.ª el objetivo es HbA1c entre 7,0-8,0%, si está en la subcategoría 2.ª A o frágil la HbA1c podrá llegar a 8,5% evitando los ADO que produzcan problemas intestinales o pérdida de peso. La ISN podría tener efectos anabólicos beneficiosos. En la subcategoría 2.ª B o anciano con demencia, la HbA1c también podrá llegar a 8,5%. En la categoría 3.ª el objetivo será evitar la hiperglucemia sintomática evitando las hipoglucemias, considerando en este punto la retirada de la medicación.
Otras GPC publicadas en el 2012 son la de las sociedades Europeas, la International Association of Gerontology and Geriatrics, la European Diabetes Working Party for Older People y el International Task Force of Experts in Diabetes20, que utilizaron la metodología del Scottish Intercollegiate Guidelines Network (SIGN), para hacer una búsqueda la evidencia científica y con ello establecer recomendaciones.
También la ADA junto con la American Geriatrics Society21 consensuaron respuestas a una serie de preguntas relacionadas con anciano con DM2 según una revisión sistemática de la evidencia.
A este respecto, también es útil la Conferencia de consenso de la Sociedad Española de Medicina Interna, la Red de Grupos de Estudio de la Diabetes en Atención Primaria de la Salud (redGDPS), la Sociedad Española de Geriatría y Gerontología, la Sociedad Española de Diabetes y la Sociedad Española de Medicina Geriátrica22 sobre el tratamiento del diabético tipo 2 anciano y con recomendaciones según los grados de evidencia, según dispone el ADA. En este los objetivos son:
- 1)
Evitar o aminorar la discapacidad mejorando la calidad de vida.
- 2)
Evitar los efectos secundarios del tratamiento (hipoglucemias, caídas).
- 3)
Mantener una visión global del paciente (evaluación funcional) en el proceso de toma de decisiones.
Hemos querido dar una visión general del panorama de las GPC en el campo de la DM2. No es una visión exhaustiva pero recoge las principales GPC utilizadas hasta el momento. Se ha abordado desde una visión crítica, dándonos cuenta que el campo es heterogéneo y que son muchas GPC en la actualidad, siendo en muchos casos las recomendaciones distintas con las mismas evidencias y por el contrario, con evidencias distintas (referencias bibliográficas), muchas veces se llegan a las mismas recomendaciones, dando cuenta de la influencia de las recomendaciones de las grandes organizaciones en este campo.