Evaluar la adecuación del tratamiento con vitamina D, basada en la evidencia clínica, en un centro de Atención Primaria, así como analizar diversas características de las prescripciones realizadas.
Materiales y métodosEstudio descriptivo transversal. Atención Primaria. Pacientes mayores de 14 años con prescripción de vitamina D. Variable principal fue la adecuación terapéutica con compuestos de vitamina D (se consideró adecuación cuando había indicación clínica de tratamiento y niveles séricos de vitamina D<20 ng/ml). Se recogieron otras variables clínicas. Para el análisis estadístico se utilizaron medidas de frecuencia y asociación. Se consideró un nivel de significación<0,05.
ResultadosCuatrocientos treinta pacientes, 346 mujeres (80,5%, IC-95%=77-84). Registro de valores de vitamina D en 216 (50,2%, IC-95%=45-55). Indicaciones para realizar cribado/tratamiento en 219 pacientes (50,9%, IC-95%=46-56), de los que en 150 (68,5%, IC-95%=62-75) constaban valores de vitamina D, media (±DE) de 21,22±12 ng/ml, criterios de deficiencia en 86 (57,3%, IC-95%=51-64), insuficiencia en 37 (24,7%, IC- 95%=19-30) y suficiencia en 27 (18%, IC-95%=13-23). En 86 pacientes (20%, IC-95%=16-24) había adecuación de tratamiento (indicación de tratamiento sumado a un déficit de vitamina D), sin diferencias entre sexos.
ConclusionesSolo el 20% de los pacientes tratados con vitamina D tenían una buena adecuación terapéutica (indicación para tratamiento junto con un déficit de vitamina D). Había más mujeres con tratamiento. Poco más de la mitad presentaron indicación para cribado analítico de valores serológicos de vitamina D y/o para iniciar tratamiento con fármacos con compuestos de vitamina D. La mitad de los pacientes tenían registro de vitamina D.
To evaluate the adequacy of vitamin D treatment based on clinic evidence in a Primary Care Center as well as to analyze some characteristics of the prescriptions made.
Materials and methodsDescriptive cross-sectional study. Primary Care. Patients above 14 years old with vitamin D prescription. Main variable was the therapeutic adequacy with vitamin D compounds (adequacy was considered when there was a clinical indication for treatment and blood vitamin D levels below 20ng/ml). Other clinical variables were collected. Frequency and association measures were used for statistical analysis. Level of statistical significance was considered <0.05.
Results430 patients, 346 women (80.5%, 95% CI=77–84). Record of vitamin D values in 216 (50.2%, 95% CI=45–55). Screening/treatment indications in 219 patients (50.9%, 95% CI=46–56), of those in 150 patients vitamin D values were recorded (68.5%, 95% CI=62–75), average (±SD) was 21.22±12ng/ml, deficiency criteria in 86 (57.3%, 95% CI=51–64), insufficiency in 37 (24.7%, 95% CI=19–30) and sufficiency in 27 (18%, 95% CI=13–23). 86 patients (20%, 95% CI=16–24) had treatment indications plus vitamin D deficiency with no differences between genders.
ConclusionsOnly 20% of the patients had treatment indications plus vitamin D deficiency. Female predominance. Just over half had indications for screening of serological vitamin D values and/or indications for treatment with vitamin D compounds.
La vitamina D es una hormona cuyo aporte principal proviene de la síntesis cutánea por acción del sol, y en menor medida de la dieta como colecalciferol o ergocalciferol1,2. A pesar de que los mecanismos fisiopatológicos de la vitamina D están claramente definidos en la regulación del metabolismo del calcio, actualmente se habla de un nuevo papel extraóseo en la fisiopatología de múltiples enfermedades autoinmunes, vasculares y de otra índole1,3,4. Estudios publicados en los últimos años constatan que la suplementación con vitamina D no se relaciona con beneficios a nivel cardiovascular, en la prevención del cáncer y en otras enfermedades autoinmunes y, en caso de encontrarse, presentan limitados beneficios, las diferencias son banales y se han demostrado en estudios realizados en períodos muy cortos de tiempo y diseños posiblemente inadecuados5,6. Se desaconseja la utilización de calcio y suplementos de vitamina D de manera sistemática en pacientes con una insuficiencia o déficit de vitamina D, recomendándose su uso en pacientes con historia de fracturas osteoporóticas, alto riesgo de caídas y/osteoporosis con déficit de vitamina D7–9. No existen evidencias de la correlación entre vitamina D e infección por SARS-CoV-210.
Hay controversia en lo referente a la definición de insuficiencia y déficit de vitamina D, ya que diversas sociedades científicas11–13 consideran como insuficientes valores plasmáticos inferiores a 20 ng/ml, mientras que otras14 (establecen los niveles óptimos para la salud en cifras ≥30 ng/ml. Por otra parte, el uso de diferentes técnicas de laboratorio dificulta una correcta interpretación y comparación de los resultados lo que contribuye a incrementar dicha controversia. Este es un motivo más para explicar el incremento exagerado de la hipovitaminosis D del que se habla actualmente14. Existen discrepancias sobre las indicaciones para la determinación serológica de vitamina D y el tratamiento de su déficit15,16; en cambio sí hay consenso entre las principales guías de práctica clínica en las indicaciones de cribado y la indicación de tratamiento cuando hay déficit1. Se debe aconsejar cambios en los estilos de vida (medidas dietéticas, exposición al sol, no fumar y actividad física regular) y se recomienda el uso de colecalciferol en la mayoría de las indicaciones por su mayor biodisponibilidad y mejor absorción intestinal, reservándose el uso de calcifediol para enfermedades malabsortivas e insuficiencia hepática grave17,18.
En los últimos años se ha objetivado que en España más del 40% de determinaciones de vitamina D se realizaron sin justificación clínica19 y las cifras eran similares en el Reino Unido así como el uso de suplementación20, todo ello a pesar de los posibles efectos adversos (hipercalcemia, hipercalciuria, arritmias cardíacas, nefrolitiasis, …)21. En nuestro país, a raíz de la publicación de la «Declaración española sobre la vitamina D en el manejo de la osteoporosis»22 se ha observado un incremento acumulado de tratamiento en un 285%23. El papel de la Atención Primaria en el cribado y tratamiento es fundamental por sus características específicas y es recomendable basarse siempre en la mejor evidencia disponible24. Este incremento en las determinaciones de vitamina D y los tratamientos no justificados nos ha hecho plantearnos este trabajo.
El objetivo principal de nuestro estudio fue evaluar la adecuación del tratamiento con vitamina D, basada en la evidencia clínica, en un centro de Atención Primaria, así como analizar diversas características de las prescripciones realizadas.
Material y métodosNuestra investigación se realizó mediante un estudio observacional descriptivo transversal, llevado a cabo en un centro de salud urbano. Los criterios de inclusión fueron: pacientes con edad superior a 14 años, con prescripción activa de compuestos de vitamina D desde marzo de 2019 hasta abril 2020 y que aceptaron firmar el consentimiento informado para participar en el estudio.
La variable principal fue la adecuación terapéutica con compuestos de vitamina D. Se consideró adecuación terapéutica cuando los pacientes tenían indicación clínica de tratamiento y niveles séricos de vitamina D <20 ng/ml23,25. Se recogieron otras variables: sociodemográficas (sexo, edad); cupo médico al que pertenecían los pacientes; especialista médico que realizó la prescripción (Medicina de Familia, Reumatología, Nefrología, Endocrinología y Nutrición, Medicina Interna, Ginecología, Traumatología, Aparato digestivo, Medicina Física y Rehabilitación, Cirugía General y Digestiva); indicaciones clínicas de cribado y/o tratamiento con compuestos de vitamina D (enfermedad renal crónica, enfermedad ósea –osteoporosis, osteopenia–, hepatopatía crónica, enfermedades con malabsorción intestinal, pacientes institucionalizados, enfermedades granulomatosas, trastornos en el metabolismo del calcio –hipoparatiroidismo, pseudohipoparatiroidismo– y tratamiento farmacológico crónico con antiepiléptico y/o corticoides)1; valores de vitamina D (se consideró déficit <20 ng/ml, insuficiencia 20-30 ng/ml y normal >30 ng/ml); tipo de fármaco con compuesto de vitamina D (calciferol, calcifediol, colecalciferol y calcifediol+colecalciferol); duración del tratamiento (meses).
El listado de pacientes en tratamiento con compuestos de vitamina D fue aportado por el Servicio de Farmacia del Distrito Sanitario. Las variables antes descritas se recogieron a través de los datos registrados en la historia clínica informatizada de Atención Primaria del Servicio Andaluz de Salud (DIRAYA), previa obtención del consentimiento informado de los pacientes y aprobación por el Comité de Ética del Distrito Sanitario.
Para el análisis estadístico se utilizaron la media, la mediana y la desviación estándar en las variables cuantitativas y medidas de frecuencia, porcentajes e intervalos de confianza en las cualitativas. Para analizar las posibles asociaciones se usaron el test de la χ2 y t de Student según el tipo de variable. Se consideró un nivel de significación estadística <0,05. El análisis se ejecutó en el programa SPSS 20. Para la elaboración de este artículo hemos seguido todas las pautas de ética paras las publicaciones científicas.
ResultadosDurante el período de estudio estaban en tratamiento con vitamina D en el centro de salud 430 pacientes. Las características generales de la población aparecen reflejadas en la tabla 1, con un predominio de las mujeres 346 (80,5%, IC-95%=77-84), motivos de cribado/tratamiento en 219 (51,9%, IC-95%=47-57) y el registro de valores de vitamina D en 216 (50,2%, IC-95%=45-55).
Características generales de las personas tratadas con compuestos de vitamina D
| Total (%/IC-95%) | Mujeres (%/ IC-95%) | Varones (%/ IC-95%) | p | |
|---|---|---|---|---|
| Sexo | 430 | 346 (80,5/77-84) | 84 (19,5/16-23) | |
| Edad (medias) | 61,5±14 | 61,4±13 | 62,1±15 | 0,670 |
| Tipo de vitamina D | 0,002 | |||
| Calcifediol | 280(65,1/61-70) | 211(61,1/56-66) | 69 (82,1/78-86) | |
| Colecalciferol | 94 (21,9/18-26) | 84 (24,3/20-28) | 10 (11,9/ 9-15) | |
| Calcitriol | 10 (2,3/1-4) | 8 (2,3/1-4) | 2 (2,4/1-4) | |
| Calcifediol y colecalciferol | 46 (10,7/8-14) | 43 (12,4/10-16) | 3 (3,6/2-5) | |
| Indicación de cribado/tratamiento | 219 (51,9/ 47-57) | 183 (52,9/48-58) | 36 (42,9/38-48) | 0,063 |
| Registro de vitamina D | 216 (50,2/ 45-55) | 170 (49,1/44-54) | 46 (54,8/50-59) | 0,211 |
| Valores medios de vitamina D | 21,6±11 | 20,4±10 | 24,2±10 | 0,051 |
| Niveles de vitamina D | 0,332 | |||
| Deficiencia | 124 (57,4/53-62) | 102 (60/55-65) | 22 (47,8/43-53) | |
| Insuficiencia | 53 (24,5/20-29) | 39 (22,9/19-27) | 14 (30,4/26-35) | |
| Suficiencia | 39 (18,1/14-22) | 29 (17,1/14-21) | 10 (21,7/18-26) | |
| Tratamiento (meses). Medias | 16,4±14 | 16,6±14 | 15,5±13 | |
| Médico prescriptor | 0,463 | |||
| Médico de Familia | 282 (65,5/61-70) | 224 (64,7/60-69) | 58 (69/65-73) | |
| Reumatología | 48 (11,2/8-14) | 44 (12,7/10-16) | 4 (4,8 /3-7) | |
| Endocrinología | 40 (9,3/7-12) | 23 (9,5/7-12) | 7 (9,3/7-12) | |
| Nefrología | 29 (6,7/ 4-9) | 20 (5,8/4-8) | 9 (10,7/ 7-14) | |
| Medicina Interna | 16 (3,7/ 2-5) | 12 (3,5/2-5) | 4 (4,9/3-7) | |
| Ginecología | 4 (0,9/ 0-2) | 4 (1,2/ 0-2) | 0 (0) | |
| Traumatología | 4 (0,9 /0-2) | 3 (0,9/0-2) | 1 (1,2/ 0-2) | |
| Digestivo | 4 (0,9/0-2) | 3 (0,9/0-2) | 1 (1,2/ 0-2) | |
| Rehabilitación | 2 (0,5/0-1) | 2 (0,6/0-1) | 0 (0) | |
| Cirugía | 1 (0,2/0-1) | 1 (0,3/ 0-1) | 0 (0) |
Las variables cualitativas se expresan como número absoluto y porcentaje con su correspondiente IC-95%. Las variables cuantitativas se expresan como media y desviación estándar (±DE).
Las indicaciones para realizar cribado de vitamina D aparecían en 219 pacientes (50,9%, IC-95%=46-56), de los que 183 (83,6%, IC-95%=80-87) eran mujeres y con una edad media de 65,4±13 años. En 150 casos (68,5%, IC-95%=62-75) constaban los valores de vitamina D, con un valor medio (±DE) de 21,22±12 ng/ml, sin diferencias entre sexos. Había criterios de deficiencia en 86 (57,3%, IC-95%=51-64), insuficiencia en 37 (24,7%, IC- 95%=19-30) y suficiencia en 27 (18%, IC-95%=13-23).
Constaban indicaciones de tratamiento en 219 pacientes (50,9%, IC-95%=46-56) cuyas características, diferenciadas por sexo, se exponen en la tabla 2. Las mujeres tenían más indicación de tratamiento por enfermedad metabólica que los hombres y los hombres más indicación por enfermedad renal y hepática que las mujeres (p <0,001). En los hombres se registró más frecuentemente la vitamina D que en las mujeres (p=0,025) y tenían valores más elevados (p=0,03).
Características de los pacientes con indicaciones de tratamiento con vitamina D, diferenciados por sexo
| Total (%/IC 95%) | Mujeres (%/IC 95%) | Varones (%/IC 95%) | p | |
|---|---|---|---|---|
| Sexo | 219 | 183 (83,6/79-89) | 36 (16,4/11-21) | |
| Edad (medias) | 65,4±13 | 65,1±12 | 66,9±15 | 0,468 |
| Tipos de vitamina D | 0,83 | |||
| Calcifediol | 130 (59,4/53-66) | 103 (56,3/50-63) | 27 (75/69-81) | |
| Colecalciferol | 52 (23,7/18-29) | 46 (25,1/19-31) | 6 (10,7/7-15) | |
| Calcitriol | 8 (3,7/1-6) | 6 (3,3/9-7) | 2 (5,6/3-9) | |
| Calcifediol y colecalciferol | 29 (13,2/9-18) | 28 (15,3/11-20) | 1 (2,8/1-5) | |
| Tratamiento (meses). Medias | 20,1±16 | 20,3±17 | 19,4±15 | 0,184 |
| Médico prescriptor | 0,95 | |||
| Médico de Familia | 101 (46,1/39-53) | 83 (45,4/39-52) | 18 (50/43-57) | |
| Reumatología | 39 (17,8/13-23) | 39 (21,3/16-27) | 0 (0) | |
| Endocrinología | 31 (14,2/10-19) | 25 (13,7/10-18) | 6 (16,7/12-22) | |
| Nefrología | 28 (12,8/8-17) | 19 (10,4/6-14) | 9 (25/19-31) | |
| Medicina Interna | 11 (5/2-8) | 9 (4,9/2-8) | 2 (5,6/3-9) | |
| Ginecología | 1 (0,5/0-1) | 1 (0,5/0-1) | 0 (0) | |
| Traumatología | 3 (1,4/0-3) | 2 (1,1/0-2) | 1 (2,8/1-5) | |
| Digestivo | 2 (0,9/0-2) | 2 (1,1/0-2) | 0 (0) | |
| Rehabilitación | 2 (0,9/0-2) | 2 (1,1/0-2) | 0 (0) | |
| Cirugía | 1 (0,5/0-1) | 1 (0,5/0 -1) | 0 (0) | |
| Indicación de tratamiento | <0,001 | |||
| Enfermedad metabólica ósea | 103 (47/40-54) | 96 (52,5/45-59) | 7 (19,4/-25) | |
| ERC/hígado | 36 (16,4/11-21) | 19 (10,4/-14) | 17 (47,2/41-54) | |
| Malabsorción | 33 (15,1/10-20) | 29 (15,8/11-21) | 4 (11,1/7-16) | |
| Trastornos del calcio | 25 (11,4/7-16) | 21 (11,5/ 7-16) | 4 (11,/7-16) | |
| Ancianos institucionalizados | 10 (4,6/2-7) | 7 (3,8/1-6) | 3 (8,3/ 5-12) | |
| Fármacos | 5 (2,3/0-4) | 4 (2,2 /0-4) | 1 (2,8 / 1-5) | |
| Embarazo/lactancia | 4 (1,8/0-4) | 4 (2,2 /0-4) | 0 (0) | |
| Enfermedad granulomatosa | 3 (1,4/0-3) | 3 (1,6 /0-3) | 0 (0) | |
| Vitamina D (valores medios) | 21,2±10 | 20,1±10 | 25,5±15 | 0,030 |
| Registro de vitamina D | 150 (68,5/62-74) | 120 (65,6/60-73) | 30 (83,3/78-88) | 0,025 |
| Niveles de vitamina D | 0,413 | |||
| Deficiencia | 86 (57,3/51-64) | 72 (60/54-66) | 14 (46,7/40-53) | |
| Insuficiencia | 37 (24,7/19-30) | 28 (23,3/18-29) | 9 (30/24-36) | |
| Suficiencia | 27 (18/13-23) | 20 (16,7/ 12-22) | 7 (23,3/18-29) |
Las variables cualitativas se expresan como número absoluto y porcentaje con su correspondiente IC-95%. Las variables cuantitativas se expresan como media y desviación estándar (±DE).
ERC: enfermedad renal crónica.
Al comparar los pacientes con indicación de tratamiento frente a los que no la tenían se encontraron diferencias en varios aspectos (tabla 3). La edad fue mayor en el grupo con indicación (65,4±13 frente a 57,4±13, p <0,001). Calcitriol y la asociación de calcifediol y colecalciferol fueron más utilizados en el grupo con indicación (p=0,028). En los que había indicación tenían mayor duración en el tratamiento p <0,001. Nefrología, Reumatología y Endocrinología fueron las especialidades con mayores porcentajes de pacientes con indicación de tratamiento (p <0,001).
Características de los pacientes con indicación de tratamiento frente a los que la tenían
| Total (%/ IC 95%) | Indicación (%/IC95%) | No indicación (%/IC95%) | p | |
|---|---|---|---|---|
| Sexo | 430 | 219 (50,9/46-56) | 211 (49,1/44-54) | 0,063 |
| Mujer | 346 (80,5/77-84) | 183 (83,6/80-87) | 163 (77,3/73-81) | |
| Varón | 84 (19,5/16-23) | 36 (16,4/13-20) | 48 (22,7/19-27) | |
| Edad (medias) | 61,5±14 | 65,4±13 | 57,4±13 | <0,001 |
| Tipo de vitamina D | 0,028 | |||
| Calcifediol | 280 (65,1/61-70) | 130 (59,4/55-64) | 150 (71,1/67-75) | |
| Colecalciferol | 94 (21,9/18-26) | 52 (23,7/20-28) | 42 (19,9/16-24) | |
| Calcitriol | 10 (2,3/1-4) | 8 (3,7/2-5) | 2 (0,9/ 6-12) | |
| Calcifediol y colecalciferol | 46 (10,7/8-14) | 29 (13,2/10-16) | 17 (8,1/6-11) | |
| Registro de vitamina D | 216 (50,2/45-55) | 150 (68,5/64-73) | 66 (31,3/27-36) | <0,001 |
| Valores medios de vitamina D | 21,2±11 | 21,2±11 | 21,3±12 | 0,497 |
| Niveles de vitamina D | ||||
| Deficiencia | 124 (57,4/53-62) | 86 (57,3/53-62) | 38 (57,6/53-62) | |
| Insuficiencia | 53 (24,5/20-29) | 37 (24,7/21-29) | 16 (24,2/20-28) | |
| Suficiencia | 39 (18,1/IC-14-22) | 27 (18/14-22) | 12 (18,2/15-22) | |
| Tratamiento (meses), Medias | 16,4±14 | 20,1±16 | 12,5±10 | <0,001 |
| Médico prescriptor | <0,001 | |||
| Médico de Familia | 282 (65,5/61-70) | 101 (46,1/41-51) | 191 (85,8/83-89) | |
| Reumatología | 48 (11,2/8-14) | 39 (17,8/ 14-21) | 9 (4,3/ 2-6) | |
| Endocrinología | 40 (9,3/7-12) | 31 (14,2/11-17) | 9 (4,3/2-6) | |
| Nefrología | 29 (6,7/4-9) | 28 (12,8/10-16) | 1 (0,5/0-1) | |
| Medicina Interna | 16 (3,7/ 2-5) | 11 (5/3-7) | 5 (2,4/1-4) | |
| Ginecología | 4 (0,9/ 0-2) | 1 (0,5/0-1) | 3 (1,4/0-3) | |
| Traumatología | 4 (0,9/ 0-2) | 3 (1,4/0-3) | 1 (0,5/0-1) | |
| Digestivo | 4 (0,9/0-2) | 2 (0,9/0-2) | 2 (0,9/0-2) | |
| Rehabilitación | 2 (0,5/0-1) | 2 (0,9/0-2) | 0 (0) | |
| Cirugía | 1 (0,2/0-1) | 1 (0,5/0-1) | 0 (0) |
Las variables cualitativas se expresan como número absoluto y porcentaje con su correspondiente IC-95%.
Las variables cuantitativas se expresan como media y desviación estándar (±DE).
Tenían indicación de tratamiento y déficit de vitamina D 86 pacientes (20%, IC-95%=16-24), de los que 72 eran mujeres (83,7%, IC-95%=76-92). La edad media fue de 67,2±14 años. Calcifediol fue el fármaco más prescrito (54 pacientes, 62,8%, IC-95%=58-78). El médico de familia fue el profesional que tenía mayor número de estos pacientes (32, 37,2%, IC-95%=27-48). La enfermedad metabólica ósea (35 pacientes, 40,7%, IC-95%=30-51) y la enfermedad renal crónica (21 pacientes, 24,4%, IC-95%=15-34) fueron las indicaciones de tratamiento más frecuentes.
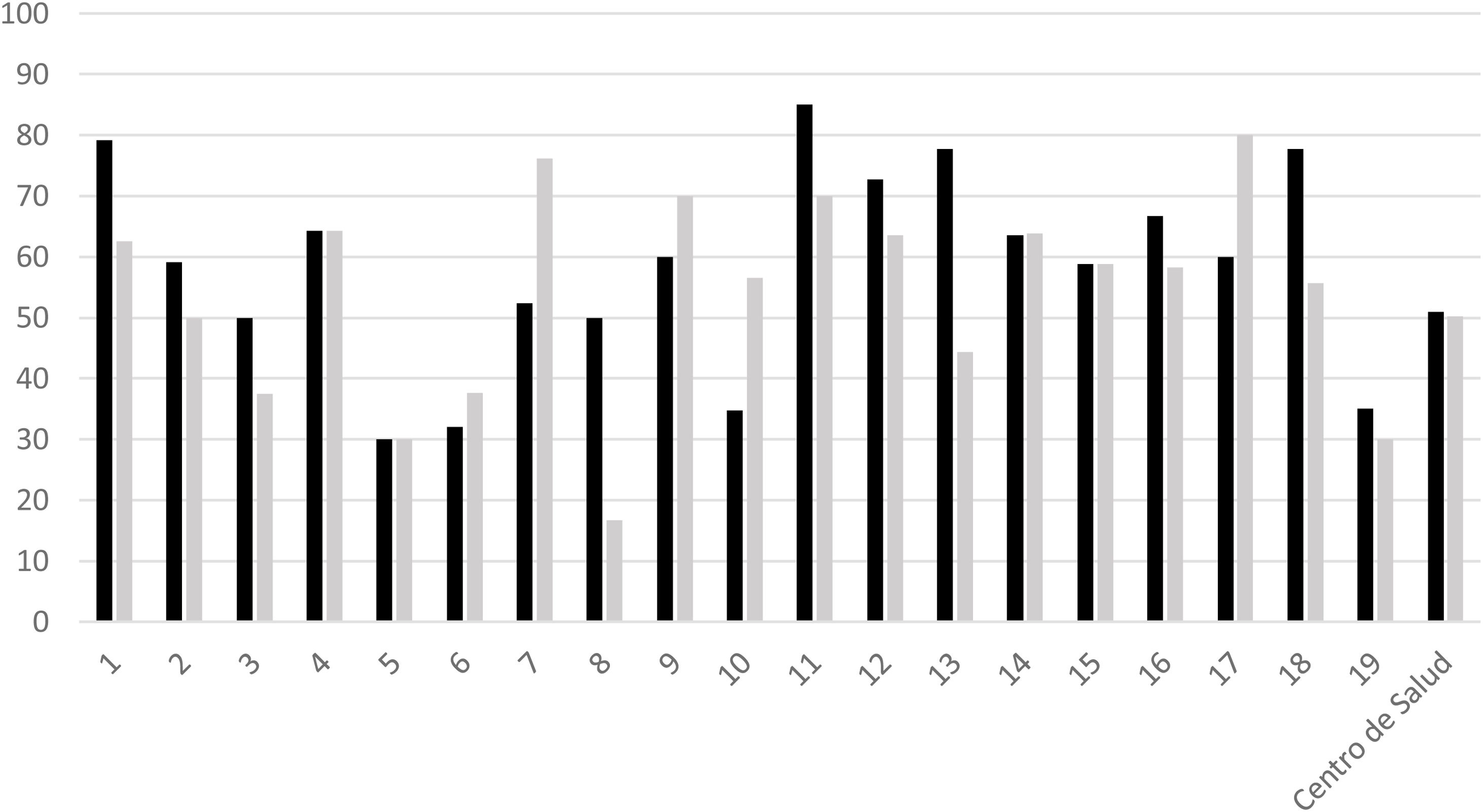
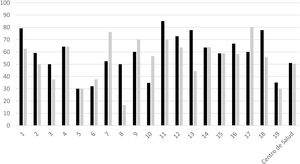
Se analizaron los datos de los 19 cupos médicos del centro (número de personas asignadas similar en todos los casos). La media de pacientes tratados fue de 22, con un mínimo de 9 y un máximo de 125. El porcentaje de pacientes de cada cupo médico tratados con vitamina D con indicación de cribado/tratamiento y con registro de valores se reflejan en la figura 1. El porcentaje medio del centro de salud en la indicación de cribado/tratamiento fue del 50% (mínimo 35% y máximo 85%) y el registro de los valores de vitamina D fue también del 50% (mínimo de 16% y máximo de 76%) con un valor de p <0,001.
DiscusiónDe los 430 pacientes que estaban en tratamiento con vitamina D, había un claro predominio de mujeres, con una edad media de 61 años. De todos ellos, poco más de la mitad presentaban indicación para realizar cribado analítico y/o indicación de tratamiento con compuestos de vitamina D. Por otro lado, solo la mitad de los pacientes tenían registrados en su historia clínica los valores de vitamina D, presentando deficiencia un 57% de los mismos. Solo 84 pacientes (20%) tenían indicación para tratamiento junto con déficit de vitamina D, sin diferencias entre sexos. El médico de Atención Primaria es el especialista médico con mayor número de prescripciones de compuestos de vitamina D. Dentro de dichas prescripciones apreciamos grandes diferencias entre los diferentes cupos médicos.
En un estudio realizado en China, con una media de edad de 38 años, las mujeres presentaron mayor tendencia de deficiencia de vitamina D y menores niveles séricos respecto a los hombres (79% vs. 21%, p <0,001)26. En un estudio realizado en España19 la media de edad fue de 64 años y las mujeres representaron el 83% de la muestra.
En la mayoría de los estudios se confirma la tendencia actual de realizar cribado y tratamiento fuera de las recomendaciones de las Guías de práctica clínica, con prevalencias del 32-34%, aunque probablemente estén sobredimensionadas al no tratarse de estudios poblacionales19,27.
La frecuencia del déficit e insuficiencia de vitamina D fue similar a los estudios de prevalencias realizados internacionalmente (22-50% de prevalencia de déficit y 8-46% de insuficiencia de vitamina D)26, así como a nivel nacional, con una deficiencia en torno al 24-85%19.
A pesar de que los pacientes mayores institucionalizados son indicación clara de tratamiento, suponen solo una minoría en el global de los pacientes de nuestro estudio correctamente tratados. No obstante, en el estudio NHANES 2007-2014, no se encontraron diferencias significativas en niveles séricos de vitamina D de adultos mayores institucionalizados respecto a pacientes que no lo estaban (75,6 vs. 77,5 nmol/l; p=1,17)28.
Las Guías clínicas recomiendan colecalciferol frente a calcifediol por sus propiedades farmacocinéticas que se ajustan más a la adherencia del tratamiento, mientras que para calcifediol se recomienda su uso en enfermedades renales y malabsortivas dado que posee una mayor absorción intestinal17,29. El tratamiento de la deficiencia debe ajustarse a los niveles séricos deseables, la gravedad de la enfermedad y la respuesta del paciente25. En nuestro caso, en contra de las recomendaciones descritas, el principal tratamiento fue con calciferol.
Estudios sugieren que la mayoría de las prescripciones de análisis de niveles séricos de vitamina D no justificadas se realizaron desde atención primaria. Así se determinó que estas prácticas generaron un sobrecoste de 82900 euros al año en el Servicio Extremeño de Salud27. Estas prácticas no solo ocurren a nivel nacional sino también en otros países de Europa, donde en los últimos 18 años la prescripción de tratamiento sin justificación clínica ha generado un sobrecoste de 98 millones de libras en el Reino Unido, donde si bien la indicación de vitamina D se ha estabilizado para la prevalencia de osteoporosis, no existe explicación plausible para dicho incremento en la prescripción de vitamina D realizados en los centros de salud20. El sobrecoste que supone la realización de cribados y tratamientos no indicados ha llevado a los diversos Servicios de Salud de España a posicionarse sobre el cribado y tratamiento de la vitamina D23,25,30.
Encontramos claras diferencias entre los cupos médicos del centro. El número de pacientes en tratamiento presenta una gran variabilidad, así como las indicaciones para cribado/tratamiento y el registro de los valores de vitamina D. Estamos valorando a qué pueden ser debidas esas diferencias.
Los resultados obtenidos en nuestro estudio reflejan evidentes áreas de mejora en el abordaje de la vitamina D desde Atención Primaria. Medidas formativas regladas con los médicos de familia serían deseables, así como la estrecha comunicación con los especialistas hospitalarios.
La principal limitación de nuestro estudio es que solo la mitad de los pacientes incluidos tenían registro de valores serológicos de vitamina D en su historia clínica, debido en gran parte a que el diagnóstico y el tratamiento se hicieron desde la medicina privada. Por otro lado, el trabajo se ha realizado en un solo centro de salud, lo que puede dificultar la extrapolación de los resultados, aunque tenemos previsto ampliar la muestra a todo el Distrito Sanitario.
Algunas de las líneas de futuro de cara a la investigación sobre la vitamina D y la adecuación de su uso como tratamiento farmacológico en la población deben ir enfocadas a llegar a un consenso tanto de las indicaciones de tratamiento y/o cribado analítico, así como establecer los valores analíticos de referencia de dicho compuesto. Sería interesante el poder correlacionar la prevalencia del déficit de vitamina D según la localización del estudio que se lleve a cabo, para observar si en regiones con mayor fotoexposición solar presentan unos déficits menores que en regiones con climas menos soleados.
A la vista de los resultados concluimos: solo el 20% de los pacientes tratados con vitamina D tenían una buena adecuación terapéutica (indicación para tratamiento junto con un déficit de vitamina D). Había más mujeres con tratamiento. Poco más de la mitad presentaron indicación para cribado analítico de valores serológicos de vitamina D y/o para iniciar tratamiento con fármacos con compuestos de vitamina D. La mitad de los pacientes tenían registro de valores analíticos de vitamina D, presentando deficiencia en un 57% de los mismos.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.