Identificar y priorizar un listado con los factores que determinan la carga de trabajo de los profesionales de la salud en hospitalización a domicilio (HaD).
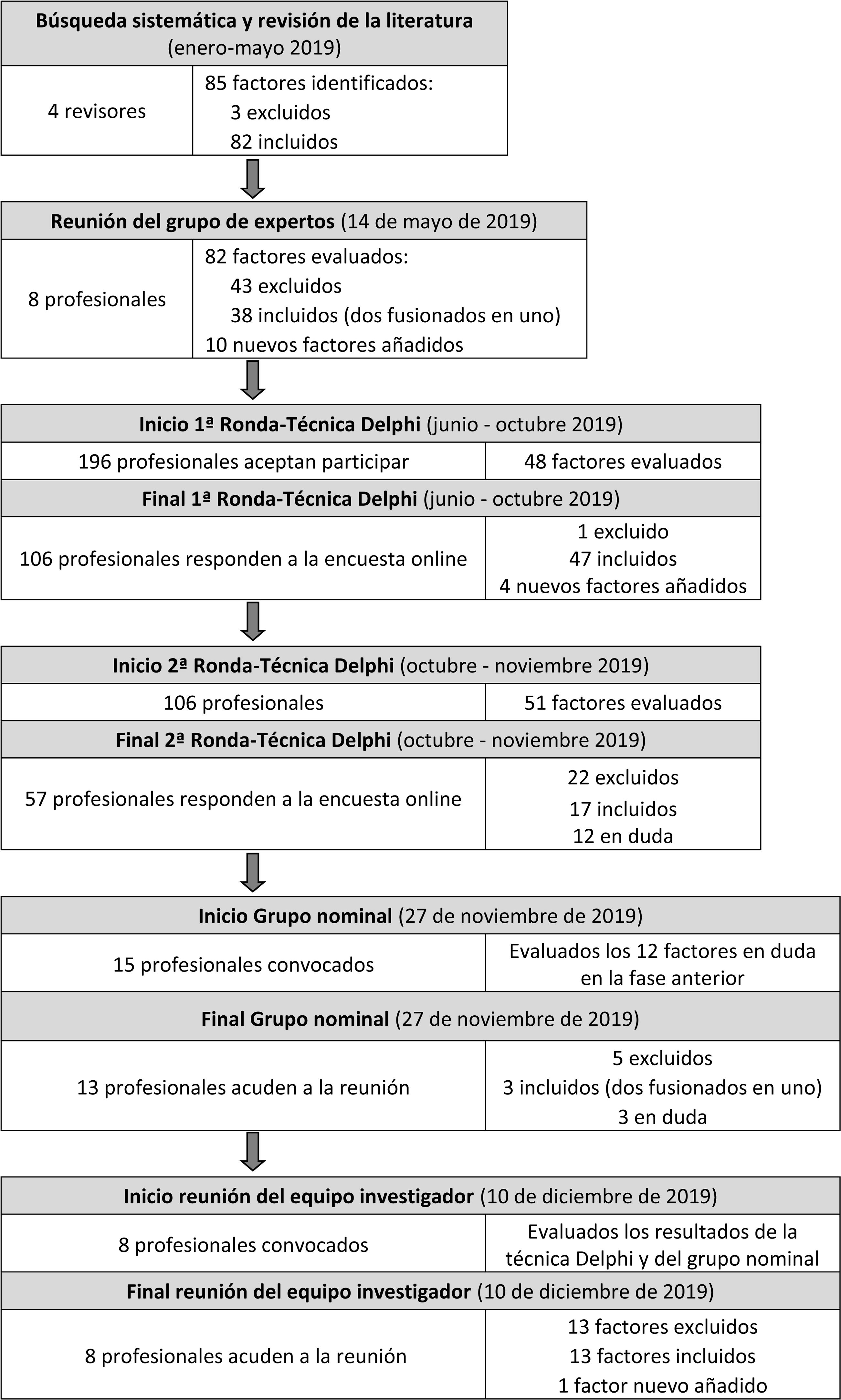
Material y métodosEstudio con metodología cualitativa llevado a cabo entre enero y diciembre del 2019 en las 10 unidades de HaD del País Vasco. Los datos fueron obtenidos mediante las siguientes 4fases: 1) búsqueda sistemática y revisión de la literatura; 2) reunión presencial de un grupo de expertos; 3) método de consenso: técnica Delphi (2 rondas vía encuestas online) y reunión presencial de un grupo nominal; y 4) reunión presencial del equipo investigador.
ResultadosEn la búsqueda sistemática y revisión de la literatura se identificaron 85 factores, que quedaron reducidos a 38 tras la reunión de un grupo de 8 expertos, en la que además se añadieron 10 nuevos factores. Después de las 2 rondas de la técnica Delphi (106 y 57 profesionales, respectivamente), se mantuvieron 17 factores y 12 quedaron en duda. Estos últimos fueron valorados en la reunión del grupo nominal, compuesto por 13 profesionales, en la que se decidió eliminar 5 factores, incluir 3, y mantener 3 como duda. Tras la reunión del equipo investigador (8 personas), los factores finalmente seleccionados fueron 14. Se refieren a las características del lugar de residencia, el estado de salud y la situación social del paciente, así como la asistencia sanitaria prestada en el hogar.
ConclusionesLos factores identificados pueden servir para mejorar la organización y optimizar el trabajo diario de los profesionales de HaD.
To identify and prioritize a list of factors that contribute to the workload of the hospital at home (HaH) professionals.
Material and methodsA qualitative methodology study performed between January and December 2019 in the 10 HAH units of the Basque Country. The data were obtained in 4phases: 1. Systematic literature search and review; 2. Expert group meeting; 3. Consensus method: Delphi technique (2 survey rounds) and nominal group meeting; 4. Meeting of the research team.
ResultsIn the systematic literature search and review 85 factors were initially identified. These were reduced to 38 after the 8-person expert group meeting, in which 10 new factors were added. After the 2 Delphi rounds (106 and 57 professionals, respectively), 17 factors were maintained and 12 remained in doubt. The latter were evaluated at the nominal group meeting, consisting of 13 professionals who decided to eliminate 5 factors, include 3, and keep 3 as doubt. After the 8-person research team meeting, 14 potential factors were finally selected. They are related to the place of residence, the health state and social situation of the patients, as well as the health care provided at home.
ConclusionsThe identified factors could serve for improving the organization and optimize the daily word of the HaH professionals.
La hospitalización a domicilio (HaD) proporciona tratamiento sanitario activo en el domicilio, durante un tiempo limitado, para situaciones clínicas que de otro modo requerirían un ingreso hospitalario1. Es una alternativa a la asistencia sanitaria habitual2, impulsada en los últimos años por el incremento de enfermedades crónicas asociado al envejecimiento poblacional, así como por la racionalización del uso de servicios sanitarios3. La aparición de nuevas tecnologías y tratamientos ha favorecido este tipo de atención. En la actualidad, a nivel nacional, este servicio cuenta con un total de 109 unidades de gestión pública y 4 de gestión privada (www.sehad.org). La HaD presenta una serie de ventajas frente a la hospitalización convencional, como menos infecciones hospitalarias, reingresos y costes, y un alto nivel de satisfacción del paciente4,5. Asimismo, en España, la reciente creación de unidades HaD para el tratamiento de casos COVID-19ha demostrado ser una solución eficaz para la sobrecarga producida por la pandemia6.
La Comunidad Autónoma del País Vasco (CAPV) cuenta actualmente con 11 unidades HaD (6 en Gipuzkoa, 4 en Bizkaia, 1 en Araba), en las que trabajan profesionales de medicina, enfermería y administración (www.svhad.net). La asignación de recursos a estas unidades depende del número de usuarios y la carga de trabajo que estos suponen. Poder predecir esta carga permitiría optimizar la gestión de las unidades y mejoraría la distribución de sus recursos. Sin embargo, hasta el momento la literatura disponible sobre este tema es escasa7,8. La mayor parte de los estudios que enfocan en el provienen principalmente del ámbito de cuidados a domicilio, que engloba la prestación de diferentes servicios, como el desarrollo de actividades de la vida diaria y el seguimiento de enfermedades crónicas. En estos estudios las características sociodemográficas, el estado de salud o la ubicación del centro de trabajo son algunos de los factores que se asocian con las arribas mencionadas cargas9-11. Pero el ámbito de los cuidados a domicilio no corresponde con la definición HaD a la que el presente trabajo hace referencia, hecho que limita su valor. Asimismo, estos datos provienen de trabajos no recientes, realizados mayoritariamente en otros países, por lo que dicha información puede que no sea generalizable a España.
Ante la falta de datos actualizados, basados en el ámbito de interés, es fundamental avanzar en la identificación y selección de los principales factores que determinan la carga de trabajo en este medio y hacerlo contando con la participación de profesionales de nuestro entorno. El objetivo del estudio actual fue identificar y priorizar los factores determinantes más relevantes para valorar la carga de trabajo de los profesionales sanitarios en HaD.
MÉTODOSEstudio cualitativo de 4 fases: a) búsqueda sistemática y revisión de la literatura, para determinar los factores asociados a la carga de trabajo de los profesionales sanitarios de HaD; b) grupo de expertos, para depurar el listado de factores identificados en la literatura; c) método de consenso, para alcanzar un acuerdo sobre los factores en las fases anteriores, y d) reunión del equipo investigador, para determinar los factores más relevantes a considerar como asociados a las cargas de trabajo HaD. En el estudio, realizado entre enero-diciembre 2019, participaron las 10 unidades HaD de la CAPV que estaban en funcionamiento en aquel momento.
Búsqueda sistemática y revisión de la literaturaSe realizó una búsqueda sistemática de la literatura en Medline, Embase y Cinahl de estudios publicados hasta marzo 2019, para obtener un listado preliminar de factores potencialmente relacionados con las cargas de trabajo en HaD. Se combinaron términos relacionados con HaD/atención domiciliaria, cargas de trabajo e instrumentos de medida. Se incluyeron artículos en inglés, castellano, alemán, francés, portugués, italiano o griego. Se excluyeron resúmenes de congresos, cartas al editor y protocolos de estudios que no aportasen información sobre factores asociados a la carga asistencial. También se excluyeron estudios sobre pacientes institucionalizados, cargas de trabajo profesional en atención primaria, de farmacia HaD, de trabajo social, de cuidadores informales, de casos clínicos o series con<8 casos. Los títulos y los resúmenes fueron revisados por 4revisores divididos en 2equipos. Cada equipo evaluó de forma independiente la mitad de las referencias identificadas. Las diferencias se acordaron por consenso. Para cada estudio incluido tras la revisión de títulos-resúmenes se extrajo información, tanto cuantitativa como cualitativa, sobre los posibles factores asociados a las cargas de trabajo y el modo de su registro. Dicha extracción se realizó por los mismos revisores. El trabajo completo de la búsqueda sistemática y revisión de la literatura se encuentra en la siguiente publicación12.
Grupo de expertosEste grupo analizó y depuró el listado de factores identificados en la revisión de la literatura. Estaba formado por profesionales de medicina HaD de varios hospitales de Osakidetza, con amplia experiencia y elegidos por muestreo aleatorio. Concretamente en el participaron 8 profesionales: 4 de ellas mujeres, 4 de Gipuzkoa, 3 de Bizkaia y 1 de Araba. Cada experto recibió los factores a valorar, junto con una explicación sobre cómo se medían dichos factores, y se les explicó la tarea a realizar: decir si el factor presentado era importante y debiera incluirse en una herramienta de predicción de la carga de trabajo asociada a un paciente admitido en HaD. Cada participante emitió su voto, siguiendo su criterio con base en su propia experiencia profesional. La votación se realizó de modo anónimo en tiempo real con la aplicación móvil Sendsteps (www.sendsteps.com) con 3posibilidades de respuesta para cada factor: eliminar, mantener, duda. El criterio utilizado para eliminar un factor era que por lo menos un 87,5% de los participantes así lo considerara. Los factores que no cumplían con este criterio se mantuvieron para el método de consenso. Además, se dio la oportunidad de debatir a aquellos factores que generaran dudas y se solicitó su opinión sobre la inclusión de otros factores potencialmente relevantes, no recogidos en el listado.
Método de consensoPara conocer la opinión de los profesionales y alcanzar un acuerdo se utilizó una técnica Delphi modificada, con rondas iterativas de consulta y un grupo nominal13,14.
Técnica Delphi: primera rondaLa persona responsable de cada unidad HaD contactó con su personal invitándoles a participar en el estudio. Los que aceptaron recibieron una encuesta online con SurveyMonkey (www.surveymonkey.com). Dicha herramienta se programó para realizar de forma automática 3envíos adicionales, a los que no habían contestado aún, para incrementar la tasa de respuesta.
Se les pidió que valorasen un listado de factores de 1 (mínima) a 10 (máxima importancia), según su capacidad para predecir las cargas de trabajo HaD. Las puntuaciones se categorizaron en 3 grupos preestablecidos: 1-3; 4-7 y 8-10 puntos.
Los resultados se consideraron como: a) acuerdo: cuando ≥ 78% de los participantes puntuaron el factor dentro del grupo de puntos que contiene la mediana; b) desacuerdo: por lo menos un tercio de los panelistas puntuaron un factor de 1-3 y al menos otro tercio lo puntuó de 8-10; c) indeterminado: no se encontró acuerdo ni desacuerdo; d) apropiado mantener el factor: cuando la puntuación mediana del panel estaba entre 8-10 sin desacuerdo; e) inapropiado: cuando el valor estaba entre 1-3 sin desacuerdo, y f) incierto: si la puntuación mediana estaba entre 4-7, independientemente de si el panel estaba en desacuerdo o no15,16.
Este método no intentó obligar a los panelistas consensuar la idoneidad de los posibles factores. Además, había 2preguntas de texto abierto, una para anotar factores relevantes que no estaban en el listado y otra para comentarios.
Técnica Delphi: segunda rondaSe preparó nuevamente una encuesta online, en este caso de 2apartados, y se distribuyó a los que completaron la primera ronda. Por un lado, los participantes puntuaron de 1 a 10 el listado de factores obtenido en la ronda previa, solicitándoles que intentaran evitar valores intermedios. Se utilizaron los mismos grupos de puntos anteriormente descritos. Por otro lado, se les pidió elegír un máximo de 10 factores entre los obtenidos en la primera ronda, que considerasen imprescindibles para predecir cargas de trabajo en HaD.
Los resultados se indicaron como: a) mantener el factor: si en el primer apartado había acuerdo entre los profesionales (considerando el anterior criterio «acuerdo») y en el segundo apartado por lo menos el 20% de los profesionales lo indicaban como «mantener», y b) duda: factores en los que en el primer apartado había acuerdo, pero en el segundo apartado no estaban entre ese 20% de elegidos para mantener.
Grupo nominalEl objetivo de esta fase fue consensuar la importancia de mantener o no aquellos factores considerados como «duda» con la técnica Delphi. Para ello, se contactó con profesionales que habían participado en las 2rondas Delphi solicitando su participación en el grupo nominal. De los 15 profesionales inicialmente convocados (10 mujeres; 8 profesionales de enfermería, 6 medicina, 1 administración), 13 acudieron a la reunión. Este consistió en una reunión presencial, donde se les facilitó un documento con los factores a consensuar, para que eligieran los que considerasen imprescindibles para predecir la carga de trabajo en HaD. Posteriormente, se puso en común lo considerado y se debatió sobre la importancia de mantener o no cada variable. Por último, se les volvió a pedir que, de manera individual, puntuaran de nuevo la prioridad de las variables.
Reunión del equipo investigadorEn esta fase se realizó una reunión presencial con los integrantes del equipo investigador (8 personas, 5 de ellas mujeres; 4 profesionales de medicina, 1 de enfermería, y 3 técnicos de unidades de investigación). Se revisaron nuevamente los factores obtenidos a través del método de consenso, además del posible instrumento de medición de dichos factores y la forma de obtención de los mismos (p. ej., de la historia clínica electrónica [HCE] o mediante entrevistas directas utilizando cuadernos de recogida de datos).
Análisis estadísticoLos datos se estudiaron mediante medianas, frecuencias y porcentajes. Los análisis se realizaron con el programa SAS 9.3 (SAS Institute, Cary, NC, EE. UU.). En el manuscrito actual se presentan las decisiones tomadas con base en los datos de cada fase, y no los estadísticos descriptivos per se.
Consideraciones éticasEl estudio fue aprobado por el Comité de Ética de la Investigación con Medicamentos de Euskadi (PI2019025, acta: 04/2020). Los profesionales participantes dieron su consentimiento para dicha participación.
ResultadosLas fases del estudio se describen en la figura 1. Las variables obtenidas en la búsqueda sistemática y revisión de la literatura, la técnica Delphi y el grupo nominal se presentan en la tabla 1. En la búsqueda sistemática y revisión de la literatura, se identificaron un total de 85 posibles factores (Apéndice A). Tras una revisión inicial por el equipo investigador, se eliminaron 3 herramientas de medición de resultados, por no considerarse factores determinantes. Los factores incluidos tenían que ver principalmente con las características sociodemográficas, de la vivienda, el estado de salud, la atención prestada al paciente, así como las características de los profesionales.
Resultados obtenidos en la búsqueda sistemática y revisión de la literatura, la técnica Delphi y el grupo nominal
| Factores | Búsqueda sistemática y revisión | Grupo de expertos | 1.ª rondaT. Delphi | 2.ª rondaT. Delphi | Grupo nominal |
|---|---|---|---|---|---|
| 1. Época del año/tiempo climático | √ | √ | √ | X | |
| 2. Desplazamiento al domicilio (en km o tiempo) | √ | √ | √ | √ | √ |
| 3. Lugar de residencia | √ | X | |||
| 4. Estado de la vivienda | √ | X | |||
| 5. Edad del paciente | √ | √ | √ | ? | X |
| 6. Sexo del paciente | √ | X | |||
| 7. Raza del paciente | √ | X | |||
| 8. Estado civil del paciente | √ | X | |||
| 9. Situación laboral del paciente | √ | X | |||
| 10. Formas de convivencia | √ | X | |||
| 11. Estado cognitivo del paciente | √ | √ | √ | X | |
| 12. Estabilidad emocional del paciente en la admisión | √ | √ | √ | √ | √ |
| 13. Diagnósticos | √ | √ | √ | √ | √ |
| 14. Nivel de gravedad del paciente | √ | √b | √ | √ | √ |
| 15. Categoría de los pacientes | √ | √ | √ | X | |
| 16. Pronóstico | √ | √b | √ | √ | √ |
| 17. Estado funcional del paciente | √ | √ | √ | ? | √ |
| 18. Situación social del paciente | √ | √ | √ | √ | √ |
| 19. Deterioro psicosocial del paciente/miembros de la familia | √ | X | |||
| 20. Situación del cliente | √ | X | |||
| 21. Allied health services | √ | X | |||
| 22. Agencia aseguradora | √ | X | |||
| 23. Directiva avanzada | √ | X | |||
| 24. Reclutamiento en Medicaid | √ | X | |||
| 25. Periodo de reclutamiento | √ | X | |||
| 26. De dónde deriva el paciente | √ | √ | √ | X | |
| 27. Hospitalización | √ | √ | √ | X | |
| 28. Pacientes que recibieron visitas domiciliarias de urgencia antes de la evaluación inicial | √ | X | |||
| 29. Visita de Admisión | √ | √ | √ | √ | √ |
| 30. Ser admitido durante el fin de semana | √ | √ | √ | √ | √ |
| 31. Admisiones | √ | √ | √ | X | |
| 32. Tiempo extra requerido en la admisión del paciente | √ | X | |||
| 33. Motivo de la visita | √ | √ | √ | √ | √ |
| 34. Resultados a los 12 meses | √ | X | |||
| 35. Tiempo antes de la muerte | √ | X | |||
| 36. Seguimiento | √ | √ | √ | X | |
| 37. Nivel de cuidados al ingreso | √ | X | |||
| 38. Cuidados realizados por enfermería durante la visita | √ | √ | √ | √ | √ |
| 39. Intensidad de enfermería | √ | X | |||
| 40. Tipo de procedimiento | √ | √ | √ | X | |
| 41. Dificultad o complejidad del cuidado prestado | √ | X | |||
| 42. Protocolo de visita al proveedor | √ | X | |||
| 43. Sistema de soporte | √ | X | |||
| 44. Evaluación de las necesidades y capacidades de los clientes y de la familia | √ | √ | √ | X | |
| 45. Servicios de apoyo nutricional | √ | √ | √ | ? | √d |
| 46. Servicios de apoyo-terapia física/terapia ocupacional/terapia del lenguaje | √ | X | |||
| 47. Necesidades de apoyo psicosocial | √ | √ | √ | ? | ? |
| 48. Necesidades de cuidados físicos (procedimientos técnicos) | √ | √ | √ | ? | X |
| 49. Juicio clínico requerido/necesidades de evaluación | √ | √ | √ | X | |
| 50. Coordinación de cuidados | √ | √ | √ | ? | ? |
| 51. Recibir cuidado personal | √ | X | |||
| 52. Curvas de aprendizaje para nuevos programas informáticos | √ | X | |||
| 53. Educación al paciente | √ | √ | √ | √ | √ |
| 54. Relación de los profesionales con los clientes y con la familia | √ | √ | √ | √ | √ |
| 55. Medicación | √ | √ | √ | X | |
| 56. Disponibilidad de material | √ | X | |||
| 57. Número de llamadas telefónicas durante las visitas | √ | √ | √ | X | |
| 58. Número esperado de llamadas telefónicas posteriores a la visita | √ | X | |||
| 59. Número de visitas a domicilio | √ | √ | √ | √ | √ |
| 60. Duración total de los cuidados | √ | √ | √ | √ | √ |
| 61. Frecuencia de visitas estimada | √ | √ | √ | ? | X |
| 62. Tiempo de cuidados indirectos | √ | √ | √ | X | |
| 63. Clientes muy probables en pedir visitas extra | √ | X | |||
| 64. Cuidador (familiar/externo/residencia) | √ | √ | √ | ? | √c |
| 65. Número de enfermeras | √ | √ | √ | ? | X |
| 66. Número de cuidadores formales | √ | √ | √ | X | |
| 67. Autoeficacia de enfermería | √ | X | |||
| 68. Edad del profesional | √ | X | |||
| 69. Sexo del profesional | √ | X | |||
| 70. Formación del profesional | √ | X | |||
| 71. Experiencia del profesional | √ | √ | √ | √ | √ |
| 72. Ocupación del profesional | √ | X | |||
| 73. Posición en el equipo | √ | X | |||
| 74. Turnos de trabajo | √ | X | |||
| 75. Trabajar con estudiantes de enfermería | √ | X | |||
| 76. Servicios de alta tecnología (como la terapia intravenosa) | √ | √ | √ | ? | √d |
| 77. Grado de atención a largo plazo | √ | X | |||
| 78. Estado al alta | √ | X | |||
| 79. Operaciones | √ | X | |||
| 80. Utiliza otros servicios profesionales o no profesionales | √ | X | |||
| 81. Dispositivo de asistencia | √ | X | |||
| 82. Situaciones de vida | √ | X | |||
| 83. Puntuación total en el Health Status Scale | √a | ||||
| 84. Índice de clasificación de enfermería para la asistencia sanitaria domiciliaria | √a | ||||
| 85. Herramienta de evaluación de cargas de trabajo para cuidados comunitarios. | √a | ||||
| 86. Nivel de estudios del cuidador | √ | √ | X | ||
| 87. Estado laboral del cuidador | √ | √ | X | ||
| 88. Sexo del cuidador | √ | √ | X | ||
| 89. Edad del cuidador | √ | √ | X | ||
| 90. Reingreso | √ | √ | X | ||
| 91. Número de exploraciones radiológicas | √ | √ | X | ||
| 92. Número de pruebas de laboratorio | √ | √ | X | ||
| 93. Comorbilidades | √ | √ | √ | √ | |
| 94. Dificultad de comunicación con el paciente (por idioma o deterioro) | √ | √ | ? | ? | |
| 95. Hospital | √ | X | |||
| 96. Pacientes con episodios previos de HAD | √ | X | |||
| 97. Primera visita de sedación | √ | √ | √ | ||
| 98. Desconocimiento del paciente sobre su diagnóstico y pronóstico | √ | √ | √ | ||
| 99. Trabajo administrativo de informes, altas, etc. | √ | ? | X |
√: factor incluido. X: factor excluido. : factor no valorado en esa fase por haber sido excluido en la fase previa. ?: factor “en duda”.
a Eliminados por el equipo investigador por no considerarse factores determinantes.
b Dos factores fusionados en un único factor denominado: Nivel de gravedad/pronostico.
c Factor reformulado: 64. Cuidador familiar/externo/residencia → 64. Paciente institucionalizado o no.
d Dos factores fusionados en un único factor denominado: Tiempo de educación que requiere la técnica de soporte.
A continuación, se reunió a un grupo expertos profesionales. Tras la valoración de los factores identificados en la revisión de la literatura, se excluyeron 43 factores, 14 por consenso en la votación con Sendsteps y otros 29 tras el debate posterior. Además, 2factores (14. Nivel de gravedad del paciente, 16. Pronóstico) se fusionaron en uno (Nivel de gravedad del paciente/pronóstico), por lo que se mantuvieron 38, y se añadieron 10 nuevos factores que los expertos consideraron relevantes.
En la primera ronda Delphi, de los 203 profesionales empleados HaD en aquel momento, 196 (97%) aceptaron participar, y se obtuvieron 106 respuestas (54%). El 79% de los participantes en esta ronda fueron mujeres; 53% profesionales de enfermería, 45% medicina y 2% administración. Su distribución por territorio fue: 55% Gipuzkoa, 39% Bizkaia y 6% Araba. De los 48 factores valorados, se mantuvieron todos menos uno, y se añadieron 4 factores adicionales. En la segunda ronda Delphi, 57/106 (54%) profesionales devolvieron la encuesta. Tras el análisis de los datos, se decidió excluir 22 factores, incluir 17 y mantener 12 en duda.
Después, en la reunión del grupo nominal, se valoraron los 12 factores en duda de la fase anterior, y se decidió excluir 5 factores, incluir 3 reformulados y otros 3 quedaron aún en duda. Como resultado del Delphi y del grupo nominal quedaron excluidos 27, incluidos 20, y en duda 3 factores.
Finalmente, estos resultados se evaluaron en la última fase del estudio por el equipo investigador. Este grupo decidió excluir 13 factores, mantener 13 (3 de ellos eliminados previamente), y añadir un nuevo factor. Los factores finalmente incluidos (tabla 2) tienen que ver con la ubicación del domicilio (factores: 1-2), el estado de salud y la situación social del paciente (f: 3-10), y con la asistencia sanitaria prestada en el domicilio (f: 11-14).
Factores incluidos y excluidos de la reunión final del equipo investigador, donde se evaluaron los resultados del Delphi y del grupo nominal
| Factores incluidos |
| 1. Distancia al domicilio en kma |
| 2. Lugar de residenciab |
| 3. Estabilidad emocional del paciente en la admisión (HADS) |
| 4. Diagnóstico principal que motiva la atención por HaD |
| 5. Nivel de gravedad/pronóstico del paciente (WPSS) |
| 6. Categoría del pacienteb |
| 7. Estado funcional del paciente (Barthel) |
| 8. Situación social del paciente (Gijón) |
| 9. Comorbilidades (Charlson) |
| 10. Modalidad de episodio asistencialc |
| 11. Tipo de procedimientob |
| 12. Comunicación con el paciente y la familiaa |
| 13. Tiempo de instrucción en técnicas al paciente y familiaa |
| 14. Conocimiento del paciente sobre su diagnóstico y pronósticoa |
| Factores excluidos |
| 1. Visita de admisión |
| 2. Ser admitido durante el fin de semana |
| 3. Motivo de la visita |
| 4. Cuidados realizados por enfermería durante la visita |
| 5. Necesidades de apoyo psicosocial |
| 6. Coordinación de cuidados |
| 7. Educación al paciente |
| 8. Relación de los profesionales con los clientes y con la familia |
| 9. Número de visitas en domicilio |
| 10. Duración total de los cuidados |
| 11. Paciente institucionalizado o no |
| 12. Experiencia del profesional |
| 13. Primera visita para sedación |
La enumeración de los factores no coincide con los de la Tabla 1. Se indican los factores a: reformulados tras cambios de redacción, b: previamente excluidos, que se han vuelto a incluir, o c: nuevos, añadidos en esta fase. Se indican entre paréntesis los nombres de las escalas que los profesionales consideran relevantes para la evaluación de ciertos factores. HADS: Escala de Ansiedad y Depresión Hospitalaria. WPSS: Worthing Physiological Scoring System. Barthel: Índice de Actividades básicas de la Vida Diaria. Gijón: Escala de valoración socio-familiar. Charlson: Índice de comorbilidad.
El presente estudio identificó 14 factores relacionados con las cargas de trabajo en HaD. A continuación, se discuten estos resultados, y las formas sugeridas para su medición.
Dos factores relacionados con la ubicación de la residencia habitual (distancia, lugar) fueron considerados como relevantes. El lugar de residencia, indicado en la literatura o en categorías (rural/urbano/semiurbano) o como código postal, fue inicialmente excluido. En el territorio de la CAPV, principalmente compuesto por entornos rurales, pueblos, y pequeñas ciudades esta información no aportaba, según los profesionales, valor añadido. La distancia hasta el domicilio se consideró un indicador más adecuado. En la última fase del estudio, el factor lugar se reintrodujo, con 2opciones de respuesta (domicilio/residencia), para diferenciar los usuarios que viven en residencias sociosanitarias. Ninguno de los 2factores se ha mencionado antes como condicionante de las cargas de trabajo HaD8,17,18.
Ocho de los factores finales, hacen referencia a la salud y situación social del paciente. Entre ellos la estabilidad emocional de los usuarios, mencionado solamente en un estudio de cuidados a largo plazo, y evaluado por los propios profesionales con una pregunta tipo Likert con 4 alternativas de respuesta19. Nuestros expertos consideraron más adecuado utilizar una escala específica para tal fin, como el Hospital Anxiety and Depression Scale (HADS), que mide ansiedad y depresión20. El diagnóstico principal fue referenciado en múltiples publicaciones, con categorías variables según el tipo de usuarios y las enfermedades estudiadas10,17,21. Nuestro grupo propone que dicha variable se extraiga del código CIE-10, por lo que las categorías finalmente consideradas dependerán, al igual que en los estudios anteriores, de los diagnósticos de los pacientes. El nivel de gravedad/pronóstico del paciente se midió por diferentes herramientas que requieren de evaluación clínica22-24, mientras que en ocasiones no se indicó una forma de medición25,26. Este factor se mantuvo como relevante en todas las fases del presente trabajo, aunque sin especificar cómo medirlo. Tras la reunión final del equipo investigador se decidió que su valoración se realizara por la escala Worthing Physiological Scoring System (2007). Se basa en 6constantes fisiológicas: «frecuencia respiratoria, pulsaciones, presión sanguínea sistólica, temperatura axilar, saturación de oxígeno aire ambiente, nivel de conciencia del usuario», y presenta una alta capacidad pronóstica en cuanto a la mortalidad a medio plazo27. La categoría del paciente hace referencia a la clasificación del usuario según su estado. En la reunión final se establecieron 8alternativas de respuesta (agudo, crónico, oncológico, paliativo no oncológico, paliativo oncológico, quirúrgico simple, quirúrgico complicado o curas complejas, trasplante hepático) que reflejan el tipo de usuarios de las unidades HaD de la CAPV.
Aunque el estado funcional ha sido previamente valorado en estudios realizados con pacientes HaD8,17, la situación social no se suele tener en cuenta en el ámbito de interés. Ambos factores se mantuvieron como relevantes en todas las fases del presente trabajo. Aunque según la evidencia recopilada su medición no está consensuada, en nuestro ámbito se considera que las herramientas más adecuadas serían Barthel28 y Gijón29, respectivamente; que se registran además en las HCE de Osakidetza. El factor comorbilidades fue introducido por el grupo de expertos. Aunque en ocasiones comorbilidad y diagnóstico principal coinciden, es pertinente recopilar información sobre ambos, ya que ofrecen una visión más completa de los usuarios. Para dicho registro se propone el índice de Charlson30, cuya cumplimentación también se puede realizar por las HCE. Asimismo, la modalidad del episodio asistencial, fue incluido en la reunión final del equipo investigador. A pesar de que este factor no se encontró descrito en las referencias revisadas, los expertos aseguran que se trata de un elemento muy relevante. Las opciones de respuesta sugeridas por los profesionales son: hospitalización de continuación, hospitalización de inicio, hospital de día, consulta.
En cuando a los 4 factores relacionados con la asistencia sanitaria prestada, los profesionales han contemplado un total de 33 posibles tipos de procedimientos (Apéndice B). La comunicación con el paciente y la familia se presentó como relevante por un estudio cualitativo, sin concretar su modo de medición31. Nuestro trabajo propone una valoración subjetiva (respuestas: adecuada/inadecuada) por parte de los sanitarios. El tiempo de instrucción fue otro de los factores de la lista final9. El equipo investigador debatió sobre la factibilidad de registrar estos tiempos correctamente, ya que dicha instrucción puede estar realizándose durante casi toda la visita, o en diferentes momentos de la misma. Finalmente, el conocimiento del paciente sobre su diagnóstico y pronóstico, se consideró también de relevancia. Se trata de un factor introducido tras la primera ronda Delphi, pero cabe aclarar que hace referencia solo a pacientes oncológicos o terminales, hecho que limita su aplicación.
La edad y el sexo fueron identificados anteriormente como relacionados con la carga de trabajo profesional tanto para cuidados a domicilio, como para pacientes terminales17,19, pero ambos resultaron excluidos por los profesionales participantes en este trabajo.
La mayor fortaleza del presente estudio fue la representación de todas las unidades HaD de la CAPV, con actividad asistencial en aquel momento y la participación de diferentes perfiles profesionales, que permitió obtener una visión muy completa del tema analizado. También, que se combinaron varias metodologías, para alcanzar los objetivos definidos. Aunque inicialmente se obtuvo un elevado número de posibles factores, es importante recalcar que la mayoría de ellos no se basó en referencias del ámbito HaD, precisamente por la escasez de las mismas. Durante el proceso de consenso, los profesionales añadieron factores no descritos anteriormente, que resalta el valor del este trabajo.
La principal limitación tiene que ver con la ausencia de una definición precisa de los factores recogidos de la literatura. El grupo de expertos recibió el listado de factores y una explicación del modo en que fueron registrados en los artículos identificados. Sin embargo, en las siguientes fases del estudio esta información fue muy resumida, para no sobrecargar las encuestas online. Como resultado, el proceso de selección de factores se vio entorpecido por la dificultad en la comprensión de ciertos factores. Esta limitación fue tenida en cuenta en las reuniones presenciales del grupo nominal y del equipo investigador, donde se aportaron más detalles para facilitar la toma de decisiones. A pesar de que se invitó a participar a todos los profesionales de las unidades HaD el número de respuestas disminuyó en cada ronda Delphi. Sin embargo, se consiguió alcanzar un tamaño muestral adecuado para el desarrollo de este trabajo14. Por último, cabe aclarar que, a pesar de que la revisión sistemática, en la que se basó el proceso Delphi, consideró la evidencia publicada hasta marzo del 2019 (p. ej., prepandemia COVID-19), una ampliación de esta búsqueda hasta diciembre del 2021 no encontró referencias adicionales más recientes12.
ConclusionesLos factores identificados pueden contribuir en la construcción de una herramienta de predicción de la carga de trabajo profesional en el ámbito HaD. Dicha herramienta ayudaría a mejorar tanto la organización como la calidad del trabajo diario de este servicio. La construcción de la misma, con base en datos de pacientes HaD, es el siguiente paso de la presente línea de trabajo.
AutoríaN. González, M. Orive, K. Vrotsou, I. Vergara diseñaron el estudio y realizaron la adquisición de los datos.
I. Vergara, N. Pascual, C. Guerra, R. Garcia, J. Ortiz, J. Onaindia, J. Regalado, M. Millet participaron en las Rondas Delphi.
K. Vrotsou llevó a cabo el análisis estadístico de los datos.
K. Vrotsou, M. Orive, N. González redactaron la primera versión del manuscrito.
Todas las personas firmantes contribuyeron a la interpretación de los datos, realizaron una revisión crítica del manuscrito y aprobaron la versión final para su publicación.
Declaración de transparenciaLa autora para la correspondencia, en nombre del resto de las personas firmantes, garantiza la precisión, transparencia y honestidad de los datos y la información contenida en el estudio; que ninguna información relevante ha sido omitida; y que todas las discrepancias entre autores/autoras han sido adecuadamente resueltas y descritas.
FinanciaciónEl presente trabajo ha sido financiado del Departamento de Salud del Gobierno Vasco, España (Expediente 2018111078).
Conflicto de interesesJ. Regalado-de los Cobos es tesorero (no remunerado) de la Sociedad Española de Hospitalización a Domicilio. M. Millet-Sampedro es vocal (no remunerado) de la Sociedad Vasca de Hospitalización a Domicilio. El resto de los autores declaran no tener ningún conflicto de intereses.
Queremos expresar nuestro agradecimiento a los profesionales de hospitalización a domicilio del País Vasco que han participado en este estudio por su tiempo y esfuerzo. También a nuestra compañera Mónica Machón por su ayuda y aportaciones durante la redacción del presente manuscrito.
1. Adams CE, DeFrates D, Travis K. Intensity of care by discipline for selected home health diagnoses. Home Care Provid. 2000;5(6):208–12.
2. Adams CE, Michel Y, DeFrates D, Corbett CF. Effect of locale on health status and direct care time of rural versus urban home health patients. J Nurs Adm. 2001;31(5):244–51.
3. Algera-Osinga JT, Halfens R, Hasman A, Wiersma D. A Dutch patient classification system for community care. J Nurs Adm. 1994;24(7–8):32–8.
4. Anderson F, Downing GM, Hill J, Casorso L, Lerch N. Palliative Performance Scale (PPS): A new tool. J Palliat Care. 1996;12(1):5–11.
5. Ballard S MR. Quantifying nursing needs in home health care. Nurs Res. 1983;32(4):236–41.
6. Bergeron R Vezina L Aubin M. LA. Which physicians make home visits and why? A survey. Cmaj. 1999;161(4):369–73.
7. Bonifassi L, Demeleumeester R BG. Charge en soins infirmiers et H.A.D. Rev Infirm. 1994;3:49–52.
8. Byrne G, Brady AM, Horan P, MacGregor C, Begley C. Assessment of dependency levels of older people in the community and measurement of nursing workload. J Adv Nurs. 2007;60(1):39–49.
9. Cawthorn L RL. Workload measurement in a community care program. Nurs Econ. 2008;26(1):45–8.
10. Churness VH, Kleffel D, Onodera M. Home health patient classification system. Home Healthc Nurse. 1991;9(2):14–22.
11. Cloonan PA, Sinister GF. Care Coordination: A Resource-Intensive Component of Home Health Nursing Practice. Public Health Nurs. 1990;7(4):204–8.
12. Cloutier E, David H, Ledoux É, Bourdouxhe M, Gagnon I, Ouellet F. Effects of government policies on the work of home care personnel and their occupational health and safety. Work. 2008;30(4):389–402.
13. Cloutier E, David H, Ledoux E, Gagnon I, Bourdouxhe M, Ouellet F. Restructuring of the Québec health network and its effects on the profession of home health aides and their occupational health and safety. New Solut. 2007;17(1):83–95.
14. Cox CL, Wood JE, Montgomery AC, Smith PC. Patient Classification in Home Health Care: Are We Ready? Public Health Nurs. 1990;7(3):130–7.
15. Disler PB Smith BP RCW. Predicting hours of care needed. Arch Phys Med Rehabil. 1993;74(2):139–43.
16. Ferrant A. An acuity-based case weight system for equitable clinician case loads. Home Heal Nurse. 2004;12(12):815–9.
17. Flo J, Landmark B, Hatlevik OE, Fagerström L. Using a new interrater reliability method to test the modified Oulu Patient Classification instrument in home health care. Nurs Open. 2018;5(2):167–75.
18. Gené Badia J, Borràs Santos A, Carles Contel Segura J, Camprubí Casellas MD, Cegri Lombardo F, Heras Tebar A, et al. Nursing workload predictors in Catalonia (Spain): A home care cohort study. Gac Sanit. 2011;25(4):308–13.
19. Hays BJ. Nursing care requirements and resource consumption in home health care. Nurs Res. 1992;41(3):138–43.
20. Hays BJ. Nursing intensity as a predictor of resource consumption in public health nursing. Nurs Res. 1995;44(2):106–10.
21. Hays BJ, Willborn EH. Characteristics of clients who receive home health aide service. Public Heal Nur. 1996;13(1):58–64.
22. Harrold J, Byhoff E, Harris P, Szolarova R, Bender L, Craig T, et al. All hospice patients are not equal: Development of a visit-based acuity index. J Palliat Med. 2014;17(2):135–40.
23. Harvey C, Killaspy H, Martino S, White S, Priebe S, Wright C, et al. A comparison of the implementation of Assertive Community Treatment in Melbourne, Australia and London, England. Epidemiol Psychiatr Sci. 2011;20(2):151–61.
24. Helberg JL. Reliability of the nursing classification index for home healthcare. Nurs Manag. 1989;20(3):48–50, 54–6.
25. Hertz A, Lahrichi N. A patient assignment algorithm for home care services. J Oper Res Soc. 2009;60(4):481–95.
26. Holm SG, Angelsen RO. A descriptive retrospective study of time consumption in home care services: How do employees use their working time? BMC Health Serv Res. 2014;14(1):1–10.
27. Johansson K, Lilja M, Petersson I, Borell L. Performance of activities of daily living in a sample of applicants for home modification services. Scand J Occup Ther. 2007;14(1):44–53.
28. Katahira N, Tsukasaki K. Nursing care in multifunctional small group homes providing day, visiting and overnight services for older people living at home. Int J Nurs Pract. 2016;22(6):605–15.
29. Kim TY, Marek KD, Coenen A. Identifying care coordination interventions provided to community-dwelling older adults using electronic health records. CIN - Comput Informatics Nurs. 2016;34(7):304–12.
30. Lahrichi N, Lapierre SD, Hertz A, Talib A, Bouvier L. Analysis of a territorial approach to the delivery of nursing home care services based on historical data. J Med Syst. 2006;30(4):283–91.
31. Lee TT, Mills ME. Analysis of patient profile in predicting home care resource utilization and outcomes. J Nurs Adm. 2000;30(2):67–75.
32. Martin DL. Classifying home health patients based on nursing resource consumption: model development and validation. 1990.
33. Mendoza Ruiz de Zuazu H, Regalado de los Cobos J, Altuna Basurto E, Cía Ruiz JM, Aros Borau F, Lopetegui Eraso P. Tratamiento de la insuficiencia cardíaca en régimen de hospitalización a domicilio. Estudio de 158 pacientes. Med Clin (Barc). 2003;120(11):405–7.
34. Milanese G, Abeni D, Cancelli A, Brancato G, Fabrizi E, Borgia P, et al. Heterogeneity of home care assistance needs of people with AIDS. AIDS Care - Psychol Socio-Medical Asp AIDS/HIV. 1997;9(1):27–34.
35. Mildon BL. The Concept of Home Care Nursing Workload: Analysis and Significance [Internet]. ProQuest Dissertations and Theses. 2011. Available from: http://search.proquest.com/docview/920130026?accountid=14477%5Cnhttps://nevada.ual.es/biblioteca/gtb/sod/poa_login.php?centro=$UALMG&sid=$UALMG&title=&atitle=&aulast=Mildon,+Barbara+L.&date=2011&volume=&issue=&pages=
36. Montalto M, Lui B, Mullins A, Woodmason K. Medically-managed Hospital in the Home: 7 year study of mortality and unplanned interruption. Aust Heal Rev. 2010;34(3):269–75.
37. Mosquera F, Smet P, Vanden Berghe G. Flexible home care scheduling. Omega (United Kingdom). 2019;83:80–95.
38. Nordberg G, von Strauss E, Kåreholt I, Johansson L, Wimo A. The amount of informal and formal care among non-demented and demented elderly persons - Results from a Swedish population-based study. Int J Geriatr Psychiatry. 2005;20(9):862–71.
39. Ogawa K. Workload of home health care nurses in Japan. 2008.
40. Pasavaris B. Patient classification tool in home health care. Home Heal Nurse. 1989;7(1):28–33.
41. Payne SMC, Thomas CP, Fitzpatrick T, Abdel-Rahman M, Kayne HL. Determinants of Home Health Visit Length: Results of a Multisite Prospective Study. Med Care. 1998;36(10):1500–14.
42. Penning MJ, Brackley ME, Allan DE. Home care and health reform: Changes in home care utilization in one Canadian province, 1990-2000. Gerontologist. 2006;46(6):744–58.
43. Peters DA. Development of a community health intensity rating scale. Nurs Res. 1988;37(4).
44. Pinsonnault E, Desrosiers J, Dubuc N, Kalfat H, Colvez A, Delli-Colli N. Functional autonomy measurement system: Development of a social subscale. Arch Gerontol Geriatr. 2003;37(3):223–33.
45. Preuss G, Miriam L, Schäcke G. Situation and Konzeption der häuslichen Krankenpflege eine arbeitsmedizinische Betrachtung. Zbl Artbeitsmed. 2004;54(2):34–41.
46. Rice R. Home health care nurses report case load averages and daily visit frequencies: A national survey. Geriatr Nurs (Minneap). 1997;18(2):85–6.
47. Seow H Howell D Dy SM. BL. How end-of-life home care services are used from admission to death: a population-based cohort study. J Palliat Care. 2010;26(4):270–8.
48. Stajduhar KI, Funk L, Roberts D, McLeod B, Cloutier-Fisher D, Wilkinson C, et al. Home care nurses’ decisions about the need for and amount of service at the end of life. J Adv Nurs. 2011;67(2):276–86.
49. Stark AJ Gutman GM Brothers KM LD. Characteristics of clients generating high administrative workload in a long-term care program. Can J Public Heal. 1984;75(4):294–300.
50. Storfjell JL Easley CE. ACE. Analysis and management of home health nursing caseloads and workloads. J Nurs Adm. 1997;27(9):24–33.
51. Tiesinga LJ, Halfens RJG, Algera-Osinga JT, Hasman A. The application of a factor evaluation system for community nursing in the Netherlands. J Nurs Manag. 1994;2(4):175–9.
52. Trisolini MG, Parks Thomas C, Cashman SB, Payne SMC. Resource utilization in home health care: Results of a prospective study. Home Health Care Serv Q. 1994;15(1):19–41.
53. Vecchio N, Stevens S. Predicting professional resource input in home care: the ONI survey. Aust Health Rev. 2007;31(3):401–10.
54. Williams BC, Phillips EK, Torner JC, Irvine AA. Predicting utilization of home health resources: Important data from routinely collected information. Med Care. 1990;28(5):379–91.
| LISTADO DE PROCEDIMIENTOS |
|---|
| 1. Canalización y cuidados de algún acceso venoso periférico |
| 2. Canalización de acceso venoso tipo PICC o línea media (por parte del personal de HAD o por otro personal) |
| 3. Cuidados de acceso venoso tipo PICC o línea media |
| 4. Cuidados de acceso venoso central |
| 5. Canalización y/o cuidados de algún acceso subcutáneo |
| 6. Colocación, recambio o cuidados de sonda uretral |
| 7. Cuidados de ostomía de eliminación urológica |
| 8. Cuidados de ostomía de eliminación digestiva |
| 9. Heridas o lesiones cutáneas cerradas (heridas con sutura, necrosis cutánea cubierta) que requieren cura simple (lavado y antiséptico ± cobertura) |
| 10. Heridas o lesiones cutáneas abiertas (dehiscencias, úlceras, traumáticas) que requieren cura |
| 11. Curas con presión negativa con depósito |
| 12. Curas con presión negativa con sistema PICO |
| 13. Cuidados de drenaje(s) quirúrgico(s) |
| 14. Cuidados de sonda nasogástrica, gastrostomía o enterostomía |
| 15. Nutrición enteral con bomba |
| 16. Nutrición parenteral (con bomba) |
| 17. Bomba electrónica de infusión de analgesia controlada por paciente (PCA), IV o SC |
| 18. Otras bombas electrónicas de infusión IV o SC (antibióticos, antivirales, Furosemida,...) |
| 19. Infusor elastomerico IV o SC |
| 20. Tratamiento IV sin bombas ni infusores |
| 21. Tratamiento SC sin bombas ni infusores |
| 22. Cargar medicación subcutánea |
| 23. Situación de últimos días (agonía) |
| 24. Transfusión de plaquetas en domicilio |
| 25. Transfusión concentrado de hematíes en domicilio |
| 26. Realización de paracentesis |
| 27. Realización de ECG |
| 28. Obtención y procesado de muestras para laboratorios, y numero de las mismas |
| 29. Solicitud y organización de pruebas radiológicas |
| 30. Educación sanitaria: instrucción al paciente o al cuidador en técnicas complejas: nutrición parenteral, nutrición enteral en bomba, nueva educación diabetológica,... |
| 31. Uso de EPI en las visitas de forma habitual (se excluye el empleo ocasional, por ejemplo, para hacer puntualmente una toma de exudado nasofaríngeo) |
| 32. Uso habitual de precauciones de contacto |
| 33. Consultas no presenciales a lo largo del episodio, y numero de las mismas |