La fibromialgia es una forma de reumatismo no articular de origen desconocido, caracterizado por dolor musculoesquelético difuso y crónico. Estos pacientes sufren con mayor frecuencia desórdenes alimentarios, obesidad, síndrome metabólico y algunos síntomas grastrointestinales. Diferentes estudios han señalado la nutrición como factor relevante en estos pacientes, los cuales, creyendo que la dieta influye en sus síntomas, tienden a adoptar determinados patrones dietéticos. Esto, unido al acceso a información no científica acerca de dietas y suplementos, hace que resulte especialmente importante un análisis de sus conductas alimentarias, evitaciones y restricciones. El objetivo del presente estudio es describir los hábitos dietéticos y conductas de evitación alimentaria en pacientes con fibromialgia, y comparar estos datos con los de una muestra sana de características sociodemográficas similares.
MétodosEstudio descriptivo de caso control formado por personas sanas (n=60) apareadas en edad y género con el grupo con fibromialgia (n=60), cuyos hábitos alimenticios y restricciones fueron analizados a través de un cuestionario de frecuencia de consumo de alimentos, cuestionario sociodemográfico y escala de restricción alimentaria.
ResultadosSe observaron cifras significativamente superiores para el grupo con fibromialgia en el índice de masa corporal, la fluctuación del peso, el consumo de productos de herboristería y el desarrollo de dietas. El consumo de cereales, frutas, azúcares, alcohol y refrescos mostró medias significativamente menores para dicho grupo.
ConclusionesEstos resultados describen una muestra de pacientes con fibromialgia que lleva a cabo una dieta variada similar a la de la muestra sana, aunque con mayores evitaciones en determinados alimentos.
Fibromyalgia is a form of non-articular rheumatic disorder of unknown origin. It is characterized by widespread, chronic musculoskeletal pain. Patients with fibromyalgia suffer more frequently eating disorders, obesity, metabolic syndrome, and other gastrointestinal symptoms. Studies have pointed out to nutrition as a relevant factor in these patients. Some of them think that diet has an influence on fibromyalgia symptoms, and tend to adopt certain dietary patterns. This, combined with access to non-scientific information about diets and supplements, makes analysis of dietary behavior, avoidance, and restrictions particularly important. The aim of this study was to describe dietary habits and eating avoidance behaviors in patients with fibromyalgia, and to compare these data to those of a healthy sample of similar sociodemographic characteristics.
MethodsA descriptive case-control study was conducted in healthy subjects (n = 60) age and sex-matched to the fibromyalgia group (n = 60), whose eating habits and restrictions were analyzed using a food frequency questionnaire, a sociodemographic questionnaire, and a food restriction scale.
ResultsThe group with fibromyalgia had significantly higher values in body mass index, weight fluctuation, use of herbal products, and development of diets, and significantly lower mean consumption of cereals, fruits, sugars, alcohol, and soft drinks.
ConclusionsThese results describe a sample of patients with fibromyalgia who follow a varied diet similar to that of healthy subjects, but more frequently avoid certain foods.
Comparados con personas sanas, los adultos con fibromialgia (FM) sufren con mayor frecuencia desórdenes alimentarios, obesidad, síndrome metabólico, y otros síntomas grastrointestinales, como dolor abdominal, dispepsia o un vaciamiento gástrico más prolongado1–4.
De este modo, algunos problemas digestivos como el colon irritable, periodos de náuseas y/o vómitos, alteraciones en los hábitos intestinales, gastralgia, flatulencia, e incluso hinchazón y calambres después de las comidas, constituyen otro tipo de alteraciones características y poco estudiadas en pacientes con FM4. Además, algunas alergias o intolerancias alimentarias o la aparición de síntomas al ingerir principalmente pan, leche y frutas parecen ser más frecuentes en pacientes con FM5,6.
Debido a la inexistencia de un tratamiento totalmente efectivo para la FM, el abordaje terapéutico del paciente suele incluir terapia farmacológica y no farmacológica7.
Diferentes estudios han señalado a la nutrición como factor a tener en cuenta en los pacientes con FM, centrándose en diferentes vertientes. Así, encontramos trabajos sobre la mayor prevalencia de sobrepeso, obesidad y desórdenes alimentarios entre la población con FM8,9 o sobre la relación entre un alto índice de masa corporal (IMC) y el empeoramiento de su calidad de vida, centrándose en el mantenimiento de un peso normal1,10.
Algunos autores apuntan a la existencia de deficiencias nutricionales o desequilibrios que afectan a estos pacientes5. Aquellos estudios que han valorado la utilidad de los suplementos nutricionales en FM, aún con resultados positivos, no resultan concluyentes11. Lo mismo ocurre con los estudios sobre medicinas herbales de tradición china7,12.
Otros estudios hablan de los beneficios potenciales de los nutrientes con poder antioxidante, sea a través de dietas vegetarianas13 o de suplementos nutricionales como la antocianina o la soja12, o bien, se recomienda eliminar excitantes de la dieta, aunque sin evidencias que apoyen la utilidad de esta evitación14.
El sobrecrecimiento bacteriano intestinal ha sido también relacionado con la FM. Además de presentar manifestaciones similares, diversos hallazgos apoyan la hipótesis del papel que juega el sobrecrecimiento bacteriano intestinal en la FM, sobre todo para aquellos pacientes que experimentan síntomas gastrointestinales. Esto ha llevado, además, a probar con éxito la eficacia de las bifidobacterias y algunas combinaciones de probióticos15.
Según la revisión llevada a cabo por Slim et al.4, un porcentaje considerable de pacientes con FM creen que las intervenciones dietéticas presentan una gran influencia en los síntomas de la enfermedad y perciben un agravamiento sintomático como consecuencia de la ingesta de algunos alimentos, por lo que existe una tendencia general a adoptar determinados patrones dietéticos con el fin de tener un mayor control sintomático6.
Por otro lado, los pacientes con FM pueden obtener información sobre tratamientos para su enfermedad a través de televisión, prensa, asociaciones, o Internet, sin que, en muchos casos, dichos tratamientos dispongan de evidencia científica2,14. Tal es el caso de suplementos, dietas de eliminación, o la evitación y/o restricción de ciertos alimentos por consejo o por iniciativa propia5,14.
Debido a lo expuesto y a la gran cantidad de información no científica acerca de dietas y suplementos supuestamente beneficiosos a la que las personas con FM tienen acceso, resulta especialmente importante un análisis de las conductas alimentarias y los hábitos dietéticos, así como las evitaciones y restricciones llevadas a cabo por este tipo de pacientes.
El objetivo del presente estudio se centra en describir los hábitos dietéticos y conductas de evitación alimentaria en pacientes con FM, y comparar estos datos con los de una muestra sana de características sociodemográficas similares.
Material y métodosParticipantesSe trata de un estudio descriptivo de caso control formado por personas sanas apareadas en edad y género con el grupo de pacientes con FM.
Debido a que en la FM la proporción entre sexos en España es de 20 mujeres por cada hombre, se seleccionó una muestra de mujeres. A su vez, este criterio se utilizó para obtener mayor uniformidad, eliminando las diferencias en los parámetros nutricionales referentes al género.
Del mismo modo, con la finalidad de reducir diferencias en las necesidades dietéticas en relación con la edad, se excluyeron del estudio las menores de 40 y mayores de 65 años, así como las diagnosticadas de algún desorden alimentario u otra alteración que influyera en su dieta, tales como diabetes, hipertensión, insuficiencia renal crónica, y celiaquía, o aquellas personas con alguna circunstancia que alterara de algún modo los requerimientos dietéticos tales como embarazadas, deportistas, etc.
De esta forma, los criterios de inclusión fueron, además del sexo femenino, una edad entre 40 y 65 años, nacionalidad española, aceptar voluntariamente la participación en este estudio y, en el caso del grupo con FM, estar diagnosticada según los criterios de la American College of Rheumatology16.
Antes de la firma del consentimiento informado y de la realización de los cuestionarios se les preguntó a las pacientes acerca del cumplimiento de estos criterios. Finalmente, 60 mujeres con FM completaron los cuestionarios. De igual modo, 60 participantes similares a las pacientes con FM en edad y sexo, fueron reclutadas en diferentes zonas (centros de estudios, asociaciones de mujeres, centros sanitarios, universidad y centros comerciales) para formar parte del grupo control.
Todos los participantes firmaron el consentimiento informado y el protocolo de estudio fue aprobado por el comité de bioética de investigación humana de la Universidad de Almería.
Variables de estudioLa evaluación de los hábitos alimenticios fue realizada por un investigador, a través de un cuestionario de frecuencia de consumo de alimentos (CFCA). Este instrumento es capaz de valorar la ingesta alimentaria para poder explorar asociaciones entre dieta y enfermedad, ya que permite obtener información del modelo de consumo habitual a largo plazo, tratándose de un método barato, rápido y fácil de aplicar. Utilizamos para este estudio la versión en español del cuestionario, validada en población adulta española por Rodríguez et al.17. Para el cálculo de los g diarios consumidos se utilizaron los pesos de la ración habitual agrupándose los alimentos por categorías.
Como indicador del constructo de restricción alimentaria se utilizó la escala de restricción alimentaria (ERA) en su versión validada en castellano18. Este instrumento consta de 10 ítems agrupados en dos subescalas. La subescala «preocupación por la dieta», evalúa la tendencia de una persona a restringir su alimentación y el temor a ganar peso. La subescala «fluctuaciones de peso» registra el reporte de cambios en el peso. En conjunto, las variaciones en las puntuaciones de la ERA, especialmente sus niveles elevados, se han relacionado con una tendencia crónica a restringir la alimentación asociada a un temor exacerbado por ganar peso. Para categorizar a los participantes en restrictivos o no restrictivos se utilizó la mediana obtenida en el grupo total.
Así mismo se desarrolló un cuestionario ad hoc para la obtención de datos sociodemográficos y sanitarios, así como para la recogida de información sobre utilización de suplementos dietéticos, terapias alternativas o la realización de dietas. También se les preguntó a los pacientes si la evitación de ciertos alimentos estaba relacionada con la aparición o el agravamiento de ciertos síntomas, o por el acceso a información que promoviera su eliminación de la dieta.
Análisis de datosEl análisis de datos se llevó a cabo mediante el programa SPSS 22. Las variables descriptivas se expresaron como frecuencia y porcentaje, y para analizar la asociación entre variables se utilizó el chi cuadrado y razón de verosimilitud. La normalidad de las variables cuantitativas se probó mediante el test Kolmogorov-Smirnov resultando no paramétricas por lo que para su análisis se utilizó U de Mann Whitney y ANOVA, expresandose en forma de media y desviación típica.
Para el análisis de las evitaciones se tomó como referencia el 25% de la media de raciones mensuales en el grupo de muestra sana (GC) para ese grupo de alimentos, determinando como evitación un número de raciones mensuales por debajo de dicho número.
ResultadosLa muestra total de este estudio estuvo compuesta por 120 mujeres con edades entre los 40 y los 65 años, con una media de edad de 53,12±7,00 años.
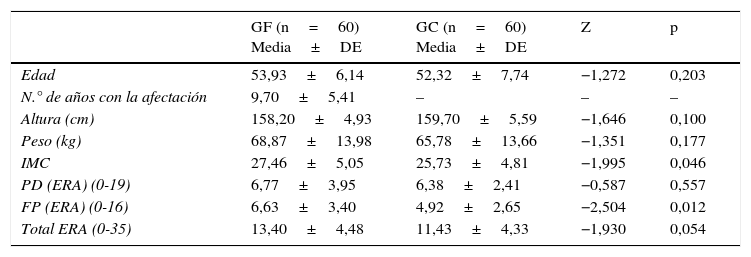
No se encontraron diferencias estadísticamente significativas entre ambos grupos en las variables sociodemográficas, por lo que se consideró que ambas poblaciones eran comparables. Sin embargo, observamos diferencias significativas en el IMC (p<0,05) entre los dos grupos, siendo estas cifras superiores en el grupo con FM (tabla 1).
Características sociodemográficas y puntuación ERA de los grupos de estudio
| GF (n=60) Media±DE | GC (n=60) Media±DE | Z | p | |
|---|---|---|---|---|
| Edad | 53,93±6,14 | 52,32±7,74 | −1,272 | 0,203 |
| N.° de años con la afectación | 9,70±5,41 | – | – | – |
| Altura (cm) | 158,20±4,93 | 159,70±5,59 | −1,646 | 0,100 |
| Peso (kg) | 68,87±13,98 | 65,78±13,66 | −1,351 | 0,177 |
| IMC | 27,46±5,05 | 25,73±4,81 | −1,995 | 0,046 |
| PD (ERA) (0-19) | 6,77±3,95 | 6,38±2,41 | −0,587 | 0,557 |
| FP (ERA) (0-16) | 6,63±3,40 | 4,92±2,65 | −2,504 | 0,012 |
| Total ERA (0-35) | 13,40±4,48 | 11,43±4,33 | −1,930 | 0,054 |
| Frecuencia | % | Frecuencia | % | Chi2 | p | |
|---|---|---|---|---|---|---|
| IMC | 4,648 | 0,098 | ||||
| Peso normal | 22 | 36,7 | 33 | 55,0 | ||
| Sobrepeso | 22 | 36,7 | 13 | 21,7 | ||
| Obesidad | 16 | 26,7 | 14 | 23,3 | ||
| ERA | 1,637 | 0,201 | ||||
| Restrictivas | 28 | 46,7% | 35 | 58,3% | ||
| No restrictivas | 32 | 53,3% | 25 | 41,7% | ||
| Sexo | ||||||
| Mujeres | 60 | 100 | 60 | 100 | – | |
| N.° embarazos | 6.440 | 0,376 | ||||
| 0 | 10 | 16,7 | 12 | 20 | ||
| 1 | 5 | 8,3 | 8 | 13,3 | ||
| 2 | 23 | 38,3 | 18 | 30 | ||
| 3 | 8 | 13,3 | 15 | 25 | ||
| 4 | 8 | 13,3 | 5 | 8,3 | ||
| 5 | 4 | 6,7 | 1 | 1,7 | ||
| 6 | 2 | 3,3 | 1 | 1,7 | ||
| Profesión | 7,863 | 0,248 | ||||
| Ama de casa | 18 | 30 | 19 | 31,7 | ||
| Limpiadora | 14 | 23,3 | 7 | 11,7 | ||
| Agricultura | 6 | 10 | 3 | 5 | ||
| Educación | 3 | 5 | 7 | 11,7 | ||
| Administrativa | 2 | 3,3 | 7 | 11,7 | ||
| Sanidad | 11 | 18,3 | 10 | 16,7 | ||
| Dependienta | 6 | 10 | 7 | 11,7 | ||
DE: desviación estándar; ERA: escala de restricción alimentaria; GC: grupo de muestra sana; GF: grupo de pacientes con fibromialgia; IMC: índice de masa corporal; Z: U de Mann-Whitney.
En cuanto a las restricciones alimentarias cuantificadas con ERA podemos observar diferencias estadísticamente significativas en la subescala fluctuación del peso (p<0,05). Si tomamos la mediana de la muestra total, en nuestro caso 13, como punto de corte para diferenciar participantes restrictivos (n=57) y no restrictivos (n=63), no observamos diferencias significativas entre ambos grupos (tabla 1).
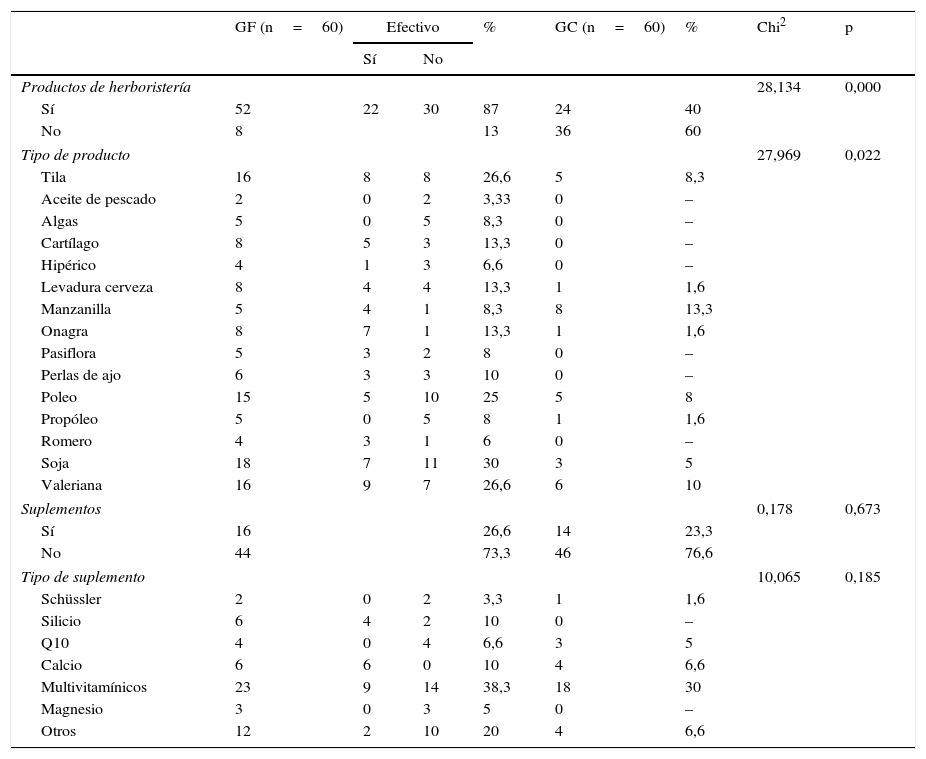
Tanto el consumo de productos de herboristería como el desarrollo de dietas, fue significativamente mayor en el grupo con FM, a pesar de que algunos productos como la soja consumida por un 30% de la muestra, o el poleo (25%) no se asociaban, según la mayoría de los pacientes, con mejoras en la sintomatología (tabla 2).
Suplementos y productos de herboristería
| GF (n=60) | Efectivo | % | GC (n=60) | % | Chi2 | p | ||
|---|---|---|---|---|---|---|---|---|
| Sí | No | |||||||
| Productos de herboristería | 28,134 | 0,000 | ||||||
| Sí | 52 | 22 | 30 | 87 | 24 | 40 | ||
| No | 8 | 13 | 36 | 60 | ||||
| Tipo de producto | 27,969 | 0,022 | ||||||
| Tila | 16 | 8 | 8 | 26,6 | 5 | 8,3 | ||
| Aceite de pescado | 2 | 0 | 2 | 3,33 | 0 | – | ||
| Algas | 5 | 0 | 5 | 8,3 | 0 | – | ||
| Cartílago | 8 | 5 | 3 | 13,3 | 0 | – | ||
| Hipérico | 4 | 1 | 3 | 6,6 | 0 | – | ||
| Levadura cerveza | 8 | 4 | 4 | 13,3 | 1 | 1,6 | ||
| Manzanilla | 5 | 4 | 1 | 8,3 | 8 | 13,3 | ||
| Onagra | 8 | 7 | 1 | 13,3 | 1 | 1,6 | ||
| Pasiflora | 5 | 3 | 2 | 8 | 0 | – | ||
| Perlas de ajo | 6 | 3 | 3 | 10 | 0 | – | ||
| Poleo | 15 | 5 | 10 | 25 | 5 | 8 | ||
| Propóleo | 5 | 0 | 5 | 8 | 1 | 1,6 | ||
| Romero | 4 | 3 | 1 | 6 | 0 | – | ||
| Soja | 18 | 7 | 11 | 30 | 3 | 5 | ||
| Valeriana | 16 | 9 | 7 | 26,6 | 6 | 10 | ||
| Suplementos | 0,178 | 0,673 | ||||||
| Sí | 16 | 26,6 | 14 | 23,3 | ||||
| No | 44 | 73,3 | 46 | 76,6 | ||||
| Tipo de suplemento | 10,065 | 0,185 | ||||||
| Schüssler | 2 | 0 | 2 | 3,3 | 1 | 1,6 | ||
| Silicio | 6 | 4 | 2 | 10 | 0 | – | ||
| Q10 | 4 | 0 | 4 | 6,6 | 3 | 5 | ||
| Calcio | 6 | 6 | 0 | 10 | 4 | 6,6 | ||
| Multivitamínicos | 23 | 9 | 14 | 38,3 | 18 | 30 | ||
| Magnesio | 3 | 0 | 3 | 5 | 0 | – | ||
| Otros | 12 | 2 | 10 | 20 | 4 | 6,6 | ||
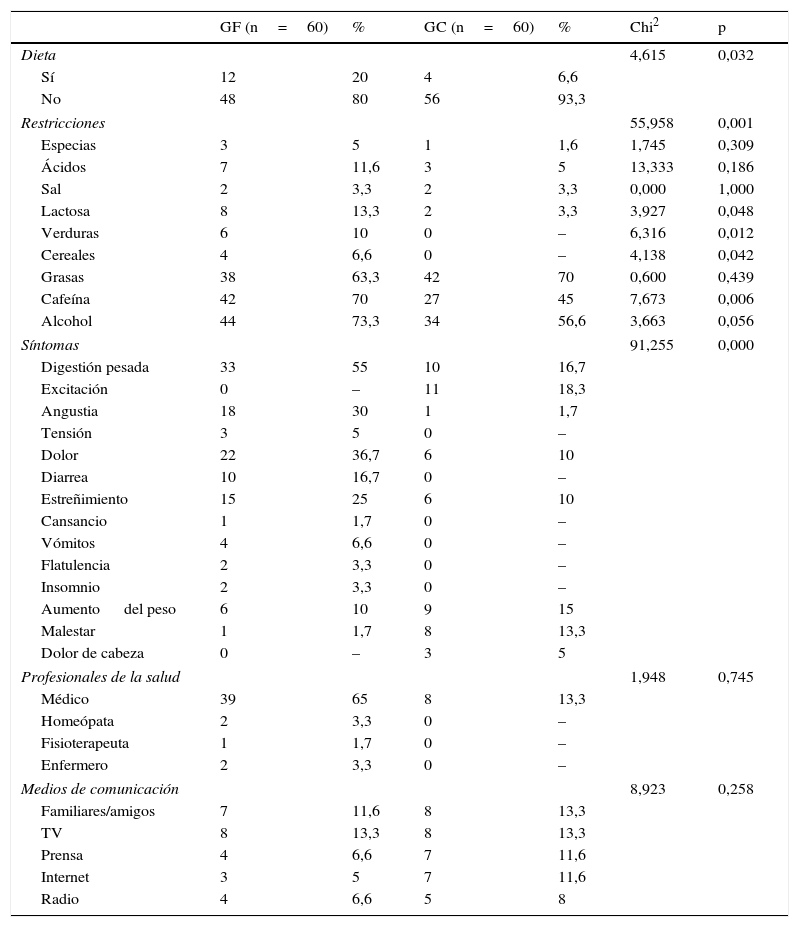
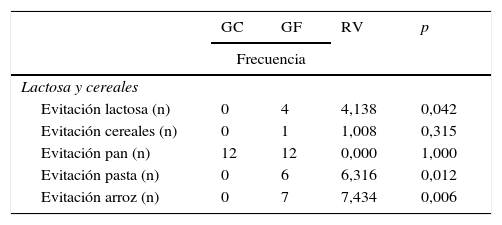
Destaca la realización de un mayor número de evitaciones en el GF, así como las diferencias significativas en la evitación de lactosa (p<0,05), verduras (p<0,05), cereales (p<0,05) y cafeína (p<0,01) (tabla 3).
Dieta, restricciones, síntomas y fuentes de información
| GF (n=60) | % | GC (n=60) | % | Chi2 | p | |
|---|---|---|---|---|---|---|
| Dieta | 4,615 | 0,032 | ||||
| Sí | 12 | 20 | 4 | 6,6 | ||
| No | 48 | 80 | 56 | 93,3 | ||
| Restricciones | 55,958 | 0,001 | ||||
| Especias | 3 | 5 | 1 | 1,6 | 1,745 | 0,309 |
| Ácidos | 7 | 11,6 | 3 | 5 | 13,333 | 0,186 |
| Sal | 2 | 3,3 | 2 | 3,3 | 0,000 | 1,000 |
| Lactosa | 8 | 13,3 | 2 | 3,3 | 3,927 | 0,048 |
| Verduras | 6 | 10 | 0 | – | 6,316 | 0,012 |
| Cereales | 4 | 6,6 | 0 | – | 4,138 | 0,042 |
| Grasas | 38 | 63,3 | 42 | 70 | 0,600 | 0,439 |
| Cafeína | 42 | 70 | 27 | 45 | 7,673 | 0,006 |
| Alcohol | 44 | 73,3 | 34 | 56,6 | 3,663 | 0,056 |
| Síntomas | 91,255 | 0,000 | ||||
| Digestión pesada | 33 | 55 | 10 | 16,7 | ||
| Excitación | 0 | – | 11 | 18,3 | ||
| Angustia | 18 | 30 | 1 | 1,7 | ||
| Tensión | 3 | 5 | 0 | – | ||
| Dolor | 22 | 36,7 | 6 | 10 | ||
| Diarrea | 10 | 16,7 | 0 | – | ||
| Estreñimiento | 15 | 25 | 6 | 10 | ||
| Cansancio | 1 | 1,7 | 0 | – | ||
| Vómitos | 4 | 6,6 | 0 | – | ||
| Flatulencia | 2 | 3,3 | 0 | – | ||
| Insomnio | 2 | 3,3 | 0 | – | ||
| Aumento del peso | 6 | 10 | 9 | 15 | ||
| Malestar | 1 | 1,7 | 8 | 13,3 | ||
| Dolor de cabeza | 0 | – | 3 | 5 | ||
| Profesionales de la salud | 1,948 | 0,745 | ||||
| Médico | 39 | 65 | 8 | 13,3 | ||
| Homeópata | 2 | 3,3 | 0 | – | ||
| Fisioterapeuta | 1 | 1,7 | 0 | – | ||
| Enfermero | 2 | 3,3 | 0 | – | ||
| Medios de comunicación | 8,923 | 0,258 | ||||
| Familiares/amigos | 7 | 11,6 | 8 | 13,3 | ||
| TV | 8 | 13,3 | 8 | 13,3 | ||
| Prensa | 4 | 6,6 | 7 | 11,6 | ||
| Internet | 3 | 5 | 7 | 11,6 | ||
| Radio | 4 | 6,6 | 5 | 8 | ||
GC: grupo de muestra sana; GF: grupo de pacientes con fibromialgia.
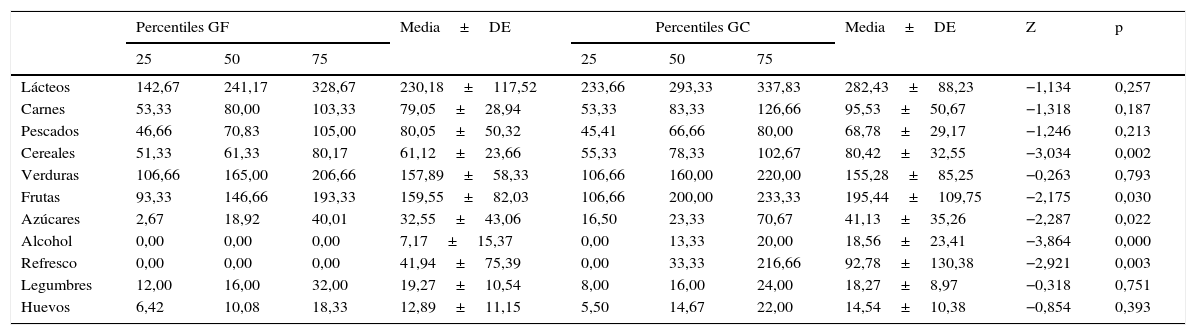
La comparación del consumo de alimentos en g muestra medias significativamente menores para la muestra con FM en el consumo de cereales (p<0,01), frutas (p<0,05), azúcares (p<0,05), alcohol (p<0,001) y refrescos (p<0,01) (tabla 4).
Consumo de alimentos (gramos)
| Percentiles GF | Media±DE | Percentiles GC | Media±DE | Z | p | |||||
|---|---|---|---|---|---|---|---|---|---|---|
| 25 | 50 | 75 | 25 | 50 | 75 | |||||
| Lácteos | 142,67 | 241,17 | 328,67 | 230,18±117,52 | 233,66 | 293,33 | 337,83 | 282,43±88,23 | −1,134 | 0,257 |
| Carnes | 53,33 | 80,00 | 103,33 | 79,05±28,94 | 53,33 | 83,33 | 126,66 | 95,53±50,67 | −1,318 | 0,187 |
| Pescados | 46,66 | 70,83 | 105,00 | 80,05±50,32 | 45,41 | 66,66 | 80,00 | 68,78±29,17 | −1,246 | 0,213 |
| Cereales | 51,33 | 61,33 | 80,17 | 61,12±23,66 | 55,33 | 78,33 | 102,67 | 80,42±32,55 | −3,034 | 0,002 |
| Verduras | 106,66 | 165,00 | 206,66 | 157,89±58,33 | 106,66 | 160,00 | 220,00 | 155,28±85,25 | −0,263 | 0,793 |
| Frutas | 93,33 | 146,66 | 193,33 | 159,55±82,03 | 106,66 | 200,00 | 233,33 | 195,44±109,75 | −2,175 | 0,030 |
| Azúcares | 2,67 | 18,92 | 40,01 | 32,55±43,06 | 16,50 | 23,33 | 70,67 | 41,13±35,26 | −2,287 | 0,022 |
| Alcohol | 0,00 | 0,00 | 0,00 | 7,17±15,37 | 0,00 | 13,33 | 20,00 | 18,56±23,41 | −3,864 | 0,000 |
| Refresco | 0,00 | 0,00 | 0,00 | 41,94±75,39 | 0,00 | 33,33 | 216,66 | 92,78±130,38 | −2,921 | 0,003 |
| Legumbres | 12,00 | 16,00 | 32,00 | 19,27±10,54 | 8,00 | 16,00 | 24,00 | 18,27±8,97 | −0,318 | 0,751 |
| Huevos | 6,42 | 10,08 | 18,33 | 12,89±11,15 | 5,50 | 14,67 | 22,00 | 14,54±10,38 | −0,854 | 0,393 |
DE: desviación estándar; GC: grupo de muestra sana; GF: grupo de pacientes con fibromialgia; Z: U de Mann-Whitney.
En cuanto a las evitaciones, encontramos que cuatro mujeres con FM evitaban totalmente la lactosa (dos consumían leche sin lactosa y evitaban derivados lácteos, y dos consumían derivados de la soja) no observándose nada parecido en el GC (tabla 5).
Evitaciones alimenticias
| GC | GF | RV | p | |
|---|---|---|---|---|
| Frecuencia | ||||
| Lactosa y cereales | ||||
| Evitación lactosa (n) | 0 | 4 | 4,138 | 0,042 |
| Evitación cereales (n) | 0 | 1 | 1,008 | 0,315 |
| Evitación pan (n) | 12 | 12 | 0,000 | 1,000 |
| Evitación pasta (n) | 0 | 6 | 6,316 | 0,012 |
| Evitación arroz (n) | 0 | 7 | 7,434 | 0,006 |
| Media±DE | Z | p | ||
|---|---|---|---|---|
| Pan (g) | 29,05±19,91 | 27,30±18,72 | −0,487 | 0,626 |
| Pizza y croquetas (g) | 10,36±9,55 | 6,84±13,57 | −3,311 | 0,001 |
| Arroz (g) | 14,74±6,69 | 10,97±7,00 | −2,206 | 0,027 |
| Cereal (g) | 8,19±10,53 | 2,80±6,83 | −3,934 | 0,000 |
| Pasta (g) | 14,47±7,20 | 10,58±5,98 | −2,516 | 0,012 |
| Frecuencia | RV | p | ||
|---|---|---|---|---|
| Carne y embutidos | ||||
| Evitación carne (n) | 1 | 2 | 0,342 | 0,559 |
| Media±DE | Z | p | ||
|---|---|---|---|---|
| Carne picada/embutidos (g) | 11,83±12,76 | 6,72±8,38 | −1,893 | 0,058 |
| Ternera (g) | 33,92±32,39 | 21,42±16,24 | −1,820 | 0,069 |
| Pollo (g) | 39,33±19,52 | 41,33±23,75 | −0,303 | 0,762 |
| Jamón (g) | 10,44±7,21 | 9,58±8,27 | −0,772 | 0,440 |
| Frecuencia | RV | p | ||
|---|---|---|---|---|
| Pescado | ||||
| Evitación pescado (n) | 0 | 2 | 2,034 | 0,154 |
| Media±DE | Z | p | ||
|---|---|---|---|---|
| Pescado (g) | 68,78±29,18 | 80,06±50,33 | −1,246 | 0,213 |
| Pescado blanco (g) | 26,00±14,34 | 39,50±20,16 | −3,790 | 0,000 |
| Pescado azul (g) | 35,83±21,90 | 34,83±30,99 | −0,807 | 0,420 |
| Marisco (g) | 6,94±7,74 | 5,72±4,69 | −0,566 | 0,572 |
| Dulces | Frecuencia | RV | p | |
|---|---|---|---|---|
| Evitación dulces (n) | 6 | 11 | 1,713 | 0,191 |
| Media±DE | Z | p | ||
|---|---|---|---|---|
| Dulces (g) | 30,99±28,34 | 24,99±35,38 | −2,120 | 0,034 |
| Helados (g) | 9,67±13,92 | 5,44±8,91 | −1,802 | 0,072 |
| Golosinas | 0,86±1,05 | 0,98±2,60 | −2,958 | 0,003 |
| Frecuencia | RV | p | ||
|---|---|---|---|---|
| Bebidas alcohólicas y refrescos | ||||
| Evitación alcohol (n) | 15 | 37 | 16,425 | 0,000 |
| Evitación refrescos (n) | 21 | 38 | 9,636 | 0,002 |
| Media±DE | Z | p | ||
|---|---|---|---|---|
| Bebidas destiladas (g) | 2,39±3,98 | 0,06±0,30 | −4,198 | 0,000 |
| Cerveza sin alcohol (g) | 13,33±18,04 | 28,22±50,72 | −1,014 | 0,310 |
| Vino (g) | 16,17±21,65 | 7,11±15,35 | −3,559 | 0,000 |
| Cerveza (g) | 47,62±55,10 | 13,76±29,71 | −4,670 | 0,000 |
| Refresco (g) | 92,78±130,38 | 41,94±75,40 | −2,921 | 0,003 |
| Refrescos light (g) | 65,00±96,15 | 26,67±67,07 | −2,067 | 0,039 |
| Frecuencia | RV | p | ||
|---|---|---|---|---|
| Frutas, verduras y hortalizas | ||||
| Evitación frutas (n) | 2 | 2 | 0,000 | 1,000 |
| Evitación cítricos (n) | 0 | 12 | 13,333 | 0,000 |
| Evitación verduras/hortalizas (n) | 5 | 0 | 5,217 | 0,022 |
| Media±DE | Z | p | ||
|---|---|---|---|---|
| Frutas (g) | 195,44±109,76 | 159,56±82,03 | −2,175 | 0,030 |
| Fruta fresca (g) | 67,00±42,97 | 50,11±32,53 | −1,963 | 0,050 |
| Cítricos (g) | 57,83±31,32 | 43,11±33,61 | −2,578 | 0,010 |
| Verduras (g) | 154,61±86,32 | 157,89±58,34 | −0,263 | 0,793 |
| Ensalada (g) | 67,00±32,78 | 71,33±25,76 | −0,282 | 0,778 |
| Frecuencia | RV | p | ||
|---|---|---|---|---|
| Huevos y patatas | ||||
| Evitación huevos (n) | 7 | 10 | 0,617 | 0,432 |
| Evitación patatas (n) | 8 | 9 | 0,069 | 0,793 |
| Media±DE | Z | p | ||
|---|---|---|---|---|
| Huevos (g) | 14,54±10,38 | 12,89±11,15 | −0,854 | 0,393 |
| Patatas (g) | 56,50±42,10 | 40,17±27,80 | −2,035 | 0,042 |
DE: desviación estándar; GC: grupo de muestra sana; GF: grupo de pacientes con fibromialgia; RV: razón de verosimilitud; Z: U de Mann Whitney.
Ciertos grupos de alimentos con cereales reflejaron una evitación significativamente mayor en el grupo de pacientes con FM, mientras que dicho grupo obtuvo una media superior en el consumo mensual de pescado blanco y una ingesta de dulces significativamente menor (tabla 5).
Aunque en la pregunta referente a evitaciones del cuestionario sociodemográfico los participantes de ambos grupos no mostraron diferencias significativas con respecto a la evitación de alcohol (tabla 1), al analizar su consumo observamos que su evitación total se produjo en un número significativamente mayor de personas con FM (61%). La ingesta de bebidas como cerveza, vino o bebidas destiladas fue significativamente menor en el grupo de pacientes con FM (tabla 5).
El consumo de fruta en general, resultó significativamente mayor en el GC, destacando la menor ingesta de cítricos en pacientes con FM. Así mismo, observamos una ingesta de patatas y dulces significativamente inferior en el grupo de pacientes con FM (tabla 5).
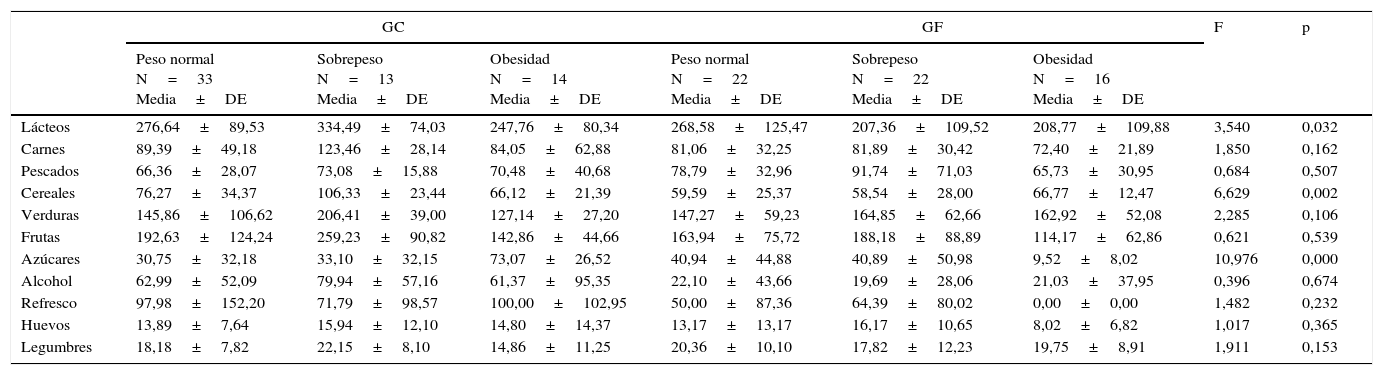
La muestra de FM obtuvo un significativo menor consumo de refrescos y un mayor número de evitaciones que la muestra sana. Además, se observó mayor incidencia de personas que especificaron el consumo exclusivo de refrescos sin cafeína en el grupo de FM (18,3%). Al clasificar y comparar cada uno de los grupos según su IMC, observamos diferencias significativas en el consumo de lácteos, cereales y azúcares (tabla 6).
Comparación del consumo de alimentos según el IMC y el ERA
| GC | GF | F | p | |||||
|---|---|---|---|---|---|---|---|---|
| Peso normal N=33 Media±DE | Sobrepeso N=13 Media±DE | Obesidad N=14 Media±DE | Peso normal N=22 Media±DE | Sobrepeso N=22 Media±DE | Obesidad N=16 Media±DE | |||
| Lácteos | 276,64±89,53 | 334,49±74,03 | 247,76±80,34 | 268,58±125,47 | 207,36±109,52 | 208,77±109,88 | 3,540 | 0,032 |
| Carnes | 89,39±49,18 | 123,46±28,14 | 84,05±62,88 | 81,06±32,25 | 81,89±30,42 | 72,40±21,89 | 1,850 | 0,162 |
| Pescados | 66,36±28,07 | 73,08±15,88 | 70,48±40,68 | 78,79±32,96 | 91,74±71,03 | 65,73±30,95 | 0,684 | 0,507 |
| Cereales | 76,27±34,37 | 106,33±23,44 | 66,12±21,39 | 59,59±25,37 | 58,54±28,00 | 66,77±12,47 | 6,629 | 0,002 |
| Verduras | 145,86±106,62 | 206,41±39,00 | 127,14±27,20 | 147,27±59,23 | 164,85±62,66 | 162,92±52,08 | 2,285 | 0,106 |
| Frutas | 192,63±124,24 | 259,23±90,82 | 142,86±44,66 | 163,94±75,72 | 188,18±88,89 | 114,17±62,86 | 0,621 | 0,539 |
| Azúcares | 30,75±32,18 | 33,10±32,15 | 73,07±26,52 | 40,94±44,88 | 40,89±50,98 | 9,52±8,02 | 10,976 | 0,000 |
| Alcohol | 62,99±52,09 | 79,94±57,16 | 61,37±95,35 | 22,10±43,66 | 19,69±28,06 | 21,03±37,95 | 0,396 | 0,674 |
| Refresco | 97,98±152,20 | 71,79±98,57 | 100,00±102,95 | 50,00±87,36 | 64,39±80,02 | 0,00±0,00 | 1,482 | 0,232 |
| Huevos | 13,89±7,64 | 15,94±12,10 | 14,80±14,37 | 13,17±13,17 | 16,17±10,65 | 8,02±6,82 | 1,017 | 0,365 |
| Legumbres | 18,18±7,82 | 22,15±8,10 | 14,86±11,25 | 20,36±10,10 | 17,82±12,23 | 19,75±8,91 | 1,911 | 0,153 |
| No restrictivo N=25 Media±DE | Restrictivo N=35 Media±DE | No restrictivo N=32 Media±DE | Restrictivo N=28 Media±DE | F | p | |
|---|---|---|---|---|---|---|
| Lácteos | 284,30±98,98 | 279,81±72,44 | 239,55±137,00 | 221,99±98,93 | 0,115 | 0,735 |
| Carnes | 98,71±52,70 | 91,07±48,41 | 77,68±29,24 | 80,26±29,10 | 0,448 | 0,505 |
| Pescados | 61,33±17,89 | 79,20±38,02 | 81,43±54,19 | 78,85±47,54 | 1,835 | 0,178 |
| Cereales | 86,42±38,74 | 72,02±18,77 | 60,94±26,03 | 61,28±21,79 | 2,010 | 0,159 |
| Verduras | 149,33±90,71 | 162,00±81,02 | 156,19±50,64 | 159,38±65,10 | 0,121 | 0,729 |
| Frutas | 219,90±110,37 | 161,20±101,31 | 157,38±76,17 | 161,46±88,01 | 3,191 | 0,770 |
| Azúcares | 31,08±30,32 | 55,21±37,43 | 34,10±34,58 | 31,19±49,84 | 3,594 | 0,600 |
| Alcohol | 61,30±52,06 | 73,27±79,88 | 18,20±40,60 | 23,32±32,79 | 0,125 | 0,725 |
| Refresco | 98,10±147,65 | 85,33±103,95 | 52,38±78,20 | 32,81±72,86 | 0,030 | 0,863 |
| Huevos | 14,40±8,64 | 14,74±12,61 | 15,45±13,90 | 10,66±7,57 | 1,688 | 0,196 |
| Legumbres | 18,06±8,08 | 18,56±10,26 | 18,71±10,54 | 19,75±10,68 | 0,022 | 0,884 |
DE: desviación estándar; F: análisis univariado de la varianza; GC: grupo de muestra sana; GF: grupo de pacientes con fibromialgia.
Los datos obtenidos en este estudio se aproximan a los de otros trabajos similares6 en el género, la media de edad de la muestra, el peso, la talla y el IMC. También las diferencias halladas entre ambos grupos en el IMC coinciden con algunas investigaciones anteriores que relacionan la FM con un mayor IMC y una mayor probabilidad de sobrepeso y obesidad11.
En el grupo con FM se obtuvo un número significativamente mayor de participantes que hacían dieta (20%) y utilizaba productos de herboristería (87%), y realizaban más restricciones. Estos datos son algo más elevados que los obtenidos por Shaver et al.19 (43%), pero coinciden con lo expuesto por Slim et al.4, quien refiere modificaciones en la dieta hasta en el 30% de pacientes con FM, relacionándolo con la creencia de estas pacientes en la influencia de la dieta en sus síntomas y la percepción de un empeoramiento al ingerir determinados alimentos. Con respecto al consumo de productos de herboristería nuestros resultados fueron mayores a los obtenidos en personas con fatiga crónica20. Así mismo, el número de pacientes que consumía suplementos nutricionales en el presente estudio (26,6%) resultó menor que el reflejado por la encuesta de la National Fibromyalgia Association2 (68%) o el de Arranz et al.6 (73%). Sin embargo, nuestros resultados coinciden con algunos estudios6,14,19,20 al encontrar los multivitamínicos como suplemento más consumido, a pesar de que la efectividad de tales productos no se ha demostrado. En general, la población con FM valora de forma baja la eficacia de productos de herboristería y suplementos, coincidiendo con los resultados de Shaver et al.19 y Da Silva et al.7. Tal es el caso de la soja, cuyo consumo no se suele asociar con mejoras, coincidiendo con su evidencia negativa12.
Según nuestros datos, la televisión es el medio de comunicación que genera mayor influencia en el consumo de productos de herboristería y suplementos y en la realización de evitaciones (13,3%) a diferencia de lo mostrado por la National Fibromyalgia Association2, según la cual Internet es el medio más consultado. Al igual que en el estudio de Arranz et al.6, la mayor parte de la muestra con FM refirió seguir el consejo médico, respecto a suplementos o evitaciones.
Las principales consecuencias que reflejan los pacientes de nuestro estudio tras la ingesta de determinados alimentos son digestiones pesadas (55%) y gastralgia (37%), coincidiendo con las encontradas en pacientes con fatiga crónica20. Otros estudios5,14 hablan de la presencia de intolerancias y problemas digestivos.
En cuanto a la restricción alimentaria, la puntuación total ERA para los pacientes con FM resultó similar a la obtenida en adultos americanos por Williamson et al.21 (13,4±6,0) y en estudiantes universitarias por Boerner et al.22 (13,0 ±6,1) o Urland et al.23 (13,8±5,0). Por otro lado, la media del GC resultó similar a la obtenida por Scagliusi et al.24, en estudiantes portuguesas (11,3±5). La significativamente mayor puntuación de la muestra con FM en la subescala «fluctuación del peso» podría relacionarse con la realización de dietas y la mayor cantidad de pacientes con sobrepeso en dicho grupo.
Comparando los datos obtenidos en este trabajo con los publicados por Rodríguez et al.17 en la validación del CFCA observamos cifras similares en los percentiles de nuestro grupo de muestra sana para varios grupos de alimentos como pescado, verduras, frutas, alcohol, dulces y huevos. Otros alimentos como carne, lácteos, o cereales, obtuvieron menor consumo, pudiendo explicarse por la mayor edad de nuestra muestra. Sin embargo, el grupo con FM obtuvo menor ingesta en todos los grupos de alimentos excepto pescado.
El mayor número de evitaciones referidas en la muestra con FM, sobre todo en relación con la cafeína, el alcohol y la lactosa, concuerda con lo descrito en la revisión de Arranz et al.5, en relación con dietas de eliminación, donde se identifican y eliminan comidas irritantes a las cuales estos pacientes pueden tener una alergia subclínica. Las diferencias surgidas entre las evitaciones referidas en el cuestionario sociodemográfico y en el CFCA, podrían deberse a la intención de ciertas pacientes de evitar alimentos que perciben como perjudiciales.
El menor consumo de leche y derivados entre los pacientes con FM, puede relacionarse con la mayor prevalencia de intolerancia a la lactosa que algunos estudios4 han encontrado en esta población. A pesar de ello, en nuestro estudio la evitación de productos lácteos se produjo en un 6,7% de la muestra con FM, situándose por debajo de otros estudios20,25.
La evitación de alcohol fue significativamente mayor en pacientes con FM a pesar de no existir evidencia sobre la relación entre la ingesta de alcohol y un empeoramiento sintomático. En este sentido, nuestros datos resultaron muy similares a los de estudios en pacientes con fatiga crónica20,26.
La mayor evitación de pasta y arroz, y la menor ingesta de cereales en general, en el grupo con FM resulta comparable a las restricciones en los cereales de hasta el 43% obtenidas por Trabal et al.20. Estos datos concuerdan con los de algunos estudios25,27 que aplicaron dietas sin gluten y evaluaron síntomas de tipo celiaco entre pacientes con FM, con resultados que apoyaron la relación entre sensibilidad al gluten y FM.
Del mismo modo, observamos un consumo significativamente menor de fruta y una mayor evitación de cítricos en el GF, que podría encontrarse relacionado con el 11,6% de la muestra con FM que refería evitar alimentos ácidos.
Así mismo, estos resultados podrían conectar con estudios28,29 que hablan de la sensibilidad a los oligo-, di-, monosacáridos y polioles fermentables como la posible base común para la sensibilidad a varios componentes de alimentos, presentes en una amplia variedad de fuentes dietéticas como frutas, cereales, leche y yogur.
Por otro parte, el significativamente menor consumo de refrescos puede relacionarse con la evitación del anhídrido carbónico que podría producir o agravar ciertos síntomas gastrointestinales, o la evitación de la cafeína o azúcares presente en estas bebidas. En el estudio de Trabal et al.20 los pacientes realizaban ciertas restricciones en relación con la ingesta de excitantes.
En general, entre la muestra con FM se observó un menor consumo de dulces y patatas, mientras que predominaba la ingesta de pescado blanco. A diferencia del grupo sano, y a pesar de lo referido en el cuestionario sociodemográfico, no se hallaron evitaciones en el consumo de verduras y hortalizas entre las pacientes con FM. El consumo en este tipo de alimentos no mostró diferencias significativas, a diferencia de los resultados publicados sobre pacientes con fatiga crónica20,26. Así mismo, tampoco encontramos en el presente estudio pacientes que refieran llevar a cabo dieta vegetariana, a pesar de existir mejoras asociadas a dicha dieta en pacientes con FM14.
Estos resultados podrían deberse al interés de los pacientes con FM por mantener una dieta sana que les permita un mayor control sobre el aumento del IMC que repercutiría desfavorablemente en su calidad de vida1,4. Además observamos que dentro del grupo con FM son los pacienes con sobrepeso y obesidad los que menos lácteos y dulces consumen.
Los resultados hallados en este estudio muestran cómo los hábitos dietéticos de las pacientes con FM difirieron de los participantes sanos en el menor consumo de cereales, frutas, azúcares, refrescos y alcohol. Además, la muestra con FM realizaba en general mayores evitaciones, sobre todo en lo referido a productos lácteos, cítricos, cereales, alcohol y refrescos. Coincidiendo con otros estudios, la muestra con FM lleva a cabo dietas y utilizan más productos de herboristería que nuestra muestra sana, aunque en muchos casos no refiere mejorías tras su administración.
Según las puntuaciones en ERA, los pacientes con FM experimentan mayores fluctuaciones en el peso que la muestra sana, pero sus puntuaciones totales en este cuestionario son similares a las obtenidas en la muestra sana de este y otros estudios. Además la muestra con FM realizó dieta y utilizó productos de herboristería con mayor frecuencia, mientras aún hoy en día las fuentes de información y el profesional más influyente en relación con los hábitos dietéticos fueron en ambos grupos, la televisión y el médico respectivamente.
Así pues, estos resultados describen una muestra de pacientes con FM que llevan a cabo una dieta variada similar a la de la muestra sana, aunque con mayores evitaciones en determinados grupos de alimentos, coincidiendo, según la bibliografía consultada, con aquellos que han mostrado cierto empeoramiento de los síntomas de estas pacientes. El mayor consumo de alimentos considerados saludables y la evitación de alcohol o azúcares podría relacionarse con la elección de una dieta saludable, tal como mostró el estudio de Goedendorp et al.26. Estos hallazgos aportan un necesario acercamiento a los hábitos dietéticos de esta población, señalando además las diferencias con una población sana de características muy similares, lo cual podría servir como punto de partida de futuras intervenciones dietéticas en este tipo de pacientes.
Una de las limitaciones de este estudio se deriva del uso del CFCA en lugar de registros diarios de consumo alimentario que describirían de forma más precisa los alimentos consumidos. Así mismo, la utilización de una metodología cuantitativa nos impide conocer las causas directas que llevan a la realización de evitaciones o restricciones. Futuras investigaciones podrían centrarse en el estudio cualitativo de las evitaciones en la dieta de estas pacientes, así como en el estudio retrospectivo o prospectivo que permita realizar afirmaciones sobre las causas de dichas evitaciones o restricciones dietéticas.
En conclusión, los resultados de este estudio muestran importantes datos acerca de la ingesta y las evitaciones de ciertos alimentos realizadas entre los pacientes con FM, así como las diferencias con respecto a una muestra de controles sanos apareados en edad y sexo.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
Los autores desean expresar su agradecimiento a todas las personas que han participado en este estudio así como los profesionales del Complejo Hospitalario Torrecárdenas y de la Universidad de Almería que han contribuido a su realización.